Чучалин а г синопальников а и страчунский л с пневмония м 2006
Чучалин А.Г., Синопальников А.И. и др. Внебольничная пневмония у взрослых: практическое пособие по диагностике, лечению и профилактике
скачать (1028.5 kb.)
Доступные файлы (1):
содержание
- Смотрите также:
- Чучалин А.Г., Синопальников А.И. и др. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике [ документ ]
- Чучалин А.Г. Стандарты по диагностике и лечению больных хронической обструктивной болезнью легких [ документ ]
- Авдеев С.Н., Белобородов В.Б., Чучалин А.Г. (ред.) Нозокомиальная пневмония у взрослых [ документ ]
- Презентация – Пиелонефрит [ реферат ]
- Белялов Ф.И. (ред) Сахарный диабет 2 типа [ документ ]
- Лесняк О.М., Беневоленская Л.И. (ред.) Остеопороз. Диагностика, профилактика и лечение [ документ ]
- Руководство по первичной медико-санитарной помощи [ стандарт ]
- Синопальников А.И., Зайцев А.А. Трудная пневмония [ документ ]
- Ольсен Бирте С., Мортенсен Хенрик. Практическое руководство по лечению детей и подростков с сахарным диабетом [ документ ]
- Белялов Ф.И. Гастроэзофагеальная рефлюксная болезнь [ документ ]
- Скрябин Г.Н., Александров В.П., Кореньков Д.Г. Циститы – Учебное пособие [ документ ]
- EAU Хроническая тазовая боль 2007 [ документ ]
1.doc
1 2 3 4 5 6 7 8
Таблица 20 (продолжение)
| Препараты | Внутрь | Парентерально | Примечания |
Линкозамиды | |||
| Клиндамицин | 0,3-0,45 г 4 раза в сутки | 0,3-0,9 г 3 раза в сутки | До еды |
| ^ | |||
| Ципрофлоксацин | 0,5-0,75 г 2 раза в сутки | 0,4 г 2 раза в сутки | До еды. Одно-временный прием антацидов, препаратов Mg, Ca, Al ухудшает всасывание |
| ^ | |||
| Левофлоксацин | 0,5 г 1 раз в сутки | 0,5 г 1 раз в сутки | Не зависимо от приема пищи. Одно-временный прием антацидов, препаратов Mg, Ca, Al ухудшает всасывание |
| Моксифлоксацин | 0,4 г 1 раз в сутки | 0,4 г 1 раз в сутки | |
| Гемифлоксацин | 320 мг 1 раз в сутки | – | |
Аминогликозиды | |||
Амикацин | – | 15-20 мг/кг 1 раз в сутки | |
Другие препараты | |||
| Рифампицин | 0,3-0,45 г 2 раза в сутки | За 1 ч до еды | |
| Метронидазол | 0,5 г 3 раза в сутки | 0,5 г 3 раза в сутки | После еды |
| Линезолид | 0,6 г 2 раза в сутки | 0,6 г 2 раза в сутки | Не зависимо от приема пищи |
Примечание: 1В первые сутки назначается двойная доза – 0,5 г; 2лекарственная форма азитромицина пролонгированного действия
ЛИТЕРАТУРА
-
А.Г. Чучалин, А.И. Синопальников, Л.С. Страчунский, и соавт. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике у взрослых. М.: Атмосфера, 2006. -
Статистические материалы “Заболеваемость населения России в 2006 году”. ФГУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Росздрава. Available from: https://www.minzdravsoc.ru/docs/mzsr/letters/60. -
Российский статистический ежегодник – 2006. М: ИИЦ “Cтатистика России”, 2007. -
Практическое руководство по антиинфекционной химиотерапии / Под редакцией
Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. Смоленск: МАКМАХ, 2006. -
L.M. Mandell, R.G. Wunderink, A. Anzueto, et al. Infectious Diseases Society of America/American Thoracic Society Consensus Guidelines on the Management of Community-Acquired Pneumonia in Adults. Clin Infect Dis 2007; 44 (Suppl 2): S27-72. -
Guidelines for the management of adult lower respiratory tract infections. European Respiratory Journal. 2005; 26: 1138-1180. -
Mandell L.A., Marrie T.J., Grossman R.F., et al. Canadian guidelines for the initial management of community-acquired pneumonia: an evidence-based update by the Canadian Infectious Diseases Society and the Canadian Thoracic Society. Clin Infect Dis 2000; 31: 383-421. -
BTS Pneumonia Guidelines Committee. British Thoracic Society guidelines for the management of community-acquired pneumonia in adults – 2004 update. Available from: www.brit-thoracic.org.uk -
W.S. Lim, S.V. Baudouin, R.C. George, et al. British Thoracic Society guidelines for the management of community-acquired pneumonia in adults – update 2009. Thorax 2009; 64 (Suppl III): iii1-55. -
Heffelfinger J.D., Dowell S.F., Jorgensen J.H., et al. Management of community-acquired pneumonia in the era of pneumococcal resistance: a report from the Drug-Resistant S. pneumoniae Therapeutic Working Group. Arch Intern Med 2000; 160: 1399-1408. -
Centers for Disease Control and Prevention. Prevention of pneumococcal disease: recommendations of the Advisory Committee on Immunization Practices (ACIP). Mortal. Morbid. Wkly Rep. 1997; 46(R-8) -
Prevention and Control of Influenza. Recommendations of the Advisory Committee on Immunization Practices (ACIP). Mortal. Morbid. Wkly Rep. Recomm Rep 2005; 54 (RR-8):1-40. -
Low D.E. Trends and significance of antimicrobial resistance in respiratory pathogens. Curr Opin Infect Dis 2000; 13: 145-153. -
Metlay J.P. Update of community-acquired pneumonia: impact of antibiotic resistance on clinical outcomes. Curr Opin Infect Dis 2002; 15: 163-167. -
Andes D. Pharmacokinetic and pharmacodynamic properties of antimicrobials in the therapy of respiratory tract infectious. Curr Opin Infect Dis 2001; 14: 165-172. -
Metlay J. P., Fine M.J. Testing strategies in the initial management of patient with community-acquired pneumonia. Ann Intern Med 2003; 138:109-18. -
Fine M.J., Smith M.A., Carson C.A., et al. Prognosis and outcomes of patients with community-acquired pneumonia. A meta-analysis. JAMA 1996; 275:134-141. -
Lim WS, van der Eerden MM, Laing R, e.a. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study. Thorax 2003; 58: 377-382. -
Metersky M.L. Community-acquired pneumonia: process of care studies. Curr Opin Infect Dis 2002; 15: 169-174. -
Charles P.G.P., Wolfe R., Whitby M., et al. SMART-COP: a tool for predicting the need for intensive respiratory or vasopressor support in community-acquired pneumonia. Clin Infect Dis 2008; 47: 375-384. -
В.А. Руднов, А.А. Фесенко, А.В. Дрозд. Сравнительный анализ информационной значимости шкал для оценки тяжести состояния больных с внебольничной пневмонией, госпитализированных в ОРИТ. Клин микробиол антимикроб химиотер 2007; 9: 330-336. -
G. Dimopoulus, D.K. Matthaiou, D.E. Karageorgopoulos, et al. Short versus Long-course antibacterial therapy for community-acquired pneumonia. Drugs 2008; 68: 1841-1854. -
J.Z. Li, L.G. Winston, D.H. Moore. Efficacy of short-course antibiotic regimens for community-acquired pneumonia: a meta-analysis. The American Journal of Medicine 2007; 120: 783-790. -
N. Maimon, C. Nopmaneejumruslers, T.K. Marras. Antibacterial class is not obviously important in outpatient pneumonia: a meta-analysis. Eur Resir J 2008; 31: 1068-1076. -
E. Robenshtok, D.Shefet, A. Gafter-Gvili, e.a Empiric antibiotic coverage of atypical pathogens for community acquired pneumonia in hospitalized adults. Cochrane Database Syst Rev 2008: CD004418. -
Н.В. Иванчик, С.Н. Козлов, С.А. Рачина, и соавт. Этиология фатальных внебольничных пневмоний у взрослых. Пульмонология 2008; 6: 53-58. -
Гучев И.А., Раков А.Л., Синопальников А.И., и cоавт. Влияние химиопрофилактики на заболеваемость пневмонией в организованном коллективе. Военно-мед журн 2003; 3: 54-61. -
А.И. Синопальников, Р.С. Козлов. Внебольничные инфекции дыхательных путей: диагностика и лечение. Руководство для врачей. М: М-Вести, 2008. -
R. el Moussaoui, C.A.J.M de Borgie, P. van den Broek, et.al. Effectiveness of discontinuing antibiotic traetment after three days versus eight days in mild to moderate-severe community acquired pneumonia: randomized double blind study. BMJ 2006; 332 (7554):1355. -
С.А. Рачина, Р.С. Козлов, Е.П. Шаль, и соавт. Оценка адекватности медицинской помощи при внебольничной пневмонии в стационарах различных регионах РФ: опыт использования индикаторов качества. Пульмонология 2009; №3: 5-13. -
С.А. Рачина, Р.С. Козлов, Е.П. Шаль, и соавт. Анализ практики лечения амбулаторных пациентов с внебольничной пневмонией: какие факторы определяют предпочтения врачей? Российские медицинские вести 2010; №2 (принята к публикации). -
С.А. Рачина, Р.С. Козлов, Е.П. Шаль, и соавт. Структура бактериальных возбудителей внебольничной пневмонии в многопрофильных стационарах г. Смоленска. Пульмонология 2010; №2 (принята к публикации).
Приложение 1
Правила получения мокроты для культурального исследования
-
Мокрота собирается в как можно более ранние сроки с момента госпитализации и до начала АБТ -
Перед сбором мокроты необходимо почистить зубы, внутреннюю поверхность щёк, тщательно прополоскать рот водой. -
Пациентов необходимо проинструктировать о необходимости глубокого откашливания для получения содержимого нижних отделов дыхательных путей, а не рото- или носоглотки. -
Сбор мокроты необходимо производить в стерильные контейнеры, которые должны быть доставлены в микробиологическую лабораторию не позднее, чем через 2 ч с момента получения материала.
Правила получения крови для культурального исследования
-
Для получения гемокультуры целесообразно использовать коммерческие флаконы с питательной средой. -
Место венепункции обрабатывается вначале 70% этиловым спиртом, затем 1-2% раствором йода. -
После высыхания антисептика из каждой вены отбирается не менее 10,0 мл крови (оптимальное соотношение кровь/среда должно быть 1:5-1:10). Место венепункции нельзя пальпировать после обработки антисептиком. -
Транспортировка образцов в лабораторию осуществляется при комнатной температуре немедленно после их получения.
Приложение 2
I. Шкала PORT [M.J. Fine и соавт., 1997]
Алгоритм оценки риска неблагоприятного исхода при ВП
Приложение 2
^
| Параметр | Баллы |
| ^ | |
| Мужчина | возраст (лет) |
| Женщина | возраст (лет) – 10 |
| Пребывание в доме престарелых/ учреждении длительного ухода | + 10 |
| ^ | |
| Злокачественное новообразование | + 30 |
| Заболевания печени | + 20 |
| Застойная сердечная недостаточность | + 10 |
| Цереброваскулярные заболевания | + 10 |
| Заболевания почек | + 10 |
| ^ | |
| Нарушение сознания | + 20 |
| Частота дыхания > 30/мин | + 20 |
| Систолическое давление < 90 мм рт.ст. | + 20 |
| Температура < 35°С или > 40°С | + 15 |
| Пульс > 125/мин | + 10 |
| ^ | |
| рН артериальной крови < 7,35 | + 30 |
| Мочевина крови > 10,7 ммоль/л | + 20 |
| Натрий крови < 130 ммоль/л | + 20 |
| Глюкоза крови > 14 ммоль/л | + 10 |
| Гематокрит < 30% | + 10 |
| РаО2 < 60 мм рт.ст. или SaO2 < 90% | + 10 |
| Плевральный выпот | + 10 |
Примечание:
В рубрике «Злокачественные новообразования» учитываются случаи опухолевых заболеваний, манифестирующих «активным» течением или диагностированных в течение последнего года, исключая базальноклеточный или плоскоклеточный рак кожи.
В рубрике «Заболевания печени» учитываются случаи клинически и/или гистологически диагностированного цирроза печени и хронического активного гепатита.
Приложение 2
В рубрике «Застойная сердечная недостаточность – ЗСН» учитываются случаи застойной сердечной недостаточности вследствие систолической или диастолической дисфункции левого желудочка, документированные данными анамнеза, физического обследования, результатами рентгенографии органов грудной клетки, эхокардиографии, сцинтиграфии миокарда или вентрикулографии.
В рубрике «Цереброваскулярные заболевания» учитываются случаи актуального инсульта, транзиторной ишемической атаки или документированные КТ или МРТ головного мозга остаточные явления после перенесенного острого нарушения мозгового кровообращения.
В рубрике «Заболевания почек» учитываются случаи анамнестически подтвержденных хронических заболеваний почек или повышение концентрации креатинина/остаточного азота мочевины в сыворотке крови.
Простые в употреблении калькуляторы подсчета баллов по этой шкале доступны в настоящее время в Интернете (
https://ursa.kcom.edu/CAPcalc/default.htm
,
https://ncemi.org
,
www.emedhomom.com/dbase.cfm
).
^
| Класс риска | I | II | III | IV | V |
| Число баллов | – | < 70 | 71–90 | 91–130 | > 130 |
| Летальность, % | 0,1–0,4 | 0,6–0,7 | 0,9–2,8 | 8,5–9,3 | 27–31,1 |
| Место лечения | Амбулаторно | Амбулаторно | Кратковре-менная госпитализация | Стационар | Стационар (ОИТ) |
Приложение 2
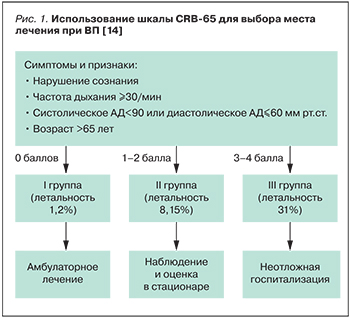
^ [W.S.Lim и соавт, 2003]
I. Алгоритм оценки риска неблагоприятного исхода и выбора места лечения при ВП (шкала CURB-65)
III. Алгоритм оценки риска неблагоприятного исхода и выбора места лечения при ВП (шкала CRB-65)
Приложение 2
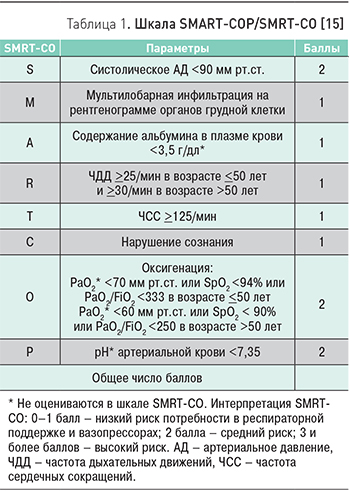
^ [P.G.P.Charles и соавт, 2008]
А. Оцениваемые параметры
| ^ | Баллы | |
| S | Систолическое АД< 90 мм рт. ст. | 2 |
| M | Мультилобарная инфильтрация на рентгенограмме ОГК | 1 |
| A | Содержание альбумина в плазме крови < 3,5 г/дл* | 1 |
| R | Частота дыхания > 25/мин в возрасте < 50 лет и > 30/мин в возрасте > 50 лет | 1 |
| T | ЧСС > 125/мин | 1 |
| C | Нарушение сознания | 1 |
| O | Оксигенация: PaO2* < 70 мм рт. ст. или SpO2 < 94% или PaO2/FiO2 <333 в возрасте < 50 лет PaO2*< 60 мм рт. ст. или SpO2 < 90% или PaO2/FiO2 <250 в возрасте > 50 лет | 2 |
| P | pH* артериальной крови < 7,35 | 2 |
| Общее кол-во баллов | ||
Примечание:* не оцениваются в шкале SMRT-CO
^
| Баллы | Потребность в респираторной поддержке и вазопрессорах |
| 0-2 | Низкий риск |
| 3-4 | Средний риск (1 из 8) |
| 5-6 | Высокий риск (1 из 3) |
| >7 | Очень высокий риск (2 из 3) |
^
| Баллы | Потребность в респираторной поддержке и вазопрессорах |
| 0 | Очень низкий риск |
| 1 | Низкий риск (1 из 20) |
| 2 | Средний риск (1 из 10) |
| 3 | Высокий риск (1 из 6) |
| >4 | Высокий риск (1 из 3) |
Приложение 3
Индикаторы качества медицинской помощи при ВП
у госпитализированных пациентов*
| ^ | Целевой уровень, % |
| Рентгенологическое исследование органов грудной клетки при наличии клинических признаков ВП в течение 24 ч с момента госпитализации (если не выполнено амбулаторно) | 100 |
| Бактериологическое исследование мокроты до назначения антибиотиков | 50 |
| Бактериологическое исследование крови до назначения антибиотиков при тяжелой ВП | 100 |
| Введение первой дозы системного АМП в срок < 4 ч (при септическом шоке < 60 мин ) с момента госпитализации | 100 |
| Соответствие стартового режима антибактериальной терапии национальным или составленным на их основе локальным рекомендациям/стандартам терапии | 90 |
| Использование ступенчатой антибактериальной терапии | 80 |
| Наличие рекомендаций по вакцинации пневмококковой вакциной и гриппозной вакциной (в осенне-зимний сезон) пациентам из группы риска | 100 |
Примечание:* Традиционно применяющиеся параметры оценки качества лечения некоторых заболеваний (летальность, частота госпитализаций в ОРИТ, длительность пребывания в стационаре) характеризуются низкой чувствительностью при ВП, их использование в качестве индикаторов не рекомендуется.
Приложение 4
Список международных (непатентованных) и патентованных (торговых) названий основных антибактериальных средств, применяющихся для лечения ВП (жирным шрифтом выделены препараты основного производителя)
| Генерическое название (международное непатентованное название) | Торговые (патентованные) названия |
| Азитромицин | СумамедХемомицин ^ |
| Амоксициллин | Флемоксин солютаб Хиконцил |
| Амоксициллин/клавуланат | Аугментин Амоксиклав |
| Амоксициллин/сульбактам | Трифамокс ИБЛ |
| Ампициллин | Пентрексил |
| Ампициллин/сульбактам | Уназин |
| Гемифлоксацин | Фактив |
| Джозамицин | ^ |
| Доксициклин | ВибрамицинЮнидокс солютаб |
| Имипенем/циластатин | Тиенам |
| Кларитромицин | КлацидКлацид СР Фромилид Фромилид Уно |
| Клиндамицин | Далацин ЦКлимицин |
| Левофлоксацин | ТаваникФлексид |
| Линезолид | Зивокс |
| Меропенем | Меронем |
| Метронидазол | ФлагилМетрогил Трихопол |
| Моксифлоксацин | Авелокс |
| Пиперациллин/тазобактам | Тазоцин |
| Рифампицин | Рифадин Бенемицин Римактан |
| Спирамицин | Ровамицин |
| Тикарциллин/клавуланат | Тиментин |
| Цефепим | Максипим |
Приложение 4
Список международных (непатентованных) и патентованных (торговых) названий основных антибактериальных средств, применяющихся для лечения ВП (продолжение)
| Генерическое название (международной непатентованное название) | Торговые (патентованные) названия |
| Цефоперазон/сульбактам | Сульперазон |
| Цефотаксим | КлафоранЦефантрал |
| Цефтриаксон | ^ |
| Цефуроксим | Зинацеф Кетоцеф |
| Ципрофлоксацин | ЦипробайЦипринол Цифран |
| Эритромицин | Грюнамицин Эригексал Эрмицед |
| Эртапенем | Инванз |
1 2 3 4 5 6 7 8
Скачать файл (1028.5 kb.)
Источник
Публикация посвящена актуальным вопросам эпидемиологии, диагностики и лечения внебольничной пневмонии. Представлены данные по этиологии заболевания, ключевые вопросы диагностики пневмонии и направления стартовой антимикробной терапии.
ЭПИДЕМИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Внебольничная пневмония (ВП) до настоящего времени является «краеугольным камнем» практического здравоохранения вследствие высокой заболеваемости и смертности. Результаты эпидемиологических исследований свидетельствуют о том, что в общей популяции заболеваемость ВП составляет 1–12‰, а среди лиц старше 65 лет – 25–44‰ [1]. В США было проведено глобальное исследование, включившее данные о 388 406 госпитализированных пациентах с ВП в течение 2004–2005 гг. [2]. Распространенность ВП варьировалась от 0,33 на 1000 жителей у лиц молодого возраста до 35,8 на 1000 населения среди пожилых людей старше 90 лет. Распространенность ВП, требующей госпитализации, составила в среднем 2,75 и 2,96 на 1000 жителей в год в 2005 и 2006 гг. соответственно, а заболеваемость у лиц старше 60 лет достигала 7,65‰ у пациентов в возрасте старше 60 лет. Таким образом, в США ежегодно переносит ВП более 5 млн человек. В Германии общее число ежегодно регистрируемых случаев ВП оценивается в пределах от 400 тыс. до 600 тыс. пациентов в год, при этом необходимость в госпитализации составляет 30–50% [3]. Доступные данные по заболеваемости ВП в странах Евросоюза свидетельствуют о том, что ежегодно общее число взрослых больных ВП в 5 европейских странах (Великобритания, Франция, Италия, Германия, Испания) превышает 3 млн человек [1]. В России официальная статистика учитывает 400–500 тыс. больных ВП в год. Например, в 2015 г. уровень заболеваемости ВП в Российской Федерации составил 337,77 на 100 тыс. населения, а в 2016 г. – 418,18, у детей до 17 лет в 2015 г. – 600,08 на 100 тыс. населения, в 2016 г. – 688,81. В то же время результаты отдельных эпидемиологических исследований и расчетные данные позволяют предположить, что реальная заболеваемость ВП в России составляет 14–15‰, а общее число больных ежегодно превышает 1 500 000 человек. Кроме того, следует принимать во внимание высокую заболеваемость ВП у отдельных категорий, например военнослужащих по призыву. Так, по доступным данным, заболеваемость ВП у военнослужащих по призыву достигает 30–40‰ [5–6].
 Важнейшей проблемой остается высокая летальность при пневмонии. До настоящего времени инфекции нижних дыхательных путей (пневмония, грипп) занимают 3-е место среди ведущих причин смерти от различных заболеваний, уступая лишь инфарктам и сосудистым катастрофам, забирая на себя более 3 млн летальных исходов по всему миру. В России из числа госпитализированных по поводу пневмонии пациентов в среднем умирают около 3–4% [1].
Важнейшей проблемой остается высокая летальность при пневмонии. До настоящего времени инфекции нижних дыхательных путей (пневмония, грипп) занимают 3-е место среди ведущих причин смерти от различных заболеваний, уступая лишь инфарктам и сосудистым катастрофам, забирая на себя более 3 млн летальных исходов по всему миру. В России из числа госпитализированных по поводу пневмонии пациентов в среднем умирают около 3–4% [1].
ЭТИОЛОГИЯ ВП
Основным возбудителем ВП до настоящего времени является Streptococcus pneumoniae (30–50% случаев заболевания). К более редким (3–5%) «типичным» возбудителям ВП (3–5%) относятся Haemophilus influenzae, Staphylococcus aureus и Klebsiella pneumoniae (реже другие энтеробактерии – Escherichia coli и др.) [7–9]. Для амбулаторной практики определенное значение имеют «атипичные» микроорганизмы (8–30% случаев нетяжелой ВП) – Chlamydophila pneumoniae, Mycoplasma pneumoniae. А при тяжелом течении ВП существует вероятность инфицирования Legionella pneumophila. В ряде случаев ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, бронхоэктатической болезнью, лиц с иммунодефицитами). Нередко (~50%) у взрослых пациентов, переносящих ВП, выявляют два и более возбудителей, чаще всего это сочетание пневмококка с микоплазменной или хламидийной инфекцией, что утяжеляет течение заболевания.
 Пневмония может быть вызвана респираторными вирусами (вирусы гриппа типа А и B, парагриппа, аденовирусная инфекция, респираторно-синцитиальный вирус и др.). Частота выявления респираторных вирусов у пациентов с ВП носит сезонный характер и возрастает в холодное время года. Рост актуальности вирусной пневмонии в последние годы обусловлен появлением и распространением в популяции пандемического вируса гриппа A/H1N1pdm2009, способного вызывать первичное поражение легочной ткани с развитием острого респираторного дистресс-синдрома и быстро прогрессирующей острой дыхательной недостаточности (ОДН). Различают первичную вирусную пневмонию (развивается в результате непосредственного вирусного поражения легких, характеризуется быстро прогрессирующим течением с развитием выраженной ОДН) и вторичную бактериальную пневмонию (вирусно-бактериальная пневмония), которая может сочетаться с первичным вирусным поражением легких или быть самостоятельным поздним осложнением гриппа [10]. Наиболее частыми возбудителями вторичной бактериальной пневмонии у пациентов с гриппом являются S. pneumoniae и S. aureus [10–12].
Пневмония может быть вызвана респираторными вирусами (вирусы гриппа типа А и B, парагриппа, аденовирусная инфекция, респираторно-синцитиальный вирус и др.). Частота выявления респираторных вирусов у пациентов с ВП носит сезонный характер и возрастает в холодное время года. Рост актуальности вирусной пневмонии в последние годы обусловлен появлением и распространением в популяции пандемического вируса гриппа A/H1N1pdm2009, способного вызывать первичное поражение легочной ткани с развитием острого респираторного дистресс-синдрома и быстро прогрессирующей острой дыхательной недостаточности (ОДН). Различают первичную вирусную пневмонию (развивается в результате непосредственного вирусного поражения легких, характеризуется быстро прогрессирующим течением с развитием выраженной ОДН) и вторичную бактериальную пневмонию (вирусно-бактериальная пневмония), которая может сочетаться с первичным вирусным поражением легких или быть самостоятельным поздним осложнением гриппа [10]. Наиболее частыми возбудителями вторичной бактериальной пневмонии у пациентов с гриппом являются S. pneumoniae и S. aureus [10–12].
Этиологическая структура ВП может различаться в зависимости от возраста больных, тяжести заболевания, наличия сопутствующей патологии и предшествующей системной антибиотикотерапии. Так, ключевыми возбудителями нетяжелой ВП у пациентов без сопутствующих заболеваний и не принимавших в последние 3 мес антибактериальных препаратов чаще всего я…
Андрей Алексеевич Зайцев, д.м.н., главный пульмонолог ФГКУ «ГВКГ им. Н.Н. Бурденко» МО РФ, Москва. E-mail: a-zaicev@yandex.ru
Источник
