Что хуже ожог или обморожение

Слишком высокая или слишком низкая температуры могут вызвать ожог на коже. Повреждение кожи, вызванное переохлаждением называют холодовой ожог или обморожение.
Длительное нахождение на холоде или телесный контакт с холодным предметом, например с кубиками льда или пакетом со льдом, могут повредить ткани кожи и вызвать холодовой ожог.
В этой статье мы расскажем о симптомах и причинах обморожения, а также, какое проводить лечение и когда обращаться к врачу.
СИМПТОМЫ

Минусовые температуры могут повреждать ткани кожи
Симптомы обморожения могут включать:
- Цвет кожи изменился на красный, белый или серый, либо кожа потемнела
- Боль
- Водяной пузырь
- Онемение
- Покалывание
- Зуд
- Жесткая кожа с восковым налетом
Во время обморожения в тканях кожи происходит следующее:
- Вода в клетках кожи замерзает
- Замороженная вода формирует кристаллы, которые повреждают клетки кожи
- Кровяные сосуды сужаются, уменьшается приток крови и поступление кислорода в область обморожения
- Обморожение может привести к свертываемости крови, что ограничит приток крови и кислорода
- Может начаться кровотечение в случае, если обморожение затронет белки, ответственные за свертываемость крови
ПРИЧИНЫ И ФАКТОРЫ РИСКА
Нахождение на холоде вызывает сужение кровеносных сосудов, перенаправляя кровь к жизненно важным органам для того чтобы защитить их.
Уменьшенный объем крови доходит до частей тела, отдаленных от главных органов, именно поэтому руки, ноги и пальцы подвержены повреждениям от холода.
Причины обморожения включают:
- Длительное пребывание на морозе
- Пребывание в ветреном месте и на высокогорье
- Прямой контакт с холодным объектом, например с пакетом со льдом, в течении продолжительного времени
Другие факторы, влияющие на повышенный риск обморожения:
- Бездомность
- Участие в зимних видах спорта
- Курение
- Препараты, которые ухудшают циркуляцию крови, такие как бета-блокаторы
- Болезни, при которых ухудшается циркуляция крови, такие как диабет или заболевание периферических кровеносных сосудов
- Периферическая нейропатия или другие заболевания, которые уменьшают способность человека определять повреждения
- Феномен Рейно
Дети и люди старшего возраста имеют более высокий риск обморожения, так как не могут регулировать температуру своего тела эффективно и теряют тепло быстрее.
Люди под влиянием алкоголя или наркотиков, как правило не слишком обращают внимание на холод и не сразу реагируют на дискомфорт от нахождения на холоде, что может привести к переохлаждению.
ПРЕДОТВРАЩЕНИЕ
Для предотвращения обморожения, необходимо носить подходящую одежду для минусовых температур или сильного ветра.
Также, перед тем как взять пакет со льдом, необходимо удостовериться, что он не соприкасается напрямую с кожей рук. Для предотвращения обморожения рекомендуется подложить кусок ткани или полотенце между пакетом льда и участком кожи.
ОБРАЗОВАНИЕ РУБЦОВ
Обморожение может вызвать рубцы. Вероятность возникновения рубцов зависит от многих факторов, включая область обморожения и какие слои ткани кожи были подвержены.
Кожа состоит из нескольких слоев. Сюда входит внешний слой, известный как эпидермис, и нижний слой, называемый дермой. Ниже этих слоев расположены ткани, куда входят мышцы, сухожилия и другие соединительные ткани.
Если ожог повредил только эпидермис, это не вызовет появление рубцов. Однако, повреждения, которые затронули дерму или ткани ниже этого слоя являются более сложными повреждениями, которые могут оставить шрамы.
ОБМОРОЖЕНИЕ И ХОЛОДОВОЙ ОЖОГ
Существует небольшое различие между холодовым ожогом и обморожением. Термин «холодовой ожог» относится к ожогам, которые возникают в результате контакта с кусочками льда или с замороженным пакетом со льдом.
Обморожение происходит тогда, когда из-за длительного нахождения на экстремальном холоде замерзает кожа и ткань под ней.
Обморожение, которое проникает в более глубокие слои кожи и повреждает ткани и кости, может вызвать необратимое повреждение.
ПЕРВАЯ ПОМОЩЬ И ЛЕЧЕНИЕ
При получении холодового ожога, необходимо незамедлительно принять следующие меры:
- Покинуть холодное место и устранить причину, вызвавшую повреждение
- Снять мокрую одежду
- Не трогать и не тереть область повреждения, для предотвращения дальнейшего повреждения
- Удалить инородные вещества с поврежденного участка кожи
- Согреть кожу в воде 37-39°C ( при необходимости повторять процедуру каждые 20 минут )
- Укрыть шерстяным одеялом или приложить теплый компресс

Использование марли может защитить кожу от грязи и микробов.
Как только область обморожения потеплела, следует выполнить следующие действия:
- использовать марлевую повязку для того, чтобы защитить кожу от грязи и микробов
- увеличить употребление жидкости
- при необходимости принять обезболивающие
- нанести успокаивающую мазь, например алоэ вера, на неповрежденную кожу
- проконсультироваться с врачом о необходимости сделать прививку от столбняка
Самое важное – отогревать кожу постепенно, нежели используя очень горячую воду или воздух, так как повышенное воздействие высокой температуры может усугубить область повреждения.
КОГДА ОБРАЩАТЬСЯ К ВРАЧУ
Обычно с поверхностными ожогами можно справиться в домашних условиях. Эти повреждения чаще всего заживают самостоятельно, не требуя помощи врача.
Если человек получил более серьезный холодовой ожог, следует обратиться к врачу и получить лечение.
Признаки и симптомы серьезного холодового ожога включают:
- Кожа становится и остается белого, темного или серого цвета
- Кожа немеет
- Кожа, которая ощущается холодной или грубой после отогревания
- Часть тела, подвергшаяся охлаждению, меньше функционирует
- Волдыри, наполненные кровью
Эти признаки свидетельствуют о повреждение подкожной ткани. Повреждение ткани может потребовать более серьезного медицинского или хирургического вмешательства.
Любые признаки инфекции также потребуют медицинского лечения. Следует посетить врача, если наблюдаются следующие симптомы:
- Изменение цвета кожи в области ожога
- Из раны вытекает гной или зеленые выделения
- Жар
- Усиление боли
- Часть тела, подвергшаяся ожогу, меньше выполняет свои функции
Если область ожога остается белой, темной или серого цвета, а не розовой или красной и не начинает покалывать или гореть так как она согревается, это может сигнализировать о более серьезных повреждениях, которые требуют медицинского лечения.
Поделиться в социальных сетях
Дата публикации: 25.01.2019
Источник
Степени ожогов
Виды ожогов
|
Ожоги – одна из самых частых бытовых травм, наравне с порезами. Кроме того, ожоги разной степени тяжести нередко получают жертвы аварий и катастроф. Последними случаями занимается относительно молодая медицинская наука – комбустиология. Комбустиологи изучают методы лечения при серьезных повреждениях, и вызванные ими патологические состояния (например, ожоговый шок).
Степени ожогов
Для начала определяют степень, т.е. глубину и площадь повреждений. Исходя из этого доктора подбирают схемы лечения.
- степень — затронут только верхний слой эпидермиса.
- Симптомы: отек, покраснение. Госпитализация нужна при поражении свыше 10% кожи или, если повреждение локализуется на голове. В остальных случаях можно проводить лечение на дому.

 | За 1% кожи принимается площадь ладони. |
- степень — затронуты все слои эпидермиса.
- Симптомы: отслоение эпидермиса, образование волдырей. При поражении значительной части кожи может развиться ожоговая болезнь – патологическое состояние, вызывающее сбои в работе внутренних органов. Требуется лечение в стационаре.

- степень
- поражен эпидермис и дермальный слой, лежащий под ним, но с сохранением некоторого количества жизнеспособных клеток.
- Симптомы: сильная боль, пузыри, наполненные желтой жидкостью, оттенок кожи красный до бордового, мелкие кровоизлияния. Лечение – строго в больнице, т.к. зачастую необходима пересадка кожи.
- полное поражение дермального слоя, вероятно – подкожной клетчатки.
- Симптомы: пузыри с кровью, острая боль, сменяющаяся потерей чувствительности, резкое падение давления. При распространении на большие участки тела вероятен ожоговый шок (потеря плазмы, нарушения работы почек и т.д.) Обязательна госпитализация.
- поражен эпидермис и дермальный слой, лежащий под ним, но с сохранением некоторого количества жизнеспособных клеток.
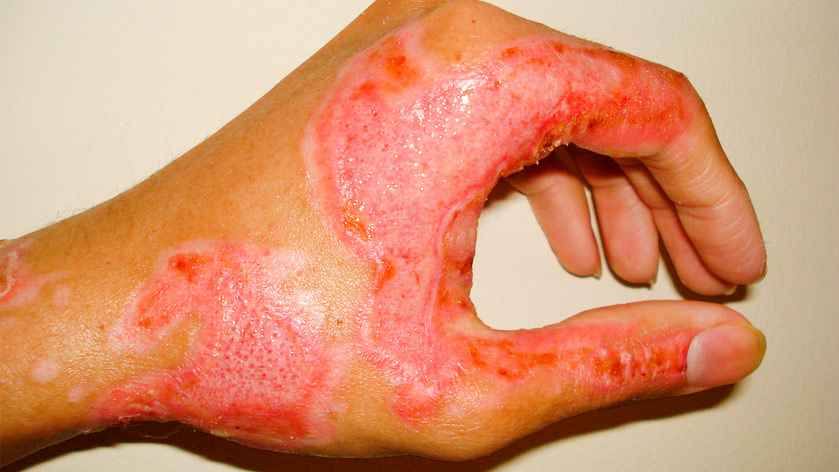
- степень — глубокие повреждение кожи и подкожных структур (клетчатки, мышц, костей).
- Симптомы: кожа покрыта черной или коричневой коркой, нервное возбуждение, учащенное сердцебиение, повышенное давление. Затем развивается ожоговый шок. Состояние опасно для жизни, требуется срочная помощь врачей, лечение только стационарное.
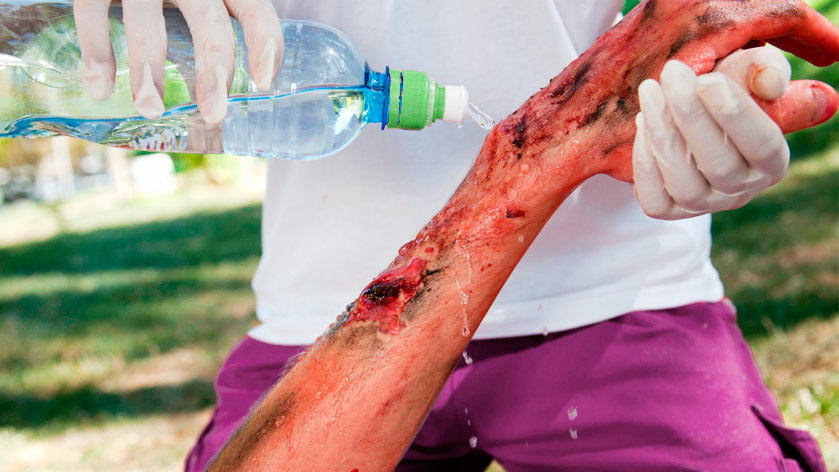
Виды ожогов
Помимо степени для правильного оказания первой помощи и дальнейшего лечения необходимо учитывать причину появления ожога: огонь, пар, агрессивные химические соединения и т.д.
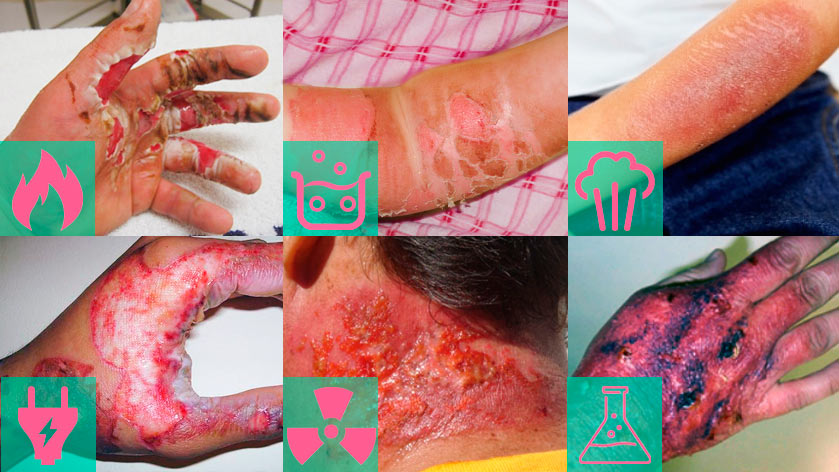
- Термический ожог – самый распространенный вид, возникающий из-за контакта с огнем или веществами высокой температуры. Основные подвиды:
- Ожог от огня – проявляют себя резкой болью, жжением, покраснением кожи.
- Ожог кипятком – помимо боли и покраснения сопровождаются отеком и пузырями со светлой, прозрачной жидкостью. Поверхность пузыря напряжена, при разрыве открывается рана, которая потом покрывается струпом. Опасен такой вид в первую очередь инфицированием поврежденных тканей.
- Ожог паром – на начальных стадиях симптомы такие же, как и у предыдущего вида, т.к. пар – это испарившаяся вода высокой температуры. Такие ожоги возникают на кухне или при уборке. Более серьезные степени травмы образуются при авариях на предприятиях, несоблюдении техники безопасности и т.д.
- Химический ожог – второй по частоте. Летучие масла, кислоты, щелочи, соли тяжелых металлов – есть множество соединений, вызывающих такую травму. Они подчас содержатся в обычных чистящих и моющих средствах. Также получить травму такого рода можно на предприятии. Вид и симптомы зависят от вещества: кислота вызывает обезвоживание тканей, темные струпья, а щелочь – зеленовато-серую корку. Лучше обратиться к врачу. Не забудьте показать ему то, что вызывало повреждение.
- Электрический ожог в наш век электрификации тоже очень распространен, причем если еще наши дедушки и бабушки чаще сталкивались с ним на работе, в цехах и на производстве, то мы можем получить достаточно сильную травму такого вида даже дома: из-за неисправной бытовой техники, розеток, проводов. Симптомы – слабость вплоть до обморока, головокружение, нарушение функций дыхательной и сердечно-сосудистой системы, что чревато остановкой сердца.
- Радиационный ожог – для него не нужно работать на АЭС. Этот вид возникает при поражении солнечным или ионизирующим излучением (этим опасно загорание без чувства меры под прямыми солнечными лучами или в солярии), при лучевой терапии. Возникает покраснение кожи, жжение, волдыри, температура.
Как вылечить ожог?
Предложения по теме

Мазевая повязка Бранолинд Н с перуанским бальзамом
Paul Hartmann
от 57
за штуку

Протеокс-ТМ – салфетка с трипсином и мексидолом
НТЦРИА Полиферм
от 160
за штуку

Стерильное покрытие Альгипор-М на раны и ожоги
ГК Пальма
от 110
за штуку

Протеокс-Т – салфетка с трипсином, 10х10 см
НТЦРИА Полиферм
155
за штуку

Гидрогелевая повязка Гидротак Транспарент
Paul Hartmann
от 124
за штуку
предзаказ

Мазевая повязка Гидротюль
Paul Hartmann
от 68
за штуку
предзаказ

Атравматическая повязка Гразолинд нейтраль
Paul Hartmann
от 37
за штуку
предзаказ
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Отморожение – повреждение тканей, вызванное местным воздействием холода, приводящего к длительному понижению температуры, повреждению анатомических структур, вплоть до омертвения органов.
Код по МКБ-10
- Х31 Воздействие чрезмерно низкой природной температуры.
- Т33.0-9 Поверхностное обморожение.
- Т34.0-9 Обморожение с некрозом тканей.
- Т35.0-7 Обморожение, захватывающее несколько областей тела и неуточнённое обморожение.
Симптомы отморожения
В развитии патологических изменений в поражённых участках ведущая роль принадлежит спазму артерий. При непродолжительном действии холода реагируют только поверхностные сосуды, возникает отморожение I-II степени. При более продолжительном и интенсивном охлаждении происходит длительный спазм всех артериальных сосудов, в результате чего наступает гибель мягких тканей и костей.
В течении отморожений выделяют два периода: скрытый (дореактивный) и реактивный, до и после согревания больного соответственно. В первом периоде отмороженная область бледная, холодная на ощупь, нечувствительная. Больной предъявляет жалобы на ощущение онемения, «одеревенения», на «холодные ноги». Реже беспокоят боли в стопах и икроножных мышцах. В небольшом числе наблюдений отморожения не сопровождаются никакими ощущениями. В дореактивном периоде установление диагноза не представляет затруднений, однако нельзя определить глубину и протяжённость поражения тканей.
В реактивном периоде после согревания отмороженного участка основной жалобой больных становится боль. Она наступает непосредственно после согревания больного, довольно интенсивна и характерна для всех пострадавших. Больные испытывают чувство жжения, жара, «одеревенелости» в отмороженных областях. В пользу окончания «скрытого периода» свидетельствуют отёк и изменение цвета кожи с белого на цианотичный.
В 95% случаев отморожению подвергаются конечности, чаще нижние; поражение ограничено пальцами и не распространяется выше голеностопного или лучезапястного суставов. Подобная локализация обусловлена худшим кровоснабжением периферических отделов конечностей в сравнении с другими областями тела, они более подвержены действию холода, в них быстрее развиваются гемодинамические нарушения. Кроме того, кисти и стопы в меньшей степени защищены от воздействия холода. Отморожения других локализаций (ушные раковины, нос, щёки) наблюдают значительно реже. В подавляющем числе наблюдений отморожения возникают при действии мороза при температуре воздуха -10 °С и ниже. Однако при высокой влажности воздуха и сильном ветре отморожения возможны и при более высокой температуре, приближающейся к 0 °С. Чаще отморожениям подвергаются люди в бессознательном состоянии (при сильном алкогольном опьянении, тяжёлой травме, приступе эпилепсии). В таких ситуациях, как правило, возникают отморожения IV степени.
Атипичные формы отморожений
В отличие от описанной «классической» формы отморожений выделяют несколько их разновидностей, характеризующихся своеобразным клиническим течением и возникающих в отличных от описанных условиях, – ознобление и «траншейная стопа».
Ознобление – патологическое состояние кожи, развивающееся в результате длительного воздействия низкой температуры и повышенной влажности воздуха и характеризующееся отёчностью, синюшностью, болезненностью при надавливании и зудом. Рассматривают как хроническое отморожение I степени, исключение повторного охлаждения способствует ликвидации ознобления. Нередко ознобление протекает в форме дерматитов или дерматозов. У людей, которые по характеру своей работы постоянно подвергаются действию холода при большой влажности воздуха (рыбаки, моряки, сплавщики леса), ознобление рассматривают как профессиональное заболевание.
Стопа траншейная – отморожение стоп в результате их длительного умеренного охлаждения; возникает при температуре воздуха около 0 °С и высокой влажности, главным образом в военной обстановке. Это форма местной холодовой травмы, впервые описанная во время первой мировой войны при массовом поражении стоп у солдат, длительное время находившихся в траншеях, заполненных водой. Заболевание характеризуется расстройствами осязательной, температурной и болевой чувствительности, возникновением болей, появлением чувства «одеревенения» стоп. Развивается отёк, кожа приобретает бледный оттенок с участками гиперемии, холодная на ощупь; затем формируются пузыри с геморрагическим содержимым. Финалом служит омертвение стоп с развитием влажной гангрены. При двустороннем поражении характерно крайне тяжёлое течение заболевания с высокой лихорадкой и выраженной интоксикацией.
Своеобразная форма холодовой травмы – «иммерсионная стопа» («погружённая конечность»). Данная патология развивается при длительном нахождении конечностей в холодной воде и встречается почти исключительно у моряков или у лётчиков, терпящих бедствие в морях при температуре воды от 0 до +10 °С. Поражаются одновременно две, три, а иногда и четыре конечности, причём отморожение наступает в 2-3 раза быстрее, чем на суше.
«Высотная стопа» возникает у лётчиков при полётах на больших высотах при крайне низкой температуре воздуха (от -40 до -55 °С) и большой скорости, в условиях пониженного содержания кислорода.
Иногда развиваются контактные отморожения от соприкосновения голых рук с охлаждёнными до -40 °С металлическими предметами. Эти отморожения, как правило, поверхностные и ограничены по площади.
Осложнения, возникающие при отморожениях, подразделяют на местные и общие. Наиболее частые среди местных – лимфангоит, лимфаденит, тромбофлебит, рожистое воспаление, флегмона, абсцесс, артрит, остеомиелит. В более поздние сроки развиваются невриты, эндартерииты, трофические язвы, рубцовые деформации и контрактуры, стойкое повышение холодовой чувствительности. Из общих осложнений в ранние сроки наблюдают интоксикацию, пневмонию, сепсис, полиорганную недостаточность; в более поздние – миокардио-, нефро- и энцефалопатию.
[1], [2], [3], [4]
Классификация
Отморожение классифицируют по глубине поражения тканей на 4 степени:
- Отморожение I. После согревания кожа отмороженной области синюшная, нередко с багровым оттенком, возможен небольшой отёк, мраморность окраски. Отморожения I степени проходят через 5-7 дней консервативного лечения, при этом отёк уходит полностью, кожа приобретает нормальную окраску. Ненадолго остаётся зуд, цианоз, повышенная чувствительность к холоду.
- Отморожение II. Сопровождается омертвением верхней зоны сосочково-эпителиального слоя, образованием пузырей, наполненных прозрачной серозной жидкостью (иногда через несколько дней после согревания). Дном пузыря служит сосочковый слой кожи, представленный поверхностью розового или бледно-красного цвета, чувствительной к механическому раздражению. При данной степени ростковый слой кожи не повреждён, поэтому в короткие сроки (8-14 дней) наблюдают полную эпителизацию раневых поверхностей под влиянием консервативного лечения. Остаточные проявления аналогичны I степени.
- Отморожение III. Кожа поражённой области мертвенно-бледная или сине-багровая! выражен отёк тканей. Пузыри наполнены геморрагической жидкостью, после вскрытия его и удаления эпидермиса обнажается нежизнеспособная поверхность сосочкового слоя кожи, нечувствительная к механическому раздражению (например, уколу иглой или прикосновению шарика со спиртом). Некроз распространяется на всю толщу кожи. Самостоятельная эпителизация таких ран невозможна в связи с гибелью всех эпителиальных элементов кожи. Заживление возможно путём развития грануляций и рубцевания. Потерянные ногти нередко отрастают деформированными. Обширные раневые дефекты нуждаются в пластическом закрытии аутодермотрансплантатами.
- Отморожение IV. Возникает при наиболее длительном действии холодового агента и продолжительном периоде тканевой гипотермии, сопровождается омертвением всех тканей, включая кости. Через 8-10 дней после травмы развивается сухая гангрена пальцев рук или ног и влажная гангрена проксимально расположенных участков. Демаркационная линия появляется к концу 2-й – началу 3-й недели. Процесс самопроизвольного отторжения некротизированных тканей занимает несколько месяцев.
При отморожениях III-IV степени различают четыре зоны патологических изменений (по направлению от периферии к центру):
- тотального некроза;
- необратимых дегенеративных изменений (где впоследствии могут возникать трофические язвы и изъязвляющиеся рубцы);
- обратимых дегенеративных процессов;
- восходящих патологических процессов.
- В последних двух зонах возможно развитие стойких сосудистых и нервно-трофических расстройств.
[5], [6], [7], [8]
Как распознается отморожение?
Пострадавший указывает на длительное пребывание в условиях низкой температуры воздуха. Дифференциальный диагноз отморожение проводится с гангреной пальцев стоп при диабетической ангиопатии или облитерирующем эндартериите.
Показания к консультации других специалистов
Нуждаются в консультации ангиохирурга, терапевта.
Пример формулировки диагноза
Отморожение обеих стоп III-IV степени.
[9], [10], [11], [12], [13], [14]
Лечение отморожения
Основная цель лечения – согревание и восстановление нормального кровотока в поражённых частях тела.
Показания к госпитализации
Отморожение III-IV степени любой площади и локализации; распространённые поверхностные отморожения.
Первая помощь при отморожении
С целью предупреждения дальнейшего охлаждения и восстановления температуры в поражённых частях тела пострадавшего следует доставить в тёплое помещение, переодеть в сухую одежду и обувь. Общие мероприятия включают дачу пострадавшему горячих чая, кофе, пищи, 50-100 мл водки. При отморожениях ушных раковин, щёк, носа можно легко растереть отмороженные участки чистой рукой или мягкой тканью до появления розовой окраски кожи.
Необходимо исключить преждевременное согревание извне, когда пострадавший уже находится в помещении: тепло должно идти «изнутри» за счёт кровообращения. Таким образом, граница потепления тканей постепенно сдвигается к периферии, где циркуляция восстанавливается раньше, чем обмен веществ, что предохраняет ткани от ишемии. Для достижения этого эффекта на поражённую область как можно быстрее накладывают термо- или теплоизолирующую повязку. В ней чередуют 5-6 слоев марли и ваты (ватин, шерсть, поролон, синтепон) с двух- или трёхкратным прокладыванием между ними компрессной бумаги (полиэтилен, металлическая фольга). Толщина подобной повязки – 5-6 см. До наложения повязки никаких манипуляций с отмороженными участками не производят. Повязки на поражённой области оставляют не менее чем на 6-12 ч, до восстановления чувствительности.
После госпитализации пострадавшего проводят мероприятия, направленные на постепенное согревание тканей «изнутри-кнаружи». Этого достигают инфузи-онным системным и регионарным лечением, целью которого служит устранение спазма сосудов, восстановление микроциркуляции, предупреждение тромбообра-зования в сосудах малого и крупного диаметра.
Применение УФО, УВЧ-терапии, инфракрасного облучения и просто тёплого воздуха от вентилятора в первой фазе раневого процесса при отморожениях III-IV степени способствует переводу влажного некроза в сухой.
[15], [16], [17], [18]
Медикаментозное лечение
Для улучшения кровообращения в поражённых конечностях в течение первой недели после травмы внутривенно 2 раза в день вводят следующие препараты: растворы декстрана (реополиглюкина) 400 мл, глюкозы 10% – 400 мл, прокаина (новокаина) 0,25% – 100 мл, витамина В: 5% – 2 мл, никотиновой кислоты 1% – 2 мл, аскорбиновой кислоты 5% – 4 мл, дротаверина (но-шпы) 2% – 2 мл, папаверина 2% – 4 мл; гепарина натрия (гепарина) 10 000 Ед, пентоксифиллина (трентала) 5 мл или дипиридамола (курантила) 0,5% – 2 мл, гидрокортизона 100 мг. Инфузии производят со скоростью 20-25 капель в мин. Терапию следует продолжать и в ситуации, если в течение 2-3 сут не удалось нормализовать температуру и трофику тканей. В данном случае она необходима для сокращения зоны некроза тканей.
Большое значение имеет введение препаратов непосредственно в регионарный кровоток отмороженной конечности. Это достигают путём пункции соответствующей магистральной артерии (лучевой, локтевой, плечевой, бедренной). Обычно вводят следующие препараты: растворы прокаина (новокаина) 0,5% – 8,0; никотиновой кислоты 1% – 2,0; гепарина натрия (гепарина) 10 тыс. ед.; аскорбиновую кислоту 5% – 5,0; аминофиллин (эуфиллин) 2,4% – 5,0; пентоксифиллин (трентал) 5,0 [или дипиридамол (курантил) 0,5% – 2,0]. В первые сутки вливания выполняют 2-3 раза, в последующие 2-3-и сут – 1-2 раза. Длительность курса вазоактивной инфузионной терапии составляет не менее 7 сут.
Выполняемые в дореактивном или раннем реактивном периодах новокаиновые околопочечные, вагосимпатические, периневральные проводниковые и простые футлярные блокады способствуют аналгезии, вазодилатации и уменьшению интерстициального отёка, создавая тем самым благоприятные условия для нормализации температуры в поражённых тканях.
Больным, поступившим в стационар в позднем реактивном периоде, с чётко выраженными признаками необратимого поражения тканей следует выполнять весь комплекс описанных выше лечебно-профилактических мероприятий с целью возможного ограничения степени и масштабов поражения тканей.
Хирургическое лечение отморожения
Показания
Глубокое отморожение III-IV степени.
Методики хирургического лечения
Местное лечение ран после отморожений проводят по общехирургическим правилам лечения гнойных ран. Необходимо учитывать глубину поражения и фазу раневого процесса.
При отморожениях 1-й степени после туалета ран накладывают марлевые повязки с водорастворимыми антибактериальными кремами [хлорамфеникол/ диоксометилтетрагидропиримидин (левомеколь), диоксометилтетрагидропири-мидин/сульфодиметоксин/тримекаин/хлорамфеникол (левосин), бензилдиметил-миристоиламино-пропиламмонием (мирамистиновая мазь), мафенид], хлорамфениколом (синтомицином) и др. Полная эпителизация наступает в короткие сроки (7-10 сут) без каких-либо косметических или функциональных дефектов.
При отморожениях III-IV степени консервативное лечение позволяет подготовить поражённые участки к операции. Характер применяемых лекарственных средств зависит от фазы раневого процесса. В первой фазе (острое воспаление, обильное отделяемое, отторжение омертвевших тканей) применяют растворы антисептиков, гипертонические растворы натрия хлорида, антибактериальные мази на водорастворимой основе, а также препараты с некролитическим действием [трипсин, химотрипсин, террилитин, просубтилин (профезим) и др.]. Перевязки делают ежедневно, поражённые конечности укладывают на шины Белера.
Во второй фазе раневого процесса (после стихания воспаления, уменьшения отёка и количества раневого отделяемого, отторжения нежизнеспособных тканей) перевязки проводят реже (через 2-3 дня) с мазями на жировой основе [с нитрофуралом (фурацилиновая мазь 0,2%)].
В третьей фазе (эпителизации и рубцевания) целесообразно применение биогенных стимуляторов растительного (сок каланхоэ и алоэ) и животного происхождения (15% мазь прополиса). С этой же целью применяют мази с диоксометил-тетрагидропиримидином (метилурацил) 10%, актовегином 20% и др.
Современная тактика хирургического лечения глубоких отморожений преследует цель быстрейшего удаления нежизнеспособных тканей, предотвращение развития тяжёлых осложнений и максимального сохранения объёма жизнеспособных тканей.
Как и при лечении глубоких ожогов, применяют некротомию, некрэктомию, ампутацию и дерматомные свободные пересадки кожи.
Возможные послеоперационные осложнения
Нагноение послеоперационных ран, расплавление кожных трансплантатов, нагноение донорских ран.
Какой прогноз имеет отморожение?
Поверхностное отморожение имеет благоприятный прогноз, больные возвращаются к трудовой деятельности. Глубокое отморожение с поражением больших сегментов конечностей приводит к стойкой инвалидизации.
Источник
