Что делать при левосторонней пневмонии

Левосторонняя пневмония – это самая редкая форма воспаления лёгкого, которое фиксируется значительно реже, чем правого, однако является более опасной формой заболевания, которое отличается тяжелыми клиническими симптомами.
Если анализировать всю заболеваемость пневмонией, вызванной внегоспитальными факторами, то показатель смертности составляет около 5%. Подавляющее большинство летальности приходится именно на левостороннее воспаление лёгких.
Тяжесть патологии зависит от типа возбудителя, общего иммунного статуса больного, масштаба воспалительного очага. В ряде случаев пневмония протекает без характерной симптоматики. Установить диагноз может профильный специалист на основании дополнительных, аппаратных методов диагностики.
Как возникает заболевание?
Лёгкие — главный парный орган дыхательной системы, в котором осуществляется преобразование кислорода в углекислый газ. Лёгочная ткань состоит из специфических клеток — альвеол, которые выполняют основную дыхательную функцию.
Анатомически левое и правое лёгкое отличаются друг от друга. Правое — выполнено тремя долями, левое — двумя, так как имеет сердечную вырезку. Каждая из долей включает в себя более мелкие сегменты.
Воспалительный очаг в альвеолярной ткани появляется после внедрения, фиксации и активной жизнедеятельности патогенного возбудителя — вируса, бактерии, грибка. В начале заболевания под удар попадают бронхи, а в последствии — масштабы болезнетворного процесса выходят за их пределы.
Особенность левосторонней пневмонии в том, что патологические преобразования воспалительного характера могут сформироваться после травмы, оперативного вмешательства, инъекций, проведенных с нарушением правил стерильности. В этом случае происходит распространение инфекции с током лимфатической жидкости или крови.
Нисходящий путь зарождения левостороннего воспаления лёгких наблюдается при инфекционном эндокардите. При этом состоянии бактериальное воспаление эндокарда (средняя оболочка сердца) может распространиться на близлежащую легочную ткань.
Признаки пневмонии, как правило, определяются только в одном лёгком — левом или правом. Одностороннее воспаление может охватывать разную площадь, от которой зависит форма заболевания:
На небольшой участок — очаговая форма.
В одном или нескольких сегментах — сегментарная/полисегментарная форма. В правом лёгком наиболее часто страдают II, VI, X сегменты, в левом — VI, VIII, IX, X.
В отдельной доле — верхнедолевая или нижнедолевая пневмония.
Во всех долях лёгкого — долевая форма.
Если процесс распространяется на всё лёгкое, регистрируется тотальная форма воспаления.
Левосторонняя пневмония возникает не только при воздушно-капельном заражении человека. Источником заболевания могут стать хирургические вмешательства, бактериальные инфекции внутренних органов, эндокардит.
Отличие правосторонней и левосторонней пневмонии
Формирование левосторонней пневмонии наблюдается достаточно редко. Это обусловлено анатомическими свойствами бронхиального дерева. Дело в том, что левый бронх уже правого, что значительно осложняет его дренирование, кровоснабжение. Своеобразное строение негативно влияет на полноту получаемого лечения. Активные соединения лекарственных препаратов не могут транспортироваться к очагу воспаления в полном объёме. Недостаточное медикаментозное воздействие может существенно затянуть терапию, способствовать трансформации заболевания в затяжную форму, провоцировать развитие тяжелых последствий.
Анатомические особенности позволяют возбудителям пневмонии легче и быстрее проникать именно в правое лёгкое. Самые распространенные патогены — гемофильная палочка, пневмококк, стафилококк. Левое лёгкое наиболее уязвимо для атипичных возбудителей, которые поражают его клетки на фоне ослабленного иммунитета.
Формирование воспаления в верхней доле левого лёгкого отличается стремительным характером, быстрым нарастанием и усугублением клинической картины. Нижнедолевая левосторонняя пневмония чаще всего регистрируется у больных с сердечно-сосудистыми расстройствами.
Клиническая картина
Тяжесть заболевания, тип возбудителя, его восприимчивость к специфической терапии, иммунный статус и возраст больного, масштабы патологического очага — всё это факторы, влияющие на клиническую картину пневмонии.
Внегоспитальная пневмония может протекать в соответствии с двумя основными синдромами:
Типичный синдром. Заболевание проявляется внезапно, характеризуется резким нарастанием температуры тела, возникновением кашля с гнойным отделяемым. Больные жалуются на болезненные ощущения в груди. При исследовании определяются зоны уплотнения в лёгочной ткани. Типичный синдром развивается при инфицировании аэробными и анаэробными микроорганизмами, часть которых развивается в ротовой полости.
Атипичный синдром. Пневмония отличается постепенным усугублением симптомов. Для заболевания характерно появление внелегочной симптоматики — головной боли, миалгии, расстройства пищеварительной функции. Рентгенография показывает незначительные изменения в лёгком. Заболевание развивается при инфицировании хламидия пситаки, туляремией, гистоплазмой, микоплазмой, легионеллой, клебсиеллой.
Признаки заболевания в зависимости от типа возбудителя
Симптомы пневмонии обусловлены типом инфекционного агента. Отличия можно наглядно представить в виде таблицы.
Возбудитель | Особенности клинической картины |
Микоплазма | Зачастую приводит к гемолитической анемии, мультиформной эритеме, энцефалиту, поперечному миелиту, поражению барабанных перепонок |
Легионелла | Характеризуется нарушениями сознания, расстройством функций печени и почек, снижением уровня солей натрия в моче |
Хламидии | При осмотре определяются свистящие хрипы, признаки ангины, осиплость голоса |
Золотистый стафилококк | Первичными признаками являются лихорадка, нарушение дыхания в виде одышки. В дальнейшем присоединяется мокрота, уплотняется легочная ткань |
Нокардии | Для патологии характерно образование своеобразных метастатических очагов на коже, в отделах центральной нервной системы |
Пневмония может развиться, как осложнение, на фоне основной инфекции:
При сезонной вспышке определенного штамма вируса гриппа.
Во время кори, ветряной оспы в сочетании с появлением характерной сыпи.
При синцитиальном вирусе — респираторная инфекция, которая чаще всего наблюдается у детей и взрослых с иммуносупрессией.
Цитомегаловирус— у пациентов с ВИЧ, больных, проходящих иммуноподавляющую терапию после трансплантации органов.
Если пневмония является основной патологией, то клиническая картина проявляется в виде стремительного нарастания температуры тела, лихорадки, упорного сухого кашля без выделения мокроты. Характерно присоединение внелегочных симптомов. На фоне кори, гриппа или ветряной оспы проявляется нарушение дыхательных функций, которые провоцируют развитие вторичного воспаления лёгких.
Пневмония вторичного происхождения может сформироваться одновременно с основным инфекционным заболеванием, независимо от его вирусного или бактериологического происхождения. В ряде случаев воспаление лёгких проявляется, как отдаленное осложнение, спустя несколько дней после ослабления основной симптоматики.
Основные симптомы

Клинические проявления мало чем отличаются от пневмонии другой локализации. Больные жалуются на:
Значительное повышение температуры до 40°С.
Надсадный кашель.
Приступы ночной потливости.
Вязкую мокроту.
При осмотре определяется тахипноэ, синюшность ногтей, акроцианоз.
Одна и та же форма пневмонии протекает совершенно по-разному у разных пациентов. Верификация одинакового возбудителя не может означать одинаковое протекание заболевания и схожий прогноз у различных больных.
Диагностика
Первые признаки левосторонней пневмонии врач может заметить при осмотре больного. Во время дыхательных движений визуально определяется отставание левой части грудной клетки. При перкуссии над пораженными участками левого лёгкого фиксируется более короткий звук. Аускультативно определяются мелкопузырчатые хрипы, признаки крепитации.
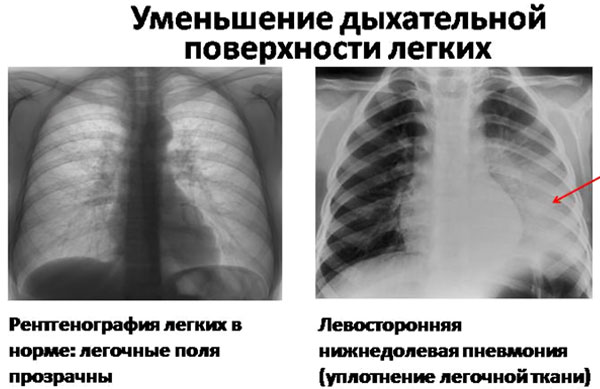
Окончательный диагноз устанавливается после рентгенологического исследования. На снимках в верхней или нижней доле регистрируются участки инфильтрации. Если требуется более детальная, уточняющая информация, показано выполнение компьютерной томографии, бронхоскопии.
Лабораторная диагностика. Для установления типа возбудителя проводят бактериологический анализ мокроты.
Исследование крови позволяет установить уровень лейкоцитоза со сдвигом формулы, более высокую СОЭ. Биохимия крови определяет параметры основного плазменного белка.
Лечение
Как мы уже неоднократно говорили, левосторонняя пневмония требует назначения длительного комплексного лечения.
Перед врачами ставится ряд задач:
Ликвидация инфекционного агента.
Восстановление дренажной функции бронхов.
Стабилизация общего иммунитета и устойчивости лёгких к внешним факторам.
Антибактериальная терапия

Антибиотики прописывают как можно раньше, при малейшем подозрении на пневмонию. Этот шаг позволяет облегчить основную симптоматику, предупредить развитие осложнений. Назначение того или иного препарата осуществляется врачом. Он же устанавливает продолжительность приема антибиотика.
Если воспаление лёгких проходит без обострения других хронических расстройств в легкой или среднетяжёлой форме, назначают препараты класса аминопенициллинов, макролидов. В случае, когда пневмония усугубляется сопутствующими патологиями, целесообразно применение цефалоспоринов II-III поколения, амоксиклава в сочетании с макролидами последнего поколения.
Если в течение 2-3 суток не происходит улучшение состояния больного, антибактериальный препарат меняют. Определенный положительный эффект наблюдается при назначении фторхинолонов III-IV поколения (моксифлоксацин, левофлоксацин). В случае, когда пневмония проходит без осложнений, разрешено лечение дома. Больной принимает все предписанные фармсредства, а лечащий врач периодически навещает его и следит за динамикой заболевания. Когда человек отмечает положительные результаты терапии, нельзя самостоятельно прекращать прием того или иного препарата. Это может усугубить общую картину заболевания, особенно у младенцев, детей, возрастных пациентов. Только врач назначает или отменяет лечение.
Пневмония в тяжёлой форме требует госпитализации больного в специализированное отделение. Антибактериальные препараты вводят внутримышечно или внутривенно. Сначала назначают аминопенициллины. Если лечение не даёт положительных сдвигов, начинают использование цефалоспоринов последнего производства, макролидов, респираторных фторхинолонов.
Дополнительные терапевтические методы
Для разжижения мокроты и смягчения её удаления назначают муколитики. Это группа препаратов, способных активизировать функциональность ресничек бронхиального эпителия. В целях детоксикации показаны вливания солевых растворов, глюкозы, альбумина. Для стимулирования общих защитных свойств организма показаны иммунные препараты.
На повышение дренажных свойств бронхов положительно влияет щелочное питьё. Когда стабилизируется температура, разрешается массаж, выполнение некоторых упражнений прямо в постели. Для облегчения устранения отделяемого пациенты с левосторонней пневмонией должны больше лежать на правом боку. Определенную пользу приносит дыхательная гимнастика.
После того, как пациент с левосторонней пневмонией выздоравливает, рекомендован длительный курс иммуностимулирующих препаратов, витаминных комплексов для усиления иммунитета.
Полное восстановление больных после перенесенной левосторонней пневмонии наблюдается практически в 70% случаев. Достаточно высокие показатели обусловлены ранним обращением пациентов в лечебные учреждения, всесторонней диагностикой и комплексным лечением. Вероятность появления осложнений чаще всего связана с наличием параллельных хронических заболеваний, подавляющих защитные функции организма.
Видео – как не умереть от воспаления легких:
Источник
Левосторонняя пневмония – острое инфекционное поражение левого легкого. Благодаря анатомическим особенностям оно возникает реже правосторонней формы болезни, но близкое расположение сердца делает заболевание смертельно опасным.
Причины появления
Возбудители левосторонней пневмонии часто проникают в респираторную систему воздушно-капельным путем. Иммунитет здорового человека уничтожает их еще в верхних органах дыхания. Но ослабленный организм «пропускает» микробы вниз. Они оседают в легочной ткани, вызывая воспалительные процессы.
Существует несколько причин угнетения иммунитета:
- Курение и злоупотребление спиртными напитками. У заядлых курильщиков органы дыхания подвержены заражению инфекционными болезнями, так как вредные вещества табачного дыма и алкоголя скапливаются в легких, ослабляя их функции.
- Неблагоприятные условия жизни или работы. Проживание в экологически грязном месте, постоянное вдыхание вредных веществ способствуют появлению болезней органов дыхания. Частое переохлаждение вызывает стеноз кровеносных сосудов в легких.
- Наличие хронических болезней органов дыхания. Незатухающие очаги воспаления нуждаются в постоянной активности клеток иммунитета. В итоге защитные силы не могут адекватно среагировать на новую угрозу, «пропускают» развитие пневмонии.
- Прием препаратов для угнетения иммунитета. Их назначают после трансплантации органов, для лечения аутоиммунных заболеваний, злокачественных опухолей, во время химио- и лучевой терапии.
Кроме воздушно-капельного пути, заражение левосторонней пневмонией может произойти через кровь. Инфекция попадает в легкие во время операции, травмы, использования грязной иглы для лечебных и наркотических инъекций.
Симптомы левосторонней пневмонии
Инкубационный период длится 10-12 дней, после чего начинается острая стадия болезни. Особенно тяжело ее переносят дети и пожилые люди. Из-за высокой температуры у стариков и малышей может появиться дыхательная недостаточность, спутанность и потеря сознания.
У некоторых взрослых людей наблюдается бессимптомное течение левосторонней пневмонии. Такая форма болезни считается наиболее опасной, так как она обнаруживается на поздней стадии развития.
К основным симптомам острой фазы левосторонней пневмонии относятся:
- Внезапное повышение температуры тела до 40°.
- Одышка в состоянии физической, умственной и эмоциональной нагрузки.
- Боли в грудине при движении и разговоре.
- Мокрый кашель с отделением желтой, зеленой или розовой слизи.
- Хрипы и свисты во время глубокого дыхания. Исключение – сегментарная левосторонняя пневмония.
Через несколько дней острой фазы появляется период «мнимого благополучия», который длится 2-3 суток. Но, несмотря на снижение интенсивности симптомов, строго запрещено изменять дозировку препаратов или прекращать лечение болезни.
Методы диагностики
Диагностикой и лечением левосторонней пневмонии занимается врач-пульмонолог. На первичном осмотре он расспрашивает пациента об особенностях симптомов, прослушивает легкие фонендоскопом и методом перкуссии.
Далее он назначает следующие диагностические обследования:
- клинический анализ мочи и крови (для оценивания общего состояния здоровья);
- исследование мокроты (позволяет выбрать наиболее эффективный антибактериальный препарат);
- рентгенографию легких (очаг болезни на снимке выглядит затемненным, а на поздней стадии – осветленным);
- бронхоскопия (позволяет изнутри увидеть степень поражения легочной ткани);
- МРТ или КТ (назначается при невозможности поставить диагноз другими способами).
На основании результатов этих исследований пульмонолог составляет схему лечения левосторонней пневмонии.

Консервативное лечение болезни
Легкая степень левосторонней пневмонии лечится в домашних условиях. Тяжелая форма болезни требует госпитализации. Показания для вызова скорой помощи:
- детский и пожилой возраст пациента;
- невозможность сбить высокую температуру в течение 2-3 суток;
- потеря или спутанность сознания;
- обнаружение в мокроте сгустков крови, гноя;
- трудности с дыханием.
В первые дни после выявления болезни врач назначает антибиотики широкого спектра действия. Они приостанавливают развитие воспалительного процесса, стабилизируют состояние пациента. После изучения результатов бакпосева мокроты и других анализов пульмонолог составляет комплексную схему лечения. Оно состоит из препаратов различного действия.
Например, антибиотиков, действующие вещества которых способны уничтожить возбудитель болезни. Из-за анатомических особенностей левого легкого и трудностей с доставкой компонента к очагу воспаления врач назначает лекарство в форме жидкости для инъекций. Курс антибактериальной терапии длится 7-10 дней.
Для предотвращения развития осложнений антибиотики назначают даже при вирусной природе заболевания.
Муколитические препараты разбивают белковые соединения в мокроте. В результате бронхиальная слизь становится жидкой и легко выводится во время кашля. Лекарство такого действия необходимо принимать под контролем врача. Слишком большой объем секрета вызывает эффект затопления у «лежачих» пациентов.
Отхаркивающие средства воздействуют на рецепторы слизистой оболочки желудка. Больной испытывает слабые рвотные позывы, переходящие в приступы влажного кашля. Кроме того, компоненты лекарства раздражают кашлевые центры в головном мозге и дыхательных путях, вызывая спазмы грудной клетки.
Бронхорасширяющие препараты помогают справиться с приступами одышки, удушья, спазмов. Они расслабляют гладкую мускулатуру бронхов, сдерживают обструкцию дыхательных путей. Такие лекарства выпускают в форме аэрозоля, чтобы лечебные компоненты мгновенно достигали легочной ткани.

Физиотерапевтические процедуры
Одновременно с консервативным лечением пациент проходит процедуры физиотерапии. Электрофорез проводит компоненты препаратов непосредственно в легкие. С помощью электрического тока лекарственные вещества распадаются на ионы и проникают сквозь кожу, жир и мышцы.
Ультравысокочастотная терапия считается одним из самых эффективных методов лечения левосторонней пневмонии. Во время процедуры к спине и груди в области легкого прикрепляют пластины, сквозь которые проводят импульсы тока. В итоге ограничивается очаг воспаления, уменьшается отечность тканей, улучшается циркуляция крови.
В период восстановления пациенту назначают сеансы дренажного массажа, упражнения дыхательной гимнастики и лечебной физкультуры. Эти действия очищают бронхи от остатков мокроты, готовят легкие к нагрузке. В результате предотвращается образование спаек, застойных процессов в тканях.
Процедуры физиотерапии противопоказаны при острой фазе левосторонней пневмонии, гнойно-септических процессов в тканях, наличии внутренних кровотечений. Во время их проведения нельзя затрагивать область сердца и позвоночника.
Диета при лечении левосторонней пневмонии
В острый период болезни питание пациента должно состоять из легкоусвояемых продуктов. Для приготовления блюд используйте пароварку, духовой шкаф. Жареная, копченая, соленая еда вызывает дополнительную нагрузку на органы, способствует появлению отеков.
Во время лечения давайте больному как можно больше полезной жидкости: некрепкий чай, компот, негазированную воду, отвары лекарственных трав. Обильное питье стимулирует выработку бронхиального секрета, вымывает из организма остатки лекарства, погибших возбудителей, продукты их жизнедеятельности.
Источник
