Атипичные пневмонии вызванные гриппом а
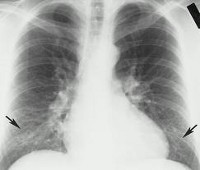
Атипичная пневмония – это инфекционно-воспалительные поражения легких, вызываемые нехарактерными (атипичными) возбудителями – хламидиями, микоплазмами, легионеллами, вирусами. Атипичные пневмонии протекают с явлениями общего недомогания, высокой лихорадкой, ознобами, потливостью, мышечной и головной болью, кашлем, одышкой. В тяжелых случаях может развиться легочно-сердечная недостаточность и наступить гибель пациента. Диагностика атипичной пневмонии требует учета данных эпиданамнеза, идентификации возбудителя (методами ИФА, РИФ, ПЦР, культурального посева и др.), проведения рентгенографии легких. С учетом этиологии лечение атипичной пневмонии проводится противомикробными (макролидами, фторхинолонами, тертрациклинами) и противовирусными химиопрепаратами. Основная трудность терапии заключается в том, что против некоторых вирусных возбудителей атипичной пневмонии до настоящего времени не найдено действенных препаратов.
Общие сведения
Термином «атипичные пневмонии» с конца 30-х годов XX столетия в клинической медицине стали называть интерстициальные пневмонии, вызываемые нехарактерными возбудителями, имеющие особенности клинического течения, диагностики и лечения. В отличие от «типичных» пневмоний, вызываемых бактериальной кокковой флорой, случаи атипичного воспаления могут быть обусловлены микоплазмами, хламидиями, коксиеллами, клебсиелами, сальмонеллами, а также вирусами.
Пандемия атипичной пневмонии, вспыхнувшая в мире в 2002-2003 г.г., была вызвана коронавирусом и охватила КНР, Вьетнам, Гонконг, США, Канаду и еще 30 стран мира. Тогда жертвами эпидемии стали 8,5 тыс. заболевших и свыше 900 умерших людей. Для обозначения данного вида атипичной пневмонии в пульмонологии был введен термин «синдром острого респираторного заболевания (SARS) или «тяжелый острый респираторный синдром» (ТОРС). Сложность поиска этиотропной терапии и профилактики атипичной пневмонии заключается в постоянной мутации коронавируса, что не снимает проблему актуальности SARS и в наши дни.

Атипичная пневмония
Причины
На сегодняшний день к так называемым атипичным микроорганизмам – возбудителям атипичной пневмонии относится многочисленная группа инфекционных агентов. Атипичные пневмонии могут вызываться микоплазменной (Mycoplasma pneumoniae) и хламидийной (Chlamydophila pneumoniae) инфекцией, легионеллой (Legionella spp.), коксиеллой (Coxiella burnetti), вирусами (респираторными вирусами парагриппа 1, 2 и 3; гриппа А и В; вирусом EpsteinBarr, респираторным синцитиальным вирусом), возбудителями лептоспироза (Leptospira spp.), туляремии (Francisella tularensis), хантавирусами, коронавирусом ТОРС (SARS-CoV) и др. Несмотря на значительные различия эпидемиологической и микробиологической характеристики возбудителей, а также патоморфологической картины инфекционного процесса, данные микроорганизмы объединены устойчивостью к антибиотикам пенициллинового ряда и другим β-лактамам, а также общими подходами к лабораторной верификации.
Заражение атипичной пневмонией происходит обычно при тесном контакте в коллективах; путь передачи – воздушно-капельный. Восприимчивость к SARS высокая вне зависимости от возраста: среди болеющих атипичной пневмонией преобладают люди моложе 40 лет, обладающие крепким здоровьем. Инкубационный период при атипичной пневмонии длится от 3-х до 10 дней. В зависимости от возбудителя выделяют следующие основные формы атипичной пневмонии: микоплазменную пневмонию, лихорадку Q, легионеллезную пневмонию, хламидийную пневмонию, тяжелый острый респираторный синдром и др.
Атипичная микоплазменная пневмония
Симптомы
Атипичная микоплазменная пневмония составляет около 10-20% случаев от всех воспалений легких у детей и подростков и 2-3% случаев – у взрослых. В детских коллективах возможны очаговые эпидемические вспышки микоплазменной пневмонии. Клинически респираторный микоплазмоз может протекать в виде назофарингита, трахеита, бронхита, атипичной пневмонии.
Течение микоплазменной пневмонии, как правило, легкое или среднетяжелое. После инкубационного периода (3-11 дней) наступает непродолжительный продромальный период (1-2 суток), в течение которого беспокоит сухость слизистых верхних дыхательных путей, першение в горле, сухой кашель, головная боль и незначительное недомогание. Клиника собственно атипичной микоплазменной пневмонии характеризуется субфебрильной температурой, не поднимающейся выше 38°С; приступообразным непродуктивным кашлем, который беспокоит около 2-3 недель. В 20-30% случаев микоплазменное воспаление легких является двусторонним.
В тяжелых случаях атипичная микоплазменная пневмония протекает с высокой лихорадкой, выраженной интоксикацией, артралгией, миалгией, носовыми кровотечениями, полиморфной сыпью на коже, шейным лимфаденитом, альбуминурией и микрогематурией, гепатоспленомегалией, дистрофическими изменениями миокарда. Однако обычно, по сравнению с бактериальным воспалением, микоплазменная пневмония имеет более вялое и стертое течение. Осложнениями микоплазменной пневмонии могут являться деформирующий бронхит, бронхиолит, бронхоэктазы, пневмосклероз.
Диагностика
Особенностью атипичной пневмонии микоплазменной этиологии служит несоответствие физикальных данных рентгенологическим признакам, отсутствие эффекта от антибактериальной терапии пенициллинами или цефалоспоринами. Аускультативные изменения появляются на 3-5 сутки и характеризуются ослаблением дыхания, минимальным количеством влажных хрипов. Перкуторные изменения над легкими выражены слабо. Установить диагноз атипичной пневмонии удается только по данным рентгенографии легких в 2-х проекциях: при этом определяется слабо- или среднеинтенсивная неоднородная инфильтрация легочной ткани («размытые» тени), резкое изменение бронхиального и сосудистого рисунка с появлением диффузных петлевидных и сетчатых элементов. Для точной верификации возбудителя прибегают к лабораторным методам диагностики атипичной пневмонии: бактериологическому посеву мокроты, смывов из носоглотки на питательные среды; ИФА, РСК, радиоиммунному анализу, РИФ, ПЦР.
Лечение
Своевременная и адекватная этиотропная терапия способствует быстрому регрессу клинических проявлений атипичной микоплазменной пневмонии. Между тем, рентгенологические изменения могут сохраняться длительно, до 4-6 недель. В терапии атипичной пневмонии, вызываемой микоплазмой, используются макролиды (азитромицин, эритромицин), линкозамины (клиндамицин) основным курсом не менее 7 дней и дополнительным – 2 дня после стихания симптомов. Одновременно проводится симптоматическая (жаропонижающая, муколитическая, бронхолитическая) терапия, при бронхиолите назначаются глюкокортикостероиды.
Атипичная хламидийная пневмония
Симптомы
Микроорганизмы из рода Chlamydophila (С.trachomatis, С.pneumoniae) обладают тропностью к эпителиальным клеткам мочеполовой системы, конъюнктивы, бронхов, легких, вызывая у человека урогенитальный хламидиоз, хламидийный конъюнктивит, острый бронхит, пневмохламидиоз. На долю хламидийных пневмоний приходится не менее 10% случаев всех воспалений легких. Заболеваемости атипичной хламидийной пневмонией наиболее часто подвержены дети и подростки, а также люди пожилого и старческого возраста. Chlamydophila pneumoniae иногда длительно существует в организме, не вызывая инфекционных проявлений.
Пневмония, обусловленная хламидийной инфекцией, может начинаться по типу ОРВИ с явлений ринита и фарингита. За этим следует повышение температуры тела до 38-39°С, появление мышечных и суставных болей, одышки, сухого кашля иногда с отделением скудного количества слизистой мокроты. У трети больных с атипичной хламидийной пневмонией отмечается шейная лимфаденопатия. В 80% случаев воспалительный процесс бывает двухсторонним. Атипичная пневмония, ассоциированная с хламидийной инфекцией, имеет нетяжелое, но часто затяжное течение. Длительное персистирование хламидий может приводить к аллергизации организма антигенами возбудителя с развитием хронического обструктивного бронхита и бронхиальной астмы.
Диагностика
Физикальные изменения при атипичной хламидийной пневмонии сохраняются 7-10 дней, а рентгенологические – до 12-30 суток. Стетоакустическое обследование выявляет в легких сухие и влажные хрипы. Рентгенологические изменения характеризуются мелкоочаговой и/или интерстициальной инфильтрацией чаще с двух сторон. Присутствие в организме хламидии определяется с помощью культурального, микроскопического, ИФА, ПЦР исследования биологических сред. Наибольшее диагностическое значение при атипичной хламидийной пневмонии имеет определение IgA, IgG, IgM к антигенам белков внешней мембраны.
Лечение
Препаратами этиотропного действия при атипичной хламидийной пневмонии служат тетрациклины и макролиды. Курс терапии должен продолжаться не менее 10-14 дней, поскольку короткие циклы могут способствовать хронизации и рецидивированию пневмохламидиоза. В некоторых случаях прибегают к назначению фторхинолонов (спарфлоксацина, офлоксацина и др.), доксициклина.
Атипичная легионеллезная пневмония
Симптомы
Атипичная легионеллезная пневмония составляет 8-10% всех случаев легочного воспаления. Легионеллезная пневмония или «болезнь легионеров» принадлежит к группе заболеваний – легионеллезов, протекающих с поражением различных отделов респираторного тракта. Возбудитель атипичной пневмонии – грамотрицательная аэробная палочкообразная бактерия Legionella pneumophila, часто обитающая в системах кондиционирования воздуха и водоснабжения (кондиционерах, ультразвуковых распылителях воды, увлажнителях систем ИВЛ, водопроводах и т. д.). Проникновение возбудителя в легкие происходит аэрозольным путем.
Атипичная легионеллезная пневмония встречается преимущественно среди лиц среднего и пожилого возраста. К ее возникновению предрасполагает курение, иммуносупрессия, хроническая почечная недостаточность. Инфекция чаще развивается в летние месяцы и регистрируется в виде спорадических случаев или массовых вспышек. Данная форма атипичной пневмонии протекает по типу долевой пневмонии, с вовлечением в патологический процесс терминальных бронхиол и альвеол, массивной экссудацией и выраженным отеком интерстициальной ткани в зоне поражения.
Атипичная легионеллезная пневмония имеет тяжелое клиническое течение. Симптоматика характеризуется подъемом температуры в течение 24-48 ч до 40°С и выше, сильнейшими ознобами и головной болью. Одновременно присоединяется кашель: вначале сухой, затем – с отделением слизистой или слизисто-гнойной мокроты. В 20% случаев отмечается кровохарканье. Общая картина отягощается одышкой, мышечными и плевральными болями, тошнотой, рвотой, диареей, тахикардией, абдоминальными болями. Наиболее грозными осложнениями атипичной легионеллезной пневмонии служат дыхательная недостаточность и вторичная почечная недостаточность, приводящие к гибели больных.
Диагностика
При диагностике атипичной легионеллезной пневмонии учитываются эпидемиологические данные, тяжелое клиническое течение пневмонии, результаты инструментальных и лабораторных исследований. При аускультации в легких выслушиваются влажные хрипы. С помощью рентгенографии (КТ, МРТ легких) определяются округлые инфильтраты, занимающие не менее одной доли легкого и имеющие тенденцию к слиянию. У трети пациентов выявляется плеврит с небольшим количеством плеврального выпота.
Как правило, посев крови и мокроты на наличие легионелл дает отрицательный результат. Диагноз атипичной легионеллезной пневмонии удается подтвердить путем посева на специальные среды трахеального аспирата, лаважной жидкости, плеврального выпота. С целью получения необходимого биологического материала проводится трахеальная аспирация, бронхоскопия с забором мокроты, бронхоальвеолярный лаваж, плевральная пункция. Также используется РИФ, ИФА диагностика.
Лечение
Прогрессирующее ухудшение состояния при атипичной пневмонии, вызываемой легионеллой, часто диктует необходимость перевода пациента на ИВЛ. Клиническое улучшение, как правило, появляется на 4-5 сутки после начала интенсивного применения антибиотиков (эритромицина, рифампицина, доксициклина, ципрофлоксацина). Лихорадка при атипичной легионеллезной пневмонии в среднем продолжается около 2-х недель; разрешение инфильтратов в легочной ткани занимает до 1 мес. В некоторых случаях после атипичной пневмонии остаются участки ограниченного пневмосклероза в легких. Реконвалесценция протекает медленно, длительно сохраняется слабость и утомляемость.
Атипичная пневмония (тяжелый острый респираторный синдром)
Симптомы
Атипичная пневмония – малоизвестная форма острой респираторной инфекции, поражающей нижние дыхательные пути. Известно, что возбудителями атипичной пневмонии является ТОРС (SARS)-коронавирус, входящий в семейство Сoroiridae. В настоящее время продолжается эпидемиологическое, лабораторное и клиническое изучение ТОРС-коронавируса. Большинство заболевших атипичной пневмонией в 2002-2003 г.г. составили лица 25-70 лет; отмечены единичные случаи заболеваемости детей до 15 лет. Основной механизм передачи коронавируса – воздушно-капельный, однако выявление возбудителя в моче и фекалиях не исключает возможности фекально-орального заражения.
Инкубационный период при атипичной пневмонии составляет 2-7, в отдельных случаях – 10 дней. Вначале симптомы атипичной пневмонии малоспецифичные: заболевание манифестирует с высокой лихорадки (выше 38°С), которая сопровождается ознобами, потливостью, головными болями, миалгией. В ряде случаев на высоте лихорадочного состояния отмечается рвота и диарея.
На 3-7 сутки атипичной пневмонии развивается сухой кашель, одышка, прогрессирующая гипоксемия. Нарастающая гипоксия сопровождается цианозом носогубного треугольника, тахикардией, глухостью сердечных тонов, гипотонией. В последующие 6-7 суток у части пациентов наблюдается улучшение самочувствие и стихание симптоматики; в других случаях – развивается респираторный дистресс-синдром, требующий перехода к ИВЛ. В последней группе пациентов отмечается высокая летальность от токсико-инфекционного шока, острой дыхательной и сердечной недостаточности, сопутствующих осложнений.
Диагностика
Отсутствие достоверных диагностических тест-систем тяжелого острого респираторного синдрома и сложность дифференциальной диагностики заболевания в начальном периоде, диктует необходимость предполагать атипичную пневмонию у пациентов, посещавших в течение 10 дней эпидемически неблагополучные районы, а также лиц, страдающих лихорадочным состоянием с симптомами респираторного поражения.
Аускультативно при атипичной пневмонии определяется ослабление дыхания, крепитация, влажные мелкопузырчатые хрипы. При перкуссии выявляется притупление легочного звука. Рентгенологически в разгар атипичной пневмонии обнаруживаются двусторонние внутритканевые инфильтраты на периферии легочных полей. В лабораторных тестах крови выявляется лимфопения, тромбоцитопения, повышение уровня печеночных ферментов, изменение газового состава крови (снижение насыщения крови О2). Для идентификации возбудителя атипичной пневмонии используются ИФА, РИФ, молекулярные тесты.
Лечение
Поскольку атипичная пневмония является новым и малоизученным заболеванием, эффективной этиологической терапии пока не разработано. Согласно рекомендациям ВОЗ, при атипичной пневмонии необходимо включение в схему лечения нескольких противомикробных препаратов (фторхинолонов, ß-лактамов, цефалоспоринов, тетрациклинов). Данные меры позволяют предупредить наслоение бактериальной инфекции.
Основу противовирусной терапии атипичной пневмонии составляет использование рибавирина, обладающего активностью в отношении коронавирусов. В дальнейшем к терапии добавляются кортикостероиды. Имеются сообщения гонконгских пульмонологов об успешном опыте лечения атипичной пневмонии с помощью переливания плазмы крови пациентов, перенесших SARS. При атипичной пневмонии обязательно проведение кислородотерапии, инфузионной терапии для снятия интоксикации, назначение диуретиков для профилактики отека легких, симптоматической терапии противокашлевыми и отхаркивающими средствами.
Прогноз и профилактикаи
Прогноз атипичной пневмонии зависит от формы заболевания: при микоплазменной и хламидийной пневмонии он, как правило, благоприятный для жизни; при легионеллезной и особенно ТОРС-инфекции – очень серьезный. С целью профилактики заражения и распространения атипичной пневмонии ВОЗ рекомендует воздерживаться от посещения эпидемически неблагоприятных регионов; установить строгий эпидконтроль лиц, прибывающих из данных районов; проводить дезинфекцию транспортных средств; использовать индивидуальные маски однократного применения при необходимости контакта с пациентами, подозрительными в отношении инфекции. В настоящее время работа по созданию эффективной вакцины и специфических тестов ранней диагностики атипичных пневмоний продолжается.
Источник
Грипп и атипичная пневмония
В.В. Зверев1, В.И. Покровский2
1-НИИ вирусных препаратов им. О.Г. Анджапаридзе, РАМН
2-Центральный НИИ эпидемиологии Минздрава РФ, Москва
Несмотря на то, что давно известно, что грипп – заболевание, с которым можно успешно бороться и даже его контролировать, эта вирусная инфекция была и остается серьезной проблемой здравоохранения не только России, но и большинства стран мира. В каждый эпидемический сезон при гриппозных эпидемиях в нашей стране болеет до 10% населения, а от гриппа и его осложнений умирает несколько тысяч человек. Экономический ущерб страны при этом ежегодно составляет десятки миллиардов рублей. Этот ущерб обусловлен не только расходами на лекарства, медицинскую помощь, госпитализацию, но главным образом потерей рабочих дней и даже остановкой некоторых производств. Кроме того, грипп опасен своими осложнениями, прежде всего, заболеваниями сердечно-сосудистой и дыхательной систем. Поэтому после каждой гриппозной эпидемии повышается смертность среди детей и лиц пожилого возраста. Единственным надежным средством борьбы с эпидемиями гриппа были и остаются вакцинные препараты. В настоящее время в распоряжении врачей имеется целый ряд надежных и высококачественных вакцин как отечественного, так и зарубежного производства. К сожалению, широкое распространение вакцинопрофилактики гриппа тормозится не столько высокой стоимостью вакцинных препаратов, сколько отсутствием в обществе правильного понимания ее огромных возможностей и необходимости ее использования в борьбе с этой инфекцией. Уже второй год подряд вакцинные препараты против гриппа не закупаются централизованно из-за того, что вакцинация против гриппа не входит в Национальный календарь прививок. В соответствии с федеральным законом “Об иммунопрофилактике инфекционных болезней” закупка и применение гриппозных вакцин осуществляется только органами здравоохранения субъектов России. Это приводит к тому, что вакцинные препараты либо вообще не закупаются и не применяются, либо закупаются в недостаточном количестве, либо используются уже в разгар эпидемии, что менее эффективно. Зачастую такая ситуация делает вакцинопрофилактику в регионе не только малоэффективным, но и бессмысленным мероприятием. Заметное снижение заболеваемости гриппом и, соответственно, резкое снижение экономических потерь можно наблюдать только в тех регионах России, где местные власти уделяют вакцинопрофилактике большое внимание и выделяют необходимые средства на закупку вакцин. При проведении массовой вакцинации помимо групп высокого риска заболеваемости и смертности от гриппа необходимо прививать детей в возрасте от 6 до 15 лет, так как именно на эту группу приходится самый высокий уровень заболеваемости и именно эта группа является основным источником инфекции в силу высокой частоты контактов. Вакцинации должны подлежать работники тех профессий, которые имеют постоянные и частые контакты с населением (врачи, работники транспорта и сферы обслуживания, милиции и т.д.). Только тогда вакцинация приведет не только к значительному снижению заболеваемости и смертности, но и предотвратит значительный экономический ущерб, оправдает затраты на ее проведение.
Необходимо учитывать, что эпидемический процесс в 2003 г. может быть осложнен возможными отдельными случаями завоза так называемой атипичной пневмонии или ТОРС (тяжелый острый респираторный синдром) (англ. – SARS). Возбудитель ТОРС принадлежит к семейству коронавирусов, вызывающих известные заболевания людей и домашних животных. По антигенным свойствам коронавирусы разделяют на 3 группы. К I группе принадлежит респираторный коронавирус человека 229Е, коронавирусы кошек, собак и свиней. Ко II группе принадлежит человеческий коронавирус ОС43, вирус гепатита мышей и коронавирус телят. Кишечные коронавирусы человека и вирусы инфекционного бронхита птиц составляют III группу. По данным анализа нуклеотидной последовательности коронавируса, вызывающего ТОРС, филогенетически он не принадлежит ни к одной из известных антигенных групп коронавирусов и имеет ряд существенных отличий в геноме от известных ранее вирусов этого семейства. Все известные коронавирусы вызывают, как правило, либо респираторные инфекции различной степени тяжести, либо кишечные инфекции и неврологические синдромы. Инфекция передается аэрозольным, фекально-оральным и контактным путями. Все коронавирусы обладают широким тропизмом и поэтому могут поражать помимо дыхательных путей также печень, почки, сердце и глаза. Типичная коронавирусная инфекция клинически проявляется гриппоподобным заболеванием и/или желудочно-кишечным расстройством. ТОРС представляет собой наиболее тяжелую форму коронавирусной инфекции с развитием коронавирусной пневмонии.
Это заболевание впервые было обнаружено в ноябре 2002 г. и получило наиболее широкое распространение в странах Юго-Восточной Азии (Китай, Гонконг, Тайвань, Сингапур, Вьетнам, Малайзия, Таиланд) и Северной Америки (США, Канада). Кроме того, случаи заболевания зарегистрированы в некоторых странах Европы (Франция, Германия, Италия, Ирландия, Румыния, Испания, Швейцария и Великобритания), Южной Америки (Бразилия), Японии и Южной Африки. По данным ВОЗ по состоянию на 19 июня 2003 г. всего в мире заболело более 8400 человек, из которых 806 умерло.
Несмотря на то, что в большинстве стран вспышки заболевания ликвидированы и эпидемия пошла на спад, до сих пор не существует четкого прогноза распространения этой инфекции в предстоящем эпидсезоне (в период развития ежегодных гриппозных эпидемий). Поэтому во время подъема заболеваемости гриппом и другими острыми респираторными заболеваниями в эпидсезон 2003-2004 гг. предстоит проведение дифференциального диагноза для исключения случаев ТОРС.
Клиническая картина при ТОРС во многом похожа на таковую при гриппозной инфекции. Инкубационный период составляет от 2 до 7 дней. В течение заболевания наблюдается продромальный или так называемый фебрильный период, характеризующийся острым началом с повышением температуры до 380С и выше. Высокая температура, как правило, сопровождается головной болью, общим недомоганием, головокружением, чувством дискомфорта и миалгии, иногда легким катаральным синдромом (боли в горле, легкий кашель и ринит). У некоторых больных в этом периоде наблюдается диарея. Наиболее выраженными и часто встречающимися начальными симптомами являются сильная головная боль, головокружение и миалгии. Через 3-7 дней начинается так называемая респираторная фаза (фаза поражения нижних дыхательных путей). Появляется сухой непродуктивный кашель и выраженное затрудненное дыхание, одышка, гипоксия и дыхательная недостаточность. В 10-20% случаях заболевание протекает настолько тяжело, что требуется интубация и искусственная вентиляция легких.
Рентгенологическое исследование в течение лихорадочного продромального периода и разгара заболевания может не выявить патологии. Однако у значительной части больных респираторная фаза характеризуется односторонними ранними фокальными интерстициальными инфильтратами, которые могут иметь тенденцию к генерализации в любом отделе легких. У части больных на второй стадии заболевания появляются участки сливного уплотнения легочной ткани и развитие тяжелой долевой, многоочаговой или сливной пневмонии. Угрожающим жизни больных является развитие отека легких. Это объясняется тем, что коронавирусы обладают, как и респираторно-синцитиальный вирус, способностью образовывать синцитии и быстро распространяться в легочной ткани.
Из характерных для ТОРС изменений картины крови необходимо отметить наличие в начале болезни лимфопении. Общее количество лейкоцитов обычно нормально или несколько снижено. Во время респираторной фазы у 50% больных наблюдается лейкопения и тромбоцитопения (50-150х109/л). Также в начале респираторной фазы наблюдается повышение активности креатинфосфокиназы (до 3000 МЕ/л) и печеночной трансаминазы (в 2-6 раз).
Поэтому, в любом случае обследование больного с подозрением на ТОРС должно включать рентгенологическое исследование легких, бактериологическое исследование крови и мокроты больных. Необходимо исключение в первую очередь гриппа А и В, а также других респираторных инфекций, включая инфекции, вызванные респираторно-синцитиальным вирусом.
Тяжесть заболевания весьма вариабельна. Различают легкую, среднюю и тяжелую форму с летальным исходом. Летальность от ТОРС среди всех заболевших, согласно данным ВОЗ, составляет приблизительно 6-7%, однако среди пожилых и ослабленных пацентов она в несколько раз выше. Клиника заболевания, наблюдавшаяся у контактных больных, была сходна с таковой у источника заболевания и исход большинства из них был благоприятным. У некоторых тесно контактировавших с источником инфекции лиц заболевание проявляло себя сравнительно легким лихорадочным состоянием без поражения дыхательных путей. Это позволяет предполагать, что болезнь не всегда прогрессирует до тяжелой респираторной фазы.
Таким образом, в основе предварительного диагноза ТОРС должны лежать определенные клинические симптомы (повышение температуры до 380С, кашель, укорочение дыхания, затрудненное дыхание, гипоксия или обнаружение при рентгенологическом обследовании пневмонии или острого респираторного дистресс-синдрома, а также данные эпидемиологического анамнеза (путешествие в течение предыдущих 10 дней перед появлением симптомов в районы, пораженные ТОРС, или тесный контакт в течение этого же времени с больным или лицом, совершившим поездку в такие районы).
Что касается лабораторной диагностики коронавирусной инфекции, то, к сожалению, в настоящее время коммерческих препаратов, как для определения вирусной РНК, так и для определения антител к вирусу нет. Однако работы по их созданию ведутся очень интенсивно и к началу эпидемического сезона такие препараты наверняка окажутся в распоряжении врачей.
Необходимо констатировать, что на сегодняшний день не существует эффективных этиотропных средств для лечения ТОРС. Заболевшие подлежат лечению в стационаре под постоянным контролем врача и в полной изоляции от остальных пациентов. Из-за тяжести заболевания лечение должно быть начато как можно скорее по симптоматическим показателям до подтверждения диагноза. Стратегия лечения должна быть такой же, как при любой другой тяжелой пневмонии невыясненной этиологии.
Несмотря на возможность завоза ТОРС в нашу страну во время осенне-зимнего подъема заболеваемости острыми респираторными заболеваниями, все-таки есть все основания считать, что как и в предыдущие годы, наибольшую опасность будет представлять вирус гриппа. Поэтому уже сейчас необходимо принимать экстренные меры по борьбе с этой инфекцией. И прежде всего, не только обеспечить население необходимым количеством вакцин, но и провести необходимую работу по пропаганде среди населения именно этого способа борьбы с гриппозной инфекцией.
Литература
- Покровский В.И. и др. “Коронавирус SARS – возбудитель атипичной пневмонии”. Информационный экспресс бюллетень. Санкт-Петербург, Москва, 2003 г.
- Киселев О.И. и др. Кн. “Грипп и другие респираторные вирусные инфекции”. Санкт-Петербург. 2003 г.
- Poutanen S. M. et al, New Engl. J. Med., March 2003., V.348, p.1995-2005.
- Peret T.C. et al, J. Infect. Dis. 2002. V.185. p.1660-1663.
© В.В. Зверев, В.И. Покровский, 2003
Источник
