Звуки легких при пневмонии аускультация

Редактор
Дарья Тютюнник
Врач, судебно-медицинский эксперт
Пневмония – тяжелое заболевание, которое может серьезно навредить здоровью даже взрослого человека. Для лечения патологии мало вовремя обратиться к врачу, необходимо пройти полноценную диагностику.
Очень важно получить как можно больше сведений о развитии воспаления легких, знать масштабы поражения легочной ткани, степень прогрессирования заболевания. Часть нужной информации, особенно на начальном этапе, может принести аускультация.
Призываем вас не заниматься самолечением и обращаться к врачу своевременно! Пожалуйста, не используйте описанные схемы лечения без консультации с врачом – это опасно для здоровья!
Что это такое?
Аускультацией называется неинвазивный физический метод диагностики, в основе которого лежит принцип выслушивания звуков, которые образуются в процессе работы внутренних органов.
Существует несколько видов аускультации:
- Непрямая – подразумевается использование медработником специальных приспособлений, таких как стетоскоп или фонендоскоп (это могут быть также трубки различных форм и величины, например, которые используются в акушерской практике). Данный вид исследования используется в подавляющем большинстве случаев.
- Прямая – речь идет о выслушивании звуков путем обычного прикладывания уха к участку тела пациента, где позиционируется интересующий врача орган.
В большинстве случаев аускультация применяется именно для оценки работы легких и диагностики легочных заболеваний. К этому методу в обязательном порядке прибегают все педиатры и терапевты во время первичного осмотра пациента даже при рядовом ОРВИ. Также в медицинской практике его используют пульмонологи и многие другие специалисты. Разумеется, для диагностики воспаления легких аускультация применяется не реже.
Признаки болезни для составления аускультативной картины
При подозрении на пневмонию, звук в легких необходимо выслушать особенно тщательно, поочередно уделяя внимание разным частям. Таким образом, врач последовательно выслушивает следующие участки:
- Передняя часть грудной клетки, начинающаяся от подключичной зоны и оканчивающаяся диафрагмальной областью.
- Затем осуществляется выслушивание боковых участков грудной клетки (в области ребер).
- Выслушивание задней части, то есть спины (плечевой пояс, лопаточная зона и ниже).

Если проводить аускультацию “по всем канонам”, прописанным в медицинских справочниках, нужно соблюдать ряд правил. Например, при исследовании боковых частей грудной клетки в передней проекции, пациент должен поднять обе руки над головой.
Когда врач переходит к аускультации спины, больному необходимо наклонить голову вниз и скрестить руки на груди. На протяжении всего процесса выслушивания легких рекомендуется дышать ртом или делать глубокий вдох носом, а выдыхать ртом.
Можно выделить три пункта особенностей проведения диагностики, каждый из которых соответствует отдельному этапу исследования:
- Первый этап подразумевает выслушивание легких при глубоком дыхании. При этом пациент должен стараться не издавать лишних звуков, чтобы не исказить аускультативную картину. Врач проводит сравнительную характеристику звуков в правом и левом легких, поэтому дышать придется довольного долго. Учитывая тот факт, что на первом этапе аускультации пациент должен находиться в вертикальном положении, могут потребоваться перерывы, чтобы избежать гипервентиляции легких.
- Второй этап аускультации легких на предмет развития пневмонии у взрослых подразумевает выслушивание участков, показавшихся подозрительными. Данный этап исследования не занимает много времени, на каждый подозрительный участок требуется всего несколько глубоких вдохов. За это время специалист успевает оценить характер звуков и сделать соответствующие выводы.
- Третий этап отличается от предыдущих тем, что перед его началом больной должен хорошенько прокашляться. Дело в том, что после приступа кашля восстанавливается естественная вентиляция бронхов, что позволяет обнаружить новые патологические шумы или услышать старые более отчетливо. Именно после кашля становится более явным один из характерных для пневмонии тип шумов – крепитация. Однако, если определенные участки бронхов закупорены мокротой, третий этап может не дать важных результатов, за исключением понимания факта закупорки.
Пульмонолог, врач высшей категории
Задать вопрос
На всех этапах аускультации больной должен занимать вертикальное положение. Но выслушивание звуков в легких важно проводить и в горизонтальном положении, в качестве дополнительного этапа. Дело в том, что, когда пациент лежит, бронхи сужаются и если присутствуют сухие хрипы, они будут слышны более отчетливо.
Постановка диагноза у взрослых по звуку в легких
Даже при условии проведения аускультации, первое, на что обращает внимание врач – клинические признаки болезни, проявляющиеся у пациента.
Если же говорить непосредственно об аускультации, при выслушивании легких на развитие пневмонии указывают рассмотренные в данной главе шумы и звуки. По их характеру можно строить предположения касательно формы воспаления легких.
- Крупозная пневмония – при выслушивании легких отчетливо слышна крепитация, которую часто сравнивают с хрустом. Кроме того, хрипы классифицируют как влажные, возникающие преимущественно в момент глубокого вдоха. Возникновение крепитаций и влажных хрипов обусловлено прохождением воздуха через скопления слизи на стенках альвеол и пузырчатого экссудата в бронхах.
- Очаговая пневмония – данной форме воспаления легких характерно так называемое грубое дыхание, сопровождающееся сухими хрипами и четко локализованной крепитацией, которая прослушивается непосредственно в области очага воспаления. При этом крепитации возникают в процессе вдоха, что объясняется раскрытием альвеол, слипшихся вследствие накопления слизи. Сухие хрипы, наоборот, возникают на выдохе, и по мере выхода воздуха, превращаются в мелкопузырчатые шумы.
Вне зависимости от формы или вида пневмонии, характерные шумы и хрипы возникают как на вдохе, так и на выдохе. После кашля патологические звуки в легких приобретают более отчетливый характер или вовсе изменяются, как и от смены положения тела. Именно по этой причине врач обязан проводить аускультацию до и после приступов кашля, а также просить пациента принять горизонтальное и вертикальное положение.
Важно! Помимо хрипов и шумов, врач должен обращать внимание на любые отклонения от нормы. Навести на мысль о воспалении легких может даже ослабленное или отягощенное дыхание.
Стереостетофонендоскоп
Человеческий слух несовершенен – мы хорошо слышим преимущественно пространственные колебания. В аускультации многое зависит от стадии развития пневмонии и особенностей слуха врача, который проводит диагностику. По этой причине некоторые детали могут ускользнуть, что грозит постановкой неправильного диагноза или позволит болезни прогрессировать до тех пор, пока врач не сможет услышать определенные шумы.

Стетоскоп стереофинический
Чтобы подобного не случилось, можно прибегнуть в более точному методу аускультации, в процессе которого используется специальный прибор – стереостетофонендоскоп. Устройство обладает рядом неоспоримых преимуществ:
- Возможность «услышать» пневмонию на самых ранних стадиях патологического процесса, то есть до появления яркой аускультативной картины. Такие звуки человеческое ухо распознать не может.
- Возможность точно установить локализацию очага воспаления.
- Благодаря чувствительности устройства, появляется возможность начать лечение в рекордно ранние сроки.
- Значительно ускоряется процесс диагностики.
Справочные материалы (скачать)
Кликните по нужному документу для скачивания:
Заключение
Аускультация является далеко не самым информативным методом диагностики воспаления легких. Однако, процедуру можно считать золотым стандартом выявления заболеваний органов дыхания, ведь ее проводит каждый врач на первом осмотре. От того, что слышно во время аускультации, зависят дальнейшие действие специалиста (назначение флюорографии, например)
Источник
При поражении заболеванием органов дыхательной системы реализуется аускультация. Она позволяет прослушать присутствующие в бронхолегочном дереве процессы. При знании того, какими звуками и феноменами дополняется работа органов дыхания при инфицировании, врач может понять, если ли патология. Аускультация при пневмонии важный диагностический метод, который помогает начать своевременное лечение.
Суть и принципы диагностики
В медицинской практике первым из методов обследования при поражении дыхательной системы становится аускультация легких. Ее суть в выслушивании определенный промежуток времени формирующихся в легких и бронхах звуков.
Аускультация – это метод диагностики, который помогает отследить звуки, слышимые только при соприкосновении уха с телом или через специальное устройство. Любые другие феномены, которые можно услышать на расстоянии не имеют ничего общего с выслушиванием.
Аускультация бывает двух типов:
- Прямая – органы прослушиваются посредством прикладывания уха к месту их проекции.
- Непрямая – органы прослушиваются с помощью специального устройства – стетоскопа, фонендоскопа или стереостетофонендоскопа.
Чтобы выявить воспаление в тканях легкого, установлены специальные признаки аускультативной картины, к которым относятся:
- бронхиальная фония в месте пораженного участка легкого,
- бронхиальное или везикулобронхиальное дыхание с влажными и сухими хрипами при бронхопневмонии,
- крепитация, характерная для крупозной пневмонии – часто прослушивается в начале прогрессирования воспаления,
- шуршащий шум плевры – если воспаление затрагивает плевру,
- слабое дыхание – при плевральном выпоте,
- тахикардия при прослушивании сердца, которая сильнее проявляется в области над артерией легких – при тяжелом течении пневмонии.
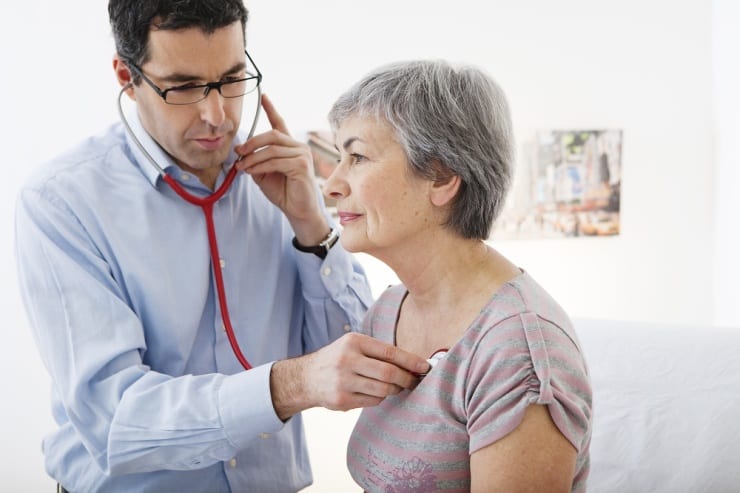
Важная стадия диагностики патологии – аускультация при помощи фонендоскопа. При пневмонии врач обнаруживает следующие характерные патологические признаки:
- мелкопузырчатые влажные хрипы на фоне скопившейся в альвеолах мокроты, важную роль играет и сила проявления таких звуков,
- сухие рассеянные хрипы различные по тембру – свидетельствуют о присоединении воспаления легких к бронхиту,
- отсутствие хрипов – говорит об отсутствие воспаления или о развитии очаговой пневмонии.
Благодаря выслушиванию врач определяет конкретное место поражения и общий характер протекания заболевания. При организации аускультации соблюдается последовательность действий:
- Врач начинает выслушивание с верхней части, с передней поверхности грудной клетки, двигаясь вниз.
- Затем постепенно выслушиваются боковые поверхности.
- В завершение прослушивается задняя часть грудной клетки.
При аускультации по подмышечным линиям врач просит пациента поднять руки за голову, при прослушивании по околопозвоночным и лопаточным – немного наклонить голову вперед, скрестив руки на грудной клетке. Дышать потребуется ртом.
Специфика проведения диагностики
Перед началом диагностики врачу рекомендуется не меньше 5 минут оставаться в тишине и покое. Это обостряет слух, особенно в отношении низких частот.
- Первый или основной этап аускультации. Пациенту необходимо глубоко дышать, по возможности не издавая звуков. Не стоит забывать, что при глубоком дыхании, в особенности у больного с температурой, может начаться гипервентиляция легких, провоцирующая обморок.
Основной этап позволяет организовать сравнительную аускультацию в симметричных участках обоих легких в вертикальном положении пациента – стоя или сидя. Если человек тяжело болен и не может даже садиться, то прослушивание реализуется в постели в возможном положении.
- Второй этап – выслушивание подозрительных локальных очагов во время глубокого дыхания. Фонендоскоп ставится на каждой подозрительной зоне, врач слушает при 2 – 3 глубоких циклах дыхания. При обнаружении нескольких подозрительных мест манипуляции повторяются на каждом с перерывом в течение 1 минуты. Перерыв требуется для предотвращения гипервентиляции и потери сознания.
- Третий этап – аускультация при пневмонии после откашливания. Бывает так, что мокрота забивает отдельные бронхи, которые не вентилируют, и в них не диагностируются важные аускультативные нарушения. После кашля вентиляция восстанавливается хотя бы частично и немые зоны можно прослушать – в них становятся слышны патологические изменения. Часто именно после кашля диагностируется крепитация.
Прослушивание воспаления в горизонтальном положении считается дополнительным методом диагностики. В такой позе бронхи сужаются и могут появиться иногда не слышимые в положении стоя сухие хрипы при несильном обструктивном синдроме бронхов.
Слух человека устроен так, что хорошо принимает звуки окружающего пространства. При выслушивании посредством фонендоскопа звук поступает лишь из одного источника. Получается, доктор сталкивается с монофонограммой звуков дыхательных органов. В связи с этим сложнее различать детали, так как более громкие звуки перебивают их. По этой причине диагностика может оказаться ошибочной или недостаточной.
Прибор стереостетофонендоскоп – более универсальный, так как позволяет уловить звуки из двух точек сразу, а значит, врач получает возможность выявления скрытых деталей. Благодаря этому стереостетофонендоскоп имеет объективные преимущества:
- сокращение времени обследования,
- врачу требуется меньше механических движений,
- патология может быть выявлена еще до появления негативных признаков на рентгенограмме,
- точное определение локализации воспаления.
Важно! Применение стереостетофонендоскопа уместно, когда нет времени на длительную диагностику, пациенту нужна срочная помощь и назначение максимально эффективного лечения. Кроме того, такой прибор подойдет специалистам, которые работают на скорой помощи или в приемной отделения поликлиники.
Проявления патологии в зависимости от ее вида

Воспаление легких может быть крупозным или очаговым. Для каждой разновидности характерны свои симптомы и клиническая картина. Ее врач и пытается установить посредством выслушивания.
Крупозное воспаление – опасная форма, которая поражает человека независимо от его возраста, и сопровождается такими признаками:
- стремительное увеличение температуры,
- боль в грудной клетке,
- слабость и одышка, развивающаяся без явных причин,
- покраснение кожи,
- сухой кашель, постепенно преобразующийся во влажный,
- посинение в области губ и носа,
- сыпь на подбородке и носу,
- затрудненность, поверхностность дыхания.
Врачу несложно уже на этапе первичного осмотра больного определить присутствие крупозного воспаления. Но окончательно диагноз ставится только после подтверждения диагностическими методами. Картина выслушивания при крупозной пневмонии такая:
- характерные похрустывающие звуки – крепитация,
- влажные хрипы, которые проявляются в момент забора воздуха в легкие.
Стенки альвеол покрываются слизью, поэтому и слышится крепитация, сохраняющаяся после откашливания.
Хрипы появляются из-за структуры мокроты в бронхах. Это большое скопление мелких пузырьков. Поток воздуха во время вдоха проходит через них, пузырьки разрываются, издавая звуки, которые врач слышит в фонендоскоп.
Очаговая бронхопневмония характеризуется невыраженным течением, поэтому ее признаки можно легко перепутать с респираторными инфекциями. Но врач может диагностировать пневмонию по характерной клинической картине:
- влажный кашель с гнойной мокротой,
- скачки температуры,
- сильное потоотделение,
- слабость и головокружения,
- боль в грудной клетке.
Аускультативно выявляются такие признаки:
- глубокое дыхание,
- сухие хрипы,
- крепитация, которая прослушивается над очагом воспаления.
Несмотря на разновидности воспалительного процесса в легких, пневмония имеет и ряд схожих признаков аускультации:
- патологические звуки сопровождают и вдох, и выдох,
- покашливание отражается на звучности хрипов и их количестве,
- фонендоскоп никогда не меняет характер имеющихся звуков.
Важно! На пораженных участках врач всегда обнаруживает ослабленность дыхания, а на остальных оно сохраняется в норме.
Аускультация хорошо подойдет для диагностирования обширного поражения бронхопневмонией с дополнительным патологическим бронхиальным дыханием. Этот признак говорит о присутствии крупной полости в легких или о развитии крупозного воспаления.
После реализации аускультации врач делает предварительное заключение по поводу диагноза, организуются методы дополнительной диагностики, которая позволит удостовериться в предположении и выбрать лечение. Аускультация неотъемлемый способ выявления воспаления легких.
Источник
Как определить, что у ребенка воспаление легких? Как правильно лечить пневмонию у детей?Воспаление лёгких – опасная болезнь, поэтому ее нужно уметь правильно лечить. Особенно это актуально по отношению к малышам, так как согласно статистике, каждый год во всем мире от пневмонии умирают 1,4 миллиона детей в возрасте до 5 лет. Несмотря на достижения современной медицины, воспаление легких по частоте смертельных исходов занимает первое место среди всех инфекционных заболеваний. Пневмония или воспаление легких – это инфекционное заболевание, при котором поражаются самые нижние отделы дыхательной системы и нарушается функция легкого. Именно поэтому основным показателем пневмонии является не кашель и насморк, а одышка, потому что альвео-лярные мешочки при воспалении легких наполняются жидкостью или гноем, что затрудняет газообмен и вентиляцию в легких. Частое и кряхтящее дыхание ребенка – серьезный повод для обращения к врачу, даже если насморка и кашля при этом у него нет. В норме частота дыхания у детей в спокойном расслабленном состоянии должно быть следующим: При воспалении легких эти показатели намного больше. Заболеть пневмонией ребенок может в любое время года, а не только зимой. Особенно опасна пневмония для малышей до 5 лет, иммунитет которых еще неокрепший, а организм их еще не умеет справляться с инфекцией.
Пневмония редко бывает самостоятельной болезнью, чаще всего она развивается на фоне бронхита, сильной простуды и заболеваний горла из-за загустевания и плохого отхождения мокроты, препятствующей вентиляции легких. Причиной развития воспаления в легких могут быть вирусы, бактерии и грибки. Встречаются и смешанные воспаления, например, вирусно-бактериальные. По степени развития болезни пневмония может быть односторонней и двусторонней. Двусторонняя пневмония наиболее опасная, именно она является основной причиной детской смертности. К сожалению, многие родители ошибочно принимают пневмонию ребенка за обычную простуду и ждут, когда вот-вот ему станет лучше. И только тогда, когда ребенок уже становится сосвсем слабым, а его температура не падает даже после приема жаропонижающих средств, вызывают скорую помощь. Важно: если у ребенка высокая температура, он жалуется на боль в груди при кашле и дыхании, у него одышка, то обязательно надо вызвать врача, чтобы исключить воспаление лёгких. Специфические симптомы, по которым можно заподозрить пневмонию у ребенка, следующие: Для диагностики пневмонии врач прослушивает дыхание ребенка стетоскопом, дает направление на сдачу анализа крови и прохождение рентгента грудной клетки. При пневмонии прослушиваются хрипы влажные и мелкопузырчатые, а при бронхите они сухие и свистящие. В последнее время для точной постановки диагноза “пневмония” терапевты используют результаты анализа крови на С реактивный белок. По результатам такого исследования можно определить, насколько сильно воспаление в легких. Если уровень С реактивного белка меньше 20 мг/л, то, скорее всего, у ребенка – бронхит, а воспаления в легких нет. Если же этот показатель приближается к 100 мг/л, то надо срочно сделать рентгеновский снимок, чтобы окончательно подтвердить диагноз “пневмония”.
Лечение пневмонии зависит от типа микроорганизма, который способствовал ее развитию. Вирусная пневмония, которая развивается на фоне ОРВИ, считается более легкой формы. Она не требует длительного лечения и обычно проходит вместе с вирусной инфекцией. Чего нельзя сказать о бактериальной пневмонии. Ее обязательно следует лечить антибиотиками. Они помогают не только бороться с инфекцией, но и снижают температуру. Поэтому в данном случае жаропонижающие средства врач может и не назначить. Многие родители спрашивают врачей: “А можно ли лечить пневмонию ребенка дома?”, так как не желают оставлять его одного в больнице. Биодоступность современных антибиотиков высокая, поэтому при легких формах пневмонии врач может разрешить лечить ребенка и дома, но отказываться от госпитализации, пренебрегая врачебных рекомендаций, при воспалении легких нельзя. Особенно если родители несвоевременно вызвали терапевта и пытались лечить ребенка сами, успев дать ему попробовать 2-3 вида антибиотика. В этом случае понятно, что таблетки ребенку уже не помогут, надо делать инъекции. Начатое на ранней стадии лечение воспаления легких помогает избежать тяжелых осложнений. Очень распространённая ошибка многих родителей – самостоятельно прекращать давать ребенку антибиотики. Полечились 3- 5 дней, температуры больше нет, и перестают давать лекарства, назначенные врачом. Этого делать ни в коем случае нельзя. Если врач назначил курс антибиотиков на 10 дней, значит, принимать их нужно именно столько времени, и ни днём меньше, даже если ребенок чувствует себя уже здоровым. Во время болезни ребенок отказывается от еды и не хочет пить. Это нормальное явление, указывающее на то, что организм “экономит” силы, чтобы бороться с недугом. Заставлять ребенка насильно кушать не нужно, а вот поить его водой надо часто и небольшими порциями. Она разжижает слизь в легких и выводит токсины из организма. Вместо воды можно ребенку дать настой шиповника, компот из сухофруктов и ягод, а также свежевыжатые соки, разбавленные водой 1:1. В период лечения пневмонии не нужно давать ребенку аптечные общеукрепляющие витаминные или иммуномодулирующие препараты. Они только увеличивают нагрузку на печень, которая во время болезни и так страдает. После окончания приема антибиотиков врач может назначить пробиотики, восстанавливающие микрофлору кишечника, сорбенты, чтобы ускорить очищение организма от токсинов и витаминное питание. В комнате, где лежит больной ребенок, должно быть чисто и свежо. Полезно там поставить увлажнитель воздуха, чтобы мокроты не пересыхали и не застаивались в легких, а ребенку было легче дышать. При правильном лечении пневмонии ребенок быстро восстанавливается. К нему возвращаются прежний аппетит, отличное самочувствие и хорошее настроение. Видео уроки техники аускультации легкихРекомендуем посмотреть другие видео ролики по пропедевтике Предлагаем ознакомиться со звуками аускультации легких:1. Везикулярное дыхание: 2. Бронхиальное дыхание: 3. Влажные хрипы: 3. Сухие хрипы: 4. Шум трения плевры: 5. Крепитация: 6. Жесткое дыхание: 7. Амфорическое дыхание: 8. Побочные дыхательные шумы: 9. Аускультация легких: – Вернуться в оглавление раздела “Пульмонология” Автор: Искандер Милевски Рекомендуем ознакомиться с тематичными статьями на нашем сайте:
|
Источник


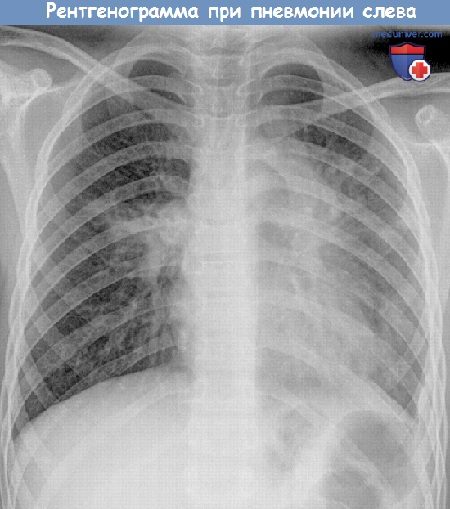 Рентгенограмма при пневмонии у ребенка.
Рентгенограмма при пневмонии у ребенка.