Выживание с ожогами 85 процентов

Чтобы опровергнуть диагноз — травмы, несовместимые с жизнью,
врачи впервые применили все методы современной медицины и биотехнологий на одном пострадавшем, сообщает пресс-служба ФМБЦ
имени А.И. Бурназяна.
Уникальный курс лечения пациента с ожогами 85% тела (60% тела —
глубокие, циркулярные термические ожоги IIIB-IV степени) и лучевой травмой, что в подавляющем большинстве случаев означает
летальный исход, провели специалисты Федерального медицинского
биофизического центра (ФГБУ ГНЦ ФМБЦ имени Бурназяна ФМБА
России). Рабочий северского АО «Сибирский химический комбинат»,
31-летний Денис Захаров, через десять месяцев после получения
смертельных, казалось бы, ожогов сейчас практически полностью
здоров.
Денис пострадал 8 февраля во время взрыва на комбинате. Его в срочном порядке доставили в городскую больницу, где местные врачи
получали удаленно рекомендации от медиков ФМБА. Они поддерживали
жизнь пострадавшего до тех пор, пока в город летел специальный
самолет с реанимационными модулями и бригадой быстрого
реагирования. Когда Захарова доставили в Москву, больше всего он был похож на живой кусок мяса — обожжено почти все тело,
пострадали внутренние органы.
«Обычные методы здесь бы просто никак не сработали. У пациента
были травмы, несовместимые с жизнью. И только с использованием
самых современных технологий, пациента удалось не только спасти,
а полностью вернуть к жизни», — описывает процесс руководитель
Федерального медико-биологического агентства России Владимир
Уйба.
У пациента сразу же взяли материалы костного мозга, кожных
покровов, биологических жидкостей, чтобы извлечь стволовые
клетки. После этого началось оживление пострадавших органов.
Длительное время использовался аппарат «искусственная почка»,
выполнялась искусственная вентиляция легких, применялась сложная
схема медикаментозной поддержки функций сердца пациента. Что
касается кожи, то ее пришлось фактически выращивать заново
небольшими фрагментами, шаг за шагом.
По словам медиков, они не знают в мире аналогов такой операции —
чтобы на одном пациенте применялось такое количество методов
современной медицины и биотехнологий. Поначалу большинство
специалистов склонялись к тому, что пациент все-таки не справится, затем — что его ожидает в лучшем случае инвалидная
коляска.
Но реальность превзошла все ожидания. Постепенно дела у Дениса
шли все лучше и лучше. На прошлой неделе, когда он вышел к журналистам, никто бы не смог предположить, что ему пришлось
перенести. На лице нет ни следа от страшных ожогов, только
незначительные отметины на теле. Есть и некоторая скованность в походке, которая, скорее всего, уйдет, когда он вернется к физической активности. Однако врачи сделали самое главное —
полностью восстановили работу всех внутренних органов.
Хирург-трансплантолог ФМБА России Сергей Восканян подчеркнул, что
при лечении к трансплантации органов прибегать не пришлось —
всего удалось добиться с помощью стволовых клеток. И, как
полагает доктор, то, что они сделали, стало самым настоящим
прорывом.
Итог работы:
— 295 койко-дней
— 108 дней в условиях отделения интенсивной терапии
— 14 процедур заместительной почечной терапии
— 11 фасциальных некрэктомий
— 11 этапов кожной пластики
— Около 100 расширенных перевязок
— Более 140 часов наркоза
— Более 20 процедур плунжерной аэрозольной аппликации
мезенхимальных стволовых клеток
— 10 процедур нанесения живых эпидермальных эквивалентов
Нынешнему успеху предшествовала немалая работа. Например,
несколько лет назад, после пожара в пермском клубе «Хромая
лошадь», в ФМБЦ были доставлены 11 пациентов, у которых ожоги
тела доходили до 65%. Все они выздоровели и сегодня все они
нормально себя чувствуют. Это говорит о том, что результат с Денисом Захаровым не станет единичным случаем, а позволит в будущем использовать этот опыт для успешного лечения других
сложных пациентов.
Владимир Уйба отмечает, что на сегодня такие операции возможны
только в ФМБЦ, поскольку деятельность центра лицензирована.
Однако в ближайшие пять лет количество российских клиник, где
могут применяться новые технологии, должно заметно вырасти.
Источник
Илья Арзуманов
В конце лета 2011 года в детское ожоговое отделение Нижегородского НИИ травматологии и ортопедии поступил двухлетний мальчик с ожогами 85% поверхности тела. Тяжесть ожогов разнилась от II до IIIb степени. Мальчик был полностью вылечен всего за месяц – благодаря комбинации аутодермопластики и трансплантации культивированных клеток кожи.
Универсального метода нет
Человеческая кожа сложно устроена, и, кроме того, ее толщина и другие свойства на разных участках тела разнятся, поэтому существует множество различных факторов, возникающих при ожоговых повреждениях и влияющих на лечение.
Ожоги I степени проходят сами по себе, без какого-либо вмешательства. В некоторых случаях при ожогах II степени можно обойтись очищением раны, обезболиванием, применением различных препаратов, стимулирующих регенерацию тканей, и наложением повязок до заживления. Если же поражена значительная часть кожной структуры – ожог III степени – применяются хирургические и биотехнологические методы лечения.
Существует множество способов лечения ожогов, при обширных и глубоких повреждениях эти способы применяются в комплексе, один за другим, либо одновременно на разных поврежденных участках. В ожоговых центрах, кроме того, проводится и самая разная сопровождающая терапия – лазерная, ультрафиолетовая, ультразвуковая, крио-, озоно-кислородная и пр., – для дезинфекции, удаления загрязнений и стимуляции регенеративных клеточных процессов, а также борьбы с осложнениями.
Для стабилизации состояния ожогового пациента крайне важно создание определенных внешних условий. “Стабильный микроклимат, герметические одноместные помещения на каждого пациента с отдельной подачей воздуха – чтобы избежать распространения инфекций, т.к. при сильных ожогах восприимчивость к ним крайне возрастает. Специальные флюидизирующие кровати, обдувающие раны стерильным воздухом и убирающие давление на поверхность тела пациента – чтобы ускорить и облегчить процесс заживления ран либо приживления трансплантированных материалов, а также максимально устранить дискомфорт, болевые ощущения и возможность образования пролежней” – перечисляет Андрей Алексеев, руководитель ожогового центра Института хирургии им. А.В. Вишневского.
Для скорейшей стабилизации состояния тяжелообожженного пациента помимо стерилизации ран и обезболивания необходимо протезировать (временно воссоздать) функции кожи. Для этого ожоги накрывают свиной кожей либо специальными искусственными покрытиями. Современные покрытия (в рекламе часто называемые “искусственной кожей”, что на самом деле далеко от истины) имитируют те или иные функции кожи – терморегуляторную, дыхательную, защитную. Они пропитываются антибактериальными и стимулирующими регенерацию препаратами. Свиная кожа не хуже – она схожа с человеческой, дешева и доступна и часто вполне отвечает всем терапевтическим требованиям. На разных этапах лечения используют разные виды временных кожных протезов, иногда их комбинируют. Во Вьетнаме вместо свиной используют кожу лягушек, а в США – трупную кожу, в России это запрещено законом.
Там отрезать, тут приживить
Основной хирургический метод при ожогах – аутодермопластика. У пациента срезают слой кожи с неповрежденных участков и приживляют его на раневую поверхность. Такой метод требуется, когда кожа повреждена настолько, что самостоятельного заживления не происходит – уничтожена клеточная структура, ответственная за восстановительные процессы, либо наблюдаются серьезные осложнения, восстановительным процессам препятствующие. Если ожоги обширны, трансплантат перфорируют и растягивают – в четыре, шесть или дадже восемь раз увеличивая его площадь. Но чем сильнее растяжение, тем трансплантат тоньше, тем сложнее и дольше он приживается.

Культивация кератиноцитов — одна из первых технологий создания кожных трансплантатов
Фото: SPL/EastNews
Плохо то, что поверхность, с которой взят трансплантат, с точки зрения опасности для состояния здоровья пациента прибавляется к общей площади ожогов, так называемой раневой поверхности. Длительное существование обширных раневых поверхностей у обожженных ведет к значительной потере белков, электролитов, воды; нарушается теплообмен, значительно увеличивается опасность инфицирования, что ведет к сепсису. Тяжелообожженные могут переносить одномоментное срезание кожи примерно лишь на площади 11% поверхности тела, что позволяет закрывать ожоги трансплантатами, растянутыми вчетверо, лишь на площади в 15-20% поверхности тела.
Заживление донорских ран также не всегда протекает гладко, состояние пациентов в первые сутки после взятия трансплантата, как правило, ухудшается. Клиническая практика показывает, что этот метод сильно теряет в эффективности, если речь идет о лечении глубоких ожогов более 25% поверхности тела.
Вырастить собственную кожу
Идея взять у пациента кожные клетки, культивировать их и пересадить обратно пациенту появилась впервые еще в 1948 году. Предполагалось, что так заживление ожоговых ран может протекать быстрей и активней. Кроме того, для культивирования клеток достаточно нескольких квадратных сантиметров (1-5) кожи толщиной всего 0,5мм – это позволяет решить проблему донорских ран на теле обожженного пациента.
В 1970-х годах стало окончательно ясно, что идея верна – в разных странах были проведены первые подсадки культивированных кожных клеток людям. В 1980-е годы такие операции начали проводиться и в СССР.
В 1990-х годах был сделан следующий шаг на этом пути: американские биоинженерные корпорации начали выращивать трансплантаты (кожные пласты), которые можно приживлять ожоговым больным по всему миру – более чем в 80 странах.
Основных направлений в этой области сейчас два. Первое – культивирование кератиноцитов, то есть клеток эпидермиса, верхних слоев кожи. С культивации именно этих клеток на Западе и началось развитие всей технологии, из них биоинженерным корпорациям удалось растить кожные пласты.
Последний виток развития этого направления – технология ReCell, разработанная в 2009 году американской компанией Avita Medical. С небольшого участка тела снимается слой кожи толщиной 0,15 мм и погружается в фермент трипсин: из кожи выделяются кератиноциты и меланоциты. Затем из выделенных материалов создается суспензия, которую напыляют на раневую поверхность. Культивирование клеток происходит прямо на ране – клетки делятся и постепенно заполняют раневую поверхность. “В настоящий момент полученной суспензией можно покрыть раневую поверхность, в 80 раз превосходящую донорский участок по площади”, – говорит заместитель директора по лечебной работе Нижегородского научно-исследовательского института травматологии и ортопедии Игорь Арефьев. Вся процедура занимает около получаса, ее можно неоднократно повторять. Применяется этот метод для восстановления верхнего слоя кожи – при ожогах II степени.
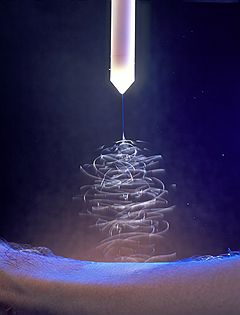
Участок здоровой кожи обожженного погружают в фермент трипсин: из кожи выделяются кератиноциты и меланоциты. Созданную из них суспензию напыляют на раневую поверхность. Клетки делятся и заполняют рану
Фото: SPL/EastNews
Второе направление – культивирование фибробластов, клеток дермы (глубокий слой, “каркас” кожи). Впервые это сделали в СССР, метод хирургического лечения ожогов с использованием культивированных аллофибробластов (фибробластов, полученных от других людей) разрабатывался с 1985 года в институте хирургии им. А.В. Вишневского, и был запатентован в 1993 году. Его применяют при ожогах IIIа-IIIб и IV степени. Кусочек кожи пациента растворяют в ферментной среде; выделенные фибробласты культивируют и затем наносят на рану. “Площадь такого покрытия может превосходить площадь взятого куска кожи в сотни раз” – замечает Алексеев. Культивация фибробластов продолжается в несколько раз дольше культивации кератиноцитов по технологии ReCell.
В начале 1990-х годов кератиноциты культивировались дольше фибробластов, и их культивирование обходилось значительно дороже, потому метод с использованием фибробластов выглядел весьма конкурентоспособным, он и разрабатывался как замена кератиноцитному методу. Сейчас каждая из технологий используется в своих случаях, потому спорить о том, какая лучше, нельзя.
В Нижегородском НИИ травматологии и ортопедии при лечении двухлетнего обожженного мальчика применяли и аутодермопластику, и трансплантацию культивированных аллофибробластов, и технологию ReCell. “И в наши дни пациенты с 20% ожогов умирают. Спасение этого мальчика – чудо, ставшее возможным благодаря комплексному применению прогрессивных методов” – сообщает Арефьев.
Классификация ожогов
Классификация термических ожогов по глубине, принятая на XXVII Всесоюзном съезде хирургов в 1960 г.:
I степень – гиперемия. Поражаются только поверхностные слои эпидермиса, нижние, как правило, сохранны. Спустя 3–4 дня происходит полное восстановление структуры кожи. Единственное последствие таких ожогов – местное шелушение.
II степень – более глубокие поражения эпидермиса. Из-за расстройств микроциркуляции в дерме и повышении проницаемости капилляров образуется отек с отслаиванием эпидермиса и формированием пузырей. Жидкость пузыря по своему составу близка к плазме крови, впоследствии эта жидкость густеет, превращаясь в гель. Повреждаются клетки всех слоев эпидермиса. Дерма отекает, коллагеновые волокна разрыхляются. Эпителизация (восстановление кожи) происходит за счет части сохранившихся кератиноцитов нижнего эпидермиса и частично за счет придатков кожи. В течение 7-12 суток изменения в дерме нормализуются, иногда остается местная гиперпигментация.
IIIа степень – частичное поражение дермы, но в ней сохраняются придатки кожи и фибробласты, из которых впоследствии происходит эпителизация.
IIIб степень – поражение кожи на всю толщу с частичным повреждением подкожно-жировой клетчатки.
IV степень – поражение глубоких структур (фасции, мышцы, кости).
Источник

Поможем 9-летнему николаевцу, который получил 85% ожогов тела
9-летний николаевский школьник Иван Нагирный чудом выжил, получив 85 процентов ожогов тела в результате взрыва баллончика с жидкостью для розжига костра.
Прошло четыре месяца после того трагического дня, но все детали случившегося несчастья родственники и родители пострадавшего подростка помнят до мельчайших подробностей.
– Ваня с младшим братом – 6-летним Сашей на летние каникулы поехали к бабушке в Подмосковье, – рассказывает мама Оксана Юрьевна Нагирная. – Там же проживает и моя двоюродная сестра Лариса с семьей. Поэтому я была спокойна, тем более, что Ваня у нас был очень спокойный и рассудительный мальчик. Я больше переживала за младшего и просила старшего брата присматривать за ним. Но жизнь, как оказалось, вносит свои коррективы – беда случилась как раз с Ваней.
В тот день, а это было 10 июля, мы с мужем по работе были в Херсоне – закупали овощи. Уже в девятом часу вечера по мобильному телефону позвонила сестра Лариса и сообщила страшную новость: Ваня сильно обгорел и находится в реанимации. Возле костра, где они собирались пожарить шашлык, взорвался баллончик с жидкостью для розжига. Не вдаваясь в подробности, в считанные часы мы были уже в Ильичевском аэропорту и ждали рейс на Москву. Когда зашли в Звенигородскую районную больницу, куда изначально положили сына, то увидели там жуткую картину – Ваня лежал, завернутый в мокрые одеяла…
Потеряв почти сутки драгоценного времени, по настойчивому требованию родителей Ваню таки перевезли в реанимацию ближайшей Люберецкой районной больницы, где его подключили к аппарату искусственного дыхания. Медики оценивали состояние ребенка как тяжелое – констатированы ожоги в области головы, лица, шеи, туловища и конечностей. Общая площадь ожогов составила 85 процентов тела. Круглосуточно кололи обезболивающие лекарства. Множество ожогов были глубокими, что вызывало опасение возникновения гнойно-септических осложнений. Прямо скажем, реальных шансов на выживание у мальчишки практически не было, поэтому родители просили врачей отправить Ваню в Москву в ожоговое отделение.
– Врач Звенигородской больницы нам сказал прямо, что для перевозки на специальном автомобиле нужно 50 тысяч рублей, – рассказывает Ванин отец Иван Иванович Нагирный. – И еще он сказал, что если и найдем мы такие деньги, то все равно до Москвы сына не довезем, мол, он умрет по дороге. Представьте наше состояние на тот момент – у нас не было другого выбора, и мы поехали в столицу. Правда, деньги, которые мы принесли, врач не взял, но заставил нас подписать бумаги, что мы предупреждены на случай смерти Вани в дороге.
До Москвы мы Ванюшу довезли благополучно. В областном ожоговом отделении его сразу же положили в реанимационное отделение, где он пролежал больше месяца. Нас к нему не пускали, лишь сообщали о его состоянии – оно было стабильно тяжелое. Мы с женой сняли квартиру, устроились временно на работу, так как нужны были деньги, и ежедневно ходили в больницу. Кроме того, мы объездили все близлежащие храмы и молились за нашего сына. Господь, видимо, услышал наши молитвы, и наш Ваня пошел на поправку. 19 августа его перевели в палату, где с ним уже находилась и мама.
– Как жутко было смотреть на Ваничкины страдания первые две недели, – вспоминает Оксана Юрьевна, вытирая непрошенные слезы, – ему перестали колоть обезболивающие лекарства, начались страшные боли. Хотя он у нас терпеливым мальчик, но это было выше его сил. Он плакал, просил сделать ему укол, кричал, что жить не хочет. Но постепенно привык к боли.
В московской клинике Ваня пробыл почти 4 месяца. У родителей закончилась миграционная карта, и они вынуждены были забрать Ваню и уехать домой – в Николаев.
– Сейчас Ваня проходит курс лечения в нашей больнице, – рассказывает лечащий врач ожогового отделения городской больницы № 3 (в Дубках. – Прим. авт.) Сергей Владимирович Смирный. – Что я могу сказать? Больные с такими ожогами редко выживают. Надо отдать должное российским врачам, которые провели большую реанимационную работу по локализации пораженных очагов. Дальнейшее лечение Вани будет заключаться в многоэтапном излечении оставшихся рубцов. Ему предстоит перенести множество операций. Так что лечиться он будет не один год. Организм растет до 18 лет, рубцы тянутся, поэтому будем проводить операции по пересадке кожи. Одну из таких операций мы провели неделю назад. Самое страшное, конечно, позади: ребенок остался жив. Но впереди его ждет многолетнее лечение.
… С Иваном Нагирным журналисту удалось пообщаться у него дома. Лежа на кровати, он без стеснения вступал в разговор. Немного хрипловатым голосом он рассказал о событиях, которые с ним произошли в Подмосковье. На безымянном пальце его правой руки – серебряное колечко с надписью «Спаси и сохрани!».
– Это колечко мы надели ему уже позже, – объяснят Ванина бабушка Зоя Степановна, – а на момент несчастья на Ване был православный крестик. И что характерно, крестик не сгорел и даже ниточка, на которой он висел, не сгорела, а лишь стала немного короче. Как рассказал нам Ваня, они с тетей Ларисой накануне пикника были в различных храмах и там купили этот крестик. Возможно, именно он и спас нашего Ванюшу от смерти.
Иван постепенно возвращается к жизни. Недавно к нему приходила его учительница с одноклассниками. Посетила его и тренер по прыжкам в воду В.Ф. Веприк, у которой Ваня раньше тренировался. До трагедии он активно занимался спортом, принимал участие в соревнованиях, занимал призовые места. А на последних соревнованиях в Харькове попал в десятку лучших и планировал ехать в Болгарию. Но не судьба.
Сегодня родители Вани Нагирного обращаются ко всем неравнодушным людям и просят финансовой помощи. На дальнейшее лечение сына им нужны деньги, которых у них нет. Все, что у них было, они потратили на лечение в Москве. Они заранее благодарны всем, кто откликнется на их просьбу о помощи, подарив надежду на выздоровление их сына.
Деньги можно перечислить на карточку Приват-банка № 5211537430638507 (Нагирная Оксана). Контактный телефон: 0988453841

Источник
