Возбудитель крупозной пневмонии streptococcus pneumoniae
Пневмония – инфекционное заболевание, характеризующееся воспалением лёгких. При тяжёлом течении заболевания происходит поражение других органов и систем. У 30% пациентов диагностируется стрептококковая пневмония. Для лечения пациентов, страдающих воспалением лёгких, в Юсуповской больнице созданы все необходимые условия.
Палаты клиники терапии оснащены вентиляцией и кондиционерами, что позволяет создать комфортный температурный режим. Для диагностики заболеваний лёгких врачи используют новейшую, постоянно обновляющуюся, аппаратуру ведущих фирм мира. Пульмонологи, придерживаясь европейских рекомендаций по лечению стрептококковых инфекций, индивидуально подходят к терапии пневмонии у каждого пациента. Врачи назначают наиболее эффективные антибактериальные препараты, воздействующие на стрептококк пневмонии.

Пациентов с тяжёлым течением стрептококковой пневмонии госпитализируют в отделение реанимации и интенсивной терапии. За их состоянием врачи круглосуточно наблюдают с помощью современных кардиомониторов, определяют насыщение крови кислородом. Всем пациентам проводят оксигенотерапию. При наличии показаний выполняют искусственную вентиляцию лёгких с помощью стационарных и переносных аппаратов ИВЛ экспертного класса.
Особенности стрептококковой пневмонии
Самым частыми возбудителями пневмонии являются пневмококки (стрептококк пневмонии). Воспаление лёгких могут вызывать бета-гемолитические стрептококки и пептострептококки. Возбудитель распространяется воздушно-капельным путём от больных и носителей. Нередко заболевание возникает во время эпидемий гриппа у больных с хроническими заболеваниями лёгких. Стрептококк пневмонии является причиной воспаления лёгких у детей раннего возраста и у людей с ослабленным иммунитетом. Стрептококки способствуют развитию гнойных осложнений.
Стрептококковые пневмонии распространены повсеместно в связи с тем, что возбудители присутствуют в нормальной микрофлоре человека. Они активизируются и становятся способными вызывать воспалительный процесс при снижении общей и местной сопротивляемости организма. Происходит это под воздействием следующих факторов:
- неадекватного приёма антибиотиков;
- врождённых и приобретенных иммунодефицитных состояний;
- хронических болезнях дыхательных путей;
- на вредном производстве;
- неблагополучных бытовых условиях.
Стрептококк пневмонии проникает в лёгкие следующими путями:
- бронхолёгочным;
- гематогенным;
- лимфогенным.
При попадании в легочную ткань возбудитель стрептококковой пневмонии вызывает воспаление, сопровождающееся выпотом жидкости в альвеолы.
Симптомы стрептококковой пневмонии
Стрептококковая пневмония начинается внезапно, с повышения температуры тела до 39°С. Стремительного нарастают признаки интоксикации. На фоне лихорадки появляется кашель, одышка, боли в груди. Ознобы возникают редко. Кашель вначале непродуктивный, вскоре становится влажным, с выделением слизисто-гнойной мокроты. Интоксикация и респираторные симптомы могут сопровождаться появлением скарлатиноподобной сыпи.
Во время физикального обследования терапевты определяют отставание одной половины грудной клетки в акте дыхание, укорочение перкуторного звука над очагом инфильтрации, хрипы и крепитацию. В тяжёлых случаях стрептококковой пневмонии у пациентов отмечаются дыхательная или сердечно-сосудистая недостаточность, учащённое сердцебиение, нарушение ритма сердечной деятельности, приступы удушья. При появлении таких симптомов пациента срочно госпитализируют в отделение реанимации и интенсивной терапии.
На 2-3 день заболевания у 50% взрослых и 60% детей присоединяется плеврит и развивается эмпиема плевры. Реже отмечается гнойный перикардит, формирование легочных абсцессов в зоне пневмонического очага. Иногда заболевание осложняется гнойным артритом, остеомиелитом и гломерулонефритом.
Стрептококк- пневмония новорожденных развивается в течение первых 5-7 дней жизни ребёнка. Она чаще всего является проявлением внутриутробного сепсиса, вызванного стрептококковой инфекцией. Стрептококковое воспаление лёгких у новорожденных протекает с тяжёлыми дыхательными расстройствами.
Диагностика стрептококковой пневмонии
Пульмонологи диагностируют стрептококковую пневмонию после осмотра пациента, собранного анамнеза, анализа результатов анализов и обследований. Наиболее информативным метод обследования, который позволяет врачу определить наличие пневмонии по отдельным признакам судить о характере возбудителя является рентгенография в двух проекциях или крупнокадровая флюорография.
На рентгенограмме лёгких очаги воспаления выглядят как локальное снижение воздушности легочной ткани различной степени плотности и распространённости. У больных стрептококковой пневмонией могут определяться признаки очагового, ограниченного (полисегментарного), субтотального и тотального затемнения.
Очаги снижения воздушности характеризуются инфильтрацией ткани лёгкого. При тяжёлом течении стрептококковой пневмонии происходит некроз ткани лёгкого, её распад, что на рентгеновском снимке выглядит как неоднородная инфильтрация с образованием толстостенных полостей.
Пневмония, вызванная пневмококком (стрептококком пневмонии) проявляется следующими рентгенологическими признаками:
- очаговое затемнение (наличие небольшой по размерам инфильтрации легочной ткани);
- инфильтрация целой доли, часто с вовлечением в процесс воспаления плевры (утолщение, наличие экссудата в плевральной полости);
- синдром ограниченного затемнения, поражение нескольких сегментов доли.
В случае воспаления лёгких, вызванного пиогенным стрептококком, рентгенологи Юсуповской больницы определяют на рентгенограммах субтотальное и тотальное затемнение лёгких, полости с уровнем жидкости или без него, утолщение плевры и выпот в плевральную полость.
Если рентгенологические методы исследования не позволяют поставить точный диагноз, врачи Юсуповской больницы выполняют компьютерную томографию, которая позволяет выявить инфильтрацию легочной ткани, увеличение лимфатических узлов корня лёгкого. Процедуру применяют для дифференциальной диагностики пневмонии и рака лёгкого или туберкулёза.
Для определения степени выраженности воспалительного процесса врачи Юсуповской больницы назначают общий и биохимический анализ крови. Для стрептококковой пневмонии характерен лейкоцитоз (большое количество лейкоцитов в периферической крови) со сдвигом лейкоцитарной формулы, увеличение скорости оседания эритроцитов. Повышается количество фибриногена, уровень сиаловых кислот, появляется С-реактивный белок.
Бактериологическое исследование мокроты до назначения антибиотиков помогает обнаружить пневмококк пневмонии и определить его чувствительность к антибиотикам. Выраженность воспалительного процесса в бронхах определяют с помощью диагностической бронхоскопии. При необходимости проведения дифференциальной диагностики во время процедуры выполняют биопсию лёгких с целью забора материала для микроскопического исследования.
Для определения степени вовлечения в патологический процесс других органов и систем проводят следующие исследования:
- электрокардиографию – позволяет оценить состояние миокарда;
- эхокардиографию – помогает обнаружить выпот в перикарде или бактериальные колонии на клапанах сердца;
- исследование показателей функции внешнего дыхания – позволяет оценить состояние бронхиальной проходимости.
Лечение стрептококковой пневмонии
Лечение воспаления лёгких, вызванным стрептококком, проводят в клинике терапии. Стартовую терапию антибиотиками пульмонологи назначают до получения результатов бактериологического исследования. Антибиотик терапевты выбирают эмпирическим путём, основываясь на данных клинического и рентгенологического обследования.
При лёгком течении воспаления лёгких, вызванном стрептококком пневмонии, проводят монотерапию антибиотиком для приёма внутрь. Пациентам назначают амоксициллин или макролид (кларитромицин, мидекамицин, спирамицин). При наличии противопоказаний к приёму этих антибиотиков применяют респираторные фторхинолоны III–IV поколения. Если в течение 48-72 часов стартовой терапии отсутствует положительная динамика или симптомы заболевания прогрессируют, пациента госпитализируют в клинику терапии.
При стрептококковой пневмонии препаратом выбора является защищённый аминопенициллин (амоксициллин клавулановая кислота) или цефалоспорин II поколения (цефуроксим аксетил). Отдельным пациентам назначают фторхинолоны III–IV поколения. В случае невозможности перорального приёма цефалоспориновый антибиотик III поколения цефтриаксон вводят внутримышечно 1 раз в сутки. На втором этапе антибиотикотерапии к b-лактаму добавляют макролид или назначают монотерапию фторхинолоном III–IV поколения.
Пациентам, госпитализированным в клинику терапии, пульмонологи проводят комбинированную антибактериальную терапию с использованием парентерального защищённого аминопенициллина (амоксициллин клавулановой кислоты, ампициллин сульбактама), или цефалоспорина II–III поколения (цефуроксима, цефтриаксона) с макролидом. На втором этапе антибиотикотерапию продолжают карбапенемом или фторхинолоном III–IV поколения.
Пациентам с тяжёлым течением стрептококковой пневмонии, госпитализированным в отделение реанимации и интенсивной терапии, пульмонологи Юсуповской больницы немедленно назначают антибактериальную терапию, поскольку отсрочка назначения антибиотика даже на 4 часа достоверно увеличивает риск летального исхода. Им внутривенно вводят защищённый аминопенициллин или цефалоспорин III поколения с макролидом. В качестве альтернативной терапии применяют комбинацию фторхинолона III–IV поколения с b-лактамом.
Пациентам со стрептококковой пневмонией в Юсуповской больнице назначают иммуномодулирующую терапию левамизолом, зимозаном, диуцифоном, Т-активином, тималином. Для восстановления неспецифической сопротивляемости организма назначают витаминно-минеральные комплексы, биогенные стимуляторы и адаптогенные средства.
Бронхиальную проходимость восстанавливают с помощью бронхолитических препаратов и средств, разжижающих бронхиальный секрет. Бронхолитические препараты предпочтительно вводить ингаляционно с помощью небулайзеров. Пролонгированные теофиллины пациенты принимают внутрь.
При наличии первых признаков пневмонии звоните по телефону Юсуповской больницы, где врачи индивидуально подходят к выбору схемы лечения воспаления лёгких. Если возникла стрептококковая пневмония у детей, лечение проводят педиатры в клиниках-партёрах.
Источник
Крупозная пневмония (Pneumonia crouposa) – это воспалительно-аллергическое заболевание, при котором одна или несколько долей лёгкого уплотняются, в альвеолах скапливается экссудат, на фоне чего нарушается газообмен. Еще крупозную пневмонию называют плевропневмонией, долевой или лобарной пневмонией.
Заболеванию подвержены все люди, независимо от пола и возраста, но чаще всего диагностируют крупозную пневмонию у лиц 18-40 лет. Детей она поражает редко.
Крупозная пневмония – это опасное заболевание, которое при несвоевременной диагностике может привести к развитию тяжелых осложнений и стать причиной летального исхода. В группу риска входят люди с иммунодефицитом, а также лица, страдающие алкоголизмом.
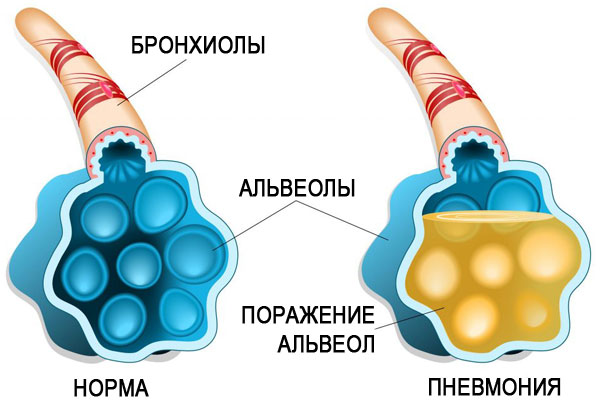
При такой патологии воспалиться могут отдельные сегменты легкого, полностью доля или весь орган.
Код по МКБ 10: J18.1 «Долевая пневмония неуточненная».
Как происходит заражение?

Возбудителями крупозной пневмонии являются пневмококки I-IV типов. Реже болезнь вызывает диплобацилла Фриндлера. Как правило, воспаление манифестирует остро, на фоне абсолютного здоровья и отсутствия контактов с инфицированными лицами. На основании чего можно сделать вывод, что возбудители инфекции и ранее находились в верхних дыхательных путях, но их размножение сдерживалось за счет работы иммунной системы. Ее ослабление является одним из ведущих факторов развития крупозной пневмонии.
С точки зрения современной медицины крупозную пневмонию рассматривают как инфекционно-аллергическое заболевание. В подавляющем большинстве случаев болезнь развивается в результате инфицирования легких пневмококками I и II типа. Полисахаридная капсула пневмококков обеспечивает их вирулентность, а также провоцирует выраженную сенсибилизацию организма.
Условия, которые необходимы для развития крупозной пневмонии:
Первичное проникновение пневмококков в организм и развитие воспаления. При этом его очаг может располагаться не в легочной ткани, а иметь иную локализацию.
Сенсибилизация организма к пневмококкам определенного типа и повторное проникновение инфекции.
Итак, крупозная пневмония развивается при условии вторичного заражения пневмококками. Важным условием является факт повторного инфицирования на пике сенсибилизации организма к микробам определенного типа. Попасть в легкие они могут по крови, лимфе или воздушно-капельным путем.
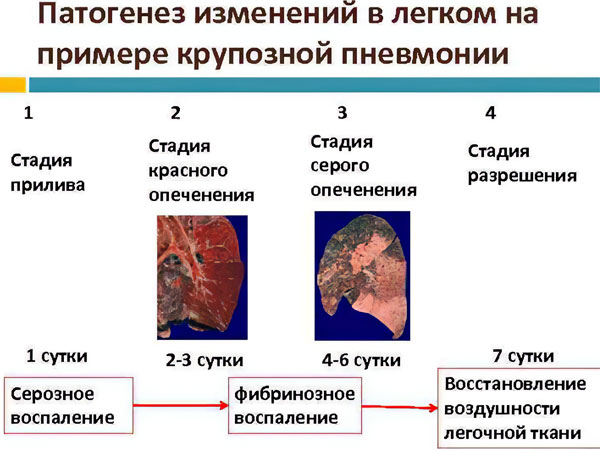
При соблюдении всех условий в организме развивается бурная реакция, которая подобна той, что возникает при введении чужеродного белка. В лёгких запускается целая цепочка морфологических изменений, которые были описаны еще Лаэннеком (прилив, красное и серое опеченение, разрешение). В альвеолах скапливается воспалительный экссудат, существенную долю которого составляет фибрин.
Клинические признаки
Клиническая картина крупозной пневмонии имеет определенные отличия от классического воспаления легких. Эти выводы были сделаны на основании изучения симптоматики 151 пациента молодого возраста.
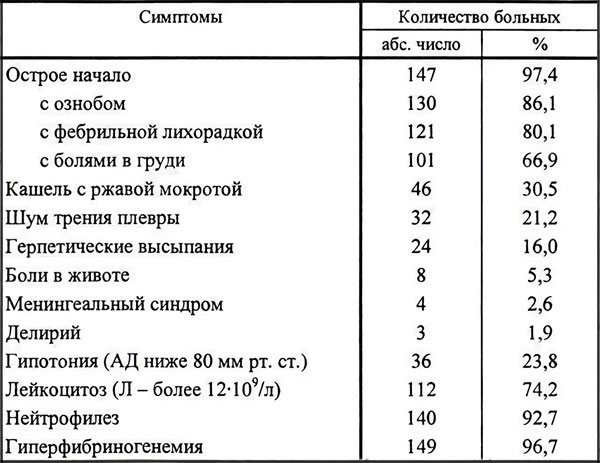
У больных редко наблюдаются герпетические высыпания. Ржавая мокрота при кашле отделялась лишь у каждого 3-го пациента. Гной в экссудате отсутствует. Болезнь развивается остро, сопровождается ознобом, лихорадкой, болью в груди. Характерные изменения в анализе крови – это гиперфибриногенемия и нейтрофильный лейкоцитоз.
Тяжесть течения болезни зависит от масштаба поражения, то есть от того, какое количество легочной ткани было вовлечено в патологический процесс.
Основные симптомы крупозной пневмонии:
Высокая температура тела. Лихорадка сопровождается ознобом и ломотой в мышцах.
Головная боль.
Одышка. Вдох затруднен, частота дыхательных движений: 25-50 в минуту.
Боль в груди. Она усиливается при вдохе и кашле.
Покраснение щек. Болезненный румянец будет особенно интенсивен со стороны пораженного легкого.
Кашель. Сначала он сухой, непродуктивный, но становится влажным с 3-4 дня развития пневмонии. Появление ржавой мокроты указывает на наличие в ней крови.
Бронхофония (грудной разговор). Этот симптом диагностирует врач, при выслушивании легких больного фонендоскопом. При крупозной пневмонии звуковые колебания усиливаются, что обусловлено уплотнением ткани легких.
Нарушение пищеварения. У больного может развиться диарея или запор.
Боль в боку со стороны поражения. Она может отдавать в живот или в плечо. Как правило, боль разрешается самостоятельно через 3-4 дня. Если этого не происходит, имеет смысл подозревать эмпиему плевры.
Отставание грудной клетки при дыхании. Этот симптом характерен для пораженной стороны.
Цианоз носогубного треугольника.
Сухость кожных покровов. При этом у пациента тело остается горячим, а конечности холодными.
Поверхностное дыхание с раздуванием крыльев носа.
Учащенный пульс, приглушение сердечных тонов, аритмия.
Снижение артериального давления.
Основные жалобы пациентов: резкое ухудшение самочувствия, боль в груди, головная боль, ощущение нехватки воздуха.
Стадии
Крупозная пневмония имеет несколько стадий развития. Максимальная продолжительность всех фаз – 10 дней, либо меньше.
Сстадия прилива. Чаще всего она разрешается за 24 часа. Ее характеристики: гиперемия и отек пораженного легкого, увеличение проницаемости сосудов, просачивание сквозь них красных клеток крови, их попадание в альвеолы. Легочная ткань уплотняется, что можно заметить при выполнении рентгенографии. В анализе экссудата будет содержаться множество возбудителей инфекции.
Стадия красного опеченения. Развивается на 2 день болезни. На фоне отека и полнокровия легких усиливается диапедез эритроцитов. В альвеолы просачиваются не только они, но и нейтрофилы. Лимфатические сосуды легких расширяются, заполняются лимфой. В этот период плотность пораженного участка схожа с плотностью печени. Ее цвет становится темно-красным. На этой стадии наблюдается увеличение лимфатических узлов.
Стадия серого опеченения. Она развивается на 4-6 день от начала болезни. В альвеолах наблюдается скопление фибрина и нейтрофилов. Численность эритроцитов снижается, что приводит к уменьшению гиперемии. Пораженный участок легкого становится тяжелым, увеличивается в размерах, плевра подвергается фиброзу.
Стадия разрешения. Она наблюдается на 8-10 день от начала болезни. Фибрин начинает рассасываться, легкие очищаются от микробов и продуктов их жизнедеятельности. Экссудат покидает органы вместе с мокротой и дренированной лимфой.
Особенности течения заболевания у детей
У детей редко наблюдается лихорадка и озноб, они не предъявляют жалобы на боль в боку.
Нетипичное течение крупозной пневмонии наблюдается у детей младшего возраста. В начале болезни кашель отсутствует, но имеют место другие симптомы: сухость ротовой полости, вздутие живота, тошнота и рвота, боль в животе, бледная кожа, учащенное дыхание, гипервозбуждение, либо заторможенность, увеличение печени в размерах. Иногда наблюдается ригидность затылочных мышц, головная боль, судороги, бред и галлюцинации. Совокупность таких симптомов может стать причиной постановки неверного диагноза (менингит). По мере прогрессирования пневмонии, менингеальные признаки уступают место классической клинической картине воспаления легких.
Крупозная пневмония у детей развивается редко. В большей степени ей подвержены люди 18-40 лет.
У детей 7-16 лет симптомы не отличаются от тех, которые возникают у взрослых. Температура тела стабилизируется на 5-9 день от манифеста болезни. В это же время угасает воспаление в легких.
Возможные осложнения и последствия
Осложнения крупозной пневмонии:
Выпотной плеврит.
Гангрена легкого.
Гнойный перикардит.
Гнойный медиастинит.
Заражение крови.
Инфекционно-токсический шок.
Абсцесс головного мозга.
Гнойный менингит.
Гнойный артрит.
Сердечная и дыхательная недостаточность.
Прогноз. Если болезнь была обнаружена вовремя, благодаря чему пациент получал адекватную терапию, прогноз благоприятный. Он ухудшается при запоздалом начале лечения, на фоне развития осложнений и проблем с иммунной системой. В этом случае не исключен летальный исход.
Диагностика и анализы при крупозной пневмонии
Диагностика крупозной пневмонии начинается со сбора анамнеза. Врач слушает жалобы пациента, проводит осмотр, намечает план дальнейшей диагностики.
В зависимости от стадии развития болезни, будут отличаться результаты физикального осмотра:
На первой стадии везикулярное дыхание сохранено. Перкуторный звук притупленно-тимпанический, слышны крепитации.
На второй стадии перкуторный звук тупой, дыхание бронхиальное. Нижний край пораженного легкого ограничен в движениях.
Третья стадия характеризуется теми симптомами, которые свойственны первой фазе.
Ведущим инструментальным методом диагностики является рентгенография. В случае получения сомнительного результата может быть назначено КТ или МРТ.
Обязательным условием комплексной диагностики является сдача крови на общий и биохимический анализ. Также потребуются результаты общего анализа мочи и БАК посев мокроты.
Картина крови специфична: повышается уровень лейкоцитов со сдвигом лейкоцитарной формулы влево, увеличивается СОЭ. Выше нормы будет уровень глобулинов и фибриногена. Претерпевает изменения газовый состав крови. У больного снижен диурез, но повышен удельный вес мочи.
Дифференциальная диагностика
Дифференциальная диагностика направлена на сравнение заболеваний по ряду признаков, среди которых: особенности клинической картины и результаты проведенных обследований. Отталкиваясь от полученных данных, врач исключит неподходящие патологии и имеет возможность выставить верный диагноз.
Крупозную пневмонию нужно отличать от туберкулеза лёгких, бронхита, очагового сливного и казеозного воспаления легких, от рака легких. Эти болезни дают схожую симптоматику, разобраться с которой поможет врач.
Как меняется дыхание при крупозной пневмонии?
На ранней стадии развития болезни при перкуссии воспаленной области выслушивается притупленно-тимпанический звук. Дыхание жесткое, вдох удлиненный, крепитация незначительная, слышны влажные и сухие хрипы.
Когда легкое уплотняется, появляются новые признаки:
При бронхофонии голосовое дрожание усиливается.
При перкуссии слышен тупой звук.
Везикулярное дыхание не прослушивается, крепитация пропадет, но слышны шумы, возникающие при трении плевры.
На стадии разрешения голосовое дрожание приходит в норму, бронхофония пропадает, крепитации становятся обильными и звучными. Хрипы мелкопузырчатые. Бронхиальное дыхание жесткое, а затем везикулярное.
Почему при крупозной пневмонии мокрота ржавая?
Кашлевой рефлекс провоцирует разрыв мелких кровеносных сосудов с выведением крови в бронхи. В результате она окисляется, приобретая коричневый или ржавый цвет.
Для лечения ржавой мокроты используют антибиотики, среди которых: Эритромицин и Спирамицин. Хороший результат дает инфузионная терапия, прием отхаркивающих препаратов (АЦЦ, Флуимуцил), витаминов. Эффективными оказываются даже такие лекарственные средства, как Цитрамон и Аспирин.
Отличия крупозной пневмонии от очаговой и бронхопневмонии
Отличия крупозной и бронхопневмонии:
Признаки | Крупозная пневмония | Бронхопневмония |
Манифест болезни | Острое начало с лихорадкой, ознобом и болями в груди | Острое, либо плавное начало, после перенесенной простуды, ОРВИ или бронхита |
Боль | Присутствует | Наблюдается редко |
Кашель и мокрота | Сначала сухой, затем переходит во влажный. Мокрота ржавого цвета | Сразу продуктивный. Мокрота слизистая с гнойными включениями |
Интоксикация организма | Выраженная | Присутствует, но в меньшей степени |
Одышка | Присутствует | Не исключена, но наблюдается реже |
Притупление перкуторного звука | Выраженное в стадии опеченения | Наблюдается, но выражено слабо |
Тип дыхания при аускультации | Ослабленное, бронхиальное | Чаще ослабленное |
Шумы | Крепитации, шум от трения плевры | Влажные мелкопузырчатые хрипы, либо звучные хрипы |
Бронхофония | Характерна | Не характерна |
Отличия крупозной и очаговой пневмонии:
Признаки | Крупозная | Очаговая |
Перкуссия | Тупой перкуторный звук над пораженной долей | Притупление звука на малом сегменте легкого |
Аускультация | Ослабленное дыхание, бронхофония, звук по типу «крепитация, влажные хрипы, крепитация» | Жесткое дыхание, хрипы влажные |
Картина общего анализа крови | Лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускорение СОЭ | Слабовыраженный лейкоцитоз, повышение СОЭ |
Картина биохимического анализа крови | Увеличение фибрина, фибриногена, серомукоида и сиаловых кислот | Увеличение фибрина, фибриногена, серомукоида и сиаловых кислот |
Рентгенография | Гомогенное затемнение доли легкого | Затемнение очага легкого |
Лечение
Крупозная пневмония – это повод для госпитализации пациента. В домашних условиях заболевание не лечат. Обязательным условием является соблюдение постельного режима на протяжении всего нахождения в стационаре. При этом человек должен постоянно менять положение тела, чтобы мокрота не застаивалась и легче выводилась из лёгких. Лечение сводится к приему медикаментов, оксигенотерапии и УВЧ терапии, рассмотрим подробнее каждый.
Медикаментозное

Всем пациентам назначают антибиотики. Препаратом выбора является Бензилпенициллин. Если через 2 дня от начала терапии эффект отсутствует, лекарственное средство заменяют на Ампициллин, Линкомицин или Эритромицин.
Если пневмония протекает тяжело, то схему лечения выстраивают на 2-3 препаратах, которые назначают одновременно. Суточную дозу повышают до максимально допустимой. Терапию антибиотиками продолжают до полного восстановления.
Кроме антибиотиков показан прием НПВС, муколитиков и бронхолитиков. Для снятия интоксикации пациенту ставят капельницы с Гемодезом. Для купирования болей используют Анальгин.
Оксигенотерапия
Крупозная пневмония приводит к нарушению дыхания, из-за чего организм страдает от дефицита кислорода. Снять симптомы гипоксии можно с помощью оксигенотерапии.
Благодаря этой процедуре артериальная кровь быстро насыщается кислородом до нормальных значений. Поточная оксигенотерапия показана всем пациентам с гипоксемией. Перед ее началом дыхательные пути должны быть очищены от слизи и рвотных масс.
После оксигенотерапии самочувствие больного нормализуется, пропадает одышка, дыхание восстанавливается. Человек получает возможность делать глубокие вдохи.
По теме: антигипоксанты
УВЧ терапия
УВЧ терапия – это прогревание тканей с помощью высокочастотного электромагнитного излучения. Эта процедура хорошо зарекомендовала себя в комплексной терапии крупозной пневмонии. Противопоказанием к проведению УВЧ является высокая температура тела.
Прохождение УВЧ терапии позволяет приблизить выздоровление, так как воспаление становится менее интенсивным, снимается отек с тканей, усиливается прилив крови, снижается выработка патологического экссудата. В таких условиях микробная флора перестает размножаться, а активность выживших бактерий снижается.
Курс состоит из 10-15 процедур, продолжительность каждой из которых – 15 минут.
Диета

Немаловажную роль в лечении пневмонии играет диета. Она помогает организму быстрее справиться с болезнью.
Основные рекомендации:
В меню должны присутствовать продукты, богатые кальцием: молоко, сыр, творог.
Отказываются от потребления продуктов – источников быстрых углеводов.
На ранней стадии болезни упор делают на жидкие блюда. Пока у пациента сохраняется высокая температура тела, ему предлагают фруктовые и овощные соки, морсы, кисели.
В рацион включают фрукты и ягоды. Особенно полезны цитрусовые, сливы и смородина.
Суточный объем жидкости – не менее 2 л.
Меню должно быть обогащено продуктами, которые являются источником витамина А. Он необходим эпителию легких для нормального восстановления. Поэтому в рацион включают молоко, яйца и печень.
Для нормализации микрофлоры кишечника организму необходим витамин В, который содержится в мясе, рыбе, гречке, хлебе.
Дети с крупозной пневмонией от еды часто отказываются. Насильно кормить ребенка не нужно. Ему предлагают легкие продукты: квашеную капусту, маринованные огурцы, мясной бульон. Эти блюда являются отличными стимуляторами аппетита.
Профилактика
Основная профилактика пневмококковых инфекций – это постановка пневмококковой вакцины. Она показана детям младшего возраста, а также лицам из повышенной группы риска.
В России сегодня зарегистрированы две вакцины:
Превенар (США) — можно прививать детей, начиная с 3 месяцев;
Пневмо 23 (Франция) — разрешена к применению у детей с 2 лет.
Сформированный иммунитет сохраняется в течение 5 лет, после чего требуется повторная вакцинация.
Общие рекомендации по профилактике:
Избегать переохлаждений.
Вести здоровый образ жизни, отказаться от курения и спиртных напитков.
Пролечить хронические заболевания.
Закаляться.
Заниматься спортом.
Источник
