Волдырь как от ожога но не ожог что это
Последнее обновление: 03.03.2021
При ожогах, независимо от их тяжести, первый удар на себя принимает кожа. Ей же наносится самый серьезный вред: даже ожог 1 степени оставляет на поверхности кожи покраснения, что же говорить о более глубоких поражениях (после которых иногда требуется удаление омертвевших тканей).
Как же понять, что ожог требует лечения? Наша кожа позаботилась об этом.
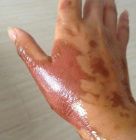
При получении ожога 2 степени и выше (всего их 4) на поврежденной поверхности тела образуются пузыри, заполненные желтоватой жидкостью – экссудатом. Эти пузырьки возникают непосредственно там, куда пришелся ожог, поэтому даже если пострадавший потерял сознание или у него наблюдается временная потеря чувствительности, место ожога легко обнаружить по этим характерным пузырям.
Пузырь от ожога или волдырь от ожога – что у вас?
Врачи-дерматологи классифицируют виды высыпаний на коже, вызванных ее раздражением и травмированием. Пузыри даже различают по размерам – пузырьками называют мелкие, похожие на небольшую сыпь элементы, более крупные мешочки с жидкостью, образовавшиеся при сливании нескольких мелких пузырьков, называют пузырями.
Если обратиться к определению волдыря, так называют подкожный пузырь, возникающий при аллергии или при механическом трении (например, если вам натерла обувь). Поэтому правильно называть появившиеся после ожога элементы пузырями.
Однако при описании врачу симптомов вы можете использовать любой термин – скорее всего, он вас поймет.
В чем опасность появления пузырей после ожога
В первую очередь вы должны знать, что появление пузырей само по себе говорит о том, что повреждение кожи достаточно серьезное. Пузыри образуются непосредственно на месте ожога (при соприкосновении с горячими предметами и открытым пламенем, контакте с химикатами, длительном пребывании на солнце, облучении). Поэтому судить о характере полученного поражения кожи можно по состоянию кожи, покрытой пузырями. Незамедлительно обращаться к врачу нужно в следующих случаях:
- Если ожог 1 степени, но обожжено более 10% площади тела (за «измерительный прибор» можно принять свою ладонь, размер которой составляет около 1% площади кожи), если ожог 2 степени, а площадь поражения более 1% , и если, получен ожог 3 и 4 степени.
- Если на коже появилось большое количество пузырьков, которые быстро объединяются в крупные пузыри на фоне отекания поврежденной части тела.
- Сильная боль, потеря чувствительности в области ожога.
- Ожог любой степени в области лица, паховой области, суставов.
- Пострадал ребенок, пожилой человек.
Можно ли прокалывать пузырь от ожога?
Образовавшиеся от ожога пузыри – это полостные элементы, которые формируются внутри эпидермиса. Они наполнены серозным экссудатом – жидкостью, имеющей воспалительный характер. Поэтому, к сожалению, пузырь сам собой не пройдет и не «всосется» обратно в кожу.
Напротив, воспаление внутри него будет замедлять процесс заживления. И пузырь от ожога может лопнуть в самый неподходящий момент, когда у вас под рукой нечем обработать и обеззаразить место ожога. Но вскрывать пузырь и обрабатывать область ожога должен доктор в условиях перевязочной или операционной.
Что делать с пузырем после ожога: лечить или избавиться?
Пузырь от ожога нужно лопнуть, НО сделать это должен врач.
Перед началом процедуры место ожога и пузырь обрабатываются антисептическим раствором.
Пузырь прокалывается стерильной иглой. Прокол должен быть неглубоким – нужно только лопнуть сам пузырь сверху; процедура практически безболезненная, может слегка пощипывать.
С помощью стерильной салфетки убирается жидкость, вытекшая из пузыря. Пленочка осторожно удаляется с поверхности кожи, а ранка обрабатывается антисептиком. На место ожога накладывается стерильная повязка с антимикробным препаратом.
Также для ускорения регенерации кожи используется заживляющая мазь. Прекрасно подойдет для этих целей восстанавливающий крем «Ла-Кри», в который входят только натуральные компоненты. Его естественный негормональный состав разработан специально для устранения всевозможных проблем с кожей и справляется с последствиями ожогов:
- Пантенол и масло авокадо ускоряют процесс заживления и регенерации, смягчают кожу.
- Солодка обладает противовоспалительными свойствами.
- Экстракт грецкого ореха защищает от микробов.
После нанесения крема место ожога следует накрыть стерильной повязкой, чтобы в ранку не попала грязь.
Если процедура проведена в стерильных условиях, то инфекция вам не грозит. А при регулярном использовании заживляющей мази «Ла-Кри», ожог пройдет очень скоро и не оставит следов.
Клинические исследования
Проведенное компанией совместно с Союзом педиатров России клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Доказано, что крем «Ла-Кри» для чувствительной кожи уменьшает зуд и раздражение, снимает покраснение кожи, увлажняет и бережно ухаживает за ней. Средство рекомендовано Союзом педиатров России.
Источники:
- Ковязина Н.А., Федосимова Н.А., Иллек Я. Ю. Диагностика атопического дерматита у детей раннего возраста, Вятский медицинский вестник, 2007
- Смирнова Г.И. Управление течением болезни: атопический дерматит у детей, российский педиатрический журнал, 2014
Дерматология: иллюстрированное руководство клинической диагностики по профессору Родионову А.Н. / Родионов А.Н., Заславский Д.В.,Сыдиков А.А. Под редакцией профессора А.Н. Родионова.М.:Граница. 2018.- 944 c.
Читайте также
Ожог уксусом легко можно получить в домашних условиях, поскольку столовый, яблочный уксус или эссенция повсеместно используются в быту.
Самые распространенные ожоги – это ожоги бытовые, например, ожоги от электричества, кипятка и конечно же ожоги от химических средств и кислоты.
Химический ожог возникает при соприкосновении кожи с кислотами, щелочами, солями тяжелых металлов и других едких веществ.
Источник
Когда ожоговый мочевой пузырь находится в неудобном месте (руки, ноги), многие задаются вопросом, можно ли его проколоть. В некоторых случаях это уместно, но перед этим обязательно пересмотрите все за и против. Возникший после ожоговой травмы волдырь защищает рану от возможного заражения и попадания в нее бактерий, прокол неизменно провоцирует инфицирование с последующим нагноением.
Длительность заживления пузырей
Часто мочевой пузырь рассасывается сам по себе через 10-14 дней. Однако, чтобы излечение произошло, необходимо обработать проблемную зону назначенными специальными лекарствами и не допускать повторного травмирования места ожога. Иногда волдыри проходят даже через неделю, но это возможно только в том случае, если площадь ожога небольшая и почти нет повреждений нижних слоев эпидермиса.
В ситуации, когда кожа глубоко повреждена, мочевой пузырь может прослужить около месяца, то есть на протяжении всей процедуры. Кроме того, у людей с особенно чувствительной кожей, а также у детей младшего возраста для заживления волдырей может потребоваться больше времени. Но, как правило, в этом случае речь идет лишь о нескольких дополнительных днях.
Можно ли проколоть волдыри от ожога?
Конечно, можно проткнуть ожоговый волдырь, но на самом деле пользы от этой процедуры нет. На самом деле, если нет риска внезапного повреждения целостности волдыря в нестерильных условиях из-за неудобного его расположения, вопрос о том, протыкать ли вообще волдырь после ожога не должен. Есть много причин, по которым нельзя прокалывать мочевой пузырь после ожога:
- вы можете заразиться инфекцией;
- вызывают больше боли и отека;
- сам ожог заживает дольше из-за прокола мочевого пузыря;
- Возбудители и поллютанты могут привести к гнойным процессам;
- В особо тяжелых случаях возможен некроз тканей, сдержать который довольно сложно.
Так что есть много причин, по которым не стоит протыкать волдыри после ожогов, и перед этим стоит пересмотреть все риски.
Стоит отметить, что все вышеперечисленные проблемы возможны как в случае случайного разрыва мочевого пузыря, так и в случае самостоятельного или медицинского пирсинга, если не были приняты все меры предосторожности.
Когда желательно сделать прокол?
Неоднократно подчеркивалось, что прокалывание волдырей целесообразно только в крайних случаях. Часто врачи не советуют прикасаться к обожженной области, но есть смысл удалить мочевой пузырь, если он локализуется в зонах давления или часто соприкасается с другими предметами (обувью, одеждой).
Поэтому есть возможность проколоть и удалить жидкость из мочевого пузыря на ступнях и руках, так как это усложняет жизнь пострадавшему. Однако самостоятельно прокалывать ожоговый пузырь недопустимо и лучше всего прокалывать его в больнице или у врача в поликлинике. Обращение к врачу-специалисту поможет свести к минимуму вероятность возникновения осложнений.
Как проколоть пузырь от ожога?
Если ситуация такова, что невозможно избежать перфорации мочевого пузыря, важно, чтобы процедура выполнялась со всеми мерами предосторожности. Для начала обработайте место ожога, а также кожу вокруг него антисептиком (но не средствами на спиртовой основе).
Также необходимо продезинфицировать иглу, которой мы собираемся проткнуть (она должна быть как можно более тонкой).
Перед проведением пирсинга кожу следует тщательно продезинфицировать.
После этого нужно подготовить несколько стерильных повязок: одну для процедуры пункции, другую — для последующей перевязки. Мочевой пузырь следует проколоть у основания мочевого пузыря стерильной повязкой (но не ватой, чтобы ворс не попал в рану).
Пузырь от ожога: дальнейшие рекомендации
Затем проявляйте осторожностьнадавите на кожу мочевого пузыря и выпустите всю серозную жидкость. Затем нужно повторно нанести антисептик и подготовить марлевые повязки для повседневного ношения.
Чтобы правильно наложить повязку, вам понадобится дезинфицирующее средство и мазь. Использование различных кремов и средств народной медицины в этом случае следует исключить. Если вместо мази используется жидкий препарат, всю повязку следует пропитать им, а затем наложить на пораженный участок.
Мазь наносится непосредственно на область бывшего мочевого пузыря. Эта процедура повторяется трижды в день. Кроме того, важно убедиться, что бывшая область мочевого пузыря не влажная и в нее ничего не попадает.
Пузырь от ожога: лечение вскрытого новообразования
Если ответ на вопрос, следует ли прокалывать ожог, положительный и процедура была проведена, марлевую повязку следует менять не реже одного раза в день, если в терапии использовался антисептический раствор, и примерно 3 раза в день, если бактерицидный. Для лечения была выбрана лечебная мазь.
Несмотря на использование стерильных повязок, по мере заживления ожога на повязке накапливаются болезнетворные микроорганизмы. Если вовремя не заменить повязку, она станет идеальной средой для размножения бактерий, замедляющих процесс заживления.
Когда мочевой пузырь открыт и начинает кровоточить, для заживления ран следует предпочесть хлоргексидин и аналогичные препараты. В остальных случаях все же предпочтительны мази. Достаточно хорошо работают такие препараты:
- Банеоцин;
- Бепантен;
- Декспантенол;
- Ихтиол;
- Эплан;
- Мазь календулы.
Крем Бепантен ускоряет заживление ожогов
Пузырь от ожога: другие советы
Перед применением этих мер руки следует тщательно вымыть и обработать антисептиком. Мази наносят трижды в день примерно через равные промежутки времени. Если на ране видны частицы ткани или следы грязи, перед нанесением мази ее следует промыть хлоргексидином. Конечно, можно ли проткнуть ожоговый пузырь или нет, каждый решает сам.
Однако, если кто-то решит пройти такую процедуру, он должен сначала приобрести антибактериальные средства, лечебные мази и стерильные материалы для перевязок. Тем не менее, если после пункции наблюдаются негативные последствия, не стоит откладывать визит к хирургу, чтобы не дать развиться абсцессу или, что еще хуже, некрозу тканей.
Источник
Крапивница — это когда одним вовсе не прекрасным утром вы просыпаетесь от сильного зуда. И видите, что по по телу пошли многочисленные красные волдыри, как будто после ожога крапивой или укуса комара… Сразу скажу, что вероятность такого сценария совсем не маленькая, ведь с крапивницей в течение жизни сталкивается каждый четвертый.
Как узнать крапивницу?
Вообще, крапивница — собирательное понятие, объединяющее многие состояния, при которых наблюдаются локальные отеки кожи вследствие массированного высвобождения биологически активных веществ, в основном — гистамина.
Ирина Яновна знала о своей аллергии на кедровые орешки, поэтому придирчиво изучала состав блюд в ресторане. Но кто бы мог предположить что именно в тот день повар решит поэкспериментировать? Уже к концу вечеринки у женщины отекли и распухли губы, а на лбу появились розовые волдыри. К счастью, ничего фатального не произошло — лекарства предусмотрительная Ирина Яновна всегда носила с собой. Однако вечер был испорчен.
Сыпь при крапивнице представлена волдырями. Многие путают волдыри с пузырями, так вот — никакой видимой жидкости волдырь в отличие от пузыря не содержит. Да-да, волдырь, или по-научному urtica, — это бесполостной элемент сыпи. Выглядит он как припухлость, достаточно плотный на ощупь, иногда цвета окружающей кожи, но чаще розовый.
Читайте также:
Псориаз — психосоматика
Форма волдырей при крапивнице может быть овальной, дугообразной, кольцевидной, полициклической, линейной, мишеневидной. Элементам свойственны периферический рост и разрешение в центре, они склонны к слиянию. Волдыри быстро (за считаные часы) появляются и быстро проходят — признак характерен именно для крапивницы. Затем новые волдыри возникают на другом месте.
Главная опасность — отек Квинке
Очень часто крапивница сопровождается состоянием, известным как отек Квинке (ангионевротический отек), при котором поражаются более глубокие слои кожи. При этом происходит набухание лица, век, губ, ушей, рук, ног и гениталий. Отек развивается с двух сторон неравномерно или даже может быть лишь с одной стороны. При данном состоянии вместо зуда часто бывают нарушения чувствительности, покалывания и прочий дискомфорт. Кожа может быть нормального цвета, покрасневшей или с синюшным оттенком.
Опасность! При крапивнице и отеке Квинке есть вероятность наступления неотложных состояний, связанных с нарушением дыхания вплоть до его прекращения. Поэтому при впервые возникшей крапивнице надо показаться врачу как можно скорее. А если вы уже знаете, что у вас бывает отек Квинке, тогда не раздумывая звоните в скорую.
Что провоцирует крапивницу?
Крапивницу провоцируют самые разнообразные факторы, совсем необязательно связанные с аллергией. По данным исследований, у больных хронической крапивницей аллергия, даже при семейной склонности к ней, отмечается с той же частотой, что и в общей популяции.
Провоцирует приступы крапивницы чаще всего непривычная, экзотическая пища (если вы, например, не едите соусы, а на корпоративе соблазнились обычным оливье, то для вас это — экзотика). Бытовая химия, лекарства, косметика тоже нередко провоцируют заболевание. В отдельных случаях даже солнечные лучи, физическая нагрузка, тепло, холод, механическое давление на кожу могут способствовать появлению волдырей.
Сложности диагностики
Обычно диагноз выставляется на основании характерной картины заболевания. Однако (редко) волдыри бывают и при других болезнях — тогда диагностика может быть хлопотной и небыстрой.
Крапивницу следует отличать от синдромов и заболеваний, при которых уртикарные высыпания (это как раз те самые волдыри) являются одним из симптомов, — синдромов Леффлера, Висслера – Фанкони, Шелли – Херли, Макла – Уэльса, флюороза, зерновой чесотки, линейного мигрирующего миаза, гельминтозов, а также от заболеваний, при которых волдыри являются непостоянным симптомом: токсикодермии, геморрагического васкулита, герпетиформного дерматита Дюринга, недержания пигмента, гемобластозов, венерической лимфопатии, системной красной волчанки.
Во всем этом многообразии разобраться сможет ТОЛЬКО врач, крапивница — совсем-совсем не повод для самолечения
Начинать надо с обращения к аллергологу (а если такой возможности нет — к семейному или врачу общей практики), однако иногда бывают нужны консультации и других специалистов. И да — даже если на данный момент времени волдыри у вас уже прошли, идти к врачу все равно нужно, поскольку приступ может повториться в любое время.
Лечение и профилактика
Самым главным фактором в лечении является точное установление факторов, вызывавших крапивницу, и устранение их из вашей жизни. Также назначаются антигистаминные и иногда другие препараты.
Внимание! Самостоятельный прием антигистаминных средств крайне нежелателен, и только если нет реальной (физической) возможности попасть к врачу — возможен прием современных (никаких демидролов-диазолинов) безрецептурных антигимстаминных препаратов (обычно 1 таблетка в сутки).
Даже после исчезновения симптомов следует избегать провоцирующих факторов. По возможности информируйте окружающих о вашей болезни. Народное хлебосольство, насильственное угощение «вкусненьким», эксперименты поваров, розыгрыши и т. д., и т. п. не способствуют здоровью страдающих крапивницей.
Крепкого здоровья!
Леонид Щеботанский
Фото istockphoto.com
Источник

Небольшие пузырьки, именуемые везикулами, а также большие пузыри (буллы) представляют собой полости с прозрачным содержимым, сформированные в расслоившейся коже. Диаметр этих структур может составлять около 0,5 см. Наличие на кожном покрове пузырьков нередко говорит об имеющихся заболеваниях – дерматитах, экземе, ветряной оспе, опоясывающем лишае, микозах.
Дерматиты
Простая форма дерматита проявляется уже в течение нескольких часов после контакта с раздражающим фактором (косметикой, бытовой химией и т.д.). У некоторых людей заболевание ограничивается наличием покраснений. Если воспалительный процесс продолжает свое развитие, на коже формируются пузырьки, наполненные жидкой субстанцией. После того, как они лопнут, кожа покрывается зудящей коркой. Аллергический дерматит развивается спустя сутки после контакта с аллергеном (помимо уже перечисленных факторов, негативную реакцию могут спровоцировать некоторые растения).
Экзема
Признаки экземы во многом напоминают протекание дерматита. В отличие от последнего, данная патология развивается после продолжительного контакта с раздражителем. По истечении определенного периода такое вещество вызывает хроническую форму аллергии. Болезнь характеризуется наличием:
- пузырчатой сыпи;
- корочек;
- нарывов;
- язв.
При экземе в пораженных участках формируются плотные, лопающиеся со временем пузырьки. Выходящая из них жидкость подсыхает и образует корки. Помимо описанных признаков заболеванию присущ зуд, вызывающий потребность в почесывании кожи. Участки вокруг наиболее расчесанных мест нередко пересыхают. Экзема протекает с периодами ремиссий и обострений, склонна хронизироваться (в этом случае кожные покровы становятся плотными, приобретают синевато-красный оттенок).
Ветряная оспа
Болезнь принадлежит к числу высококонтагиозных вирусных патологий. Появление новых высыпаний происходит волнообразно. К 3 суткам на кожном покрове могут одновременно присутствовать папулы, везикулы и корочки. Для заболевания типично поражение волосистой части головы, благодаря чему его легко дифференцируют со строфулюсом (детской почесухой). В большей части случаев ветряная оспа поражает детей дошкольного возраста, однако может развиваться и у взрослых.
Опоясывающий лишай
К развитию опоясывающего лишая приводит вирус герпеса. Высыпания склонны группироваться в области лица, межреберного пространства, на корпусе. Прежде чем возникнет сыпь, в зоне ее будущего появления ощущается выраженная боль. Иногда происходит одновременное поражение органов зрения, оболочек головного мозга.
Микозы
Грибковые болезни кожи связаны с различными грибками (Candida, Microsporum и другими). В результате их активизации появляются многочисленные пузырьки. Лопаясь, они делают кожу беззащитной перед различными инфекциями. При поражении грибками формируются длительно незаживающие ранки и трещины, затем – отеки и эрозии. Для микозов характерны длительное течение и склонность к хронизации.
Наличие пузырьковой сыпи нельзя оставлять без внимания. Она не только вызывает дискомфорт, но и придает коже неэстетичный вид, может распространяться по всему телу, провоцировать нагноения. Несвоевременная диагностика болезней, провоцирующих сыпь, чревата осложнениями и заражением других людей. Если на теле присутствуют высыпания, необходимо срочно посетить дерматолога, выяснить причину их появления и пройти лечебный курс.
Источник
