Внутриутробная пневмония у новорожденных смерть

Внутриутробная пневмония – воспаление легочной ткани, возникшее антенатально, сопровождающееся развитием клинических проявлений в первые 72 часа жизни ребенка. Проявляется выраженной дыхательной недостаточностью, явлениями респираторного дистресс-синдрома, интоксикацией, неврологическими нарушениями вследствие отека мозга и др. Внутриутробная пневмония диагностируется рентгенологически, лабораторные исследования позволяют выявить конкретного возбудителя инфекции. Показана этиотропная терапия (антибиотики, противовирусные препараты и др.), кислородотерапия, коррекция симптомов полиорганной недостаточности.
Общие сведения
Внутриутробная пневмония – одна из наиболее часто встречающихся патологий в структуре внутриутробных инфекций. Примерно 30% всех внутриутробных пневмоний протекает в виде локализованных форм, в остальных случаях воспаление легких у новорожденных возникает в рамках генерализованной внутриутробной инфекции. В настоящее время внутриутробные пневмонии продолжают представлять опасность. Средний показатель заболеваемости – около 2 случаев на 1000 новорожденных, также на долю заболевания приходится до 80-90% младенческой смертности. Отдельный акцент делается на внутриутробной пневмонии, вызванной условно-патогенной флорой. Во-первых, оппортунистическим микроорганизмам, как правило, не уделяется должного внимания. Во-вторых, именно они часто остаются резистентными к терапии.
Внутриутробная пневмония остается актуальной проблемой современной педиатрии. Даже будучи успешно вылеченной, болезнь наносит серьезный удар по детскому иммунитету. Впоследствии любая простуда легко может осложняться пневмонией. Если диагностика была запоздалой, высок риск развития осложнений, опасных для жизни (плеврит, сепсис и др.). Часто у детей, перенесших внутриутробную пневмонию, развивается спаечный процесс в плевре, что ведет к хронической дыхательной недостаточности с неизбежной инвалидностью.
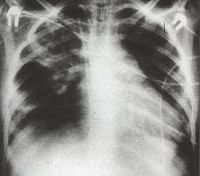
Внутриутробная пневмония
Причины внутриутробной пневмонии
Внутриутробная пневмония одинаково часто вызывается бактериями и вирусами, реже – бактериально-вирусными ассоциациями и грибами. Бактерии, наиболее часто являющиеся причинами инфекции, – стрептококк, стафилококк, энтерококк, кишечная палочка, микоплазма и др. Вирусная внутриутробная пневмония развивается, как правило, при участии вирусов TORCH-группы, вирусов гриппа и др. Грибковая этиология связана с грибами рода Candida. Особую роль играют ИППП, которые также могут быть причиной заболевания. Встречается также врожденная сифилитическая пневмония.
Помимо причин заболевания, существует множество факторов риска, способствующих развитию внутриутробной пневмонии. Отдельно выделяют факторы риска со стороны матери и со стороны плода. К акушерско-гинекологическим патологиям, повышающим вероятность развития заболевания, относятся аборты и выкидыши в анамнезе женщины, патологии родов, гестозы и хронические заболевания малого таза, в том числе вследствие широкого применения внутриматочных контрацептивов. К факторам риска со стороны плода относится недоношенность и низкая масса ребенка при рождении, воспалительные процессы в плаценте и фетоплацентарная недостаточность.
Существует два пути заражения плода – восходящий и гематогенный. Первый из них подразумевает наличие у матери инфекции внутренних половых органов, чаще бактериальной природы. Гематогенный путь инфицирования – это трансплацентарное проникновение возбудителя через пупочную вену в кровь плода, характерное в большей степени для внутриутробной пневмонии вирусной этиологии. Независимо от ворот инфекции, микроорганизм попадает в кровь плода и уже оттуда достигает легочной ткани. Поскольку в утробе матери ребенок не дышит воздухом, инфекционный агент остается в тканях бессимптомно до момента родов. С первых вдохом кровоснабжение в легких резко возрастает. Именно этот момент является пусковым, и внутриутробная пневмония начинает проявляться клинически.
Классификация внутриутробных пневмоний
Этиологически выделяют бактериальную, вирусную и грибковую внутриутробную пневмонию, иногда встречаются бактериально-вирусные инфекции. По степени тяжести заболевание делится на легкую, средней тяжести и тяжелую формы. В зависимости от момента заражения внутриутробная пневмония бывает врожденной и интранатальной, когда инфицирование происходит в момент прохождения плода по родовым путям. Течение заболевания может быть острым и затяжным, с осложнениями и без. Различают легочные осложнения в виде пневмоторакса, ателектаза, абсцедирования легкого, а также внелегочные осложнения, основными из которых являются менингит, поражение оболочек сердца и сепсис. Отдельно выделяют 3 степени дыхательной недостаточности.
Симптомы внутриутробной пневмонии
Ведущий симптом в клинике заболевания – выраженная дыхательная недостаточность, требующая кислородной поддержки новорожденного (кислородная маска, ИВЛ). Развивается с первых часов жизни. Визуально внутриутробная пневмония проявляется вялостью ребенка вследствие интоксикации, разлитым цианозом, «мраморными» кожными покровами. Заметно западение грудины, при физикальном осмотре педиатр диагностирует тахикардию, ослабленное дыхание и хрипы в легких. Характерны приступы апноэ. Уровень гипертермии зависит от степени тяжести, у недоношенных детей может наблюдаться пониженная температура тела.
Часто развиваются осложнения со стороны легких, такие как пневмоторакс, ателектаз легкого, респираторный дистресс-синдром, абсцессы легкого, сепсис. Внутриутробная пневмония редко встречается как локализованное заболевание. В связи с этим всегда имеются другие, внелегочные симптомы внутриутробных инфекций: со стороны нервной, сердечно-сосудистой, пищеварительной системы, органов слуха и зрения. У недоношенных детей заболевание протекает тяжелее, вероятность осложнений всегда выше.
Неврологическая симптоматика представлена запрокидыванием головы назад, повышением или снижением мышечного тонуса. Среди осложнений – менингит, который особенно часто встречается при микоплазменной внутриутробной пневмонии. Неврологические расстройства связаны в первую очередь с отеком мозговых оболочек, причиной которого является дыхательная недостаточность. Примерно у половины заболевших детей диагностируются гастроинтестинальные нарушения, в частности, срывания и позывы на рвоту, метеоризм, парез кишечника. Таким образом, при внутриутробной пневмонии речь часто идет о полиорганной недостаточности, основные причины которой – генерализация инфекции и общее нарушение кровообращения.
Диагностика внутриутробной пневмонии
Дыхательная недостаточность легко выявляется при физикальном осмотре ребенка. На рентгенограмме легких заметно усиление легочного рисунка, перибронхиальные изменения, многочисленные очаги инфильтрации легочной ткани. Изменения на рентгенограмме сохраняются до месяца с момента начала острой фазы внутриутробной пневмонии. В тяжелых случаях инфекции возможно отсутствие признаков заболевания по данным рентгенографии легких в течение первых трех дней.
Лабораторная диагностика внутриутробной пневмонии включает общий и биохимический анализ крови, мазок из зева на флору, микробиологическое исследование трахеобронхиального аспирата, анализ отделяемого из полости носа. Анализ крови позволяет выявить признаки воспалительного процесса, анемию разной степени, гипербилирубинемию и др. Обязательно проводятся серологические исследования (ИФА-диагностика) для обнаружения различных классов антител к конкретным возбудителям. В отношении диагностики вирусной этиологии внутриутробной пневмонии эффективен метод ПЦР. Необходимо выявление первичного очага инфекции у матери.
Лечение внутриутробной пневмонии
Лечение проводится в отделении интенсивной терапии или реанимации новорожденных. В зависимости от выраженности дыхательной недостаточности используются различные методы кислородной поддержки: кислородная маска, ИВЛ. Этиотропная терапия внутриутробной пневмонии – антибиотики, противовирусные, противогрибковые препараты – может назначаться эмпирически, либо подбираться исходя из других признаков, патогномоничных для конкретных внутриутробных инфекций (краснуха, токсоплазмоз, хламидиоз и др.). Список антибиотиков ограничен возрастом, противопоказано применение препаратов аминогликозидного ряда.
Недоношенным детям обязательно назначение сурфактантов, способствующих развитию легочной ткани и расправлению спавшихся альвеол. Санация трахеобронхиального дерева проводится практически всем детям, частота регулируется тяжестью состояния. Проводятся дегидратационные мероприятия, детоксикация солевыми растворами, коррекция ацидоза, анемии, нарушений свертываемости крови, симптоматическая терапия. Переливание эритроцитарной массы осуществляется по показаниям. По окончании острой фазы внутриутробной пневмонии показана физиотерапия.
Прогноз и профилактика внутриутробной пневмонии
Прогноз внутриутробной пневмонии определяется конкретной нозологией и тяжестью состояния. Заболевание было и остается одной из основных причин детской смертности. Более благоприятное течение отмечается при внутриутробной пневмонии стафилококковой этиологии (кроме золотистого стафилококка) и вирусного генеза. Частота летального исхода выше в случае инфицирования энтерококками, кишечной палочкой, микоплазмой, золотистым стафилококком; особенно опасны бактериально-вирусные ассоциации. Также уровень смертности повышается в случае развития осложнений, в частности, сепсиса.
Первичная профилактика внутриутробной пневмонии сводится к определению возможных факторов риска заболевания у беременной женщины. Это обеспечит высокую настороженность и готовность медицинского персонала к реанимационным мероприятиям непосредственно в родовом зале. Также необходима своевременная диагностика внутриутробных инфекций, поскольку клиника многих из них включает поражение легких в виде внутриутробной пневмонии. Всем детям, перенесшим заболевание в период новорожденности, проводится профилактика повторной пневмонии: витаминотерапия, массаж, гимнастика и др.
Источник
В соответствии с данными ВОЗ, ранняя неонатальная смертность чаще всего провоцируется внутриутробными инфекциями, которые могут передаться от матери. Такие инфекции могут привести к развитию внутриутробной пневмонии у новорожденных — воспаления легких, которое развивается у детей в первые трое суток после родов. Это острое поражение нередко приводит к гибели младенцев, так как часто сочетается с другими нарушениями здоровья, в том числе малым весом и недоношенностью.
Причины возникновения у новорожденных
Причины возникновения внутриутробной пневмонии отличаются от факторов, провоцирующих воспаление легких у других категорий населения. Болезнь у младенцев может быть вызвана инфекцией, передающейся трансплацентарно от матери:
- цитомегаловирусной инфекцией;
- герпетической инфекцией;
- краснухой;
- туберкулезом;
- сифилисом и пр.
Также привести к развитию внутриутробной пневмонии может перинатальное инфицирование, которое происходит непосредственно во время родовой деятельности или сразу по ее окончании. В таких ситуациях виновником болезни чаще становятся стрептококки группы В, кишечная палочка, хламидии, микоплазма, цитомегаловирус и пр.
Данные статистики говорят о том, что одними из наиболее распространенных возбудителей внутриутробной пневмонии являются хламидии.
Что указывает на пневмонию?
Малыши с риском внутриутробной пневмонии нередко появляются на свет в критическом состоянии и нуждаются в реанимационных мероприятиях. Подозрение на воспаление легких может возникнуть при наличии факторов риска внутриутробной пневмонии:
- хламидийной инфекции;
- мало- и многоводия;
- продолжительного безводного периода;
- прогрессирующего дистресса плода;
- асфиксии при рождении;
- малого веса;
- морфофункциональной незрелости.
Чаще всего внутриутробная пневмония у новорожденных становится явной уже в родзале или в первые часы жизни крохи. Однако иногда оценка младенца по шкале Апгар является довольно высокой, а поведение ребенка и его состояние кажется абсолютно обычным. Прогрессирующая пневмония все равно быстро привлекает внимание неонатолога, проявляясь:
- синюшностью кожи и слизистых;
- угнетением или возбудимостью центральной нервной системы;
- нарушением температурного баланса;
- нарушениями дыхания;
- желтухой, серым цветом кожи, кровоизлияниями.
Перечисленные симптомы являются не слишком специфичными, они могут наблюдаться у недоношенных малышей с респираторным дистресс-синдромом. Поставить верный диагноз помогает рентгенологическая и лабораторная диагностика.
Лечение и прогноз
К счастью, современный уровень развития медицины позволяет спасти многих детей, родившихся со внутриутробной пневмонией, особенно, если ребенок появляется на свет доношенным. Таких малышам необходимо:
- пребывание в кювезе с постоянным контролем микроклимата, ограничением сенсорной стимуляции (защита от шума, света, прикосновений) и постуральной поддержкой (сохранением внутриутробной физиологической позы при помощи разных приспособлений);
- немедленная антибактериальная терапия двумя антибиотиками;
- организация соответствующего ухода и питания;
- поддержание адекватного газообмена (может использоваться ИВЛ).
При купировании воспалительного процесса детям с внутриутробной пневмонией рекомендовано как можно более раннее начало энтерального питания, предпочтительно — грудным молоком.
Профилактика
Профилактика внутриутробной пневмонии включает:
- грамотную подготовку к беременности (будущая мама может не знать о наличии некоторых инфекционных очагов в организме, а их нужно обязательно пролечить);
- регулярное наблюдение и медицинское обследование во время беременности;
- своевременное лечение возникающих проблем со здоровьем;
- здоровый образ жизни и профилактику заражения вирусными инфекциями.
Внутриутробная пневмония и COVID-19: есть ли риск?
Данные о влиянии нового коронавируса SARS-CoV-2 на беременных женщин, развивающийся плод и новорожденных пока являются ограниченными. Тем не менее, мировые ученые регулярно отслеживают статистические данные о течении болезни у будущих мам, рожениц и младенцев. В 2020 г. вышла статья французских ученых (Mayotte Hospital, France), в которой сообщалось о первом случае пневмонии у недоношенного новорожденного, индуцированной COVID-19. Но болезнь развилась на 14 сутки после родов, она не была внутриутробной. На сегодняшний день ученые предполагают, что коронавирусная инфекция у матери может передаться младенцу вертикальным путем и вызвать ряд акушерских осложнений:
- преждевременные роды;
- преждевременный разрыв плодных оболочек;
- нарушение внутриутробного развития;
- тяжелый острый респираторный дистресс;
- тромбоцитопению, сбои в работе печени;
- смерть новорожденного.
В то же время случаев развития внутриутробной пневмонии на фоне инфицирования беременной SARS-CoV-2 пока не выявлено.
Использованы фотоматериалы Shutterstock
Источник
162 просмотра
10 февраля 2021
Моя дочка перестала дышать через 4 часа после рождения дома. Сами роды прошли мягко, и мне медицинская помощь в процессе не требовалась.
Когда мы увидели, что малышка не дышит, сразу же вызвали скорую, но спасти ее не удалось. Причиной смерти назвали внутриутробную пневмонию. Результаты анализов и обследований во время беременности были хорошие.
Является ли внутриутробная пневмония достоверной причиной смерти или нужно искать другую причину?
Какова вероятность, что мою дочку спасли бы в условиях роддома с этим диагнозом?
Возможно, этот вопрос стоило бы задать неонатологу, но я не нашла такой категории на сайте.
На сервисе СпросиВрача доступна консультация пульмонолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Пульмонолог, Терапевт
Здравствуйте. Примите мои соболезнования. В условиях роддома была бы оказана экстренная помощь (переместили бы в отделение интенсивной терапии с подачей кислорода и назначили бы терапию), в условиях домашних родов – было потеряно время. В настоящее время внутриутробная инфекция плода не является неизлечимой ситуацией. Причина смерти выставлена была после патологоанатомического вскрытия?
Юлия Чичкан, 10 февраля
Клиент
Ирина, благодарю Вас за ответ и за поддержку!
Диагноз установили до вскрытия. Протокола вскрытия, к сожалению, у меня нет. Его должны были выдать примерно через месяц, на тот момент я не могла его читать, не знаю, забирал муж его или нет.
Пульмонолог, Терапевт
Держитесь! Не вините себя. Если сможете найти протокол, то попросите мужа загрузить его на сайт и не читайте сами. Так будет более ясно, что послужило причиной
Юлия Чичкан, 10 февраля
Клиент
Ирина, благодарю Вас! Спрошу у мужа о протоколе, если он мне ответит. Ему тоже непросто далась потеря.
Педиатр, Врач УЗД
Здравствуйте! Соболезную Вам и вашей семье(! Да, к сожалению, пневмония могла стать причиной смерти. У новорожденных существует “светлый” промежуток при в/у пневмонии(он разный от нескольких часов до 1-2суток). На узи она не видна, т.к. легкие не дышат. Если есть патологоанатомическое заключение, загрузите пожалуйста. Могли быть и какие- то пороки развития легких. Можно было бы спасти? Нельзя однозначно ответить на этот вопрос. Но была бы оценка состояния ребенка по данным осмотра, кос и пр. и ребенка перевели бы на ИВЛ пока ткань легких не восстановилась. Возможно данной терапии было бы недостаточно, т.к. процесс далеко зашел. Пневмония могла бы быть и аспирационной(мекониальная) судя по срокам наступления смерти. Не вините себя. Итак не легко пережить смерть малыша. Терпения Вам.
Юлия Чичкан, 10 февраля
Клиент
Аида, благодарю Вас за ответ и за сочувствие!
Протокола вскрытия, к сожалению, у меня нет. Его должны были выдать примерно через месяц, на тот момент я не могла его читать, не знаю, забирал муж его или нет. Не так важно понимать истинную причину смерти, как знать, в роддоме спасли бы точно или есть такая вероятность, что спасли бы, а гарантии нет
Юлия Чичкан, 10 февраля
Клиент
Аида, мне просто написали безапеляционно, что от пневмонии дети не умирают так быстро. А сомнений, конечно, и своих хватает.
Педиатр, Врач УЗД
Пожалуйста! По протоколу можно было бы сделать выводы. В этом году у нас были детки с пороками развития легочной ткани(спасти их не удалось по роду заболевания), что было обнаружено на вскрытии. Но предварительный диагноз был пневмония.
Педиатр, Врач УЗД
Важно заполучить заключение. Тогда сомнений будет меньше. И выводы можно будет делать правильные.
Юлия Чичкан, 10 февраля
Клиент
Аида, благодарю Вас! Спрошу у мужа о протоколе, если он мне ответит. Ему тоже непросто далась потеря.
Педиатр, Врач УЗД
Понимаю Вас. Можете присалать на почту(есть в профиле), если вопрос закроют.
Юлия Чичкан, 10 февраля
Клиент
Аида, благодарю!
Если я сама нажму на кнопку выбрать ответ и закрыть вопрос, то сюда не смогу уже загрузить, да?
Педиатр, Врач УЗД
Да, не сможете. Вопрос открыт 3 дня.
Педиатр
Здравствуйте да пневния и дыхательная недостаточность, причём на фоне других патологий, могла стать причиной смерти
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
