Верхнедолевая очаговая пневмония у ребенка

Редактор
Дарья Тютюнник
Врач, судебно-медицинский эксперт
Для пневмонии характерна осенне-зимняя сезонность, когда велик риск переохлаждения организма и ослабления иммунитета в период повышенной заболеваемости ОРВИ и гриппом.
Правосторонняя пневмония является наиболее частым вариантом развития заболевания, что обусловлено анатомическим строением бронхиального дерева. Об этом мы и поговорим в сегодняшней статье.
Призываем вас не заниматься самолечением и обращаться к врачу своевременно! Пожалуйста, не используйте описанные схемы лечения без консультации с врачом – это опасно для здоровья!
Отличие от левосторонней
Правосторонняя пневмония представляет сбой воспалительный процесс, вызванный попаданием в детский организм инфекции.
Правые отделы легочной системы поражаются чаще из-за физиологических и анатомических особенностей строения бронхиального дерева. У детей мелкие бронхи уже, нежели у взрослых, а крупные бронхи и трахея – короче. Главный бронх, расположенный справа, короче и шире, чем левый. Поэтому инфекция быстрее и легче проникает в структуру правого легкого.
Правосторонняя пневмония чаще развивается на 5-8 день после начала других заболеваний органов дыхания: ОРВИ, бронхита, трахеита, и является осложнением данных заболеваний. Наиболее тяжело протекает пневмония у детей первого года жизни, что обусловлено не до конца сформировавшимся иммунитетом.
Различают следующие разновидности правосторонней детской пневмонии:
- верхнедолевая;
- нижнедолевая;
- среднедолевая.

Течение болезни происходит практически одинаково, но есть некоторые отличия.
Верхнедолевая форма
Особенность такой пневмонии заключается в её локализации в верхних долях легкого. В этом случае поражаются легочные сегменты – от 1 до 3. В большинстве случаев заболевание возникает из-за стафилококков, пневмококков, стрептококков и палочки Фридлендера.
Такая форма пневмонии характеризуется постепенными улучшениями при лечении. Симптомы проявляются поздно, однако встречаются случаи резко выраженной симптоматики уже на второй-третий день с возможностью установления точного диагноза.
Нижнедолевая форма
В нижней доле правого легкого чаще всего скапливаются вирусы и бактерии, из-за его косого направления. Особенностью нижнедолевой пневмонии у детей является её быстрое прогрессирование. Без грамотного лечения уже через несколько дней на месте очагового инфильтрата появляется сегментарный или долевой очаг.

Нижнедолевая правосторонняя пневмония
Нижнедолевое воспаление вызывается вирусом или бактериальным агентом. В большинстве случаев, организм ребенка встречается с ними впервые, антитела к возбудителю отсутствуют, поэтому иммунная система не способна сопротивляться.
Пневмония нижней доли отличается от воспаления верхней доли волнообразным течением – состояние ребенка может улучшиться, а затем снова резко ухудшиться. Возбудители, уничтоженные антибиотиками в процессе лечения, очень быстро могут появиться вновь. Поэтому очень важно соблюдать все назначения лечащего врача.
Симптомы
К первым проявлениям заболевания относятся:
- общее ухудшение состояния, головная боль, мышечная слабость;
- подъем температуры до 38-39°C;
- бледность кожи;
- одышка;
- учащённое сердцебиение;
- боли в правой части груди при глубоком вдохе и кашле;
- повышенное потоотделение, особенно в ночное время;
- отсутствие эффекта от жаропонижающих средств;
- сухие хрипы при вдохе и выдохе.

Педиатр, врач высшей категории
Задать вопрос
У детей первого года жизни одним из ранних симптомов пневмонии является плаксивость, нарушения сна, отказ от еды, бледность и посинение кожи в области носогубного треугольника.
 В последующие несколько дней к перечисленным симптомам присоединяется кашель с характерной гнойной мокротой ржавого цвета.
В последующие несколько дней к перечисленным симптомам присоединяется кашель с характерной гнойной мокротой ржавого цвета.
При тяжелом течении правосторонней пневмонии наблюдается отставание правой половины грудной клетки в акте дыхания, участие вспомогательной мускулатуры (напряжение грудинно-ключично-сосцевидной мышцы и мышц пресса).
А также втягивание межреберных промежутков, раздувание крыльев носа при вдохе. Все это говорит о развитии дыхательной недостаточности.
У детей дошкольного и младшего школьного возраста на пике температуры может появиться бред, ригидность мышц затылка, тошнота, рвота.
Разница в симптомах верхнедолевой и нижнедолевой пневмонии обусловлена кровоснабжением и строением долевых бронхов.
Для верхнедолевой правосторонней пневмонии характерно:
- тяжелое течение;
- стойкое повышение температуры;
- кашель сухой, надсадный, отхождение мокроты может отсутствовать вплоть до разрешения заболевания;
- присоединение вирусных инфекций в виде проявления герпеса в области носогубного треугольника;
- возможная рвота, ригидность затылочных мышц (симптом менингизма).
При локализации воспалительного процесса в правой нижней доле:
- кашель с отхождением вязкой мокроты желтого или “ржавого цвета”, прожилки крови в мокроте;
- боли в области пупка или правой подвздошной области, тошнота, рвота;
- частое вовлечение плевры в воспалительный процесс.
Важно помнить, что нижнедолевая правосторонняя пневмония часто осложняется ателектазом и абсцессом легкого.
Диагностика
 Диагностика правосторонней пневмонии основывается на клинической картине, аускультативных и лабораторных симптомах.
Диагностика правосторонней пневмонии основывается на клинической картине, аускультативных и лабораторных симптомах.
К необходимым обследованиям при подозрении на воспаление лёгких относят:
- осмотр врача-педиатра;
- рентгенография органов грудной клетки в прямой и боковой проекциях;
- общий анализ крови;
- микроскопия мокроты, её бактериологический анализ для определения чувствительности возбудителя к антимикробным препаратам.
К критериям для постановки диагноза относят:
- лихорадку выше 38°C;
- кашель с выделением гнойной мокроты;
- лейкоцитоз в общем анализе крови;
- физикальные и аускультативные симптомы (укорочение перкуторного звука, крупно- и среднепузырчатые хрипы над областью поражения)
Лечение
При лечении пневмонии у детей главным вопросом является необходимость госпитализации ребенка в стационар.
Лечение в домашних условиях ребенка возрастом до трех лет не допускается!
Госпитализация показана также в случаях развития дыхательной недостаточности 2-3 степени, при вовлечении в воспалительный процесс нескольких долей легкого, других сопутствующих заболеваниях и иммунодефицитных состояниях.
Лечение правостороннего воспаления легких должно быть комплексным и включать не только антибактериальную терапию, но и симптоматическую, иммуностимулирующую, физиотерапию, а также полноценное питание, обильное питье и постельный режим.
Выбор антибиотика осуществляется врачом-педиатром сразу же после постановки диагноза и является эмпирическим в зависимости от возраста ребенка и характерных проявлений болезни.
При легких формах, неосложненном течении и благоприятном клиническом прогнозе длительность приема препаратов составляет 7 дней, при необходимости курс продлевается до 14 дней. Критерием отмены антибактериального препарата является угасание симптоматики и регресс рентгенологических проявлений.
Если на фоне приема антибиотиков в течение трех дней не наступает улучшения состояния пациента, необходимо отменить выбранный изначально препарат и начать новый курс терапии антибиотиком другой группы.
При лечении нижнедолевой пневмонии легкой и средней степени тяжести обычно используются пероральные формы (таблетки, капсулы, сиропы) как антибиотиков, так и симптоматических препаратов.
Основными группами антибактериальных препаратов для лечения воспаления легких являются:
- пенициллины;
- защищенные пенициллины;
- макролиды;
- цефалоспорины II-III поколения;
- фторхинолоны.
Симптоматическая терапия включает в себя назначения жаропонижающих средств – парацетамол, нурофен, ибупрофен.
Обратите внимание! Детям до 12 лет противопоказаны препараты на основе аспирина и анальгина из-за возможных побочных эффектов и развития поражения печени.
Для улучшения отхождения скапливающейся в бронхах мокроты, необходимо использовать препараты, разжижающие вязкий бронхиальный секрет и расширяющие бронхи.
Для лечения воспаления, локализующегося в верхней доле правого легкого, возможно назначение антибиотиков перорально, а бронхолитических препаратов через специальный прибор – небулайзер, преобразующий лекарство в мелкую взвесь, которая попадает напрямую в мелкие бронхи и в маловентилируемые участки легких.
Среди доступных препаратов для использования через небулайзер можно выделить три группы:
- бронхолитики, назначающиеся при выраженном бронхоспазме;
- отхаркивающие препараты (муколитики);
- противовоспалительные.
Высокая температура, дыхательная недостаточность и обильные гнойные выделения являются противопоказаниями для введения препаратов через небулайзер!
После стихания воспалительного процесса и снижения температуры рекомендовано назначение физиопроцедур и дыхательной гимнастики. Такие физиопроцедуры, как индуктометрия и электрофорез, способствуют более быстрому и полному восстановлению легочной ткани. Дыхательная гимнастика и массаж грудной клетки помогают вывести оставшуюся мокроту из бронхов и значительно уменьшают остаточные явления в виде кашля и незначительных хрипов.

Упражнения при пневмонии и плеврите
Справочные материалы (скачать)
Заключение
Дети, перенесшие правостороннюю пневмонию, после полного выздоровления должны состоять на учете у участкового врача-педиатра в течение одного года с проведением контрольной рентгенограммы органов грудной клетки и осмотра ребенка узкими специалистами для выявления поздних осложнений пневмонии.
Источник
Бронхопневмония у детей — самый частый вид воспаления легких, при котором образуется один или несколько небольших очагов инфильтрации. Заболевание возникает при инфицировании пневмококком, стафилококком, гемофильной палочкой. Основные симптомы очаговой пневмонии: кашель со слизисто-гнойной мокротой, повышение температуры тела, признаки общей интоксикации. Для диагностики назначается рентгенография грудной клетки, пульсоксиметрия, бактериологические и молекулярные методы исследований мокроты. Лечение состоит из антибиотикотерапии и симптоматических средств — НПВС, муколитиков, инфузионных растворов.
Общие сведения
Бронхопневмония имеет второе название «очаговая пневмония» и считается наиболее распространенным вариантом воспалительного повреждения легочной ткани. Удельный вес патологии у младенцев до 1 года составляет 1,8% от всех острых респираторных болезней, 1% — в возрастной группе 1-9 лет, 0,4% — у детей старше 9 лет. Существенных половых различий среди заболевших нет, но у мальчиков воспаление протекает тяжелее. Бронхопневмония отличается сезонностью: количество случаев начинает расти с октября-ноября и достигает пика с января по март.
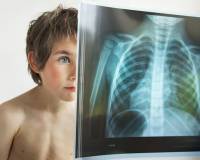
Бронхопневмония у детей
Причины
Этиологическая структура пневмонии зависит от возраста. В первые полгода жизни основными возбудителями являются грамотрицательные бактерии — протеи, клебсиелла, кишечная палочка, в возрастной категории от 6 месяцев до 5 лет — пневмококк (50%), гемофильная палочка (10%), стафилококки. У детей старшего возраста бронхопневмонии в основном вызваны пневмококком и пиогенным стрептококком. Развитию патологии способствуют следующие факторы риска:
- Пренатальные патологии. На первом году жизни вероятность легочного воспаления возрастает при недоношенности, низкой массе тела при рождении, интранатальной асфиксии и гипоксии. Риск пневмонии резко повышается при бронхолегочной дисплазии, врожденных пороках сердечно-сосудистой и дыхательной систем.
- Особенности строения органов дыхания. У детей ресничный эпителий легких не до конца сформирован, что затрудняет своевременное очищение дыхательных путей от бактерий и способствует застою мокроты. Узость носовых ходов и нарушения дыхания на фоне насморка обуславливают прямое проникновение микроорганизмов в бронхи при вдохах через рот.
- Хронические очаги инфекции. Дети с тонзиллитами, гайморитами, кариозными зубами больше подвержены бронхопневмониям, поскольку инфекционные агенты способны распространяться с током крови к легким, также они создают неблагоприятный преморбидный фон — постоянное вялотекущее воспаление и сопутствующее снижение иммунитета.
- Внешние воздействия. Основным экзогенным фактором считается переохлаждение ребенка, которое обычно запускает воспаление верхних дыхательных путей (риниты, синуситы, фарингиты), переходящие в бронхиты и бронхопневмонии. Пассивное курение имеет негативное влияние на легочный эпителий и снижает сопротивляемость бактериальным инфекциям.
Патогенез
Попадание бактерий в легкие происходит 2 путями: аспирация секрета носоглотки (пневмококк, Hemophilicus influenzae) или гематогенное распространение (золотистый стафилококк). Возбудители размножаются в легочной ткани ребенка, тормозят моторную активность реснитчатого эпителия и нарушают мукоцилиарный клиренс. В пораженном участке формируется воспалительный пневмонический фокус, где скапливаются лейкоциты, частицы бактерий, слизь и гной.
Микробные агенты негативно влияют на эндотелий капилляров, провоцируя местные нарушения микроциркуляции. Часть микроорганизмов и/или их токсины попадают в системный кровоток, вызывают синдром интоксикации и ухудшают общее состояние. При бронхопневмониях поражены небольшие участки легкого, поэтому выраженная недостаточность функции внешнего дыхания и изменения газового состава крови не характерны.
Классификация
По происхождению выделяют внебольничную бронхопневмонию, возникающую при бытовом инфицировании, и внутрибольничную (нозокомиальную), которая развивается спустя 2 суток и дольше после госпитализации ребенка в стационар. По клиническому течению патология имеет среднетяжелую и тяжелую степень. По длительности существуют острая (до 6 недель) и затяжная бронхопневмония (более 6 недель).
Симптомы бронхопневмонии у детей
Основной признак бронхопневмонии — респираторный синдром, который проявляется кашлем. В начале заболевания ребенка беспокоит сухое покашливание, которое довольно быстро сменяется приступами глубокого влажного кашля. При очаговом воспалении отхаркивается небольшое количество слизисто-гнойной мокроты без резкого неприятного запаха. Дети старшего возраста жалуются на тяжесть и боли в груди.
Второй типичный признак — интоксикационный синдром. У ребенка повышается температура тела до 38-39°С, фебрильная лихорадка длится больше 3 дней. Симптомы токсикоза: снижение или отсутствие аппетита, слабость и вялость, чрезмерная сонливость или бессонница. Нарушения дыхательной функции проявляются учащением дыхания — более 30 в минуту для пациентов старше 5 лет, больше 40 — в возрасте 1-5 лет, свыше 50 — до года.
Основным физикальным признаком бронхопневмонии являются влажные мелкопузырчатые хрипы над ограниченной зоной легкого, также в этом месте выслушивается ослабленное дыхание. При сочетании воспаления легких и бронхита у ребенка определяются участки жесткого дыхания, средне- и крупнопузырчатых хрипов. В ходе перкуссии иногда удается обнаружить локальное притупление звука, но из-за малых размеров очагов этот признак не имеет большой диагностической ценности.
Осложнения
Бронхопневмония редко дает негативные последствия, в сравнении в другими видами воспалительного поражения легких. Все осложнения делятся на такие группы: легочные (абсцессы, буллы), легочно-плевральные (пневмоторакс, пиопневмоторакс, плеврит), инфекционно-токсические (бактериальный шок). Наибольшая вероятность осложненного течения у детей до годовалого возраста, пациентов с иммунодефицитами и врожденными аномалиями развития легких.
Если не назначено этиотропное лечение, очаговые инфильтраты могут распространяться на другие отделы легочной ткани, вызывая сегментарную, полисегментарную и долевую пневмонии. Последняя считается самой опасной, особенно в первые 4 года жизни. В тяжелых случаях бронхопневмония может закончиться смертью ребенка. В РФ летальность на 100 тысяч детей составляет от 30 случаев в возрасте до 4 лет до около 0,8 случаев у подростков.
Диагностика
При осмотре детский пульмонолог выявляет клинические критерии очаговой пневмонии — фебрильную лихорадку, кашель с мокротой, определяет типичные физикальные отклонения при перкуссии и аускультации. Диагноз бронхопневмонии неправомочен без инструментального подтверждения, поэтому в план диагностики включаются следующие методы исследования:
- Рентгенография ОГК. Рентгенограмма в прямой и боковой проекции — основной метод визуализации пневмонических инфильтратов. Фокусы воспаления выглядят как очаги затемнения 1-2 см в диаметре, могут быть единичными и множественными. Рентгенография проводится при первичной диагностике и для контроля динамики заболевания.
- Пульсоксиметрия. Быстрый метод оценки сатурации показан детям с клиническими симптомами дыхательной недостаточности. Признаком проблемы считают значение менее 95%. Пациентам от 5 лет при расстройствах дыхания назначается спирография с оценкой ОФВ1 и индекса Тиффно.
- Исследование мокроты, смывов бронхов. Бактериоскопия с окраской по Граму показана для экспресс-диагностики бронхопневмонии, затем выполняется посев биоматериала для культивирования инфекции и установления ее антибиотикочувствительности. Более быстрая методика видового определения возбудителя — ПЦР мокроты — позволяет начать этиотропное лечение в кратчайшие сроки.
- Анализы крови. При оценке гемограммы пульмонолог обращает внимание на нейтрофильный лейкоцитоз, повышение СОЭ более 20 мм/час. Изучение уровней прокальцитонина и С-реактивного белка информативно для оценки активности бактериального воспаления. При симптомах дыхательной недостаточности анализируется газовый состав крови.
Лечение бронхопневмонии у детей
Более 80% детей с очаговыми пневмониями проходят лечение амбулаторно. Госпитализации подлежат младенцы до 6-месячного возраста, больные с тяжелым и осложненным течением заболевания, отсутствием ответа на терапию в течение 48 часов. Режим — постельный, ребенку рекомендовано обильное теплое питье и щадящая диета. Комплексное лечение бронхопневмонии требует применения нескольких групп препаратов:
- Антибиотики. Этиотропные медикаменты составляют основу терапии. Они подбираются эмпирически, схему корректируют после получения результатов бакпосева. В детской пульмонологии преимущественно используются пенициллины, цефалоспорины, макролиды. Антибиотики назначают на 7-14 суток в средних возрастных дозах.
- Жаропонижающие препараты. Лечение антипиретиками из группы нестероидных противовоспалительных средств не проводится планово. Они показаны при фебрильных судорогах, метапневмоническом плеврите, лихорадке у пациентов грудного возраста и детей, страдающих сопутствующими болезнями сердца.
- Муколитики. Отхаркивающие препараты эффективны при влажном кашле для разжижения мокроты и стимуляции ее выведения из бронхоальвеолярного дерева. Они принимаются внутрь в виде сиропов и таблеток, а для большей эффективности вводятся с помощью ингаляций непосредственно в дыхательные пути.
- Инфузионные растворы. Дезинтоксикационное лечение необходимо при тяжелом течении бронхопневмонии. Ребенку рекомендованы внутривенные вливания в объеме 30-50 мл/кг. Для инфузий используются коллоидные и кристаллоидные растворы в соотношении 1:2, в отдельных случаях применяют свежезамороженную плазму.
Прогноз и профилактика
Вовремя начатое лечение — основное условие успешного выздоровления при бронхопневмонии. У большинства детей заболевание протекает в среднетяжелой форме и заканчивается полным клиническим излечением через 2-3 недели. Менее благоприятный прогноз у больных, страдающих врожденными пороками и иммунодефицитными состояниями, у которых зачастую развиваются гнойно-деструктивные процессы в легких.
Специфическая профилактика предполагает вакцинацию от гемофильной и пневмококковой инфекции. В период сезонного роста заболеваемости нужно максимально оградить ребенка от контактов с респираторными пациентами, воздержаться от посещения мест большого скопления людей. Круглогодично рекомендованы дозированные физические нагрузки, прогулки на свежем воздухе, сбалансированное питание и другие методы укрепления иммунитета.
Источник
