Ведущим симптомом при остром отите у детей является
Когда ребёнок жалуется на появление острой боли в ушке, плачет и капризничает – такое состояние малыша выведет из равновесия даже самого стойкого и опытного родителя. Острую стреляющую боль в ухе нелегко вынести взрослому человеку, что уж говорить про детей.
Боль сигнализирует о появлении в ухе воспалительного процесса. То есть развивается отит. По статистике, к пятилетнему возрасту почти каждый ребёнок хотя бы раз, но успевает переболеть этим заболеванием.
Чтобы облегчить состояние малыша и избавиться от болезни, каждый родитель должен уметь отличать первые признаки болезни, знать, какое лечение подойдёт ребёнку, а также какие меры нужно предпринять, чтобы предупредить отит в будущем. Давайте, разберёмся!
Разновидности болезни
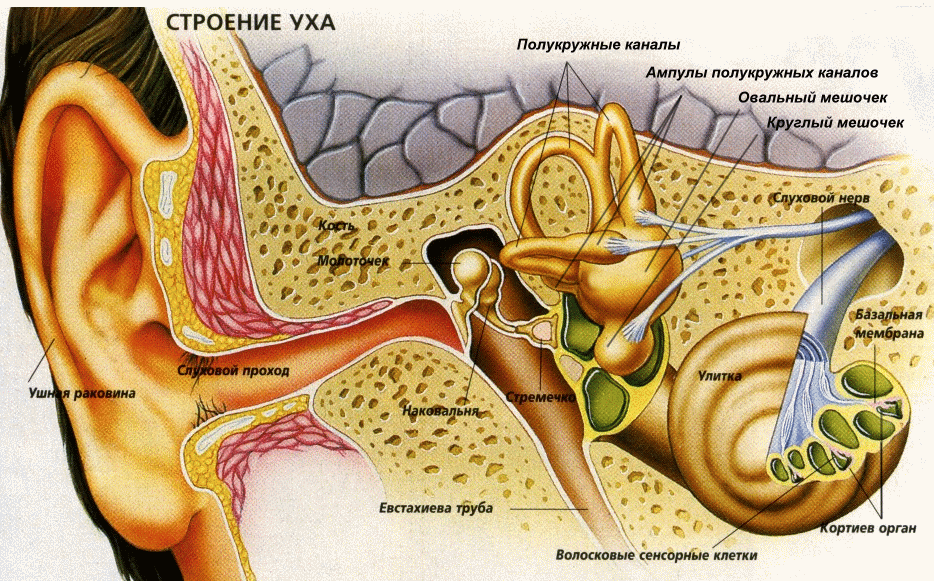
Наше ухо состоит из трёх областей: наружной, средней и внутренней. Первая — это видимая часть уха, которую мы в повседневной жизни и называем ухом. Средний и внутренний отделы не видны и имеют сложное строение. Появление острого воспаления уха у детей может коснуться каждой из его части, поэтому диагноз подразделяют соответственно на наружный, средний и внутренний отит.

Две трети зафиксированных случаев болезни приходится на острый средний отит. У детей до года – двух лет этот процент ещё выше. Так как болезнетворные микроорганизмы попадают в среднее ухо из носоглотки.
Острое воспаление среднего уха представлено катаральной, экссудативной и гнойной стадиями. Катаральное воспаление считается острым воспалением начальной стадии. В этот период больной начинает ощущать заложенность в ухе и ухудшение слуха. При экссудативной форме образуется вязкий секрет — именно он, накапливаясь, вызывает болевые ощущения. Отличительная особенность острого процесса этого типа воспаления — гноетечение из уха. Это самая тяжёлая разновидность болезни, сопровождаемая высокой температурой.
Если средний острый отит у детей не лечить, начинается развитие отита внутреннего отдела — лабиринтит. Для детей такое состояние крайне опасно и требует правильного лечения. Иначе последствия могут быть очень тяжелыми.
Исходя из продолжительности заболевания, разделяют отит в острой форме, подострой и хронической. Острое течение болезни характеризуется стремительным началом, длится такое состояние не больше трёх недель. Если болезнь у ребёнка длится от трёх недель до трёх месяцев, мы говорим о подострой форме. Если острое заболевание не лечить или лечить острый воспалительный процесс неправильно, произойдёт хронизация воспалительного процесса. Такое заболевание уже будет длиться более трёх месяцев.
Почему возникает воспаление среднего уха?
Как мы упоминали, дети подвержены заболеваниям уха намного чаще, нежели взрослые. И это легко объясняется. Главная причина развития болезни напрямую связана с особенностями слуховой трубы ребёнка. Анатомия евстахиевой трубы такова, что она короче и шире, чем слуховая труба взрослого человека. А отсутствие изгибов позволяет инфекции беспрепятственно проникать из носоглотки в полость среднего уха.
Причинами возникновения отита являются:
- переохлаждение или, наоборот, перегревание тела;
- имеющиеся в организме хронические инфекции у детей (например, хронические воспалительные процессы носоглотки, откуда инфекция может легко попасть в ухо);
- аденоиды;
- слабый иммунитет;
- аллергический ринит;
- повреждения уха;
- неправильное кормление грудничков: детей на грудном вскармливании нельзя кормить лёжа на спине – в таком положении молоко может попасть из полости носа и глотки в барабанную полость и запустить там воспалительный процесс.
Наружное и внутреннее ухо: причины воспаления
Воспаление наружного уха проявляется при попытках почистить уши посторонними предметами, в ходе чего в них проникает инфекция. Отит может появиться при попадании бактерий в кровь через ранки и повреждения кожных покровов уха. Поэтому родителям нужно следить, чтобы малыш никогда не ковырял в слуховом проходе острым предметом.
Некоторые родители чересчур усердствуют, ежедневно проводя детям гигиену ушей и вычищая из них серу, что в корне неправильно. Сера — это естественный барьер от защиты от болезнетворных организмов, поэтому подобная излишняя чистоплотность открывает путь бактериям в дальние области уха.
Появление отита наружного может быть спровоцировано попаданием в ухо воды, в которой содержатся возбудители болезни, к примеру, во время купания в загрязнённых водоёмах.
Лабиринтит или внутренний отит в острой форме проявляется при отсутствии своевременного лечения острого течения отита среднего уха. Инфекция способна проникнуть во внутреннее ухо через оболочки мозга (при менингите) или с кровотоком, если болезнетворные микроорганизмы уже присутствуют в организме. Дети с таким диагнозом нуждаются в незамедлительной помощи врача-оториноларинголога. Если должное лечение воспалительного заболевания внутреннего уха не оказывается, прогноз для жизни и здоровья может быть неблагоприятным.
Признаки отита
С какими же симптомами отита у малышей сталкиваются родители? Симптоматика непосредственно зависит от места расположения воспаления.
При наружном воспалении видимая часть органа слуха краснеет и отекает, больного беспокоит зуд. Ещё один признак наружного воспаления — боль во время пережёвывания пищи или глотании. Если у ребёнка болит ушная раковина — это нетрудно проверить: слегка потяните за мочку уха, и по реакции малыша всё сразу будет понятно. Заболевание наружного уха бывает очаговым или диффузным. При очаговом воспалении проявляются фурункулы, то есть воспаление точечное. Как только фурункул созревает, и из него выходит гнойное содержимое, болевой синдром проходит. При диффузном типе течения воспаляется слуховой проход полностью или какая-то его область. Кожные покровы слухового прохода при этом шелушатся, зудят, иногда проявляются волдыри.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
При остром среднем отите проявления недуга зависят от характера воспаления. При отите у детей с катаральной форме заболевания у ребёнка появляется следующая симптоматика:
- острая боль, которая периодически отдаёт в виски или челюсть (в ухе «стреляет»);
- повышенная температура тела;
- чувство заложенности в ушах;
- сонливость, малыш становится капризным, беспокойным;
- иногда возможна рвота.
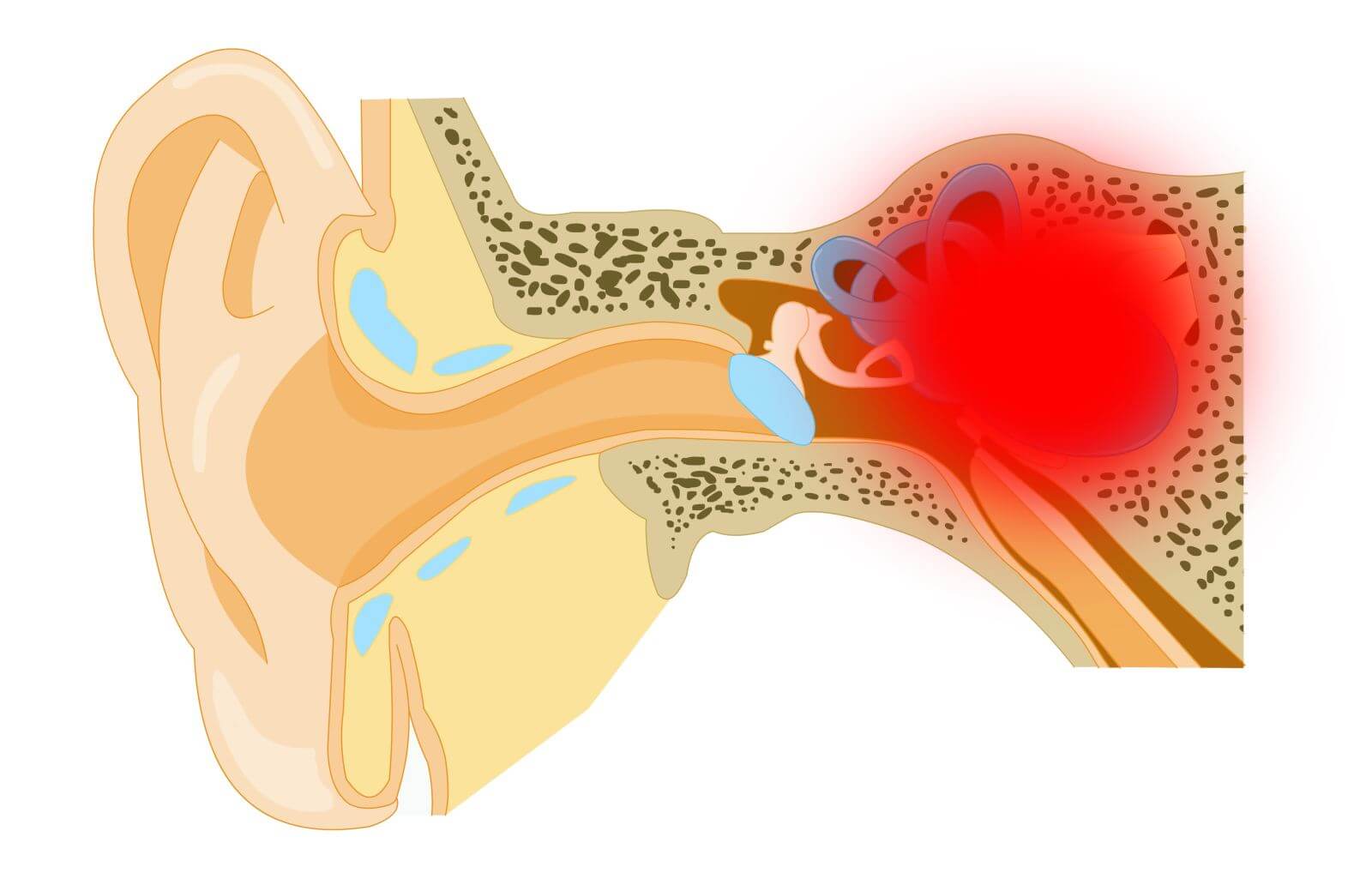
Если своевременное лечение острого отита у ребёнка на начальной стадии не проводить, болезнь перейдёт в гнойную стадию. При ней боль становится более нетерпимой, слух заметно снижается. Если произошла перфорация (разрыв) барабанной перепонки, из уха начинается гноетечение.
Если лечение острой формы отита не проходило на должном уровне либо было начато очень поздно, с большой долей вероятности заболевание станет хроническим. При таком заболевании симптомы выражены слабо, болевые ощущения терпимы. Для хронического диагноза характерны гнойные выделения из уха, поскольку барабанная перепонка не успевает зарасти, характерен звон в ушах, а слух постепенно будет ослабевать.
При лабиринтите наблюдаются частые головокружения, тошнота и рвота.
Болит ухо у грудничка: что предпринять?
С малышами дело обстоит гораздо сложнее. Грудной ребёнок не в состоянии рассказать, что и как у него болит, и родителям остаётся только внимательно наблюдать за изменениями в поведении малыша. Больной малыш становится капризным, вялым, теряет аппетит. Ни с того, ни с сего он начинает пронзительно кричать, особенно во время ночного сна. Грудным детям становится больно сосать или глотать. Больной малыш постоянно держится за больное ухо или пытается лечь на него, чтобы снизить болевые ощущения.

Малыши до года гораздо чаще подвержены воспалению органа слуха, потому что много времени проводят лёжа, а это приводит к скоплению слизистых масс в носоглотке, что является прекрасной средой для размножения бактерий.
В некоторых случаях наблюдаются рвота и диарея.
Во время лечения грудным детям назначают не ушные капли, а капли для носа. В остальном методы лечения болезни совпадают с лечением дошкольников и школьников.
Лечение острого заболевания: с чего начать?
Видя реакцию ребёнка на острую боль, многие родители теряются и не знают, что делать, чтобы облегчить состояние малыша. При малейшем подозрении на воспаление уха нужно обратиться за врачебной помощью, особенно если вы заметили гнойные выделения из уха. Чем раньше вы приступите к лечению отита, тем быстрее наступит выздоровление, а риск развития осложнений сведётся к нулю.
Лечением отита должен заниматься только ЛОР-врач! Если по какой-то причине нет возможности сразу обратиться к медикам за лечением (например, резкая боль возникла ночью), нужно обезболить ухо. При острых болях детям дают лекарственные средства на основе парацетамола или ибупрофена (например, «Панадол» или «Нурофен»). А утром нужно отправиться в клинику.
На приёме ЛОР осмотрит ребёнка с помощью отоскопа или специальной ушной воронки, определит локацию воспалительного процесса, его характер (острым или хроническим заболеванием страдает малыш) и даст рекомендации по лечению.
Не стоит лечить отит самостоятельно! Дома помимо приёма обезболивающих препаратов, нужно аккуратно высморкать больного, а у грудничка извлечь слизь специальным аспиратором. На этом проведение лечения собственными силами должно закончиться.
Некоторые родители ошибочно, без консультации с врачом, пытаются облегчить состояние больного и вылечить острый отит у ребёнка при помощи ушных капель. Но если барабанная перепонка лопнула, применять, например, спиртовые капли не только нежелательно, но и опасно!
Лечение отита у детей
При воспалениях наружного уха применяется местное лечение: фурункул или место воспаления смазывают антисептиками и делают спиртовые компрессы. Как только фурункул созревает, место его локализации обрабатывают «Мирамистином» или «Хлоргексидином» и накладывают марлевые повязки, пропитанные «Левомеколем». При необходимости назначают антибактериальные препараты.
План симптоматического лечения воспаления среднего отдела (внимание, лечение проходит под наблюдением врача) включает в себя:
- использование капель для ушей;
- лечение антибактериальными препаратами (выбор средства, его дозировка и продолжительность лечения острого заболевания зависят от возраста человека и определяются лор-врачом);
- регулярное очищение носовых ходов и использование детских сосудосуживающих капель для носа;
- приём антигистаминных препаратов для снятия отёчности;
- физиотерапевтические процедуры;
- в особо тяжёлых случаях — хирургическое вмешательство (парацентез барабанной перепонки или антротомия).
Лабиринтит лечится исключительно в условиях стационара, поскольку этот вид заболевания может спровоцировать тяжёлые осложнения отита (к примеру, менингит или сепсис).
Как вы видите, последствия отита весьма серьёзны, а временами и очень опасны. Своевременно обращайтесь за профессиональной помощью и исключительно к грамотным оториноларингологам. Правильно подобранная терапия и соблюдение рекомендаций по лечению — залог скорейшего выздоровления.
Пожалуйста, звоните, записывайтесь на приём и приходите.
Будем рады вам помочь!
Источник
Средний отит — это медицинское название воспаления среднего уха, вызванного инфекцией Заболевание наиболее часто встречаются именно у маленьких детей, это связано с особенностью строения лор-органов у малышей (более короткий и широкий слуховой проход, чем у детей старшего возраста или взрослых). Острый средний отит — это инфекция, которая как правило развивается из-за скопления жидкости в среднем ухе. Отит может быть вызван вирусами или бактериями. У большинства детей, страдающих отитом, сначала развивается ОРВИ или ОРЗ, которые затем переходят в отит, вызывает воспаление и отек в носовых проходах и евстахиевой трубе. Риск рецидивирующих инфекций среднего уха повышается у детей, которые:
- Посещают ясли или детский сад
- Подвергаются воздействию сигаретного или печного дыма в домашних условиях
- Имеют увеличенные аденоиды, которые могут воспрепятствовать дренажу евстахиевой трубы
Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Дети с острым средним отитом обычно быстро поправляются при лечении противовоспалительными средствами и при надлежащем уходе. Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Симптомы отита у детей
Большинство детей с острым средним отитом будут жаловаться на боль в ушах. Если ребенок еще маленький и не умеет говорить, об отите может свидетельствовать долгий ноющий плач, отказ ребенка от груди. Другие симптомы могут включать в себя:
- Раздражительность, капризность
- «вынужденное» положение (если боль с одной стороны, ребенок может прикладывать руку к уху или стараться лечь на больное ухо)
- Вялость, слабость
- нарушения сна
- лихорадка
- снижение или отсутствие аппетита
- рвота
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто могут присутствовать и другие симптомы, связанные с инфекцией, такие как насморк, слезотечение или кашель.
Остались вопросы?
Получите онлайн-консультацию у ведущих ЛОР-врачей Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.

Диагностика отита
Если у ребенка болит ухо больше 2-х дней или если вашему ребенку менее 2-х лет и вы подозреваете, что у него болит ухо, необходимо срочно обратиться за помощью к отоларингологу, педиатру или врачу общей практики. Промедление может грозить тем, что ребенок потеряет слух или совсем оглохнет.
Врач осмотрит уши и барабанные перепонки ребенка с помощью инструмента, который называется отоскоп. При остром среднем отите барабанная перепонка будет воспаленной и выпуклой из-за скопления жидкости в среднем ухе. Врач измерит температуру и осмотрит ребенка на предмет наличия других инфекций (например, бронхита). Специальных анализов для диагностики отита не существует. Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Лечение отита
Лечение ребенка будет зависеть от его возраста и состояния здоровья.
Обычно предполагается, что дети старше 6 месяцев, у которых отит протекает в легкой форме, сначала получают только противовоспалительные препараты. Если симптомы сохраняются в течение более 48 часов или если они ухудшаются, то могут понадобиться антибиотики широкого спектра действия, Детям с острым средним отитом младше 6 месяцев обычно сразу назначают антибиотики т.к. крайне важно любым способом не допустить осложнений заболевания. Первым антибиотиком выбора для лечения острого среднего отита у детей является амоксициллин. Альтернативный антибиотик будет назначен, если у ребенка аллергия на пенициллин. Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Возможные осложнения
Перфорация (разрыв) барабанной перепонки является частым осложнением острого среднего отита у детей. Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Слипчивый отит иногда развивается после острой ушной инфекции. Это означает, что в среднем ухе имеется жидкость (средний отит с выпотом), что может вызвать временное нарушение слуха. Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, которая продолжается не менее 6 недель. Ушной канал в этом случае необходимо санировать несколько раз в день, а в ухо капать антибиотик (например – препарат «отипакс»). Также может быть необходимо принимать антибиотики внутрь.
Острый мастоидит – это инфекционное воспаление кости за ухом (сосцевидного отростка височной кости), которое лечится антибиотикотерапией.
Своевременное обращение к детскому ЛОР-врачу позволит быстро определить наличие отита у ребенка и начать лечение. Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Читайте также:
Почему болят уши у ребенка?
Источник
Что такое Острый средний отит у детей –
Острый средний отит – воспаление среднего уха (барабанной полости, слуховой трубы и системы воздухоносных клеток сосцевидного отростка).
Распространенность. Это одно из самых распространенных заболеваний в педиатрической практике, составляет около четверти всех заболеваний уха. В возрасте до 1 года каждый 2-й ребенок заболевает острым средним отитом; до 3 лет 90% детей хотя бы однажды перенесли острое воспаление среднего уха.
Многие дети заболевают острым средним отитом неоднократно, в течение года жизни у 20% детей троекратно наблюдался воспалительный процесс.
Что провоцирует / Причины Острого среднего отита у детей:
Острый средний отит может быть бактериального происхождения. Правильная ориентировка в довольно разнообразном микробном пейзаже содержимого среднего уха имеет очень важное значение. При назначении терапии следует знать активность различных антибактериальных препаратов в отношении наиболее часто встречающихся возбудителей. Необходимо учитывать частое высевание штаммов, устойчивых к антибиотикам. Микрофлора при остром среднем отите довольно разнообразна, но преобладает кокковая флора. Типичная картина микрофлоры при острых средних отитах: Streptococcus pneumoniae – 32%, Haemophilus influenzae – 22%, Moraxella catarhalis – 16%, Streptococcus heamoliticus – 2%, стерильный посев (непатогенные микроорганизмы) – 25%.
Определенная роль отводится вирусной, особенно аденовирусной инфекции. Вирус чаще определяется тогда, когда острый средний отит у ребенка возникает во время эпидемической вспышки гриппа.
Причиной среднего отита может быть также грибковая инфекция.
Несколько лет назад при вакцинации детей пероральной вакциной против туберкулеза довольно часто отмечались своеобразные БЦЖ-отиты с характерным вялым течением, нормальной температурой и образованием грануляций в ухе.
Патогенез (что происходит?) во время Острого среднего отита у детей:
Заболевание возникает чаще в детском, а точнее грудном и раннем детском возрасте, вследствие влияния местных и общих факторов.
Общие факторы: детские инфекционные заболевания (ОРВИ, скарлатина, дифтерия, корь), в том числе аденовирусные и грибковые; недостаточность естественного иммунитета; возникновение отитов в родах, в раннем периоде новорожденности и даже внутриутробно, когда заражение происходит при воспалительном заболевании у матери (пиелонефрит, эндометрит, мастит), развитию отитов способствуют длительные роды, безводный период более 6 ч, асфиксия плода; фактор питания (при искусственном вскармливании у ребенка риск заболеть в 2,5 раза выше); аллергия, экссудативный диатез. Примерно у четверти детей, заболевших острым средним отитом, аллерго-логический анамнез положительный, причем преобладает пищевая аллергия; наследственный фактор; патология бронхолегочной системы.
Местные факторы. Миксоидная ткань в среднем ухе при рождении, представляет собой очень хорошую питательную среду для микроорганизмов и вследствие этого легко подвергается воспалению. Иногда миксоидная ткань прикрывает барабанное отверстие слуховой трубы, препятствуя оттоку гноя и ухудшая течение острого отита.
Особенности слуховой трубы ребенка. Она значительно короче и шире, чем у взрослого. Изгибы обычно отсутствуют. Положение трубы по отношению к носоглотке горизонтальное, она может постоянно зиять. Функция мерцательного эпителия при воспалении быстро нарушается. Через слуховую трубу гораздо чаще и легче, чем у взрослых, проникает инфекция из носоглотки в барабанную полость.
Состояние и анатомо-топографические соотношения носоглотки у детей имеют особенности. Прежде всего, у детей отмечается гипертрофия носоглоточной миндалины (аденоидов) и трубных валиков. Гипертрофированные аденоиды, которые могут появиться уже у новорожденных, хотя достигают максимального развития к 3-5 годам, служат главным источником инфекции в начале заболевания и способствуют затяжному процессу вследствие ухудшения оттока из барабанной полости.
Микроциркуляция в слизистой оболочке носоглотки нарушается вследствие постоянного положения на спине детей грудного возраста.
Часто бывают острые воспалительные заболевания полости носа и околоносовых пазух, ангины и фарингиты.
Пути проникновения инфекции в среднее ухо. Возбудители наиболее часто попадают из носоглотки в барабанную полость через слуховую трубу. Особенности слуховой трубы в детском возрасте описаны выше. Частые ринофарингиты, аденоидные вегетации, гипертрофия трубных миндалин, дисфункция слуховой трубы, увеличение задних концов носовых раковин, атрезия хоан временно или постоянно затрудняют носовое дыхание, вследствие чего дети часто болеют острым средним отитом.
Менее распространено внедрение инфекции со стороны наружного слухового прохода, это возможно только при травме или перфорации барабанной перепонки. Профилактика острого среднего отита путем закрывания ушей ватой или теплой шапкой по существу бессмысленна, так же как и выражение «в ухо надуло».
Гематогенный путь реализуется редко, в основном при тяжелых вирусных заболеваниях или сепсисе.
Симптомы Острого среднего отита у детей:
При классическом течении острого воспаления среднего уха выделяют 3 стадии: I – начальное развитие процесса, II – после наступления перфорации барабанной перепонки и III – выздоровление. Каждая из них продолжается приблизительно около 1 нед.
На I стадии появляются боль, высокая температура тела, понижение слуха, при отоскопии отмечается гиперемия барабанной перепонки. Отмечается общая интоксикация, реакция периоста сосцевидного отростка.
На II стадии после наступления перфорации барабанной перепонки симптоматика изменяется: спонтанная боль уменьшается, температура и интоксикация снижаются, появляются выделения из уха, при отоскопии определяется перфорация барабанной перепонки, понижение слуха сохраняется.
На III стадии температура нормализуется, интоксикация исчезает, боли отсутствуют, выделения прекращаются, перфорация закрывается и рубцуется, слух восстанавливается.
Нередки бурно протекающие острые средние отиты, когда в течение нескольких часов на фоне сильнейшей боли, высокой температуры тела и тяжелой интоксикации быстро образуется экссудат с наступлением перфорации барабанной перепонки и гноетечением.
Иногда в этих случаях кажется, что I стадия вообще отсутствует, у ребенка сразу появляется гной из уха. Такое течение обычно связано с высокой вирулентностью возбудителя. Бурное течение процесса прекращается при назначении больших доз антибиотиков, желательно широкого спектра действия (амоксициллин).
Заболевание протекает обычно тяжело, сопровождается сильной болью, высокой температурой, интоксикацией.
Часто острый средний отит у ребенка начинается внезапно ночью; родители обращаются в ближайшее детское лечебное учреждение; первичной диагностикой и оказанием первой помощи вынуждены заниматься педиатры.
Диагностика Острого среднего отита у детей:
Правильная диагностика и рациональное лечение буквально в первые часы чрезвычайно важны для дальнейшего течения болезни, могут оборвать бурное течение, предотвратить снижение слуха и даже тяжелые, в частности внутричерепные, осложнения.
Симптомы чрезвычайно разнообразны и во многом зависят от возраста ребенка. Начиная со школьного возраста симптомы практически не отличаются от таковых у взрослых. Течение заболевания у новорожденных и грудных детей, в раннем и дошкольном возрасте весьма различно. В связи с этим приводим их раздельное описание.
Решающим для диагностики становится появление выделений (оторея) при наступлении перфорации барабанной перепонки или при ее парацентезе (разрез). Отсутствие выделений после парацентеза еще не свидетельствует окончательно об отсутствии воспалительного процесса в барабанной полости, поскольку иногда экссудат к этому времени еще не успевает образоваться.
Особенности диагностики острого среднего отита у новорожденных, грудных и детей раннего возраста. Очень важную роль для диагностики в этом возрасте играет анамнез, собранный у матери.
При опросе следует обратить внимание на течение беременности и родов (затяжные, родовая травма), доношенность. Выясняют сведения о приеме лекарственных препаратов, алкоголя, курении, заболевании ушей у матери, введении ототоксических препаратов, перенесенных вирусных заболеваниях, на каком сроке беременности, каким было вскармливание; следует задать вопрос о том, после чего наступило ухудшение состояния ребенка. Заболеванию уха часто предшествуют острый ринит с обильными выделениями из носа, респираторные инфекции, желудочно-кишечные расстройства, иногда травма (падение с кровати), аллергические заболевания. Ведущим симптомом острого воспаления среднего уха является сильнейшая, часто внезапная спонтанная боль. Она связана с быстрым скоплением экссудата в барабанной полости и давлением на окончания тройничного нерва, иннервирующего слизистую оболочку.
Реакция ребенка на боль выражается по-разному и зависит от его возраста. До 5-6 мес ребенок еще не может определить локализацию боли и больную сторону. Он реагирует на боль криком, маятникообразным покачиванием головы, напоминающим молитвенные движения.
Укачивание на руках не помогает, от кормления грудью ребенок отказывается, поскольку при сосании движения в суставе нижней челюсти легко передаются на стенки наружного слухового прохода и барабанную полость. Иногда ребенок предпочитает брать грудь, противоположную больному уху. Когда больное ухо находится внизу, боль слегка стихает.
С этим же связано предпочтительное положение головы в кровати на больной стороне, видимо, тепло от подушки также несколько уменьшает болевые ощущения.
К весьма распространенному в среде педиатров и популярному методу исследования реакции ребенка при надавливании на козелок следует отнестись весьма критически в связи с большим числом ложноположительных реакций.
Исследование рекомендуется проводить у спящего ребенка. То же относится и к реакции ребенка при надавливании на заушную область, так как в этом возрасте система воздухоносных клеток сосцевидного отростка еще не сформирована. Однако если реакция ребенка стойкая и многократная, можно думать о развитии периостита.
Важным общим симптомом является температура тела. На 2-3-й день заболевания она обычно резко повышается, иногда до 39-40 °С, хотя существует вариант течения заболевания (так называемый латентный отит), при котором температура субфебрильная.
Повышение температуры тела сопровождается выраженной интоксикацией. Она чаще выражается возбуждением: ребенок не спит, кричит, ночью состояние ухудшается, иногда, наоборот, наступают угнетенное состояние, апатия, рвота, срыгивание, учащение стула. Ребенок отказывается от еды.
После выяснения анамнеза и общих симптомов переходят к осмотру. Обращают внимание на позу ребенка, состояние кожных покровов, лимфатических узлов, брюшной стенки и т.д., поскольку острый отит может быть следствием инфекционных, аллергических и желудочно-кишечных заболеваний.
Особое внимание при осмотре детей этого возраста обращают на неврологическую симптоматику, которая может развиться в результате выраженной интоксикации, симптомы раздражения мозговых оболочек (менингизм). Развитие меншгизма объясняется хорошей сетью анастомозов (кровеносной и лимфатической) между средним ухом и полостью черепа.
Необходимо проверить основные менингеальные рефлексы (Кернига, Брудзинского). То же относится и к глазным симптомам: ограничению взора и подвижности глазного яблока, появлению нистагма.
Прежде чем переходить к эндоскопии и пальпации, при наружном осмотре обращают внимание на состояние мышц мимической мускулатуры (парез лицевого нерва); оттопыренность ушных раковин, выраженность заушной переходной складки; состояние области сосцевидного отростка, температуру, цвет, отек или инфильтрацию кожного покрова над ним; увеличение и болезненность передне- и заднеушных лимфатических узлов; состояние грудино-ключично-сосцевидных мышц и переднего их края, где проходит яремная вена.
После детального осмотра проводят отоскопию. Осмотр барабанной перепонки у детей грудного возраста, а тем более новорожденных, весьма сложен из-за узости наружного слухового прохода и почти горизонтального положения барабанной перепонки. В этом возрасте наружный слуховой проход часто заполнен первородной смазкой и эпидермальными чешуйками, которые перед введением даже самой узкой воронки следует тщательно удалять с помощью зонда и ваты.
Обычно можно осмотреть лишь верхние отделы барабанной перепонки, которые в начале болезни инъецированы, а затем становятся гиперемированными.
Остальные опознавательные знаки, как правило, различить не удается. Световой рефлекс появляется у ребенка в возрасте не менее 1,5 мес.
Существует еще ряд факторов, искажающих типичную для среднего отита у взрослых отоскопическую картину. Введение воронки и туалет наружного слухового прохода могут сами по себе вызывать гиперемию барабанной перепонки, так же как и беспокойство ребенка. Эпидермальный слой барабанной перепонки у новорожденного и грудного ребенка относительно утолщен и не всегда гиперемирован даже при воспалительном процессе в барабанной полости. Все это в значительной мере снижает ценность отоскопической картины, значительно затрудняя диагностику, которая основывается больше на общих симптомах.
Несколько облегчают осмотр современные пневматические отоскопы, которые, помимо увеличения элементов барабанной перепонки, позволяют определить ее подвижность.
То же относится и к исследованию слуховой функции, возможному лишь с помощью сложных объективных методов.
Некоторые данные можно получить путем рентгенологического исследования височных костей, при котором обнаруживают снижение воздушности полостей среднего уха.
Гемограмма не имеет характерных изменений, потому что, как и любой воспалительный процесс, острый средний отит сопровождается лейкоцитозом со сдвигом формулы крови влево, повышенной СОЭ и т.д.
Таким образом, диагностика острого воспаления среднего уха у детей грудного возраста и новорожденных в начальном периоде весьма затруднена. Однако в это время требуется срочное определение тактики лечения ребенка.
Лечение Острого среднего отита у детей:
Общепринятые методы местного лечения направлены на улучшение оттока экссудата из барабанной полости или на его рассасывание. С этой целью применяют сосудосуживающие капли в нос, улучшающие проходимость слуховых труб, делают согревающие компрессы на область уха, физиотерапевтические процедуры, иногда разрез барабанной перепонки с помощью парацентезной иглы (парацентез); широко используют также различные спиртовые капли в ухо.
Однако основным остается назначение антибиотиков. Показанием является прежде всего тяжесть состояния, связанная с острым воспалением среднего уха, интоксикацией, высокой температурой и болевым синдромом.
При заболевании средней тяжести в течение первых суток можно ограничиться симптоматическим лечением, но при отсутствии положительной динамики в течение 24 ч необходимо назначение антибактериальной терапии.
Дети до 2 лет практически всегда нуждаются в назначении антибиотиков.
Антибиотики назначают с учетом данных по распространенности клинически значимых возбудителей. Необоснованное назначение способствует развитию резистентности к антибиотикам и нежелательным реакциям.
При впервые возникшем остром среднем отите, а также у детей, не получавших антибиотики в течение предыдущих 1 – 2 мес, препаратом выбора является амоксициллин. При аллергической реакции на этот препарат рекомендуются современные макролиды.
Если острый средний отит развился у ребенка, получавшего антибиотики в течение последних 2 мес, а также при неэффективности амоксициллина в течение 3 дней препаратами выбора становятся комбинированные «защищенные» антибиотики, в частности амоксициллин-клавуланат. Клавулановая кислота, входящая в состав, например, аугментина или амоксиклава связывает бета-лактамазу (фермент, выделяемый микроорганизмом, который разрушает лактомное кольцо антибиотика), чем преодолевается резистентность патогена. Альтернативными препаратами при остром среднем отите являются цефа-лоспорины и макролиды.
При неосложненных формах острого среднего отита препараты назначают внутрь; длительность курса составляет не менее 5-7 дней.
К каким докторам следует обращаться если у Вас Острый средний отит у детей:
ЛОР
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого среднего отита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние приз?
