Умер новорожденный от внутриутробная пневмонии
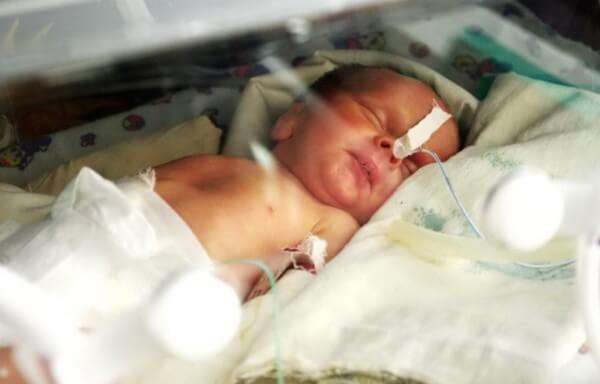
Пневмония представляет собой одно из наиболее распространенных и опасных инфекционно-воспалительных заболеваний периода новорожденности, особенно у недоношенных младенцев.
Патология характеризуется развитием активного воспалительного процесса паренхимы легких и стенок бронхов.
Заболевание отличается моментом заражения и видом инфекционного агента. Инфицирование наступает:
- в процессе вынашивания (внутриутробная);
- в родах (аспирационная или интранатальная);
- в послеродовом периоде (постнатальная).
Внутриутробная пневмония у новорожденных
Внутриутробная пневмония возникает в результате инфицирования плода:
- трансплацентарно, гематогенным путем;
- антенатально, при инфицировании через зараженные околоплодные воды, при этом инфекционный агент попадает непосредственно в легкие плода.
Причинами развития внутриутробной пневмонии являются:
- реализация и генерализация TORCH-инфекции (токсоплазмоза, хламидиоза, цитомегаловирусной или герпетической инфекции, листериоза, сифилиса);
- инфекционно-воспалительные заболевания мочеполовой системы и желудочно-кишечного тракта у беременной с нисходящим путем инфицирования и заражением околоплодных вод (наиболее частым возбудителем считается стрептококк группы В (серовары I и II);
- острые вирусные и бактериальные инфекции, перенесенные беременной на поздних сроках беременности.
Чаще всего заражение плода происходит в последние недели, сутки или часы перед родами.
Риск развития воспаления легких у плода внутриутробно обусловленного значительно выше у недоношенных детей.
Факторы риска
Факторы риска и причины внутриутробного инфицирования плода с развитием воспаления легких:
- хроническая внутриутробная гипоксия;
- врожденные пороки развития бронхолегочной системы;
- гестационная незрелость плода, недоношенность;
- эндометриты, цервициты, хориоамниониты, вагиниты, пиелонефриты у роженицы;
- фетоплацентарная недостаточность с нарушением плацентарного кровообращения.
Отличительными чертами внутриутробной пневмонии являются:
- развитие симптомов заболевания в первые сутки жизни ребенка (до выписки из роддома), реже в течение 3-6 недель (хламидийная и микоплазменная пневмония);
- болезнь сопровождается другими проявлениями внутриутробной инфекции (сыпь, конъюнктивит, увеличение печени и селезенки, симптомы менингита или энцефалита, другие патологические проявления TORCH-инфекции);
- патология чаще проявляется двухсторонним воспалительным процессом, усугубляющим течение заболевания;
- заболевание протекает на фоне глубокой недоношенности, болезни гиалиновых мембран, множественных ателектазов или бронхоэктазов и других пороков развития бронхов и легких.
Признаки внутриутробной пневмонии
К симптомам внутриутробной пневмонии относятся:
- одышка, возникающая сразу после родов или в первые несколько суток после рождения ребенка, реже более поздний период;
- участие в акте дыхания вспомогательных мышц, которое проявляется втягиванием межреберных промежутков, яремной ямки;
- пенистые выделения из ротовой полости;
- приступы цианоза и апноэ;
отказ от еды, срыгивания;
- утомляемость при сосании;
- лихорадка;
- частый малопродуктивный кашель, иногда до рвоты.
Дополнительными признаками внутриутробной пневмонии являются:
- нарастающая бледность кожи;
- повышенная кровоточивость;
- увеличение печени и селезенки;
- склерема, различные экзантемы и энантемы;
- нарастающее снижение массы тела.
При отсутствии своевременной диагностики и назначения адекватного лечения – у ребенка отмечается усугубление дыхательной недостаточности, развитие сердечной и сосудистой недостаточности и инфекционно-токсического шока.
Особенно часто данная патология развивается у глубоко недоношенных новорожденных или у ребенка со значительной морфофункциональной незрелостью дыхательной системы (при нарушении синтеза сурфактанта, пневмотораксом, множественными врожденными пороками развития легких и бронхов, тимомой).
Поэтому течение болезни усугубляется сложными сопутствующими патологиями и достаточно часто приводит к летальным исходам, особенно тяжелая двухсторонняя пневмония.
Истинные внутриутробные пневмонии встречаются в 2-4 % случаев, наиболее часто у новорожденных развиваются пневмонии во время или после рождения.
Интранатальная пневмония
При интранатальной пневмонии возбудителями инфекционно-воспалительного процесса являются различные инфекционные агенты с заражением в родах:
- при прохождении ребенка через инфицированные пути;
- при заглатывании инфицированных околоплодных вод или мекония (аспирационная пневмония).
Развитию инфекционного процесса при интранатальной пневмонии способствуют:
- недоношенность или выраженная морфофункциональная незрелость новорожденного;
- внутриутробная гипотрофия;
- асфиксия в родах;
- нарушение легочно-сердечной адаптации новорожденного;
- дистресс-синдром (синдром угнетения дыхания) после общей анестезии в результате операции кесарева сечения значительно увеличивают риск развития пневмонии у детей;
- длительный безводный период в родах;
- лихорадка у роженицы.
Постнатальная пневмония
Постнатальная пневмония – это воспаления легочной ткани, развившиеся после рождения ребенка: стационарные, госпитальные (нозокомиальные) или негоспитальные («домашние») пневмонии у новорожденного.
В зависимости от возбудителя выделяют:
- вирусные;
- паразитарные;
- бактериальные;
- грибковые;
- смешанные (вирусно-бактериальные, бактериально-грибковые).
Главные причины постнатальной пневмонии:
- асфиксия в родах с аспирацией околоплодных вод и мекония;
- родовая травма, чаще спинальная с поражением шейного отдела позвоночника и верхних грудных сегментов;
- антенатальное поражение мозга;
- пороки развития бронхолегочной системы;
- недоношенность;
- реанимация в родах, интубация трахеи, катетеризация пупочных вен, ИВЛ);
- контакт с респираторными вирусными и бактериальными инфекциями с заражением воздушно-капельным путем после родов;
- переохлаждение или перегревание ребенка;
- срыгивания и рвота с аспирацией желудочного содержимого.
Клинические симптомы постнатальной пневмонии у новорожденного:
- острое начало с преобладанием общей симптоматики: токсикоз, лихорадка, срыгивания, слабость, отказ от еды;
- частый поверхностный малопродуктивный кашель;
- одышка с цианозом и участием вспомогательной мускулатуры;
- пенистые выделения из ротовой полости, раздувание крыльев носа;
- дистанционные хрипы, шумное дыхание (со значительным повышением частоты дыхательных движений) и степень дыхательной недостаточности зависит, сколько составляет ЧДД в минуту;
- присоединение сердечнососудистых нарушений.
Особенности течения постнатальной пневмонии
Клиническая картина воспаления легких в период новорожденности зависит от вирулентности возбудителя, степени зрелости всех органов и систем ребенка и наличия сопутствующих патологических процессов:
- в начальной стадии болезнь имеет стертое течение, и признаки заболевания часто проявляются через несколько часов или суток после развития воспалительного процесса;
- первые симптомы не характерны пневмонии – развивается вялость, слабость, срыгивания, отсутствие температурной реакции объясняется незрелостью системы терморегуляции и иммунологической реактивности организма;
- часто отмечается мелкоочаговый характер воспаления, который трудно диагностируется при аускультации и диагноз ставится только после появления дыхательной симптоматики (одышка, кашель, цианоз);
- катаральные явления при заражении респираторными вирусами часто отсутствуют в связи с ранним поражением паренхимы легких и отсутствием местного иммунитета;
- у доношенных новорожденных, без тяжелой сопутствующей патологии заболевание имеет благоприятный прогноз для жизни и здоровья при условии своевременной диагностики и раннего начала антибиотикотерапии.
Факторы риска при развитии пневмонии
Факторами развития пневмонии у новорожденного считаются:
- патологическое течение беременности, осложненное акушерской или соматической патологией;
- инфекционно-воспалительные заболевания мочеполовой, дыхательной или пищеварительной системы матери;
- реализация и прогрессирование внутриутробных инфекций;
- хроническая внутриутробная гипоксия и гипотрофия;
- родоразрешение путем кесарева сечения;
- асфиксия в родах с аспирационным синдромом;
- пневмопатии и другие врожденные аномалии бронхолегочной системы;
- наследственные заболевания легких;
- недоношенность;
- внутричерепная или спинальная родовая травма;
- реанимационные пособия в родах (ИВЛ, интубация трахеи);
- срыгивания или рвота с аспирацией пищи;
- неправильный уход за ребенком (переохлаждения, перегревания, недостаточное проветривание помещения);
- неблагоприятная санитарно-эпидемическая обстановка в роддоме и дома;
- контакт с респираторными вирусами, носителями патогенных микроорганизмов с инфицированием дыхательной системы.
Диагностика
Диагностика данного заболевания у новорожденных основаны на комплексном анализе:
- клинических признаков болезни;
- анамнеза;
- осмотра ребенка и физикальных обследований;
- лабораторных показателей:
- изменений в клиническом анализе крови;
- газов крови;
- КОС.
Но основное значение в качестве метода диагностики имеет рентгенография легких – определяющая очаг воспаления, изменения бронхов и внутригрудных лимфатических узлов, наличие рожденных аномалий и пороков.
Лечение
Пневмония, развившаяся период новорожденности считается опасной патологией, требующей постоянного наблюдения за состоянием ребенка и лекарственной коррекции. Поэтому лечится заболевание только в условиях стационара, его длительность (сколько времени малыш будет находиться в отделении) зависит от тяжести заболевания и наличия осложнений .
Терапию пневмонии у новорожденного начинают с назначения антибиотиков широкого спектра действия, коррекции нарушенного гомеостаза, дыхательных и сердечнососудистых нарушений, уменьшения токсикоза.
За малышом необходим постоянный уход:
- кормление грудным молоком или адаптированной смесью из зонда или рожка до исчезновения дыхательных нарушений и улучшения самочувствия ребенка;
- гигиенический уход за кожей;
- создание комфортного микроклимата в помещении или кувезе (у недоношенных новорожденных);
- профилактика переохлаждения или перегрева малыша, частое изменение положения тела.
Дополнительно назначается лечение:
- иммуноглобулины или другие иммуностимуляторы;
- симптоматические препараты (жаропонижающие, противокашлевые, муколитики, противовоспалительные лекарственные средства);
- витамины;
- пробиотики;
- общеукрепляющий и вибрационный массаж;
- физиотерапевтические процедуры, горчичные обертывания, масляные компрессы, ингаляции.
Длительность лечения пневмонии у новорожденных в среднем составляет около месяца.
Осложнения и последствия
При своевременном и правильном лечении пневмонии последствиями может стать частые простудные и респираторные инфекции, бронхиты, стойкое снижение иммунитета у ребенка.
Осложнения развиваются у малышей с незрелостью органов и систем, внутриутробной гипотрофией, родовыми травмами или пороками развития и другой сопутствующей патологией. Наиболее неблагоприятно протекает двухсторонняя пневмония у недоношенных детей.
Выделяют основные осложнения:
- легочные: ателектазы, пневмоторакс, абсцессы, плеврит, прогрессивная дыхательная недостаточность;
- внелегочные осложнения: отит, мастоидит, синусит, парез кишечника, недостаточность надпочечников, повышенное образование тромбов, сердечнососудистая недостаточность, кардиты, сепсис.
В течение года малыш находится под диспансерным наблюдением врача.
Особенности протекания и лечения у недоношенных детей
- У недоношенных новорожденных намного чаще развиваются врожденные и ранние неонатальные пневмонии в сравнении с доношенными детьми, что связано с высокой частотой пневмопатий, пороков развития и внутриутробных инфекций.
Пневмония имеет двухстороннюю локализацию воспалительного процесса со скудной клинической картиной, маскирующейся под другие соматические патологии или неврологические заболевания (вялость, адинамия, заторможенность, срыгивания, нарушения сосания).
- В клинической картине доминируют признаки токсикоза, а затем дыхательной недостаточности с большой выраженностью гипоксемии и респираторно-метаболического ацидоза.
- У недоношенных пневмония чаще развивается со скудной клинической картиной и склонностью к гипотермии, высокая температура при воспалении легких возникает редко.
- Большая частота внелегочных симптомов, усугубляющих течение болезни – прогрессирующая потеря веса, диарея, угнетение ЦНС с исчезновением сосательного и глотательного рефлексов.
- У недоношенных малышей отмечается большого количества осложнений как легочных, так и внелегочных.
- После перенесенной пневмонии отмечаются бронхолегочные дисплазии, вызывающие рецидивирующие бронхолегочные заболевания.
Профилактика
К основным профилактическим мероприятиям пневмонии у новорожденных относятся:
- полное устранение главных предрасполагающих и провоцирующих факторов;
- диспансеризация и оздоровление женщин, планирующих беременность, санация всех очагов инфекции до наступления беременности;
- контроль течения беременности и внутриутробного развития плода, устранение всех вредностей, скрининговые обследования;
- правильная тактика ведения родов, профилактика родовых травм;
- соблюдение санитарных и эпидемиологических мероприятий в родильном доме и соблюдение режима кувеза при глубокой недоношенности.
Профилактикой постнатальной пневмонии является полное ограничение контакта с инфекционными больными, естественное вскармливание создание комфортного режима в помещении, где постоянно находится ребенок.
Воспаление легких у новорожденных лечится сложно, часто вызывает диспластические процессы бронхов и альвеол, легочные и внелегочные осложнения, поэтому профилактика возникновения данной патологии – основа здоровья малыша в будущем.
врач – педиатр Сазонова Ольга Ивановна
Источник
Согласно статистике, внутриутробные инфекции встречаются примерно в 0.06% случаев, при этом на долю внутриутробной пневмонии приходится около 1/3 от всего числа патологий, развивающихся еще до появления малыша на свет.
Внутриутробная пневмония является весьма опасным заболеванием, которое в 90% случаев приводит к гибели ребенка в первые часы после его рождения.
Поэтому необходимо уделить должное внимание своевременному выявлению патологии, так как запоздалая диагностика и лечение может привести к весьма плачевному прогнозу.
Что это такое?
Внутриутробная пневмония представляет собой заболевание, вызванное различного рода инфекциями, которые проникают к плоду через плаценту. Также такое заболевание называют врожденной пневмонией.
К развитию недуга приводит контакт плода с различной микрофлорой, которая находится в организме беременной женщины. Причем, в некоторых случаях возбудители заболевания являются для матери условно-патогенными, то есть такими, которые находятся в организме человека постоянно, даже если он здоров. Однако, многочисленные неблагоприятные факторы приводят к резкому росту числа этих микроорганизмов, в результате чего происходит инфицирование плода и развитие пневмонии или другого заболевания.
Внутриутробная пневмония это заболевание, при котором происходит воспаление тканей легких (при локализованной форме), либо очаг воспаления распространяется и на другие внутренние органы ребенка (при генерализованной форме инфекции). Заболевание сопровождается весьма опасными симптомами, которые развиваются довольно стремительно – в первые 3 дня жизни ребенка клиническая картина пневмонии проявляется уже в полной мере.
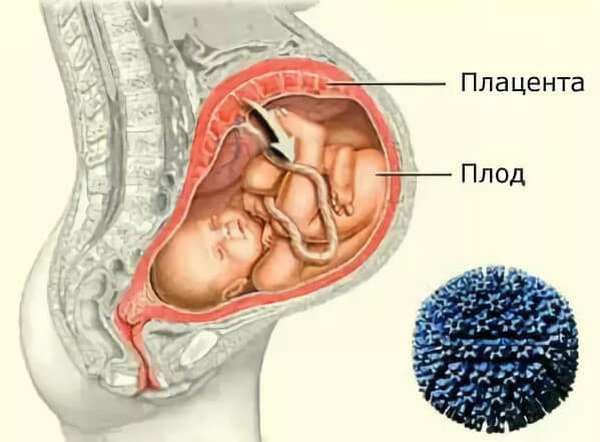
Причины и факторы риска
Многие будущие мамы, особенно на ранних сроках беременности, не придают должного значения таким заболеваниям как ОРВИ, грипп, другим болезням, не вызывающим значительного ухудшения самочувствия, и, соответственно, не принимают никаких мер по лечению.
Будьте внимательны! Это может привести к весьма опасным последствиям для ребенка, который еще не появился на свет, в частности, к развитию внутриутробной пневмонии плода.
Существует множество причин, способных спровоцировать внутриутробную пневмонию. К их числу относят:
- Заболевания внутренних органов беременной женщины (эндометрит, вагинит, пиелонефрит и другие).
- Патологии инфекционного характера, которые перенесла женщина в период вынашивания ребенка, в особенности данные заболевания опасны на ранних сроках беременности (ОРВИ, герпетическая инфекция, бронхит, пневмония).
- Снижение естественных защитных сил организма беременной.
- Осложненные роды, сопровождающиеся кислородным голоданием и развитием асфиксии плода.
- Употребление гормональных лекарственных препаратов в период беременности.
- Заболевания женщины, сопровождающиеся значительным повышением температуры тела.
- Внутренние кровоизлияния, возникающие в организме будущей мамы.
- Стойкая интоксикация организма (сильное пищевое, а также отравление химическими или радиоактивными веществами).
- Аспирация околоплодных вод через рот или носовые ходы ребенка в момент прохождения его по родовым путям.
- Врожденные аномалии развития легких у плода, а также генетически обусловленное изменение легочной ткани.
- Нарушение процесса родовой деятельности, когда воды уже излились, а схватки отсутствуют.
- Осложненное течение беременности, сопровождающееся угрозой выкидыша. Данное состояние нередко провоцирует развитие гипоксии плода, которая способствует внутриутробной пневмонии.
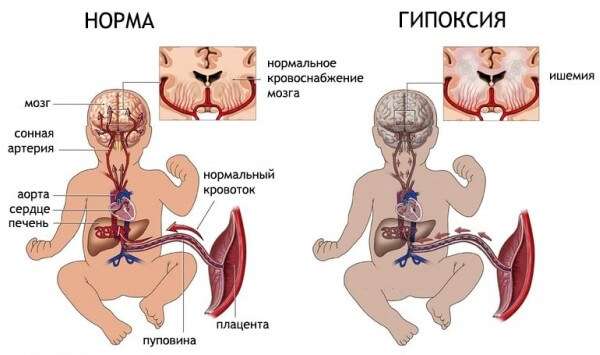
Наиболее распространенной причиной развития пневмонии является бактериальная или вирусная инфекция, при этом микроорганизм – возбудитель должен обладать способностью преодолевать естественный защитный барьер (плаценту). К числу таких инфекций относят хламидию, вирусы герпеса, гриппы, энтеровирус, кишечную и туберкулезную палочку, листерию, стрептококк, пневмококк, стафилококк и многие другие.
Симптомы и проявления
К числу характерных симптомов недуга относят:
- сухость и побледнение кожи, появление геморрагической сыпи,
- отечность рук и ног,
- изменение температуры тела (если ребенок рожден в положенный срок, возникает гипертермия, а у недоношенных детей температура понижается),
- затруднение дыхания, сопровождающееся хрипами, одышкой,
- частые срыгивания после кормления, переходящие в рвоту,
- сердечная недостаточность,
- низкая масса тела при рождении.
Будьте внимательны! Указанные симптомы развиваются постепенно, первые признаки проявляются уже сразу после рождения, остальные возникают спустя 2-3 суток.
Диагностика
Для постановки диагноза врач изучает данные о течении беременности, наличии факторов риска при вынашивании ребенка, проводит осмотр и оценку состояния новорожденного.
Также используются дополнительные диагностические методы исследования, такие как:
- Рентгенография грудной клетки.
- Исследование крови на биохимические компоненты и кислотный состав.
- Бактериологические посевы для выявления возбудителя недуга.
Лечение
При выборе схемы лечения врач учитывает следующие факторы:
- наличие сопутствующих отклонений и патологий,
- степень тяжести пневмонии,
- развитие основных рефлексов (сосательный, глотательный) у малыша,
- общее развитие новорожденного.
Прежде всего больного ребенка помещают в специальный кувез (инкубатор), в котором устанавливают подходящую температуру воздуха и уровень влажности. Также важно, как можно скорее наладить грудное вскармливание, так как материнское молоко – наиболее подходящая пища для новорожденного. Если такой возможности нет, питательные компоненты вводят внутривенно, в дополнение к искусственным смесям (смеси ребенок получает естественным либо парентеральным способом – все зависит от общего состояния и развития новорожденного).
Медикаментозное лечение
Ребенку назначают прием лекарственных препаратов следующих групп:
- Антибактериальные средства. Изначально малышу назначают антибиотики широкого спектра действия, а когда будут готовы результаты бактериологического исследования, антибактериальная терапия может быть скорректирована. То есть назначаются те препараты, которые наиболее эффективно борются с конкретным возбудителем. Это важно, ведь не все патогенные микроорганизмы одинаково восприимчивы к тем или иным антибиотикам.
- Иммуномодуляторы. Так как внутриутробная пневмония вызывает стойкое снижение иммунитета новорожденного (особенно, если речь идет о недоношенных детях), необходимо внутривенное введение препаратов, способствующих укреплению иммунитета. Иммунная терапия начинается спустя сутки после появления малыша на свет, препарат вводится каждый день, либо 1 раз в 2 дня. Обратите внимание! Новорожденному ребенку показано не более 5 инъекций.
- Симптоматические препараты. В зависимости от имеющихся симптомов недуга, ребенку назначают прием муколитиков (средства для нормализации отхождения мокроты), гепатопротекторов (если увеличена печень и нарушена ее работа), жаропонижающих (при наличии гипертермии), противорвотных средств, мочегонных средств (при задержке жидкости в организме), физраствор (для устранения обезвоживания).

Последствия врожденной пневмонии
При несвоевременном выявлении и лечении врожденной пневмонии у новорожденных последствия для организма ребенка могут быть самыми негативными. К числу опасных осложнений можно отнести:
- Нарушение кровообращения, сердечной недостаточности.
- Чрезмерную активность головного мозга, сопровождающуюся нарушением его работы.
- Стойкую интоксикацию организма.
- Нарушение свертываемости крови.
- Развитие легочной недостаточности.
- Нарушение процессов мочеиспускания, что приводит к обезвоживанию организма, либо напротив – к повышенному содержанию жидкости, а также к изменению электролитного баланса.
- В отдельных случаях развивается тяжелое нарушение работы (недостаточность) многих органов, что нередко приводит к летальному исходу.
Полезное видео
Предлагаем вам посмотреть видео о детских пневмониях, в том числе врожденных:
Заключение: как предотвратить развитие недуга?
Задуматься о профилактике внутриутробной (врожденной) пневмонии необходимо еще на этапе планирования беременности. В частности, будущая мама еще до зачатия ребенка должна пройти детальное обследование организма, выявить все имеющиеся хронические заболевания и вылечить их.
В процессе вынашивания малыша беременная женщина должна тщательно заботиться о своем здоровье, оберегать себя от инфекционных и вирусных заболеваний, а если инфицирование все же произошло, ей необходимо обратиться к врачу, который назначит лечение, подходящее для беременной. Также важно вовремя посещать консультации гинеколога, соблюдать все его предписания. Это позволит снизить риск осложнений в период беременности и родов.
Загрузка…
Источник
