Укажите признаки соответствующие третьей стадии пролежней


Пролежень – что это?
Пролежни возникают обычно у тяжелобольных пациентов, которые длительное время прикованы к постели или находятся в инвалидном кресле. Если ткани длительное время сдавлены, то кровоснабжение ухудшается, следовательно, и трофика. Обычно тяжелое заболевание сопровождается снижением всех функций организма, особенно регенеративной, а трение и давление на эпидермис приводит к поражениям кожных покровов, порой необратимым, если не принимать меры при начальной стадии пролежней.
Пролежень может образоваться в различных местах тела больного, но особенно часто возникает над костными выступами, так если наибольшее давление испытывает область спины, то поражается затылок, лопатки, поясница, ягодицы, пятки.
Если сдавливанию подвергается боковая поверхность, то пролежни возникают на плечах, локтях, боковых поверхностях бедер и таза.
Факторы, влияющие на образование пролежней
Пролежни очень опасное осложнение у уже тяжелобольного пациента, которое ухудшает процесс лечения основного заболевания и требует отдельного длительного лечения, особенно на последних стадиях.
Для профилактики возникновения пролежней необходимо учитывать факторы, которые приводят к их появлению:
- недостаточное питание с дефицитом белка в рационе;
- отсутствие должного ухода – мокрое постельное белье, жесткий матрац, складки и пуговицы на белье, крошки в постели, недостаточная гигиена;
- аллергические реакции на средства по уходу за кожей;
- смена поз лежачего больного осуществляется недостаточное количество раз или вообще отсутствует;
- диабет;
- нарушение мочеиспускания;
- нарушение физиологических процессов очищения организма от кала и мочи, по причине бессознательного состояния.
Классификация по степени повреждения тканей
Европейская консультативная группа по пролежням выделяет 4 стадии развития пролежней и еще две дополнительные категории, в зависимости от степени поражения эпидермиса и тканей. При отсутствии лечения степени пролежней быстро переходят от начальной стадии к последней. Остановимся на каждой подробнее:
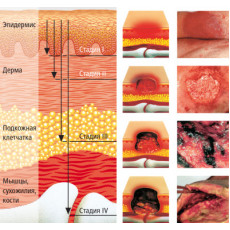
| Первая стадия пролежней – начальное повреждение кожи, на поверхности появляется устойчивое покраснение (эритема), которое не проходит даже при исключении давления. Цвет пораженной кожи отличается от нормальной, может присутствовать небольшая припухлость. |
| Вторая стадия пролежней – повреждение затрагивает не только эпидермис, но и дерму. На кожных покровах образуется открытая рана, эрозия, с красным или розоватым дном. Может сопровождаться струпьями (корочкой) или фибринозным налетом. |
| Третья стадия пролежней – повреждаются все слои кожи, происходят некротические изменения тканей. Подкожно-жировая клетчатка видна на дне повреждений, возможно образование карманов, с гнойным содержимым и свищевые ходы. |
| Четвертая стадия пролежней – повреждены не только все слои кожи и подкожно-жировой клетчатки, но и глубокие структуры тканей – мышечная, костная, сухожилия. Поверхность пролежня частично или полностью покрывают некротические ткани почти черного цвета. Кровоснабжение пораженного участка полностью нарушено. Гнойный экссудат наполняет глубокие свищевые ходы. На этой стадии возможна сильная интоксикация и сепсис. Так, как поражены, кости, то может развиться остеомиелит (нагноение и отторжение костных тканей). |
- Категория I – не классифицируемый пролежень – это омертвение (некроз) тканей, распространяющийся на большую глубину. Дно раны покрывает налет. Цвет налета может меняться от светло-желтого до черного, а также по краям раны возможно образование струпьев. До удаления некротических образований или налета невозможно установить степень поражения тканей.
- Категория II – подозрение на глубокое поражение тканей – очаг поврежденных тканей локализован, имеет четкие границы, цвет обычно темно-бордовый, сильно отличается от обычной кожи. Может быть кровоподтек (гематома) по причине смешения или сдавливания мягких тканей.
Лечение пролежней различных стадий
Терапия проводится в зависимости от стадии развития пролежней, схемы лечения представлены в виде таблицы:
Стадия пролежня | Схема и методы лечения |
I стадия | Лечение пролежней на начальной стадии включает в себя, проведение мероприятий, которые будут препятствовать развитию пролежневого поражения кожи дальше, это:· защита тканей от давления, с использованием специальных матрацев, подушек, поролоновых вкладышей;· постоянный контроль состояния пораженных участков, смена позы больного каждые два часа;· применение препаратов стимулирующих кровообращение и иммуностимуляторов;· местная обработка тканей производится трижды в день, с применением 2%-го камфорного спирта, 1%-го салицилового спирта, 0,5% нашатырем, теплой водой. На воспаленные места наносятся мази Солкосерил, Ксероформ, оправдано применение препаратов, содержащих Декспантенол в составе, а также облепихового масла.Можно применять средства домашней аптеки – шампунь и водка в равных долях, болтушка (спирт и шампунь), настои трав, |
II стадия | Вторая стадия пролежней считается переходной, производят обработку уже образовавшейся раны, изъязвления. Возникает необходимость в хирургической консультации. На 2 стадии образования пролежней для больного организуется ежедневный перевязочный процесс. Применяются препараты с содержанием антибиотиков (Левомеколь, Левосин), антибактериальные средства (мазь Вишневского, Хлоргикседин). После санации раны накладываются мази способствующие регенерации кожи (Винилин, Актовегин, Мультиферм). Главное не допустить появления гноя, пролежень должен оставаться чистым, тогда произойдет купирование процесса, и наступит выздоровление. |
III стадия | Третья, в отличие от второй стадии пролежней, требует уже хирургического лечения для иссечения омертвевших тканей. Применяются средства комбинированной терапии – противовоспалительные препараты, обезболивающие, средства стимулирующие местный иммунитет и регенерацию тканей (Биосептин). Ферментные лечебные мази – Трипсин, Ируксол, Химотрипсин, способствующие очищению раневой поверхности. На этой стадии требуется длительное лечение и постоянный врачебный контроль. |
IV стадия | При лечении пролежней 4 степени применяется полноценное хирургическое вмешательство. Вначале для глубокой санации пролежня, очищения от гнойного содержимого, затем для привлечения к перевязочному процессу, требующему специальных навыков. Важно понимать, что глубокое очищение требует применение анестезирующих средств и может вызвать кровотечения. После хирургического удаления некротической ткани и гноя, основная задача – это уход, с учетом всех особенностей течения заболевания, создание влажной стерильной среды для предотвращения инфицирования. Больного укладывают не на постель, а на сооружение в виде гамака или растяжки, чтобы исключить даже минимальное давление или трение пораженного участка. Пролежни 4 стадии опасны тем, что могут привести к заражению крови и смертельному исходу.Если рана не затягивается длительное время, то можно реконструировать отсутствующие участки, путем проведения пластической операции, с использованием собственной кожи и тканей. Для ускорения регенерации тканей можно применять инновационные методики, такие как вакуум-терапия, лазерное лечение. Применение гидрогелиевых и гидроактивных повязок (ГидроКлин Плюс, Сорбалгон) дает хороший лечебный эффект. Современные средства для лечения пролежней более эффективны, чем их традиционные аналоги и приносят быстрое облегчение пациентам. Хирургическое лечение может привести к серьезным осложнениям, особенно у пациентов пожилого возраста, об этом необходимо помнить и правильно соизмерять объем оперативного вмешательства. |
Осложнения, возникающие от пролежней
При неправильной диагностике и установлении степени пролежней, а соответственно и назначении неэффективной терапии могут возникнуть тяжелые осложнения, которые потребуют отдельного лечения. Ниже дано краткое описание каждого осложнения.
Рожа
Рожистое воспаление кожи поражает, в основном лежачих больных пожилого возраста. Стрептококк проникает через поврежденную кожу и вызывает инфекционное заражение. Лечение осуществляют с применением антибиотиков пенициллиновой группы, сульфаниламидов, и нитрофуранов. Это осложнение может проявляться на 2 стадии пролежней.
Флегмона
Острое воспаление клеточного пространства сопровождается гнойным содержимым, лечение затруднено из-за нечеткой границы воспалительного процесса. Возбудитель – стафилококк, кишечная палочка. Основные признаки – боль, отечность, краснота, высокая температура. Лечение проводится вскрытием очага и применением антибиотиков широкого спектра действия.
Гангрена
Это осложнение сопровождается быстрым некрозом тканей. При пальпации слышен специфический хруст, цвет эпидермиса преимущественно темный, от раны исходит гнилостный запах. Внутримышечные инъекции пенициллина дают хороший результат, но в основном, во избежание поражения соседних тканей. Пораженная часть тела, обычно, конечность, подлежит ампутации. Это осложнение сопровождает, при недостаточном или неэффективном лечении, пролежни на 4 стадии развития.
Сепсис
Борьба с этим осложнением эффективна лишь на ранних стадиях. Так как это системный воспалительный процесс, который поражает вес организм в целом, то дальнейшее развитие инфекции приводит к летальному исходу. Проводиться дезинтоксикация организма, противовоспалительное лечение с применением глюкокортикоидов. Септическое заражение организма может сопровождать лечение на 3 и 4 степени пролежней.
Профилактические мероприятия
- Проанализировать анамнез и обеспечить максимальное исключение причин, приводящих к образованию пролежня.
- Применять функциональную кровать для иммобильных пациентов, с противопролежневым матрацем и постельным бельем из натуральных тканей – это достаточно действенный способ недопущения развития пролежней.
- Активизация больного – проведение дыхательных упражнений, лечебная физкультура с учетом физических возможностей пациента, массаж.
- Постоянная и правильная гигиена кожи, особенно в местах трения и давления, с применением средств не вызывающих аллергическую реакцию.
- Организация распорядка дня и режима питания, с учетом состояния больного.
- Рацион должен быть оптимально сбалансирован по витаминно-минеральному составу, чтобы максимально обеспечить правильное функционирование органов и систем, без переедания. Это особенно важно для лежачего больного, лишний вес мешает полноценному процессу реабилитации.
- Регулярный осмотр и консультации специалистов.
Пролежни, как и любое другое заболевание легче предотвратить, чем лечить. Тем более, что длительное лечение требует затрат, как материальных, так и моральных, особенно, при домашнем уходе за лежачими больными.
Видео
010
Источник
Пролежни образовываются в местах, долго подверженных длительному давлению, в которых нарушен процесс кровоснабжения. Обычно квалифицируют пролежни по степени поражения в глубину мягких тканей.
Различают 4 стадии развития пролежней:
Первая стадия пролежней – её признаками является уплотнение тканей в точке пораженного участка и его гиперемия. Также может наблюдаться отечность области. При этой стадии пролежни успешно подвергаются антибактериальной терапии с использованием ранозаживляющих лекарственных средств.
Вторую стадию пролежней можно охарактеризовать образованием эрозий и язв в области пораженных участков, однако на данной стадии еще не происходит серьёзного поражения ткани. Затронут только верхний слой эпидермиса. Эта стадия также удачно подлежит лечению и при успешно подобранной и проведенной стратегии возможно стабильное улучшение состояния у пациента с пролежнями.
Третья стадия пролежней подразумевает глубоко интенсивные поражения подкожных тканей. Заметно повреждение подкожного слоя, приводящее к необратимым некротическим поражениям. В этой стадии приходится применять серьёзные средства лечения пролежней.
Четвертая стадия пролежней характеризуется внушительными повреждениями и некротическими изменениями мягких тканей, нарушением обращения крови в данных участках. Эти изменения могут в результате привести к интоксикации всего организма и последующему заражению крови, сепсису.
Проявления пролежней у пациента заметны на фоне главного, зачастую крайне серьёзного, заболевания и могут зависеть от разновидности патогенной микрофлоры и характера некроза. В первой стадии пролежней диагностируют умеренную локальную болезненность и слабое онемение. При повреждениях спинного мозга области некроза могут образовываться даже через сутки, в других случаях перетекание во вторую стадию происходит медленнее.
При образовании пролежней в виде сухого некроза состояние больного сильно не изменяется, так как не сильно выражена интоксикация организма. Пораженный участок заканчивается демаркационной линией из-за нераспространения сухого некроза.
Иная картина может наблюдаться при возникновении пролежней в виде влажного некроза. Из-под тканей некротического характера возникает субстанция с неприятным запахом, по причине интенсивного размножения гнилостной и патогенной флоры стремительно начинает распространяться гнойно-некротический процесс. Декубитальная гангрена, появляющаяся в результате этого, способствует развитию гнойно-резорбтивной лихорадки и серьёзной интоксикации организма. Регистрируется подъем температуры тела до 40˚С, угнетение сознания, бред, тахикардия, озноб, трудности с дыханием, снижение артериального давления, увеличение печени, селезенки и прочее. Выраженная интоксикация сочетается с протеинурией, анемией, пиурией и прогрессирующей диспротеинемией. Выявляется значительное повышение лейкоцитов в крови с нейтрофилезом со сдвигом влево, увеличение скорости оседания эритроцитов.
Пролежни весьма часто приводят к осложнениям, самым серьезным и частым из которых считается сепсис (заражение крови). По причине того, что не всегда оказывается возможным только по внешнему виду определить, на какой именно стадии развития находится поражение кожных покровов и тканей, для правильной постановки диагноза применяют такие методы, как культуральный и биопсия ткани из пролежня.
Источник
Пролежни – это частый спутник больных, прикованных к постели по самым разным причинам. Омертвение мягких тканей в результате длительного давления имеет свой механизм и степень развития, при отсутствии лечения стремительно прогрессирует. Стадии пролежней у лежачих больных могут переходить одна в другую, вплоть до 4-ой, которая характеризуется самым тяжелым течением.
[wpmfc_short code=”Up_Up”]
Что такое пролежни?
В основе некротических изменений лежит нарушение кровоснабжения в тканях. В анамнезе у лежачих больных присутствует целый ряд условий, которые способствуют ухудшению трофики:
- замедление регенеративных процессов;
- атеросклеротические изменения сосудов;
- ухудшение обмена веществ и усвояемости питательных компонентов пищи;
- снижение детоксикационной способности печени и почек.
Во время перманентного давления веса тела на кожные покровы и их соприкосновения с горизонтальной поверхностью кровати происходит повреждение целостности эпидермиса. Позже патологический процесс проникает глубже и поражает все новые структуры. Среди самых распространенных локализаций присутствуют следующие:
- крестцовая область;
- лопатки;
- затылок;
- пятки;
- ягодицы.

В отдельных случаях, когда лежачие больные вынуждены долгое время проводить на боку, поражаются плечи и локти, а также бедра и таз со стороны боковых поверхностей.
Классификация
Виды пролежней классифицируют согласно целому ряду признаков. Это необходимо для более четкого понимания, какой терапевтической тактики следует придерживаться в той или иной ситуации. Уход за пролежнями различной степени и стадии у лежачих больных специфичен и требует индивидуального подхода в каждом конкретном случае. Ниже представлены классификации, актуальные на текущем этапе развития медицины.
По механизму развития
Определяющим моментом, которым представлена первая классификация пролежней, является роль факторов, провоцирующих недуг, и последующий механизм развития. Подробная информация изложена в таблице ниже.
Наименование | Причина | Механизм развития |
Экзогенные | Дословно – воздействие факторов, которые порождают заболевание извне | В качестве дополнительных причин могут выступать скольжение, трение, повышенная влажность поверхности |
|
| Длительное и тесное соприкосновение ткани или изделия с площадями кожи приводит к сдавлению и ухудшению кровоснабжения этих участков |
| Длительное взаимодействие с катетерами | Пролежень образуется в области полостей организма лежачего больного – сосудов, мочевого пузыря, мочевыводящего канала вследствие того же фактора давления |
Эндогенные | Патология центральной нервной системы вследствие травмы, возникновения новообразования, инсульта | Сбой в регуляции обмена веществ мягких тканей, расстройство тонуса сосудистой стенки после нарушения управления со стороны нервной системы. Ухудшение трофики клеток кожных покровов и мышечных волокон приводит возникновению нейротрофических язв |
Смешанные | На фоне тяжелой патологии, приводящей к возникновению в организме благоприятной ситуации для образования пролежней, присутствует фактор наружного давления | Комбинация экзогенных и эндогенных механизмов |

Согласно типу некроза
Учитывая, что даже в начале формирования пролежня у лежачего больного начинаются некротические процессы в поверхностных слоях кожи, тип некроза является одним из ключевых факторов для классификации. Омертвение тканей может идти согласно двум вариантам развития – сухому и влажному. Первый также называется мумификацией. Его характеризуют следующие признаки:
- поврежденные ткани ссыхаются;
- очаг отгорожен от здоровой поверхности четкой границей – демаркационной линией;
- отсутствуют какие-либо выделения из зоны поражения;
- инфицирование раны нехарактерно.
[wpmfc_short code=”Up_Down”]
Второй вариант течения – пролежневая гангрена. Он считается более неблагоприятным для лежачих больных. Пролежень склонен к присоединению инфекции и, как следствие, появлению неприятного запаха, гноя. Если при наличии сухого некроза общее состояние лежачего больного удовлетворительно, то в случае развития влажного типа – степень тяжести пролежней может приводить к потере сознания, рвоте и последующему развитию сепсиса.
Важно! Пролежневая гангрена – опасна для жизни лежачего больного. Если увеличивается температура тела, учащается сердцебиение, присоединяются неадекватные реакции (бред, галлюцинации), необходимо обращаться за скорой медицинской помощью.

По размерам
Пролежни, как ожоги и другие повреждения кожных покровов, классифицируют согласно размерам, что наглядно представлено в таблице ниже.
Наименование пролежня, согласно размеру | Размер, см |
Небольшой | <5 |
Средний | 5-10 |
Большой | 10-15 |
Гигантский | >15 |
Тяжесть состояния не всегда коррелирует с площадью пораженной ткани. Более важную роль здесь играет присоединение инфекционного процесса и глубина распространения повреждения.
Стадии пролежневого процесса
Классификацию, в основе которой лежат стадии пролежневого процесса, предложил отечественный ученый профессор Дибиров М. Д. Он разделил течение патологии у лежачего больного на следующие этапы:
- Начальная стадия пролежней характеризуется ухудшением функционирования местного кровотока. Нарушается снабжение тканей кислородом и питательными веществами, а также отток венозной крови. Внешне стадия проявляется лишь покраснением с постепенным появлением синеватого оттенка.
- Вторая – это начало некроза и присоединения инфекции. Омертвению подвергаются как поверхностные слои кожи, так и мышцы, подкожная жировая клетчатка, в отдельных случаях – костные структуры. Имеет внешний вид язвы или раны с тенденцией распространению процесса.
- На третьей стадии развития пролежней наблюдается регенерация тканей. В зависимости от тяжести течения может происходить полное восстановление целостности кожи или же образование соединительнотканного рубца.
Данное разделение не слишком распространено и упоминается чаще в научной литературе, чем клинической практике.
Стадии пролежней
Отдельно следует выделить классификацию, имеющую непосредственное практическое значение для лежачего больного. В официальном протоколе, где указаны нормативы диагностики и лечения заболевания, стадии образования пролежней представлены следующим образом:
- На первом этапе происходит поражение кожных покровов, выглядят пролежни в начальной стадии в виде очагового покраснения – эритемы. Она не исчезает при устранении соприкосновения с поверхностью.
- После развития второй стадии в патологический процесс вовлекается помимо эпидеримиса и подлежащий слой – дерма. На этом этапе уже происходит формирование раневой поверхности. Дно – розоватое, возможно образование струпа или налета из фибрина.
- Третья стадия характеризуется еще более глубокими повреждениями на протяжении всей кожи вплоть до подкожно-жировой клетчатки. Последняя обнажается на дне раны. При нагноении повреждения часто формируется свищ.
- При развитии пролежни последняя стадия в патологический процесс вовлекаются мышцы, кости, сухожилия. Раневая поверхность чернеет. Если развитие пролежня дошло до этого этапа, возникает риск развития сепсиса и летального исхода.
Неблагоприятное течение приводит к возникновению остеомиелита.

Рекомендации по определению текущего состояния пролежня
При оценке степени пролежней следует опираться на ряд рекомендаций. Перед началом взаимодействия с лежачим больным следует тщательно вымыть руки. После чего приступить к выполнению следующего алгоритма:
- помочь лежачему больному перевернуться на живот или бок;
- обратить внимание наличие отека, экссудата (отделяемого), гноя;
- после определения места локализации пролежня важна оценка степени развития пролежней по его цвету, размерам, глубине внедрения патологического процесса;
- оценить содержимое дна раны.
[wpmfc_short code=”Center”]
В последнем случае следует учитывать, что красная поверхность на дне свидетельствует о незначительной глубине поражения и соответствует второй стадии развития пролежней. С желтым оттенком рыхлой консистенции – о распространении процесса до подкожной жировой клетчатки (3 стадия). На четвертой стадии в ране могут определяться костные образования и сухожилия. Последние выглядят как белые прочные тяжи. Начальная стадия выглядит как стойкое покраснение кожных покровов без нарушения их целостности.
Несмотря на возможность самостоятельно осмотреть поврежденную поверхность кожи лежачего больного, окончательно сопоставить объективные данные с табличными может лишь опытный врач. Не следует заниматься самодиагностикой.

Особенности лечения каждой стадии
После получения данных о том, на какой стадии находится пролежень у конкретного лежачего больного, назначается соответствующее лечение. Уход за пролежнями различной степени тяжести и их терапия наглядно представлены в таблице ниже.
Стадия | Особенности лечения |
Первая | Направлено на предупреждение прогрессирования заболевания. Устранение факторов развития – трения, давления с помощью специальных мягких матрацев и других приспособлений. Основная задача – восстановить адекватный кровоток. Как правило, терапия проводится местно. Обработка производится камфорным, салициловым, нашатырным спиртом слабой концентрации. Возможно применение противовоспалительных мазей |
Вторая | При появлении раневого дефекта самостоятельное лечение противопоказана. Необходима консультация врача хирургического профиля. Лежачему больному назначаются регулярные перевязки с целью санации раны и недопущения присоединения инфекционного процесса. Используются мази с антибактериальным компонентом, и те, что стимулируют скорейшее заживление |
Третья | Показано оперативное вмешательство с целью иссечения нежизнеспособных тканей. Операция сопровождается медикаментозной терапией анальгетиками, мазями снимающими воспаление и стимулирующими регенеративные процессы |
Четвертая | Для проведения удаления омертвевших тканей требуется высококвалифицированный хирург. Работа с костными тканями требует дополнительных навыков. Необходимо введение высоких доз обезболивающего, антибактериальная и противовоспалительная терапия. В отдельных случаях требуется назначение кровеостанавливающих средств и проведение реконструктивного хирургического вмешательства – из области пластической хирургии. Реабилитация весьма продолжительна и требует тщательного ухода на всем ее протяжении. В раннем послеоперационном периоде лежачему больному необходим специальный «гамак» для максимального исключения фактора давления. Используются такие методики как вакуум-терапия, гидрогелевые повязки и применение лазера. |

Если пациент сильно ослаблен, необходимо все стадии пролежней лечить, используя щадящую терапевтическую тактику. Сестринский уход за пролежнями различной степени тяжести играет ключевую роль в выздоровлении лежачего больного.
Важно! Любое оперативное вмешательство – это вероятность развития серьезных последствий и даже летального исхода. Для минимизации рисков следует удостовериться в высокой квалификации медицинского персонала.
Оценка риска образования пролежней
Среди причин развития пролежней всех стадий присутствуют следующие факторы:
- наличие у лежачего больного лишних жировых отложений;
- недостаток белка в рационе;
- дефицит в питании витаминов A, B и C;
- несоблюдение правил личной гигиены по уходу за кожей;
- контакт с синтетическими материалами в одежде и постельном белье;
- неправильный температурный режим, приводящий к чрезмерному выделению пота;
- снижение ряда функций организма (защитной, регенеративной, трофической), в связи естественным старением.
Эти причины можно отследить и корректировать в домашних условиях. Точная оценка степени риска пролежней медицинским персоналом производится с помощью специальных методик. Широкое распространение получили две шкалы – разработанные Нортоном и Ватерлоу. В обоих методах учитываются такие показатели как общее психическое и физическое состояние пациента, его способность самостоятельно совершать движения, наличие недержания кала или мочи. Ватерлоу уделяет отдельное внимание полу, весу, возрасту лежачего больного, его сопутствующим заболеваниям, аппетиту. На формирование пролежней может влиять и проводимая терапия. Гормональные и негормональные противовоспалительные средства, цитостатики – это препараты, которые также повышают риски.

Возможные осложнения
Следить за состоянием лежачего больного с пролежнями необходимо в динамике. В противном случае можно пропустить развитие осложнений. Последние принято классифицировать согласно видовому признаку. Разделяют их следующим образом:
- флегм
