Укажите основной постоянный диагностический признак пневмонии
1. У больного 55 лет обнаружены отставание правой половины грудной клетки при дыхании, притупление ниже уровня 3-го ребра, ослабленное дыхание и бронхофония там же. Рентгенологически – смещение сердца влево. Вероятный диагноз:
а) экссудативный плеврит;
б) крупозная пневмония;
в) ателектаз;
г) пневмоцирроз;
д) пневмоторакс.
2. Для астматического состояния характерны все признаки, кроме:
а) нарушения сознания;
б) полипноэ;
в) обильной мокроты;
г) уменьшения дыхательных шумов;
д) признаков острого легочного сердца.
3. У больного движения грудной клетки симметричны, при перкуссии коробочный звук, ослабленное везикулярное дыхание с удлиненным выдохом, печеночная тупость смещена вниз. Ваш диагноз:
а) гидропневмоторакс;
б) фиброз;
в) диффузная эмфизема легких;
г) бронхиальная астма;
д) лобулярная пневмония.
4. У больного грудная клетка нормальной формы, смещения средостения нет, тупой звук при перкуссии, звонкие влажные хрипы и отчетливая крепитация. Ваш диагноз:
а) лобарная пневмония;
б) эмфизема;
в) пневмоторакс;
г) бронхоэктазы;
д) фиброз легкого.
5. После прорыва острого одиночного абсцесса в бронх обычно наблюдаются следующие симптомы, кроме:
а) выявления на рентгенограмме полости с горизонтальным уровнем;
б) повышения температуры тела до 39°С и выше;
в) кашля с выделением большого количества мокроты с неприятным запахом;
г) улучшения общего состояния;
д) кровохарканья.
6. Укажите основной (постоянный) диагностический признак острой пневмонии:
а) притупление звука;
б) бронхиальное дыхание в месте притупления звука;
в) лихорадка;
г) влажные звонкие мелкопузырчатые хрипы;
д) ослабление дыхания.
7. Укажите основной рентгенологический признак крупозной пневмонии:
а) гомогенное затемнение соответственно доле или сегменту;
б) картина ателектаза;
в) тяжистый легочный рисунок;
г) очаговые тени;
д) диффузное уменьшение прозрачности.
8. Влажные хрипы в легких обычно выслушиваются при:
а) пневмотораксе;
б) фиброзирующем альвеолите;
в) плевральном выпоте;
г) раке легкого:
д) эмфиземе легких.
9. При хронических обструктивных заболеваниях легких возможны все осложнения, кроме:
а) правожелудочковой недостаточности;
б) эритроцитоза;
в) дыхательной недостаточности;
г) левожелудочковой недостаточности;
д) бронхогенного рака.
10. Рестриктивная дыхательная недостаточность может быть вызвана следующими заболеваниями, кроме:
а) кифосколиоза;
б) фиброзирующего альвеолита;
в) ожирения;
г) стеноза гортани;
д) экссудативного плеврита.
11. Основной ранний признак периферического рака легких:
а) боли в грудной клетке;
б) кровохарканье;
в) анемия;
г) рецидивирующий пневмоторакс;
д) очаг затемнения с неровными контурами.
12. Какой фактор не участвует в механизме возникновения удушья при бронхиальной астме:
а) альвеолярный отек?
б) отек слизистой бронхов;
в) бронхоспазм;
г) повышенная секреция слизи;
д) нарушение выделения мокроты.
13. Для бронхиальной обструкции характерны все признаки, кроме:
а) задержки мокроты;
б) ларингоспазма;
в) воспаления бронхов;
г) бронхоспазма;
д) отека слизистой оболочки.
14. Какой показатель лучше всех свидетельствует о бронхиальной обструкции?
а) диффузионная способность (по СО2);
б) остаточный объем легких;
в) максимальная вентиляция легких;
г) проба Тиффно;
д) жизненная емкость легких.
15. Укажите показания для диагностической плевральной пункции:
а) стойкий выпот;
б) подозрение на эмпиему плевры;
в) подозрение на раковую этиологию;
г) неясные причины выпота;
д) во всех перечисленных случаях.
16. Для хронического обструктивного бронхита характерны все признаки, кроме:
а) коробочного перкуторного звука;
б) удлиненного выдоха;
в) рассеянных сухих хрипов на выдохе;
г) бронхиального дыхания;
д) экспираторной одышки.
17. У мужчины 23 лет среди полного здоровья после сильного кашля возник приступ резких болей в грудной клетке справа. При обследовании: справа тимпанит, ослабление дыхания и бронхофонии. Вероятный диагноз:
а) крупозная пневмония;
б) острый бронхит;
в) плеврит;
г) тромбоэмболия легочной артерии;
д) спонтанный пневмоторакс.
18. Какой признак не характерен для острого абсцесса легких?
а) гектическая лихорадка;
б) тонкостенная полость без уровня жидкости;
в) эластические волокна в мокроте;
г) нейтрофильный лейкоцитоз;
д) примесь крови в мокроте.
19. У больного с хроническим легочным сердцем могут наблюдаться все признаки, кроме:
а) одышки;
б) тахикардии;
в) акроцианоза;
г) блокады правой ножки пучка Гиса;
д) бочкообразной грудной клетки.
Ответы
1 – а. 2 – в. 3 – в. 4 – а. 5 – б. 6 – г. 7 – а. 8 – б. 9 – г.
10 – г. 11 – д. 12 – а. 13 – б. 14 – г. 15 – д. 16 – г. 17 – д. 18 – б. 19 – в.
ЗАДАЧИ
Задача № 1
Больная К., 22 года. Поступила в стационар с жалобами на приступы удушья до 3–5 р./сут (в т. ч. ночные), приступообразный кашель с трудноотделяемой мокротой, одышку при незначительной физической нагрузке, заложенность носа. Страдает полипозным риносинуситом с 18-летнего возраста. В течение 5 лет с определенной цикличностью (в мае – июне) отмечает появление слезотечения, заложенности носа, затруднения дыхания. В анамнезе отмечены аллергические реакции на прием метамизола натрия: заложенность носа, затруднение дыхания.
Состояние пациентки средней степени тяжести, частота дыхания (ЧД) – 22/мин. Носовое дыхание резко затруднено. Отмечается диффузный «теплый» цианоз. При перкуссии легких – коробочный звук, при аускультации выслушивается большое количество сухих свистящих хрипов на выдохе. Частота сердечных сокращений (ЧСС) – 96/мин. АД – 110/70 мм рт. ст. Тоны сердца ритмичные, приглушены.
Клинический анализ крови: гемоглобин – 128 г/л; эритроциты – 4,5х1012, лейкоциты – 8,0х109; сегментоядерные – 63%; лимфоциты – 21%; эозинофилы – 13%; моноциты – 3%, СОЭ – 10 мм/ч.
Анализ мокроты общий: консистенция вязкая, характер слизистый, лейкоциты – 1–5 в поле зрения; эозинофилы – 40–60 в поле зрения, спирали Куршмана, кристаллы Шарко–Лейдена.
Спирограмма: жизненная емкость легких – 84%; объем форсированного выдоха за 1-ю с (ОФВ1) – 55%; максимальная объемная скорость воздуха на уровне 25% форсированной жизненной емкости легких (МОС 25) – 66%; МОС 50 – 42%; МОС 75 – 38%. После ингаляции 400 мкг сальбутамола: ОФВ1 – 84%; МОС 25 – 68%; МОС 50 – 59%; МОС 75 – 58%.
При рентгенологическом исследовании органов грудной клетки очаговые и инфильтративные изменения не обнаружены, определяются уплощение купола диафрагмы, повышение воздушности легочной ткани.
Сформулируйте клинический диагноз.
Задача № 2
Больной М., 66 лет. Поступил в клинику с жалобами на кашель с отхождением мокроты желто-зеленого цвета, повышение температуры тела до 38,8oС, одышку при умеренной физической нагрузке, боли в левой половине грудной клетки, усиливающиеся при кашле и глубоком вдохе, общую слабость, потливость. Заболел остро 3 дня назад после переохлаждения. Самостоятельно принимал ацетилсалициловую кислоту, бромгексин, но самочувствие не улучшалось. Из анамнеза известно, что пациент курит в течение 20 лет по 1–1,5 пачки сигарет в день.
Общее состояние – средней степени тяжести, кожный покров чистый. Температура тела – 37,6оС. Отеков нет, периферические лимфатические узлы не увеличены. ЧД в покое – 22/мин. Грудная клетка эмфизематозная, отмечается отставание ее левой половины при дыхании. Перкуторно – звук коробочный, слева ниже угла лопатки – притупление, там же – усиление голосового дрожания. При аускультации выслушиваются сухие жужжащие хрипы на выдохе, слева под углом лопатки – крепитация. Тоны сердца приглушены, ЧСС – 102/мин., АД – 118/76 мм рт. ст. Живот мягкий, безболезненный. Печень, селезенка – не увеличены. Дизурии нет.
В анализах крови: гемоглобин – 152 г/л; эритроциты – 5,2х1012; лейкоциты – 12,6х109; палочкоядерные – 4%; сегментоядерные – 70%; лимфоциты – 18%; эозинофилы – 2%; моноциты – 6%; СОЭ – 34 мм/ч.
Общий анализ мокроты: характер слизисто-гнойный, лейкоциты – сплошь; кислотоустойчивые микобактерии не обнаружены; определяются грамположительные диплококки.
На рентгенограмме органов грудной клетки в 2-х проекциях – участок инфильтрации легочной ткани в нижней доле левого легкого, эмфизема легких.
Сформулируйте предварительный диагноз.
Ответы
Задача № 1. Бронхиальная астма, смешанная форма (атопическая, аспириновая), впервые выявленная, тяжелое течение. Дыхательная недостаточность (ДН) I–II степени. Полипозная риносинусопатия. Поллиноз с проявлениями аллергического риноконъюнктивита.
Задача № 2. Внебольничная пневмония с локализацией в нижней доле левого легкого, средней степени тяжести, фаза разгара. Хроническая обструктивная болезнь легких, смешанный тип, средней степени тяжести, ДН I–II степени.
Источник
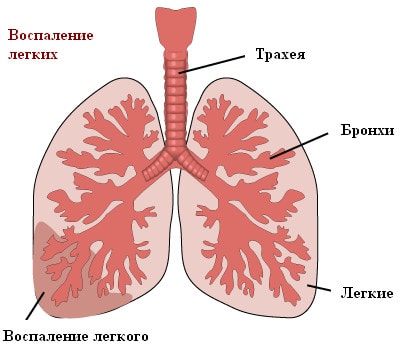
Пневмония – это инфекционное воспалительное заболевание тканей легких. Распространено и другое название болезни – воспаление легких.
В настоящее время пневмония (воспаление легких) успешно лечится в подавляющем большинстве случаев. Для уверенности в благополучном исходе достаточно своевременно обратиться к врачу и строго следовать полученным рекомендациям. Однако не следует забывать, что пневмония по-прежнему остаётся грозным заболеванием, и при отсутствии надлежащего лечения способна привести к смерти больного.
Причины пневмонии
Чаще всего причиной пневмонии выступает бактериальная инфекция. В 30-40% случаев возбудителем воспаления легких является пневмококк (разновидной стрептококковой инфекции). Кроме бактерий, пневмония также может быть вызвана вирусами, микоплазмами, хламидиями.
Обычно возбудитель попадает в легкие аэрогенным путем – с вдыхаемым воздухом. Но также возможно попадание инфекции с током крови из уже существующего очага воспаления (например, при перитоните). Проникновение инфекции через верхние дыхательные пути также в большинстве случаев происходит поступательно – сначала возникает очаг воспаления в носоглотке или горле, а уже потом из него инфекция «спускается» в легкие. Таким образом, любое вирусное заболевание верхних дыхательных путей (ОРВИ, грипп) может стать спусковым механизмом развития пневмонии, поскольку вирусное поражение создает благоприятные условия для активизации патогенных бактерий. При заболевании трахеитом или бронхитом необходимо обязательно наблюдаться у опытного врача, чтобы предотвратить или вовремя обнаружить проникновение инфекции в сами легкие.
Факторы, способствующие возникновению пневмонии (воспаления легких)
В некоторых случаях опасность возникновения пневмонии возрастает. Наиболее уязвимы дети (в силу неразвитости иммунитета, дыхательной мускулатуры, более узких и коротких дыхательных путей). Также часто воспаление легких развивается у людей старшего возраста (от 60 лет), это связано с возрастным ослаблением иммунитета, потерей тонуса мышц и низкой подвижностью.
Факторами, увеличивающими риск заболевания пневмонией, также являются:
- хронические заболевания внутренних органов (почек, сердца) в стадии обострения;
- онкологические заболевания;
- эндокринные заболевания (сахарный диабет);
- заболевания центральной нервной системы (в том числе эпилепсия);
- ослабленный иммунитет;
- постоянные стрессы, угнетенное состояние;
- неполноценное питание (недостаточное употребление фруктов, овощей, рыбы, мяса);
- переохлаждение;
- курение;
- злоупотребление алкоголем.
Виды пневмонии

В зависимости от степени поражения легочной ткани различают очаговую пневмонию (когда затрагивается лишь небольшой очаг легкого – например, бронхи с прилегающими респираторными отделами, такая форма заболевания называется бронхопневмонией), сегментарную, затрагивающую один или несколько сегментов легкого, и долевую, протекающую с поражением доли легкого (такая форма называется также крупозной пневмонией; в воспалительный процесс в этом случае может вовлекаться и плевра – оболочка, покрывающая легкие). Очаговая пневмония протекает сравнительно легко, а крупозная пневмония является наиболее опасной формой заболевания.
Если в воспалительный процесс вовлечено только одно легкое, такая пневмония называется односторонней. Двусторонняя пневмония, то есть воспаление сразу обоих легких протекает значительно тяжелее.
Воспаление легких, вызванное атипичной микрофлорой (микоплазмами, хламидиями) называется атипичной пневмонией. Течение атипичной пневмонии значительно отличается (в частности, её первичные проявления могут совпадать с обычной простудой).
Пневмония у детей

Дети первых лет жизни чаще болеют пневмонией, чем взрослые. Это объясняется, в первую очередь, тем, что дыхательная система малышей ещё только формируется, и поэтому имеет ряд особенностей, делающих её особенно уязвимой, таких как:
- незрелая легочная ткань;
- узкие и короткие дыхательные пути;
- маленький объем легких;
- слизистая оболочка дыхательных путей быстро отекает, а слабые и хрупкие реснички эпителия плохо удаляют мокроту.
У детей часто встречается атипичная пневмония. Возбудители, которые у взрослых сравнительно редко вызывают воспаление легких – вирусы, микоплазмы, хламидии, попадая в дыхательную систему ребенка, легко оказываются причиной пневмонии. А это означает, что болезнь может протекать не так, как мы привыкли это наблюдать во взрослой среде. Поэтому родители должны быть особенно бдительными и не пропустить начало развития заболевания. Подозревать пневмонию у ребенка можно в случае сочетания некоторых из следующих признаков:
- высокой температуры (38°C и выше), которая держится более 3-х дней;
- одышки (учащенном дыхании);
- бледности и посинения носогубного треугольника (Носогубный треугольник – это область, включающая нос от основания переносицы, снизу ограниченная ртом, а с боков – носогубными складками);
- необоснованной потливости;
- слабости и отказа от еды.
При атипичной пневмонии кашель может отсутствовать или казаться поверхностным. Главным признаком заболевания считается сочетание устойчивой высокой температуры и одышки.
Возможные осложнения пневмонии
Пневмония может привести к таким осложнениям как:
- воспаление плевры (плеврит);
- отёк лёгких;
- абсцесс легкого (возникновение в лёгком полости, наполненной гноем);
- нарушение дыхания.
Симптомы пневмонии
В большинстве случаев поражения бактериальной инфекцией начало болезни проявляется остро. Атипичная пневмония, вызванная микоплазмами, хламидиями, легионеллой имеет смазанное начало, похожее на обычное простудное заболевание.
При типичном протекании пневмонии основными симптомами являются:
Температура
Для пневмонии типично значительное повышение температуры тела (от 37,5°C до 39,5°C и выше)
Подробнее о симптоме
Симптомы интоксикации
Комплекс симптомов интоксикации при пневмонии включает в себя головную боль, слабость, повышенную потливость, потерю аппетита.
Кашель
Кашель при пневмонии в начале обычно сухой, через 3-4 дня становится влажным, с выделением обильной мокроты рыжеватого или зеленоватого цвета.
Подробнее о симптоме
Методы диагностики пневмонии
Диагностика пневмонии проводится на основании осмотра больного. Обязательно выполняются простукивание (перкуссия) и прослушивание (аускультация) для выявления шумов в лёгких. Также могут быть назначены лабораторные и инструментальные исследования.
Микроскопическое исследование
Микросокпическое исследование мокроты с окрашиванием по Граму даёт возможность обнаружить присутствие грамотрицательных микроорганизмов. Именно грамотрицательные возбудители вызывают атипичную пневмонию, протекающую наиболее опасным для пациента образом.
ПЦР-диагностика
При подозрении на атипичный характер пневмонии проводится ПЦР-диагностика. Исследуемым биологическим материалом является мокрота. Исследование методом ПЦР позволяет точно присутствие возбудителя и подтвердить диагноз.
Подробнее о методе диагностики
Рентгенография грудной клетки
Бронхоскопия
При осложнённых формах пневмонии может проводиться бронхоскопия. Метод предполагает введение через нос в просвет трахеи специального эндоскопического инструмента – бронхоскопа. Бронхоскоп оборудован подсветкой и оптической системой, позволяющей врачу увидеть ситуацию собственными глазами.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения пневмонии

Больного с подозрением на пневмонию должен осмотреть врач. В «Семейном докторе» Вы можете вызвать на дом врача-терапевта или педиатра.
Больным назначается постельный режим. При тяжелых формах воспаления лёгких требуется госпитализация. В случае пневмонии, протекающей в лёгкой форме, лечение проводится на дому, но обязательно под контролем врача.
Больному необходимо обильное питьё (желательно тёплое) и рациональная диета, исключающая жирную пищу и сладкие блюда. Помещение, где находится больной, должно регулярно проветриваться и подвергаться влажной уборке.
Врачи «Семейного доктора» имеют большой опыт диагностики и лечения пневмонии. Наблюдаясь в «Семейном докторе», Вы снизите риск развития осложнений и рецидива заболевания.
Медикаментозное лечение
Медикаментозное лечение направлено, прежде всего, на подавление возбудителя заболевания. Также обычно предпринимаются меры по снижению температуры и очищению дыхательных путей от мокроты.
Лечебная физкультура
К лечебной физкультуре прибегают после нормализации температуры. Целью ЛФК при пневмонии является укрепление общего состояния больного, улучшение кровообращения, недопущение формирования плевральных спаек, укрепление сердечной мышцы.
Подробнее о методе лечения
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник
