Уход за кожей для профилактики пролежней опрелостей
- Главная
- Профилактика органов
- Профилактика кожи
- Уход за кожей и профилактика пролежней
Правильный уход за кожей и профилактика пролежней – неотъемлемая составляющая лечения и реабилитации пациентов, вынужденных по причине тяжелого заболевания постоянно находиться в одном положении. Поэтому каждый человек, ухаживающий за недееспособными больными, должен знать, как не допустить некроза мягких тканей в условиях ограниченной подвижности.
Что нужно знать о пролежнях
Пролежнем называют отмирание кожи и мышц. К появлению некроза приводит постоянное давление, расстройство циркуляции крови и нарушение нервной трофики в определенных участках тела. Чаще пролежни формируются в зоне ребер, крестца, стоп, лопаток, пальцев ног, седалищной кости, местах сгибов конечностей. Реже сдавливание тканей происходит в области ушей, головы, пальцев рук.
Различают поверхностные (поражение верхних слоев кожи) и внутренние (происходит омертвение мышц и подкожной клетчатки) пролежни. Причины их появления:
- Ограничение подвижности, вызванное тяжелыми заболеваниями, приводящими к потере дееспособности.
- Дефицит белка в рационе.
- Повреждения кожи и травмы.
- Анемия.
- Ожирение или малый вес.
- Недержание кала, мочи.
- Сахарный диабет, склероз.
- Опрелость или пересыхание кожи.
- Болезни, при которых ухудшается питание тканей.
- Ненадлежащий уход за больным.

Выделяют четыре стадии некроза мягких тканей:
- Для первой степени характерна гиперемия кожи, которая не проходит даже после устранения факторов ее появления.
- На втором этапе образования пролежня нарушается поверхностная целостность верхних слоев эпидермиса. Помимо гиперемии, происходит отслоение кожицы.
- На третьей стадии некроз достигает мышечного слоя. Внешне пролежень выглядит как рана, из которой сочатся жидкие выделения.
- Четвертая степень характеризуется образованием полости, показывающей нижние слои кожи, сухожилия и кости.
Опасные осложнения некроза тканей – остеомиелит, гангрена, рак кожи, сепсис, расстройство кровообращения. Поэтому своевременный уход за кожей и профилактика пролежней – это ключевые мероприятия, позволяющие избежать хирургического вмешательства и развития последствий, опасных для жизни.
Лечение пролежней
Терапия пролежней зависит от стадии развития. На начальном этапе проводится комплекс профилактических мер, подразумевающий правильный уход за больным, диетотерапию, применение иммуностимуляторов и мазей, улучшающих кровообращение.
На второй стадии развития некроза тканей применяются антисептические средства и препараты, активизирующие кровообращение. Не будет лишним использование гидрогелевых повязок, поддерживающих необходимый уровень влажности в ране.
На третьей стадии возникновения пролежней применяются медикаментозные средства, оказывающие ряд лечебных действий:
- некролитическое;
- противовоспалительное;
- регенерирующее;
- антикоагулянтное и агрегатное.

При пролежнях 3-4 степени иногда проводится хирургическая терапия, подразумевающая удаление отмерших тканей. Лечение дополняется физиотерапевтическими процедурами – фонофорез, УВЧ-терапия, электрофорез, лазерное воздействие.
Обработка кожи
Обработку кожи для профилактики пролежней производят с целью предупреждения нарушения кровообращения, образования ран и отмирания тканей. Процедура должна выполняться согласно правилам.
Гигиенический уход за кожей и профилактика пролежней – последовательность проведения обработки кожи:
- Сначала человеку, который будет ухаживать за больным, следует вымыть руки и надеть на них перчатки.
- Предварительно подготавливается раствор нашатыря (0.5%) или камфары (10%), вата, марлевые тампоны, полотенце, поролоновые губки.
- Пациента переворачивают на бок и обрабатывают спину, ягодицы и конечности, уделяя пристальное внимание кожным складкам.
- Вымытые участки кожи промачивают мягким сухим полотенцем.
- После обмывания спины и левого бока пациенту обрабатывают правую сторону тела, пах и подмышки.
- Чтобы предупредить возникновение опрелостей, на чистую кожу наносят специальную мазь, масло и присыпки.

Уход за кожей больного
Алгоритм обработки кожи при наличии пролежней аналогичный профилактическим мероприятиям. Но параллельно поражённые ткани обрабатывают раствором калия перманганата или зеленкой. Затем на некрозированные участки накладывают антисептическую повязку с Сиктомицином или Стрептоцидом.
К области отмершей кожи трижды в день прикладывают салфетку, смоченную в растворе марганцовки. Далее на рану наносят заживляющие мази.
Для профилактики пролежней кожу обрабатывают лекарственными средствами.
Крема, предупреждающие некроз мягких тканей
- Антибактериальные – Левосин, Аргосульфан, Левомеколь.
- Антисептические – Циндол, Дермазин, цинковая мазь.
- Подсушивающие и противовоспалительные – Тиотриазолин, Бетадин, Ируксол.
- Регенерирующие – Бепантен, Куриозин, Солкосерил.
Мази тонким слоем наносят на сухие и чистые пораженные участки. Частота и время применения средств определяется лечащим врачом.
Уход за кожей и профилактика пролежней подразумевают применение гидроколлоидных повязок. Компрессы состоят из геля, нанесенного на клейкую поверхность. Компоненты помещены на полиуретановую основу. Гидроколлоидные капсулы сохраняют в ране влажную среду, что ускоряет заживление.
Повязки для лечения пролежней
- Комфил плюс – применяется для быстрой регенирации неинфицированных ран без выделений.
- Протеокс-ТМ – используется для лечения пролежней 3-4 степени. Очищает раны от гноя, отмерших тканей, устраняет воспаление.
- Мультиферм – применяется при лечении пролежней 1 и 2 степени с выделениями и без.
Курс терапии – до 10 повязок. Частота смены компрессов – раз в день.
Народные рецепты для лечения и профилактики пролежней
Уход за кожей, профилактика и лечение пролежней часто проводятся с помощью рецептов народной медицины. Но стоит помнить, что нетрадиционные методы врачи рекомендуют использовать, как дополнение к медикаментозной терапии.
Заживление ран ускоряет свежевыжатый сок из алоэ, медуницы. Листья растений разрезают вдоль и прикладывают к пораженным участкам кожи.

Также соки этих растений, включая чистотел, смешивают с медом в одинаковом соотношении. Лечебной смесью смазывают пролежни дважды в день.
Другие народные способы профилактики и лечения пролежней:
- Рыбий жир наносят на чистую салфетку, которую прикладывают к отмершим мягким тканям на ночь.
- Крахмал картофельный посыпают на участки кожи с повышенным риском образования пролежней.
- Листки бузины ошпаривают молоком и прикладывают к пролежню 2 раза в день.
- Эфирный экстракт облепихи и чайного дерева 1 раз в день наносят на пораженную кожу.
- Цветки ноготков (измельченные) смешивают с вазелином и наносят на раны 2 раза в день.
Профилактика
Чтобы предупредить появление пролежней, с первого дня заболевания за пациентом надо правильно и тщательно ухаживать. Ведь если процесс некроза тканей уже запущен, то его прогрессирование будет непросто остановить.

Массаж
Уход за кожей и профилактика пролежней заключаются в регулярном выполнении массажа Процедуру желательно проводить в утреннее и вечернее время с применением кремов и масел.
Поврежденные области кожи и раны разминать нельзя. Массаж делают только на начальных этапах формирования пролежней.
Техника проведения процедуры:
- Пациент ложится на живот.
- Вначале проводится поглаживание ног, направляясь вверх от стоп к ягодицам
- Затем плавными движениями разминаются руки – от кистей к шее.
- Далее массируется поясница, крестец и остывшаяся область спины.
- В конце делается массаж головы, в частности затылка.
Средняя продолжительность сеанса – 20 минут. Процедуру начинают с легких движений, которые постепенно делают интенсивными.
Диета
Правильное питание имеет ведущее значение в профилактике развития пролежней. Ведь частая причина некроза тканей – дефицит белка в организме. Поэтому назначается щадящая, но обогащенная полезными веществами и белками диета.
Рекомендуемые продукты и блюда:
- каши;
- рыба;
- фрукты;
- куриный бульон;
- нежирные кисломолочные продукты;
- овощи.

Из рациона больного исключают копчености, жирную, перченую, жаренную и соленую пищу. Не менее важно соблюдение питьевого режима. В день пациенту нужно выпивать 1.5-2 л чистой воды.
Особенности выбора постельных принадлежностей и приспособлений
Один из ключевых моментов профилактики появления пролежней – это правильный выбор матраса. Желательно, чтобы изделие было изготовленного из цельного ровного, мягкого и толстого куска поролона, имеющего гладкую поверхность.
Но лучше приобрести специальные противопролежневые матрасы:
- Ячеистые – подходят для больных, которые не встают с постели. Изделия с ячейками предупреждают развитие некроза кожи и мышц.
- Статические – предназначены для пациентов с неполным ограничением движений.
- Баллонные – используют при уходе за парализованными больными и людьми с большим весом (от 120 кг).

Сверху матрас застилают материалом, впитывающим влагу. Лучше, чтобы простынь была на резинках, что предупредит образование складок, вызывающих развитие пролежней.
Не менее важно оснастить кровать пациента подкладками и опорными подушками. Под колени и локти рекомендуется подкладывать валики, под обездвиженные руки и ноги – тканевые мешки, наполненные гранулами, под нижнюю часть спины – резиновый круг.
Рекомендации по профилактике пролежней
- С целью предупреждения появления пролежней постельное белье меняют 1 раз в день.
- Не менее важно каждые 1-2 часа переворачивать пациента на спину, с бока на бок.
- Одежда больного должна быть свободной, комфортной, изготовленной из натурального материала и соответствовать температуре помещения. Это поспособствует нормальному выделению пота, предупредит раздражение кожи.
- Комнату больного нужно ежедневно проветривать, проводить в ней влажную уборку.
- Периодически пациента надо раскрывать, чтобы тело проветривалось и не запревало.
- Пациент должен как можно больше двигаться, по возможности выполнять гимнастику.
- При гиперемии кожи покровы рекомендуется кварцевать и растирать сухим полотенцем.

Так, профилактика формирования пролежней – это комплекс мероприятий, включающий правильную обработку кожи пациента, диетотерапию, применение лекарственных и народных средств. Не менее важно подобрать правильный матрас и прочие постельные принадлежности. Также следует периодически переворачивать больного и делать ему массаж.
6663
Татьяна Курицкая
26.03.2018
Источник
Содержание
Опрелости и пролежни: в чем разница
Как распознать, на какой стадии повреждения кожи
Причины появления
Лечение пролежней на разных стадиях
Опрелости: как лечить в зависимости от степени
Опрелости и пролежни
У тяжелобольных людей, особенно лежачих, со временем изменяется состояние кожного покрова, уменьшается уровень выработки коллагена и жиров, что приводит к повышению чувствительности, истончению и сухости. При этом кожа легко травмируется и долго заживает, а отсутствие должного ухода и воздушных ванн провоцирует появление раздражения и присоединение инфекций. Чаще всего в этих условиях у пациента и появляются опрелости и пролежни. Качественный уход за пациентами снижает вероятность развития кожных осложнений на 70%.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией:
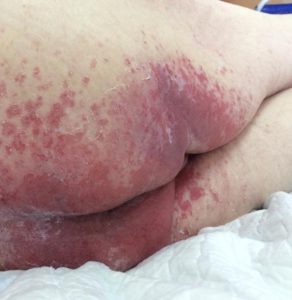
- пролежни: изменение цвета кожи с чёткими границами, припухлость, мокнущие раны с быстрым поражением подлежащих тканей (при отсутствии своевременных мер по уходу и лечению); образуются в результате постоянного сдавливания мягких тканей и чаще всего локализуются на пятках, коленях, локтях, копчике, ягодицах и т.д. (локализация зависит от преимущественного положения пациента);
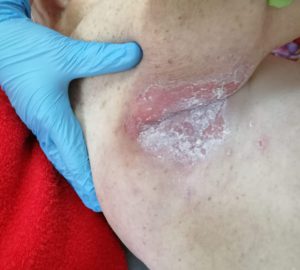
- опрелости: зудящее раздражение, жжение, болезненные ощущения, изменение цвета кожных покровов с размытыми границами, неприятный запах; чаще всего образуются в местах постоянного трения кожи, повышенной влажности и отсутствия воздухообмена: на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами.
Как распознать, на какой стадии повреждение кожи
Опрелости – воспалительный процесс, образующийся в результате постоянного контакта кожного покрова с сальным секретом, отсутствия гигиены, повышенной влажности и трения кожного покрова. В случае инфицирования и отсутствия ухода опрелости становятся хроническим заболеванием.
Опрелости в ягодичной области. Фото: ЦПП |
Опрелости в подмышечной впадине. Фото: ЦПП |
Выделяют 3 степени развития опрелостей:
1 степень – начальная: покраснение и зуд без видимых повреждений кожного покрова.
2 степень – поражения средней тяжести: кожные покровы повреждены (язвы), что сопровождается зудом и жжением.
3 степень – тяжелые поражения: глубокие незаживающие трещины, неприятный запах и увеличение площади поражения в сочетании с жжением и болевыми ощущениями.
Пролежни – это участки ишемии и некроза тканей, возникающие в результате сдавливания, сдвига или смещения их между скелетом человека и поверхностью постели.
Выделяют 4 стадии развития пролежней:
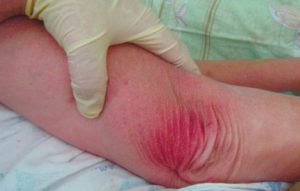
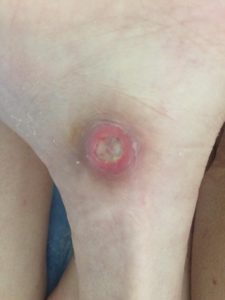
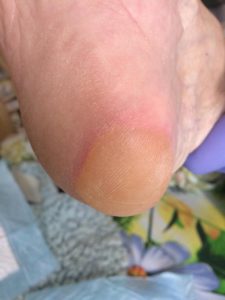
1 стадия – бледнеющее покраснение: бледный участок кожи или устойчивая гиперемия, не проходящая после прекращения давления; кожные покровы не повреждены; давление пальцем в центре зоны покраснения вызывает побледнение кожи, – это явление доказывает, что микрокровообращение не нарушено.
Пролежень 1 стадии на спине. Фото: ЦПП |
Пролежень 1 стадии. Фото: Центр ЕЦДО |
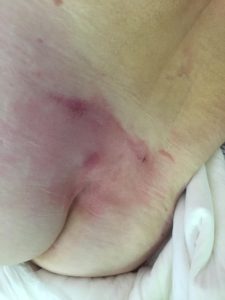
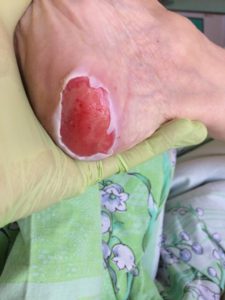
2 стадия – небледнеющее покраснение: цвет кожи – синюшно-красный, с чёткими краями; поверхностное нарушение целостности кожных покровов (потёртости, пузыри или плоский кратер) с распространением на подкожную клетчатку; обычно сопровождается болью.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 2 стадии. Фото: ЦПП |
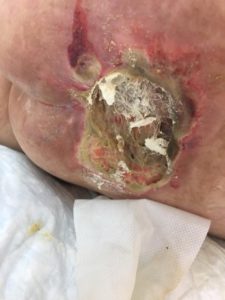
3 стадия – повреждение кожи до мышечного слоя или с проникновением в мышцы: края раны хорошо отграничены, окружены отеком и покраснением; дно раны может быть заполнено жёлтым некрозом или красной грануляцией; могут быть жидкие выделения и болевые ощущения.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 3 стадии. Фото: ЦПП |
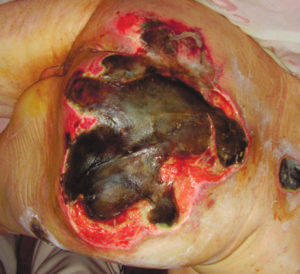
4 стадия – повреждение всех мягких тканей, видны сухожилия и кости: образуется много ям, которые могут соединяться; дно раны часто заполняется чёрным некрозом и черно-коричневыми массами распадающихся тканей.
Пролежень 4 стадии. Фото: ЦПП |
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО |
Причины появления
Опрелости и пролежни – первый признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный.
Основные причины появления опрелостей:
Внутренние:
- избыточная масса тела;
- повышенное потоотделение, недержание мочи;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.
Внешние:
- недостаточный уход;
Видео: Перемещение больного в постелиКак правильно подтянуть человека в постели и переместить его с одного края кровати на другой
- неблагоприятные условия окружающей среды: жаркая погода, плохо вентилируемая комната, где находится пациент;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Среди основных причин и факторов риска развития пролежней есть как обратимые (состояния и условия, которые поддаются коррекции), так и необратимые.
Обратимые:
- Внутренние: истощение/ожирение, ограничение подвижности, анемия, обезвоживание, сердечная недостаточность, гипотензия, недержание мочи и кала, боль.
- Внешние: плохой уход, неправильно подобранные средства и методы ухода, нарушение правил расположения больного в кровати или на кресле, несоблюдение техники перемещения, недостаток белка и аскорбиновой кислоты в питании (снижение или отсутствие аппетита), приём лекарственных препаратов (цитостатики, НПВС, гормоны), изменение микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость).
Необратимые:
- Внутренние: старческий возраст, терминальное состояние, неврологические нарушения (чувствительные, двигательные), изменение сознания (спутанность или выключение сознания).
- Внешние: предшествующее обширное хирургическое вмешательство продолжительностью более 2 часов, травмы.
Кстати, мы подготовили не один, а целую серию видеороликов о лечении и профилактике пролежней. Они короткие (от 7 до 20 минут) и наглядные. Чтобы посмотреть, переходите по ссылке.
Лечение пролежней на разных стадиях
Цель лечения пролежней – восстановление нормальных кожных покровов в области пролежня.
На 1 стадии важна профилактика прогрессирования процесса с использованием противопролежневых систем. Особое внимание нужно уделить уходу за пациентом, использовать защитные плёночные дышащие повязки (по типу “второй кожи”). Возможен лёгкий массаж здоровой ткани вокруг зоны покраснения – поглаживание по часовой стрелке, допустимо с активирующими средствами (это средства, улучшающие микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов; к таким средствам относятся специальные крема и гели с камфорой или гуараной, но ни в коем случае не камфорный спирт и ему подобные средства).
На 2 стадии проводится профилактика инфицирования раны: ее промывают стерильным физиологическим раствором комнатной температуры, накладывают прозрачные полупроницаемые плёнки, гидроколлоидные и пенистые повязки. Также важно предупреждение распространения процесса – для этого пациенту обеспечивается качественный уход, и используются противопролежневые системы.
На 3 стадии нужно очищать рану от экссудата и некротических масс (иссечение некротических тканей проводят хирургическим путем или растворяют некроз с помощью специальных гелевых повязок, промывают раны физ. раствором, при вторичной инфекции и наличии гнойных выделений – антибактериальными средствами (метронидазолом). Нужно обеспечить абсорбцию отделяемого и защитить от высыхания и инфицирования (используются атравматичные бактерицидные и абсорбирующие повязки: на основе пчелиного воска с бактерицидными свойствами, гидрогелевые, на основе альгината кальция – что может служить и кровеостанавливающим средством). После необходима стимуляция процесса заживления (для чистых ран) и в дальнейшем – качественный уход и использование противопролежневых систем.
На 4 стадии применимы мероприятия 3-й стадии в сочетании (при необходимости) с профилактикой и остановкой кровотечения (для чего применяются атравматичные повязки, местно – раствор этамзилата и аминокапроновой кислоты, альгинат кальция).
Существует большое количество современных повязок, все они делятся на два типа:
- Система последовательного воздействия на рану получила название TIME (от англ. time – время), так как экономит время и материальные средства. Она основана на применении повязок для лечения во влажной среде. Гидроактивные повязки воздействуют на раневую ткань на молекулярном уровне, предотвращая развитие хронического воспаления в ране, связанного с высокой протеазной активностью тканей и низкой активностью факторов роста, что характерно для пролежней 3 и 4 стадии. Использование повязок, длительно создающих и поддерживающих сбалансированную влажную раневую среду, способствует ускорению образования грануляционной ткани;
- Повязки на основе САПа (суперабсорбирующиго полимера) очищают хроническую рану в 2,5 раза быстрее по сравнению с увлажняющим (гидроактивным) гелем. Внутри повязки может содержаться антисептик, инактивирующий всю патогенную флору. При этом сухая рана увлажняется, при наличии же избытка жидкого отделяемого оно поглощается одной и той же гидрофильной губчатой повязкой, защищенной гидроактивным гелевым контактным слоем. Баланс жидкости отлажен настолько, что такие повязки могут применяться как на этапе грануляции, так и эпителизации, до её завершения.
Опрелости: как лечить в зависимости от степени
Основой лечения опрелостей, как и лечения пролежней, является качественный уход.
1 степень: необходимо регулярно очищать кожу пациента, обеспечивая ей возможность “дышать”. Также целесообразно заменить постельное и нательное белье на бесшовные изделия из мягких и натуральных тканей, пересмотреть рацион питания и температуру пищи (еда должна быть тёплой, не горячей) для уменьшения потоотделения; орошать поражённые участки настоем коры дуба, ромашки, шалфея или череды; после орошения дать коже хорошо высохнуть и припудрить детской присыпкой или картофельным крахмалом или нанести средства с цинком или аргинином тонким слоем до полного впитывания.
2 степень: при сохраняющихся мерах по уходу необходимо использовать мягкие нетравмирующие антисептические растворы (хлоргексидин, риванол и т. д.) и средства для восстановления эпидермиса (декспантенол, бепантен); для снятия зуда, уменьшения воспаления и подсушивания кожи используются антигистаминные средства, а также мази или пасты (Лассара, Теймурова, Деситин).
3 степень: мероприятия должны быть направлены на предотвращение развития инфекционного процесса, снятие болезненных ощущений и уменьшение воспаления. Подход в лечении аналогичен 3-й стадии лечения пролежней.
Опрелости и пролежни на начальном этапе развития легко поддаются лечению, и при надлежащем уходе состояние кожного покрова восстанавливается полностью.
Надо помнить, что главным фактором предотвращения появления пролежней и опрелостей, а также основой их лечения, служит своевременный и тщательный уход за тяжелобольным человеком.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Благодарим за подготовку статьи специалистов АНО «Самарский хоспис» Парфенову Татьяну Анатольевну и Осетрову Ольгу Васильевну.
В статье использованы иллюстрации, в том числе, из методических пособий Учебного Центра ЕЦДО.
Источник