Средний отит почему чаще у детей
Отит у детей – воспалительное поражение наружного (наружный отит), среднего (средний отит) или внутреннего уха (лабиринтит). Отит у детей сопровождается острой болью и заложенностью в ухе, снижением слуха, истечением гноя, беспокойством ребенка, высокой температурой тела. Диагностика отитов у детей проводится детским отоларингологом на основании отоскопии, бактериологического посева из уха. Лечение отита у детей может включать антибактериальную терапию (местную и общую), физиотерапию, промывание среднего уха, при необходимости – парацентез барабанной перепонки, шунтирование барабанной полости.
Общие сведения
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.

Отит у детей
Причины
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Классификация
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Симптомы отита у детей
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений – менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика
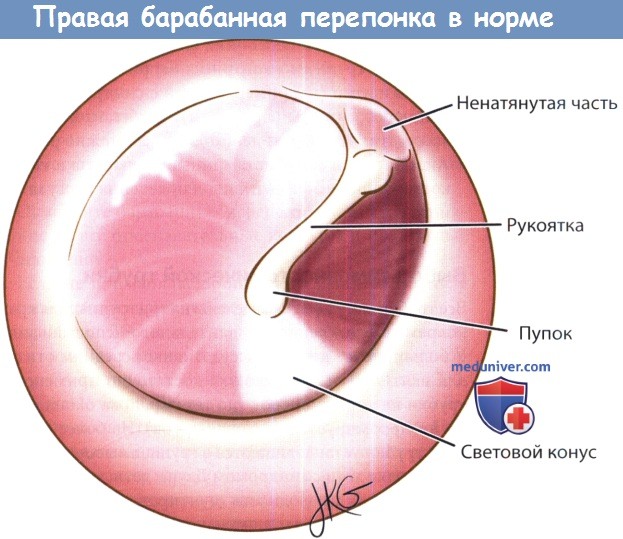
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Прогноз и профилактика
При типичном течении острого наружного и среднего отита у детей, а также своевременной комплексной терапии наступает выздоровление с полным восстановлением слуховой функции. При сохранении предрасполагающих причин возможно рецидивирующее и хроническое течение отита у детей с тяжелыми последствиями.
Профилактика отита у детей требует повышения общей резистентности организма, исключения травматизации наружного слухового прохода и барабанной перепонки посторонними предметами (ватными палочками, спичками, шпильками и пр.), обучение ребенка правильному сморканию. При выявлении у ребенка сопутствующих заболеваний ЛОР-органов необходимо их лечение, в т. ч. плановое хирургическое вмешательство (аденотомия, тонзиллэктомия, полипотомия носа и т. д.).
Не следует заниматься самолечением отита у детей; при жалобах, указывающих на воспаление в ухе, ребенок незамедлительно должен быть проконсультирован детским специалистом.
Источник
Причины, частота, диагностика и лечение острого среднего отита у ребенка
Слуховая труба представляет собой орган, соединяющий среднее ухо и носоглотку. Она регулирует давление в среднем ухе, защищает его от попадания слизи и звуковых волн из носоглотки, обеспечивает отток жидкости из среднего уха.
Просвет слуховой трубы сужается в центре (перешейке) и расширяется на обоих концах. Дистальный хрящевой конец слуховой трубы открывается в носоглотку, в область трубного валика. Проксимальный костный конец заканчивается на верхнем этаже передней стенки барабанной полости, на высоте 4 мм от ее дна. Костное устье слуховой трубы всегда открыто.
Хрящевое устье в покое закрыто, но может открываться при глотании или выполнении маневра Вальсальвы. В открытии и закрытии носоглоточного устья слуховой трубы участвует несколько мышц: мышца, напрягающая небную занавеску; мышца, поднимающая мягкое небо; трубно-глоточная мышца, и мышца, напрягающая барабанную перепонку.
У детей слуховая трубка сформирована не полностью, из-за чего она не всегда способна выполнять свои функции. Длина слуховой трубы у детей равняется 18 мм, что составляет примерно половину ее длины у взрослых. Также в детском возрасте хуже функционирует мышца, напрягающая небную занавеску. Такое сочетание нескольких анатомических факторов приводит к тому, что зачастую у детей слуховая труба не способна эффективно удалять выпот из среднего уха, обеспечивать его надежную аэрацию и защиту от бактерий, населяющих носоглотку.
Предполагается, что все эти факторы являются причиной частой заболеваемости острыми средними отитами в детском возрасте. Слуховая труба достигает своих окончательных размеров к семи годам, начиная с этого возраста частота встречаемости острых средних отитов начинает постепенно снижаться.
Средний отит (воспаление среднего уха и сосцевидного отростка) является наиболее частым поводом для визита к врачу у детей дошкольного возраста. По своей продолжительности средний отит может быть подразделен на: 1. Острый: от 0 до 3 недель 2. Подострый: от 3 до 12 недель 3. Хронический: более 12 недель
Острый средний отит представляет собой заболевание, которое характеризуется наличием жидкости в среднем ухе, а также сопутствующих симптомов (оталгия, лихорадка, беспокойство). Рецидивирующий острый отит определяется как три и более случаев в течение шести месяцев или четыре и более случаев в течение 12 месяцев.
Экссудативным средним отитом называется заболевание, при котором наличие жидкости в среднем ухе не сопровождается острыми симптомами воспаления. Экссудативный средний отит и острый средний отит являются двумя разными заболеваниями. Последний характеризуется острым началом симптомов, наличием жидкости в среднем ухе, а также признаками острого воспалительного процесса.
Экссудативный средний отит может развиваться после перенесенного острого среднего отита, также его причиной может стать вирусная инфекция или дисфункция слуховой трубы. Постоянное скопление жидкости в среднем ухе может иметь отдаленные последствия, самым частым из которых является развитие кондуктивной тугоухости вследствие снижения подвижности барабанной перепонки.
Хронический гнойный средний отит характеризуется наличием гноя за барабанной перепонкой при неэффективности консервативной терапии.

а) Эпидемиология острого среднего отита. Чаще всего острым средним отитом страдают дети в возрасте 7-36 месяцев. Дети, страдающие от рецидивирующих отитов, обычно перенесли первый эпизод заболевания до первого года жизни. Дети, ни разу не болевшие средним отитом до трех лет, скорее всего, не будут страдать рецидивирующими отитами и в дальнейшем.
Экссудативный средний отит в 50% случаев возникает на первом году жизни, а затем бессимптомно персистирует у 30-40% больных. Наибольших показателей заболеваемость достигает на втором году жизни в зимние месяцы, часто экссудативный средний отит сопровождает вирусные инфекции верхних дыхательных путей. В большинстве случаев заболевание разрешается самостоятельно в течение нескольких месяцев без каких-либо вмешательств.
Повышенному риску подвержены дети с аномалиями лицевого скелета, затрагивающими функцию слуховой трубы: расщепленное небо, деформации средней зоны лица, основания черепа, полости носа и околоносовых пазух. Также риск развития среднего отита повышен у детей с синдромом Дауна, Апера, мукополисахаридозами.
Также чаще болеют дети с иммунодефицитами и затрудненным носовым дыханием (аллергия, аденоиды, опухоли полости носа и околоносовых пазух).
б) Патофизиология. У детей средний отит развивается вследствие дисфункции слуховой трубы. Недоразвитая слуховая труба занимает у детей более горизонтальное положение, что ведет к нарушению оттока жидкости из среднего уха. Усугубляет проблему отек верхних дыхательных путей, который может развиваться вследствие аллергии или инфекции. Врожденные нарушения мускулатуры неба также могут вести к дисфункции слуховой трубы.
в) Микробиология. Наиболее распространенными патогенами, вызывающими острый средний отит у детей, являются Streptococcus pneumoniae (30-50%), Haemophilus influenzae (20-30%), Moraxella catarrhalis (10-20%), и стрептококки группы A (1-5%). 100% штаммов Moraxella catarrhalis и одна треть Haemophilus influenzae вырабатывают бета-лактамазы.
г) Анамнез. К типичным признакам острого среднего отита относятся боль в ухе, лихорадка, беспокойство и гноетечение из уха (свидетельствующее о разрыве барабанной перепонки). О развитии осложнений может свидетельствовать присоединение таких симптомов, как парез лицевого нерва, головокружение, отечность в заушной области; для определения тактики лечения в этих случаях необходимо выполнение КТ (см. далее раздел об осложнениях острого среднего отита).
У большинства детей снижен слух. У детей с экссудативным средним отитом может отмечаться только снижение слуха. При разрыве барабанной перепонки вследствие острого среднего отита болевой синдром обычно не выражен, отмечается лишь небольшое снижение слуха и невысокая лихорадка.
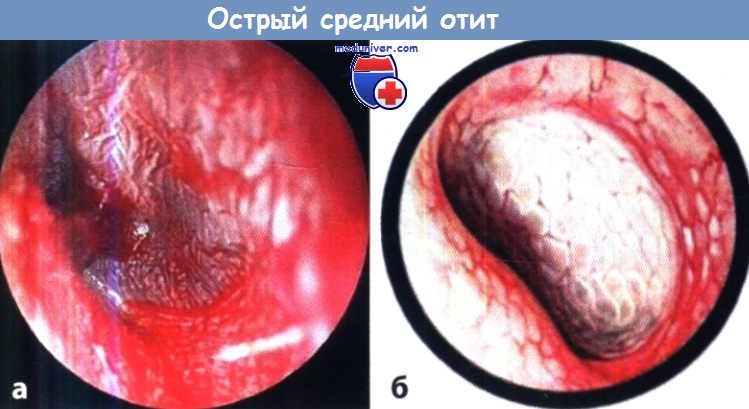
Острый средний отит (десквамативная фаза).
Барабанная перепонка резко выбухает в просвет наружного слухового прохода;
на ней из-за выраженной десквамации имеются участки серо-голубого и синюшно-красного цвета.
д) Осмотр при среднем отите у ребенка:
1. Осмотр наружного уха. Если ухо оттопырено кпереди, в заушной области имеется отек и болезненность, а задняя ушная борозда сглажена, следует заподозрить мастоидит (см. далее раздел об остром мастоидите).
2. Пневматическая отоскопия. Нормальная барабанная перепонка полупрозрачна, четко визуализируются ориентиры среднего уха. Барабанная перепонка может иметь нормальное расположение, быть втянутой или выбухать. Острый средний отит и экссудативный отит могут сопровождаться как втяжением, так и выбуханием барабанной перепонки. Барабанная перепонка может быть желтой, мутной или синеватой, что свидетельствует о наличии жидкости в среднем ухе.
Гиперемия не является ценным диагностическим критерием, т.к. она может быть следствием плача или кашля. Также о наличии жидкости в среднем ухе свидетельствует уровень воздух-жидкость или наличие пузырьков воздуха. Секрет в среднем ухе может быть серозным (прозрачным и жидким), слизистым (густым и вязким) или гнойным. При пневматической отоскопии барабанная перепонка должна быть подвижной. Снижение подвижности барабанной перепонки при создании положительного или отрицательного давления может свидетельствовать о наличии жидкости в среднем ухе, ограничивающей движения перепонки.
Перфорация барабанной перепонки возникает вследствие повышения давления, вызванного длительным нахождением жидкости в среднем ухе. В этом случае часто можно увидеть, как жидкость поступает в слуховой проход через перфорацию (оторея). Обычно пациенты сообщают об улучшении своего самочувствия после разрыва барабанной перепонки, т.к. скопившаяся за ней жидкость опорожняется.
е) Лечение острого среднего отита. Острый средний отит разрешается самостоятельно в течение 24 часов в 60% случаев, в 80% случаев в течение 48-72 часов. После постановки диагноза стоит определиться с тактикой лечения. Американская академия педиатров и Американская академия семейных врачей совместно с экспертами-оториноларингологами разработали рекомендации по лечению острого среднего отита, основанные на принципах доказательной медицины.
Наблюдение. У определенных групп детей в течение 48-72 часов возможно динамическое наблюдение лечащего врача с назначением лишь анальгетиков. Такую тактику рекомендуется использовать у детей в возрасте от шести месяцев до двух лет с легкими или среднетяжелыми симптомами, неосложненным средним отитом, или при неопределенном диагнозе.
Медикаментозное лечение. Препаратом первого ряда является амоксициллин в дозировке 80-90 мг/кг/сут. Возможно также использование цефеднира и клиндамицина. Улучшение симптомов должно наступить в течение 48-72 часов после начала терапии. В противном случае следует еще раз уточнить диагноз. При неэффективности амоксициллина рекомендации советуют переход на амоксициллин/клавулонат.
При непереносимости пенициллинов рекомендуются цефалоспорины (перекрестная аллергия встречается в 10-15% случаев), триметоприм/сульфаметоксазол, макролиды. Также у пациентов с аллергией на пенициллины можно использовать левофлоксацин, азитромицин, кларитромицин.
ж) Ключевые моменты:
• Высокая частота заболеваемости острым средним отитом в детском возрасте объясняется анатомическими особенностями слуховой трубы. Обычно она окончательно формируется к семи годам. Начиная с этого возраста, частота заболеваемости средним отитом постепенно снижается.
• Острый средний отит представляет собой заболевание, которое характеризуется наличием жидкости в среднем ухе, а также сопутствующих симптомов (оталгия, лихорадка, беспокойство) длительностью менее трех недель.
Рецидивирующий острый отит определяется как три и более случаев в течение шести месяцев или четыре и более случаев в течение 12 месяцев. Экссудативным средним отитом называется заболевание, при котором наличие жидкости в среднем ухе не сопровождается острыми симптомами воспаления. Хронический гнойный средний отит характеризуется наличием гноя за барабанной перепонкой при неэффективности консервативной терапии.
• Наиболее распространенными патогенами, вызывающими острый средний отит у детей, являются Streptococcus pneumoniae (30-50%), Haemophilus influenzae (20-30%),Moraxella catarrhalis (10-20%),и стрептококки группы A (1-5%). 100% штаммов Moraxella catarrhalis и одна треть Haemophilus influenzae вырабатывают бета-лактамазы.
• Типичными симптомами острого среднего отита являются боль в ухе, лихорадка, беспокойство, выделения из уха. Наличие более серьезных симптомов (пареза лицевого нерва, головокружения, отечности в заушной области) свидетельствует о развитии осложнений, которые могут стать поводом для проведения дополнительных лучевых методов диагностики.
• У детей в возрасте от двух месяцев до двух лет с нетяжелой формой среднего отита, при неосложенном течении отита, а также при возможности регулярных осмотров можно прибегнуть к выжидательной тактике. Если принято решение о назначении антибактериальной терапии, антибиотиком первой линии является амоксициллин. У пациентов с непереносимостью пенициллинов рекомендованы цефалоспорины, триметоприм/сульфаметоксазол и макролиды.
У пациентов с аллергией на пенициллины в 10-15% случаев развиваются перекрестные реакции с цефалоспоринами. Можно использовать кларитромицин или азитромицин.
– Также рекомендуем “Принципы лечения эксудативного среднего отита”
Оглавление темы “Болезни уха и носа детей”:
- Причины, частота, диагностика и лечение острого среднего отита у ребенка
- Принципы лечения эксудативного среднего отита
- Осложнения среднего отита – парез лицевого нерва, мастоидит
- Диагностика и лечение задержки речевого развития у детей
- Эмбриология носа и околоносовых пазух
- Причины, частота, диагностика и лечение атрезии хоан
- Причины, частота, диагностика и лечение сужения входа в полость носа – грушевидной апертуры
- Причины, диагностика и лечение бокового хобота, добавочной ноздри, отсутствия носа – аринии
- Причины врожденных срединных образований носа
- Причины, частота, диагностика и лечение дермоидной кисты носа
Источник
