Среднедолевая пневмония в чем особенности
Пневмония – это воспалительное заболевание, которое поражает легкие. Пневмония встречается достаточно часто и, несмотря на положительный прогноз лечения, может приводить к тяжелым последствиям. Одним из видов заболевания является правосторонняя среднедолевая пневмония. В этом случае поражается средняя доля правого легкого. Заболевание требует срочного обследования и лечения. В Юсуповской больнице лечением пневмонии занимаются опытные терапевты и пульмонологи. Врачи используют в своей работе международные протоколы лечения, которые доказали свою эффективность множеством исследований и практикой.

Особенности заболевания
Легкие человека – это парный орган, их делят на левое и правое легкое. Каждое легкое состоит из долей: в правом легком – три доли, в левом – две. Каждая доля делится на сегменты, которые вентилируются отдельным сегментарным бронхом и имеют соответствующую ветвь легочной артерии. Наиболее часто пневмония развивается в правом легком. Главный бронх правого легкого имеет вертикальное направление и является продолжением трахеи. Он разветвляется в каждую долю легкого. Бронх средней доли самый длинный и узкий, поэтому воспалительный процесс чаще всего возникает в этом участке.
Правосторонняя среднедолевая пневмония подразумевает воспаление в средней доле правого легкого с вовлечением в инфекционный процесс легочной ткани и альвеол. Если поражается только один сегмент легкого, говорят о сегментарной или очаговой пневмонии. При поражении двух и более сегментов развивается долевая пневмония. Если инфекционный процесс распространяется на плевральную оболочку, пневмонию называют крупозной: заболевание имеет тяжелое течение, может приводить к серьезным осложнениям (дыхательная недостаточность, токсический шок, сердечно-легочная недостаточность, кома).
Правосторонняя среднедолевая пневмония чаще имеет бактериальную природу. Наиболее часто ее возбудителями являются:
- стафилококк,
- гемофильная палочка,
- пневмококк,
- стрептококк,
- микоплазмы,
- хламидии,
- легионеллы.
Симптомы
Очаговая правосторонняя среднедолевая пневмония развивается постепенно. В начале заболевания больной ощущает общую слабость, температура тела поднимается до 37,5ºС, появляется озноб. Далее возникает кашель со скудной мокротой. В процессе развития пневмонии состояние больного ухудшается, интоксикационный синдром усиливается, появляется гнойное отделяемое при кашле (нередко с кровью), возникают боли в груди преимущественно с правой стороны. Больному тяжело дышать, отмечается одышка.
При появлении первых симптомов следует незамедлительно обратиться к врачу. Важно знать, что возбудители пневмонии размножаются очень быстро, и каждый день без должного лечения может в дальнейшем привести к тяжелым последствиям. В Юсуповской больнице пациенты с пневмонией получают всю необходимую помощь. Больному проведут обследование и на основании полученных данных назначат адекватное лечение.
Диагностика
Для выявления пневмонии и ее вида используют комплексный подход:
- сбор анамнеза. Врач выясняет, когда появились первые симптомы заболевания. Пациент должен подробно рассказать о своих ощущениях, сообщить о наличии хронических заболеваний, если они есть;
- физикальный осмотр. При аускультации прослушиваются мелкопузырчатые хрипы. Фиксируется бронхофония, ослабленное везикулярное дыхание. Во время перкуссии отмечается притупление легочного звука;
- рентгенография. При правосторонней среднедолевой пневмонии на рентгеновском снимке визуализируется затемнение участка в средней доле правого легкого, наличие одиночного или множественных очагов;
- общий анализ крови. У больных пневмонией происходит увеличение количества лейкоцитов, увеличение нейтрофилов, ускорение СОЭ, снижение уровня гемоглобина и тромбоцитов;
- бактериологический анализ мокроты. Проводится микроскопия мазка, посев на специальную питательную среду для определения возбудителя.
Для диагностики заболевания специалисты Юсуповской больницы используют высокоточную аппаратуру, что позволяет достоверно определять вид и характер заболевания. Качественная и достоверная диагностика является ключевым фактором в назначении правильной терапии.
Лечение
Специалисты Юсуповской больницы рекомендуют проходить лечение пневмонии в стационаре. Это позволяет получать лучшие результаты лечения. В условиях стационара больной находится под постоянным контролем медицинского персонала. В случае изменения состояния пациенту окажут необходимую помощь. В стационаре врач может оценивать эффективность терапии каждый день и вносить соответствующие корректировки при необходимости.
Основные принципы терапии не будут отличаться независимо от того, правосторонняя среднедолевая пневмония или правосторонняя верхнедолевая пневмония. Лечение пневмонии выполняют антибиотиками или противовирусными препаратами, в зависимости от природы возбудителя. Среди антибиотиков препаратами выбора являются амоксициллин, азитромицин, аугментин, ровамицин. Препараты имеют широкий спектр действия, к ним чувствительны бактерии, наиболее часто вызывающие пневмонию. Среди противовирусных препаратов используют средства для угнетения размножения вируса, а также для подавления синтеза вирусной РНК.
Дополнительно используют муколитики (разжижают мокроту без увеличения ее объема) и отхаркивающие средства (улучшают отхождение мокроты). При повышении температуры выше субфебрильных цифр применяют жаропонижающее. Для поддержания защитных сил организма назначают иммуномодуляторы и комплексы витаминов. В случае выраженного интоксикационного синдрома используют инфузионную терапию. Она позволяет восполнить потерю жидкости и нормализовать водно-электролитный баланс. При снижении уровня кислорода в крови применяют оксигенотерапию.
В Юсуповской больнице пациенты проходят полный курс терапии пневмонии, включая все необходимые процедуры для скорейшего выздоровления и быстрого восстановления организма после болезни. Пациентам предоставляются комфортные условия пребывания: палаты оснащены кондиционером, удобными кроватями, средствами личной гигиены. Рядом с территорией больницы есть чудесный парк, где пациенты (с разрешения лечащего врача) могут отдыхать и приятно проводить время.
Записаться на прием к терапевту или пульмонологу, получить консультацию других специалистов можно по телефону.
Источник
Долевая пневмония – это острое инфекционно-аллергическое воспаление, захватывающее одну или несколько долей легкого и плевру. Долевая пневмония проявляется ознобом, лихорадкой, головной и плевральной болью, общей слабостью, потливостью, одышкой, влажным кашлем. Диагноз долевой пневмонии ставят, исходя из анамнеза, аускультации, данных рентгенографии легких, клинического анализа крови. При долевой пневмонии важно раннее назначение антибиотиков, лечение ОДН, проведение симптоматической и дезинтоксикационной терапии, физиолечения.
Общие сведения
В зависимости от клинико-морфологических признаков в пульмонологии выделяют пневмонию долевую (крупозную, плевропневмонию) и очаговую (дольковую, бронхопневмонию). Заболеваемость различными формами острой пневмонии довольно высока: среди неспецифических заболеваний легких пневмонии составляют 29,3% случаев. Для долевой или лобарной пневмонии характерно поражение целой доли легкого (респираторных бронхиол и альвеолярной ткани без заинтересованности более крупных бронхов) и вовлечение плевры. Долевой пневмонией болеют преимущественно взрослые, реже – дети.

Долевая пневмония
Причины
Возбудителями большинства случаев долевой пневмонии являются различные штаммы пневмококка (реже – другие микроорганизмы, например – диплобацилла Фридлендера), которые могут попадать в легкое обычно брохогенным, реже гематогенным или лимфогенным путем.
Развитие долевой пневмонии тесно связано с персистенцией пневмококка в носоглотке здорового человека и предварительной сенсибилизацией организма к его антигенам. Острое начало заболевания возможно на фоне полного здоровья при отсутствии контактов с больными или при повторном попадании пневмококков в дыхательные пути.
Факторы риска
Риск развития долевой пневмонии может повышаться на фоне:
- переохлаждения
- перенесенных гриппа и ОРВИ
- стресса
- снижения общего и местного иммунитета
- травмы
- чрезмерных физических нагрузок.
Развитию долевой пневмонии способствуют различные фоновые состояния:
- ХОБЛ
- туберкулез
- сахарный диабет
- ИБС
- онкологические заболевания
- хронический алкоголизм.
Патогенез
Патогенетическая картина долевой пневмонии характеризуется развитием гиперчувствительности немедленного типа. Гиперергическая реакция в респираторном тракте вызывает острые воспалительные изменения в легочной паренхиме, и процесс, начавшись в одном или нескольких очагах, через межальвеолярные поры Кона быстро распространяется по ткани легкого. Повреждение мелких кровеносных и лимфатических сосудов легких иммунными комплексами и ферментами микроорганизмов при долевой пневмонии приводит к выраженным нарушениям сосудистой проницаемости и появлению фибринозного экссудата.
В зависимости от морфологических изменений ткани легких в развитии классической долевой пневмонии выделяют 4 стадии:
- прилива
- красного опеченения
- серого опеченения
- разрешения.
Симптомы долевой пневмонии
Долевая пневмония отличается внезапным, острым началом. Среди ранних симптомов заболевания выделяют общеинтоксикационные (появление сильного озноба, далее постоянного, в течение 7-10 суток, лихорадочного состояния с подъемом температуры выше 39°С, головную боль, общую слабость, потливость) и бронхолегочные (одышку, плевральные боли на пораженной стороне, связанные с дыханием, кашель, отделение мокроты).
Температурная реакция организма отражает характер развития воспалительного процесса в легком: при неосложненной долевой пневмонии суточные колебания температуры небольшие (0,5-1°С); при развитии гнойно-деструктивных и септических осложнений – более 1-2 °С с повторяющимися ознобами; у пожилых и ослабленных пациентов – лихорадка может отсутствовать.
Боль в грудной клетке при долевой пневмонии носит острый интенсивный характер, имеет четкую локализацию, усиливается на высоте глубокого вдоха и при наклоне тела в здоровую сторону, поэтому дыхание часто поверхностное.
Характерный для долевой пневмонии кашель в первые двое суток заболевания сухой и непродуктивный, часто появляется на глубоком вдохе вместе с плевральными болями; с появлением фибринозного экссудата (3-4 сутки) при кашле начинает отделяться небольшое количество вязкой, слизисто-гнойной или «ржавой» (с примесью крови) мокроты.
Выраженность одышки при долевой пневмонии зависит от стадии и тяжести воспалительного процесса, наличия отягощенного анамнеза. У пациентов молодого возраста обычно наблюдается небольшое ощущение нехватки воздуха и тахипноэ при физической нагрузке; при тяжелом течении долевой пневмонии и сопутствующих заболеваниях легких и сердца – возникает острая дыхательная недостаточность (ОДН) с одышкой в состоянии покоя, мучительным чувством нехватки воздуха, цианозом носогубного треугольника.
Вследствие интоксикации при долевой пневмонии происходит быстрое нарастание общей слабости, развитие адинамии, неврологической симптоматики: возбуждения, бессонницы, бреда и галлюцинаций, потери сознания. Часто наблюдаются различные функциональные расстройства – тяжесть в эпигастрии, потеря аппетита, метеоризм, неустойчивый стул, желтушное окрашивание кожи, склер глаз и слизистых, боли в мышцах и суставах, аритмия, тахикардия, глухость тонов сердца, снижение АД, сосудистая и сердечная недостаточность.
Исходя из особенностей клинической картины, различают три формы долевой пневмонии: верхнедолевую, нижнедолевую и центральную.
- При верхнедолевой форме – течение заболевания тяжелое с ярко выраженной симптоматикой, гемодинамическими и неврологическими нарушениями
- При нижнедолевой форме – возникает псевдокартина «острого живота» с лихорадкой, ознобом и «ржавой» мокротой
- При центральной форме долевой пневмонии – воспалительный процесс развивается в глубине легочной паренхимы и имеет слабо выраженную симптоматику.
Осложнения
Легочные осложнения долевой пневмонии вызваны нарушением фибринолитической функции нейтрофилов. Они включают:
- абсцесс и гангрену легкого
- парапневмонический плеврит
- эмпиему плевры
Внелегочные осложнения возникают при распространении инфекции лимфогенным или гематогенным путем. К ним относятся:
- гнойный медиастинит и перикардит
- гнойный артрит
- перитонит
- абсцесс мозга
- гнойный менингит
- эндокардит с поражением аортального клапана
- развитие сердечной недостаточности.
Диагностика
Трудности ранней диагностики долевой пневмонии в современных условиях обусловлены достаточно многообразной клинической картиной заболевания и стертостью симптомов. Диагностика долевой пневмонии начинается с расспроса больного (наличие жалоб, факторов риска, сопутствующих заболеваний и т.д.) и его физикального обследования. Подозрение на долевую пневмонию должно вызвать наличие высокой лихорадки и других симптомов интоксикации, одышки, кашля, плевральных болей, цианоза губ и кончика носа.
- Физикальные данные. Диагностическими признаками долевой пневмонии при физикальном исследовании являются: наличие тахикардии и учащенного поверхностного дыхания; отставание грудной клетки на стороне поражения в акте дыхания; локальная болезненность грудной клетки; усиление голосового дрожания и бронхофонии, перкуторная тупость. При аускультации в случае долевой пневмонии выслушивается характерная инспираторная крепитация и шум трения плевры, позднее может определяться патологическое бронхиальное дыхание (жесткое или ослабленное везикулярное), влажные глухие или звучные мелкопузырчатые хрипы.
- Рентгенологические данные. Особое значение для подтверждения диагноза долевой пневмонии имеют результаты рентгенографии легких в 2-х проекциях: на рентгенограммах выявляется усиление легочного рисунка и неструктурность корня в зоне поражения в начале заболевания; однородные сегментарные очаги инфильтрации на периферии легочных полей на 4-6 день.
- Лабораторные данные. При исследовании периферической крови больного с долевой пневмонией отмечаются лейкоцитоз со сдвигом формулы влево (в очень тяжелых случаях – лейкопения), увеличение СОЭ, гиперфибриногенемия. Выявить возбудителя долевой пневмонии помогает посев мокроты на микрофлору с определением чувствительности к антибиотикам.
Дифференциальная диагностика долевой пневмонии необходима с острым холециститом, язвой желудка или 12-пертной кишки, острым аппендицитом или панкреатитом (при острых болях в различных отделах живота); с инфарктом легкого (при длительном кашле и отделении кровянистой мокроты); бронхоэктатической болезнью, геморрагическим трахеобронхитом, туберкулезом и бронхогенным раком легкого (при кровохарканье).

КТ ОГК. Правосторонняя верхнедолевая пневмония.
Лечение долевой пневмонии
Антибиотикотерапия
В лечении долевой пневмонии ведущую роль имеет антибиотикотерапия, которую необходимо начать сразу, не дожидаясь результатов бакпосева мокроты, используя эмпирический метод с учетом резистентности возбудителя к наиболее употребляемым препаратам. При внебольничной долевой пневмонии используют аминопенициллины (ампициллин, тикарциллин), фторхинолоны III поколения (ципрофлоксацин, офлоксацин), иногда при тяжелом течении заболевания и непереносимости пенициллинов – макролиды и цефалоспорины III – IV поколения.
При госпитальной долевой пневмонии в схему лечения включают пенициллины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды (иногда в комбинации друг с другом или с заменой одного на другой). Продолжительность антибиотикотерапии зависит от степени тяжести и характера течения долевой пневмонии, адекватности и своевременности проводимого лечения, темпов нормализации состояния больного, динамики лабораторных, рентгенологических показателей и может составлять от 7-10 до 14–21 дней.
Вспомогательное лечение
В остром периоде долевой пневмонии показан постельный режим, обильное теплое питье и полноценное питание. Дополнительно при долевой пневмонии проводится противовоспалительная терапия, прием жаропонижающих, антигистаминных препаратов, муколитиков, иммуностимуляторов. Назначают физиотерапевтические процедуры: лекарственный электрофорез (с кальцием хлоридом, гиалуронидазой), УВЧ, лекарственные ингаляции, массаж грудной клетки и ЛФК.
Лечение осложнений
Лечение ОДН при долевой пневмонии включает по показаниям: ИВЛ, лечебную бронхоскопию, оксигенотерапию. При наличии инфекционно-токсического шока проводят стабилизацию АД, коррекцию метаболического ацидоза и микроциркуляторных нарушений, инфузионную терапию, ингибирование протеолитических ферментов.
Прогноз и профилактика
Прогноз долевой пневмонии определяется наличием факторов риска развития осложнений (дети до 5 лет и пожилые люди, лица с тяжелыми сопутствующими заболеваниями, снижение иммунитета, бактериемия и др.). Исход благоприятен при своевременном обращении к пульмонологу, адекватной терапии, а также у молодых пациентов без сопутствующей патологии. Более длительное лечение долевой пневмонии требуется при поражении более чем одной доли легкого, а также у пациентов с сопутствующими заболеваниями (ИБС, ХОБЛ, гепатит) или страдающих алкоголизмом.
Мерами профилактики долевой пневмонии могут служить закаливание, физическая активность, предупреждение переохлаждения и стрессов, санация очагов хронической инфекции.
Источник
Правостороннее воспаление занимает ведущее место по частоте обнаружения
В статье рассказано о пневмонии средних долей легких. Описаны причины возникновения заболевания и основные симптомы.
Пневмония — одно из самых частых поражений дыхательной системы. Правосторонняя среднедолевая пневмония — это поражение средней доли, которая есть только в правом легком. Встречается такая форма заболевания нечасто.
Как возникает
Пневмония — это воспалительный процесс в легком, вызванный различными факторами. Чаще всего наблюдается пневмония инфекционного происхождения, вызванная вирусами, бактериями, грибами. Реже пневмония бывает аспирационной, возникающей из-за попадания желудочного содержимого в легкие при рвоте.
В зависимости от условий заражения выделяют два вида заболевания:
- Внебольничная.
- Внутрибольничная.
Развитию именно правосторонней пневмонии способствуют некоторые особенности строения. Легкое справа имеет три доли, правый среднедолевой бронх самый узкий и длинный. Заболевание начинает развиваться, когда микробы из нижних долей поднимаются и размножаются в средних долях.
Симптоматика
Проявления патологии практически не отличаются от симптомов воспаления левого легкого. Единственным отличием является локализация боли с правой стороны грудной клетки.
Симптомы правосторонней пневмонии могут различаться в зависимости от этиологии и тяжести течения воспалительного процесса:
- повышение температуры от субфебрильных до высоких значений;
- озноб, лихорадка;
- вялость, общая слабость;
- кашель, выделение мокроты с примесью крови;
- одышка;
- бледность и цианоз кожных покровов;
- нарушение сна;
- отсутствие аппетита;
- головные боли;
- боли в груди.
Вирусное воспаление чаще всего не вызывает высокой температуры, она достигает отметки 37,5 градусов. При бактериальной форме пневмонии симптоматика более выраженная.
Головная боль и общая слабость — одни из проявлений воспаления легких
Диагностика
Пневмония средней доли правого легкого достаточно сложно диагностируется при обычном осмотре. Средняя доля прикрыта другими, поэтому при перкуссии и аускультации сложно обнаружить изменения.
Процесс диагностирования основывается на клинических, инструментальных и лабораторных методах обследования:
- Врач-пульмонолог изучает историю болезни, опрашивает пациента о времени заболевания и интенсивности проявления симптомов. Проводит физикальный осмотр — оценивает дыхательную функцию и прослушивает легкие. На воспалительный процесс указывают ослабление везикулярного дыхания, притупление легочного звука, мелкопузырчатые хрипы.
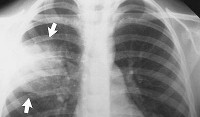
- Рентген грудной клетки (на фото). Проводится рентгенография в прямой и боковой проекциях. На рентгенограмме выявляется равномерное затемнение.
- Общий и биохимический анализ крови. Для пневмонии характерны изменения состава крови, снижение уровня гемоглобина, лейкоцитоз, ускорение СОЭ.
- Микробиологическое исследование мокроты. Проводится посев на питательные среды для установления вида возбудителя заболевания.
Если данных для установления диагноза недостаточно, проводится КТ, которая определяет степень поражения легких. Это самый информативный метод исследования, но цена процедуры достаточно высока.
Правосторонняя среднедолевая пневмония на рентгенограмме
Дифференциальная диагностика
Иногда пневмонию необходимо отличать от других заболеваний, имеющих похожую клиническую картину:
- Бронхит. Общее состояние при бронхите намного легче. Лихорадка не превышает 38*С. Основной жалобой пациентов является сухой или влажный кашель. При аускультации выслушивается жесткое дыхание, сухие хрипы. На рентгенограмме патологических изменений нет.
- Туберкулез. Заболевание может протекать скрыто или с явной клинической симптоматикой. В развернутой стадии состояние пациентов тяжелое, наблюдается длительная лихорадка с большими перепадами температуры. Характерен кашель с большим количеством мокроты, возможны прожилки крови. На рентгенограммах обнаруживаются очаги различной локализации и размеров.
- Абсцесс легкого. Тяжелое состояние, сопровождающееся сильной лихорадкой. Человека беспокоит кашель с отхождением зловонной мокроты, боли в грудной клетке. На рентгенограмме видна полость с уровнем жидкости.
Дифференциальная диагностика необходима для определения тактики лечения пациента.
Принципы терапии
Неосложненные формы пневмонии лечатся амбулаторно.
Показаниями для госпитализации являются:
- тяжелое течение воспалительного процесса;
- возраст пациентов старше 65 лет и дети до 3 лет;
- тяжелая внелегочная патология;
- другие очаги инфекции;
- признаки осложнений.
Если амбулаторное лечение в течении 3 дней не дало положительных результатов и состояние ухудшается, пациент также подлежит госпитализации. Лечение пневмонии проводится комплексно, оно включает в себя медикаментозную терапию, вспомогательные методы, диетотерапию, соблюдение постельного режима.
Медикаментозное
Для лечения воспаления легкого в первую очередь должны использоваться лекарственные препараты.
Таблица. Медикаментозное лечение пневмонии:
| Группа препаратов | Лечебный эффект | Инструкция по применению |
| Антибиотики — Флемоклав. Цефтриаксон, Левофлоксацин | Обладая широким спектром действия, препараты подавляют рост и размножение бактерий, прекращают воспалительный процесс. | Чаще всего применяются внутрь в виде таблеток, при тяжелом течении заболевания показано внутримышечное введение препаратов. |
| Отхаркивающие — Амброксол, Бронхобос | Обладают свойством разжижать мокроту, что облегчает ее выведение из легких. | Применяют внутрь в виде таблеток и растворов, также может использоваться в виде ингаляций. |
| Жаропонижающие — Парацетамол, Аспирин | Устраняют лихорадку. | Применяют в виде таблеток, у детей в виде сиропов и свечей. |
| Витамины — Аскорутин, Ревит | Способствуют повышению защитных свойств организма. | Применяют внутрь в виде таблеток. |
Прописывая тот или иной препарат, врачи учитывают тип возбудителя, наличие противопоказаний и непереносимости для пациента, степень тяжести болезни.
Немедикаментозное лечение
Для предотвращения развития осложнений, устранения беспокоящих симптомов, ускорения выздоровления применяют вспомогательные методы терапии. К таким методам относят физиотерапию, массаж, дыхательную гимнастику. Их начинают применять сразу же после стабилизации состояния пациента с помощью медикаментов.
Таблица №2. Вспомогательные методы лечения:
| Методы лечения | Описание |
| Дыхательная гимнастика Дыхательные упражнения по методу Стрельниковой | При выполнении упражнений отмечается улучшение вентиляции легких, снабжение кислородом кровеносной системы. Быстрее восстанавливаются функции дыхания и ускоряется процесс выздоровления. Существует много авторских методик дыхательной гимнастики. О наиболее эффективных можно узнать из видео в этой статье. |
| Массаж Сеансы массажа при пневмонии показаны почти каждому пациенту | Массаж позволяет устранить застойные явления в легких, улучшает отток мокроты, ускоряет рассасывание очага инфекции. Выделяют несколько видов массажа, применяемых при пневмонии: точечный, сегментарный, вибрационный, вакуумный, дренажный. Сеансы массажа проводятся строго при нормальной температуре тела и хорошем самочувствии пациента. Сеанс длится не более 15 минут. Лечебный курс составляет 10-15 сеансов. |
| Физиопроцедуры Методы физиотерапии определяются лечащим врачом в индивидуальном порядке | Физиолечение способствует устранению очагов воспаления и отеков. Физиотерапия положительно влияет на укрепление иммунитета, оказывает бактериостатическое воздействие. Если нет противопоказаний ( сердечная и легочная недостаточность, новообразования, высокая температура, гнойные очаги, заболевания крови) пациенту назначают магнитотерапию, ингаляции, электрофорез, УВЧ, индуктотермию, ультрафиолетовое облучение. В домашних условиях можно применять различные компрессы, парафиновые аппликации на грудную клетку. Это поможет быстрее избавиться от остаточных признаков болезни. |
Кроме вышеназванных методов немедикаментозного лечения, большое значение имеет диета. В рацион питания пациента должны быть включены нежирное мясо и рыба, крупы, яйца, печень, свежие овощи и фрукты, молочные продукты, орехи, сухофрукты, свежая зелень. Эти продукты содержат все витамины и микроэлементы, необходимые в борьбе с болезнью.
Питание при пневмонии должно быть разнообразным
Правосторонняя среднедолевая пневмония имеет благоприятный прогноз при условии ранней диагностики, комплексного лечения и выполнения всех рекомендаций лечащего врача.
Источник
