Союз педиатров клинические рекомендации пневмония

Глубокоуважаемые коллеги!
В соответствии с Федеральным законом от 25 декабря 2018 г. № 489-ФЗ «О внесении изменений в статью 40 Федерального закона «Об обязательном медицинском страховании в Российской Федерации» и Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» по вопросам клинических рекомендаций» клинические рекомендации в настоящее время определяются в качестве документа, содержащего основанную на научных доказательствах структурированную информацию по вопросам профилактики, диагностики, лечения и реабилитации.
Данным Федеральным законом определен переходный период до 31 декабря 2021 года, необходимый для пересмотра и утверждения клинических рекомендаций в соответствии с вводимыми законопроектом нормами. Утвержденные клинические рекомендации будут содержать параметры, отражающие правильность выбора методов диагностики и лечения на основе принципов доказательной медицины. Применение клинических рекомендаций позволит медицинским работникам определить тактику ведения пациента с конкретной нозологией на всех этапах оказания медицинской помощи.
Клинические рекомендации будут использованы как основа для разработки остальных регламентирующих процесс оказания медицинской помощи документов, в том числе стандартов и порядков оказания медицинской помощи, а также критериев оценки качества оказания медицинской помощи. Таким образом, по окончании переходного периода будет создана целостная система управления качеством медицинской помощи, основанная на клинических рекомендациях, учитывающих лучшие мировые практики.
Министерством здравоохранения Российской Федерации издан ряд приказов, регламентирующих работу по формированию клинических рекомендаций:
1. Приказ Минздрава России от 28.02.2019 № 101н «Об утверждении критериев формирования перечня заболеваний, состояний (групп заболеваний, состояний), по которым разрабатываются клинические рекомендации». В настоящее время данный перечень размещен на сайте Министерства здравоохранения Российской Федерации https://www.rosminzdrav.ru/poleznye-resursy/nauchno-prakticheskiy-sovet;
2. Приказ Минздрава России от 28.02.2019 № 102н «Об утверждении Положения о научно-практическом совете Министерства здравоохранения Российской Федерации»;
3. Приказ Минздрава России от 28.02.2019 № 103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации»;
4. Приказ Минздрава России от 28.02.2019 № 104н «Об утверждении порядка и сроков одобрения и утверждения клинических рекомендаций, критериев принятия научно-практическим советом решения об одобрении, отклонении или направлении на доработку клинических рекомендаций либо решения об их пересмотре».
Согласно приказу Минздрава России от 28.02.2019 № 103н «Медицинские профессиональные некоммерческие организации разрабатывают проекты клинических рекомендаций и организуют их общественное обсуждение, в том числе с участием научных организаций, образовательных организаций высшего образования, медицинских организаций, медицинских профессиональных некоммерческих организаций, их ассоциаций (союзов), указанных в части 5 статьи 76
Федерального закона N 323-ФЗ, а также посредством размещения в информационно-телекоммуникационной сети «Интернет».
Согласно приказу Минздрава России № 102н от 28.02.2019 г., после разработки клинические рекомендации далее будут рассматриваться Научно-практическим советом Минздрава России и одобряться, отклоняться либо направляться на доработку в соответствии со сроками и критериями, регламентированными приказом Минздрава России 104н.
При положительном решении научно-практического совета Минздрава России клинические рекомендации утверждаются профессиональными некоммерческими организациями.
В связи с вышеуказанным, сообщаем вам о начале разработки медицинской профессиональной некоммерческой организацией Союз педиатров России клинических рекомендаций по заболеваниям, состояниям (группам заболеваний, состояний), включенным в Перечень, по которым должны быть разработаны/актуализированы клинические рекомендации. Соответствующее уведомление о разработке направлено в установленной форме в Министерство здравоохранения Российской Федерации.
Сообщаем также, что формирование рабочих групп будет осуществляться в сотрудничестве с медицинскими профессиональными некоммерческими организациями по соответствующим профилям и включать, в том числе, специалистов, оказывающих медицинскую помощь пациентам взрослой возрастной категории.
Союз педиатров России широко привлекает к формированию клинических рекомендаций профессиональные сообщества, а также научные, образовательные организации и общественность.
| Президент Союза педиатров России, Главный внештатный детский специалист по профилактической медицине Минздрава России, Академик РАН Л.С. Намазова-Баранова | Почетный Президент Союза педиатров России, Главный внештатный специалист педиатр Минздрава России, Академик РАН А.А. Баранов |
Источник
Воспаление легких является наиболее опасным заболеванием среди инфекционных болезней органов дыхания. Пневмонии чаще подвержены взрослые люди, однако данное заболевание может развиваться у детей, поэтому родители должны знать симптомы, причины болезни, клинические рекомендации по лечению пневмонии у детей, чтобы своевременно обратиться за помощью к опытному врачу-терапевту или пульмонологу.
В Москве ежедневно в течение 24 часов принимает пациентов с различными заболеваниями Юсуповская больница. На ее территории расположена клиника терапии, где осуществляется лечение пациентов с различными заболеваниями в области кардиологии, пульмонологии, сомнологии, гастроэнтерологии и других сферах. В клинике терапии Юсуповской больницы штат опытных врачей помогает пациентам совершеннолетнего возраста.

Пневмония у детей: рекомендации по выявлению и основные симптомы
Легкие выполняют в организме важную функцию, они обеспечивают газообмен и дыхание, участвуют в регуляции температуры тела, выведении токсинов, очищении крови. При возникновении воспаления в легких данный процесс отражается на работе других органов, поэтому симптомы пневмонии у детей разнообразны:
- отказ от еды, постоянное чувство жажды;
- одышка при незначительных нагрузках;
- кашель, который по мере прогрессирования заболевания усиливается, становится влажным;
- повышенная температура тела до +39˚С;
- синюшность или бледность кожных покровов;
- кряхтящее дыхание;
- неравномерный подъем грудной клетки при дыхании.
Опытные врачи, разрабатывающие клинические рекомендации по лечению пневмонии у детей, рекомендуют родителям незамедлительно обращаться к врачу-терапевту при появлении первых симптомов. Опасность пневмонии заключается в том, что многие люди при первых симптомах ошибочно принимают ее за простуду, кроме этого, заболевание при отсутствии лечения может привести к тяжелым последствиям.
В клинике терапии Юсуповской больницы опытный медицинский персонал круглосуточно готов к приему пациентов. Врачи-пульмонологи, работающие в Юсуповской больнице, знают, насколько важно выявить заболевание на ранней стадии и своевременно начать лечение.
Диагностика пневмонии у детей
При появлении первых симптомов пневмонии у детей, клинические рекомендации по лечению которой разработаны достаточно подробно, родителям рекомендуется обратиться к врачу-терапевту. Вы можете обратиться в Юсуповскую больницу, где ребенок будет обследован без очередей с использованием современного диагностического оборудования.
Врач-терапевт при симптомах, схожих с признаками пневмонии, прослушивает хрипы и шумы в грудной клетке. После этого больному назначается рентгенография, которая считается наиболее достоверным методом, позволяющим определить локализацию очага воспаления. При рентгеновском исследовании врач-терапевт получает снимок, на котором изображена пораженная воспалением область.
Исследования крови и мокроты позволяют специалистам выявить, жизнедеятельностью какого микроорганизма обусловлено воспаление. Данные анализы важны для выбора тактики лечения и определения лекарственных средств, которые эффективны в определенном случае. Пневмония у детей, рекомендации по лечению которой разрабатываются всемирной организацией здравоохранения, может быть выявлена по снижению уровня гемоглобина, увеличению в крови числа лейкоцитов.
Рекомендации по лечению пневмонии у детей от врачей-пульмонологов Юсуповской больницы
В Юсуповскую больницу принимаются пациенты возраста 18+. Клинические рекомендации по лечению пневмонии известны врачам-терапевтам и пульмонологам Юсуповской больницы. Для получения эффективного результата пациентов должны лечить в условиях стационара. Лечение детей в домашних условиях допускается в том случае, когда у родителей есть возможность соблюдать правила стационарного лечения.
В клинике терапии Юсуповской больницы для каждого пациента разрабатывается индивидуальная комплексная программа лечения. При составлении плана терапии учитываются следующие факторы:
- возраст;
- самочувствие пациента;
- особенности заболевания;
- предполагаемый возбудитель пневмонии.
Клинические рекомендации по лечению пневмонии у детей основываются на назначении антибиотиков. В первые дни применения лекарственных препаратов лечащий врач-терапевт внимательно следит за их действием. При отсутствии эффекта выполняется корректировка плана терапии. При затрудненном отхождении мокроты ребенку назначаются отхаркивающие средства. Кроме этого комнату, где находится больной, необходимо регулярно проветривать при отсутствии ребенка.
В палатах клиники терапии Юсуповской больницы созданы условия для комфортного пребывания ребенка при лечении пневмонии. С маленькими пациентами постоянно взаимодействует медицинский персонал, который отслеживает их самочувствие и выполняет пожелания больных. При пневмонии у детей клинические рекомендации соблюдаются врачами-терапевтами Юсуповской больницы в полном объеме, поэтому риск развития осложнений сокращается до минимума.
Если у Вас наблюдаются симптомы, схожие с проявлениями пневмонии, запишитесь на прием к врачу-терапевту Юсуповской больницы по телефону. При личном посещении клиники терапии, входящей в состав Юсуповской больницы, Вам проведут диагностику разработают план лечения и дадут рекомендации по лечению пневмонии.
Источник
- 2019 Pneumonia (hospital-acquired): antimicrobial prescribing NICE guideline [NG139]
Врачебные рекомендации по оказанию медицинской помощи подросткам и детям с пневмонией, симптомы которой развились через 48 часов после госпитализации.
Рекомендуется назначить антибиотики с учетом:
- тяжести симптомов или признаков,
- количества дней, проведенных в стационаре до появления симптомов пневмонии,
- риска развития осложнений (например, при сопутствующей патологии – тяжелое поражение легких или иммуносупрессия),
- данных о антибиотикорезистентности,
- сведений о недавнем приеме антибиотиков,
- результатов микробиологического исследования, включая наличие бактерий с множественной лекарственной устойчивостью,
- наличия контакта с учреждением здравоохранения или социальной помощи до текущей госпитализации,
- риска побочных эффектов применения антибиотиков широкого спектра действия, направленных, например на Clostridium difficile.
Начать лечение антибиотиками следует как можно скорее (в течение 4 часов) после установления диагноза пневмонии и в течение 1 часа, если есть подозрение на сепсис и выявлены критерии высокого риска сепсиса (см. NICE guideline on sepsis).
После готовности результатов микробиологического исследования необходимо рассмотреть адекватность назначения антибиотиков и, если это необходимо, заменить на антибиотик узкого спектра действия на основании полученных результатов. Рекомендуется консультация с микробиологом, если симптомы болезни не улучшаются, а быстро ухудшаются или выявлена антибиотикорезистентность.
Антибиотикотерапия для детей и подростков
Антибиотик1 | Доза и продолжительность курса2 |
Дети до 1 мес | |
Антибиотик выбора (с учетом мнения специалиста и особенностей микрофлоры) | |
Дети 1 мес. и старше | |
Пероральный антибиотик первого ряда при легких и умеренных симптомах и признаках, без высокого риска резистентности3 (руководствоваться микробиологическими результатами, если они имеются) | |
Ко-амоксиклав | 1 мес. -11 мес. , 0.5 мл/кг из 125/31 суспензии 3р/сут. – 5 дней затем оценка состояния пациента4 12 мес. – 5 лет, 10 мл из 125/31 суспензии 5 3 р/сут. или 0.5 мл/кг из 125/31 суспензии 3 р/сут. – 5 дней, затем оценка состояния пациента4 6 лет – 11 лет, 10 мл из 250/62 суспензии 3 р/сут. или 0.3 мл/кг из 250/62 суспензии 3 р/сут. – 5 дней, затем оценка состояния пациента4 12-17 лет, 500/125 мг 3 р/сут. – 5 дней, затем оценка состояния пациента4 |
Альтернативный пероральный антибиотик 3, если имеется аллергия на пенициллин или невозможно применить ко-амоксиклав | |
Кларитромицин | 1 мес. – 11 лет:
|
При тяжелом течении госпитальной пневмонии, наличие симптомов сепсиса, а также при высоком риске антибиотикорезистентности рекомендовано внутривенное введение антибиотиков первого ряда.3 Выбор антибиотиков основывается на рекомендациях специалистов по микробиологии и данных о локальной резистентности. Через 48 час. рекомендуется повторно оценить состояние пациента и, если возможно, перевести на пероральные антибиотики, длительность в общей сложности 5 дней, затем повторная оценка и коррекция терапии.4 | |
Пиперациллин с тазобактамом | 1 мес.- 11 лет:
12 – 17 лет:
|
Цефтазидим | 1 мес – 17 лет:
|
Цефтриаксон | 1 мес. – 11 лет (до 50 кг):
9 – 11 лет (50 кг и более):
12 – 17 лет:
|
При подозрении или подтверждении MRSA добавляем антибиотики | |
Тейкопланин1 | 1мес:
2 мес. – 11 лет:
12 – 17 лет:
|
Ванкомицин1 | 1 мес. – 11 лет:
12 – 17 лет:
|
Линезолид1,8 (только по рекомендации специалиста, если нельзя назначить ванкомицин) | 3 мес. – 11 лет:
12 – 17 лет:
|
| |
Если у пациента, не имеющего высокий риск резистентности к антибиотикам, симптомы пневмонии развились в течение 3-5 дней после госпитализации, следуйте рекомендациям NICE guideline on community-acquired pneumonia.
Источник
Выполнение подходящих клинических рекомендаций для лечения пневмонии является важнейшим вопросом в сфере педиатрии, поскольку пневмония составляет более трех четвертей легочных болезней у детей 1-7 лет.
В статье рассмотрим клинические рекомендации при выявлении, диагностике и лечению пневмонии у детей разных возрастных групп. В заключении приведем список ссылок на объемные документы от авторитетных институтов здравоохранения.
Что провоцирует воспаление легких?
Легкие человека выполняют, помимо дыхательной, ряд других важных функций: помогают стабилизировать температуру тела, количество водного компонента в крови, наравне с кожей выполняют функцию фильтра, способствуют выводу продуктов распада из организма.
Любое повреждение, даже если оно не имеет отношения к дыхательной системе человека, закономерно отражается на легких через общее снижение иммунитета в результате травмы, отравления, стресса. Выполнять функцию фильтра и снабжать кислородом кровь получается уже не столь эффективно – и болезнетворные агенты из окружающей среды попадают в легкие, и у ребенка развивается воспаление легких.
Большинство случаев инфекционных воспалений легочной ткани провоцируются бактериальными патогенами, а у несовершеннолетних до 6-7 лет – вирусами и пневмококками, которые отличаются значительной устойчивостью и заразностью. Существуют и другие причины.
Обратите внимание! Заболевание может возникнуть и после пребывания малыша в помещениях с искусственной вентиляцией, или если в помещении находится кондиционер скапливающиеся в шлангах и уголках кондиционера безвредные, в большинстве, для взрослых микроскопические грибы и легионелла могут стать причиной пневмонии у маленького гражданина.
Тяжесть перенесенного заболевания и его последствий зависят от нескольких немаловажных факторов, таких как: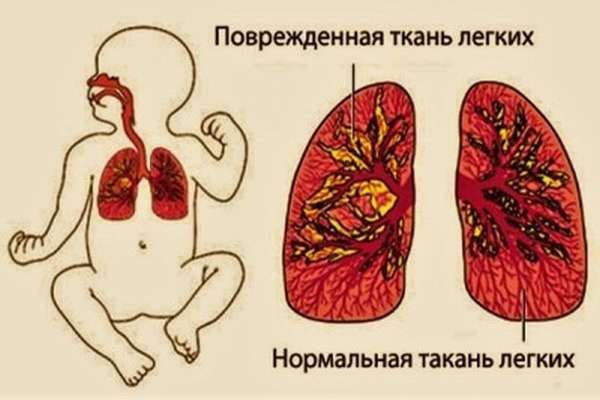
- Обширность и площадь пораженной легочной ткани.
- Возраст. У детей возрастом от полугода до 3 лет наблюдается наиболее тяжелое течение заболевания вследствие анатомических особенностей дыхательной системы, которые исчезают, как только малыш подрастет.
- Условия, в которых ребенок приобрел заболевание. Внебольничная пневмония согласно педиатрической статистике легче протекает и быстрее исчезает. Внутрибольничная пневмония протекает тяжелее вследствие возможности заражения устойчивыми к антибиотикам штаммами бактерий.
- Иммунитет.
Стандарты лечения в педиатрии
Рассмотрим поочередно внебольничную и внутрибольничную пневмонию.
Внебольничная
Внебольничная пневмония развивается в течение 2-3 суток и сопровождается лихорадкой, одышкой и кашлем, как правило, с выделением мокроты. Наличие изменений в легких хорошо просматривается на рентгенограмме. Имеет бактериальную природу, хотя и не исключает присутствия вирусных частиц, понизивших иммунитет и спровоцировавших пневмонию.
Обратите внимание! Для первичного определения возможности развития бактериальной инфекции достаточно оценить поведение ребенка и его внешний вид, так как показания термометра не позволяют оценить степень интоксикации организма.
Следует обратить также особое внимание на признаки, помогающие внешне определить бактериальную инфекцию:
- Резкое нарушение обычного поведения,
- Снижение уровня активного времяпровождения,
- Крики в ответ на мягкие прикосновения,
- Сонливость,
- Отказ от пищи и воды,
- Избегание света,

В амбулаторных условиях детям протоколы лечения Минздрава постулируют назначение амоксициллина и макролида.
Согласно клиническим рекомендациям, амоксициллин эффективно борется с большинством патогенных бактериальных агентов, вызывающих пневмонию.
Стандартами лечения пневмонии у детей допустимо сочетания амоксициллина в сочетании с азитромицином и кларитромицином, которые обладают не только широким спектром действия, а и влияют на внутриклеточно расположенные микроорганизмы.
Общая длительность терапии не должна составлять менее 15 дней (антибиотикотерапии, как правило, 7-14 дней), преждевременный отказ от приема препаратов чреват частыми рецидивами из-за приобретения болезнетворными микроорганизмами устойчивости к тем или иным препаратам.
Внутрибольничная
Внутрибольничное воспаление легочной ткани имеет такой же инкубационный период, как и внебольничное воспаление, однако характеризуется тем, что на момент попадания ребенка в стационар в организме отсутствовал возбудитель, следовательно, он был получен именно в стационаре.
Будьте внимательны! Ребенок, находящийся в стационаре после операции имеет приблизительно 23%-ую вероятность приобрести воспаление легочной ткани. Этому способствует и низкий иммунитет ребенка, являющийся следствием стресса и недостатка веса.
Признаками внутрибольничной пневмонии у детей являются:
- Лихорадка,
- Увеличение количества мокроты и трахеального аспирата, а также изменение их цвета, вязкости,
- Усиление кашля или одышки,
- Гипертермия,
- Увеличение частоты сердечных сокращений,
- Дыхательная и сосудистая недостаточность,
Особенности при внутрибольничной пневмонии
Для подтверждения диагноза пульмонологи-педиатры руководствуются рекомендуемыми стандартами лечения критериями, такими как: лихорадка, гнойная бронхиальная секреция, кашель, хрип.
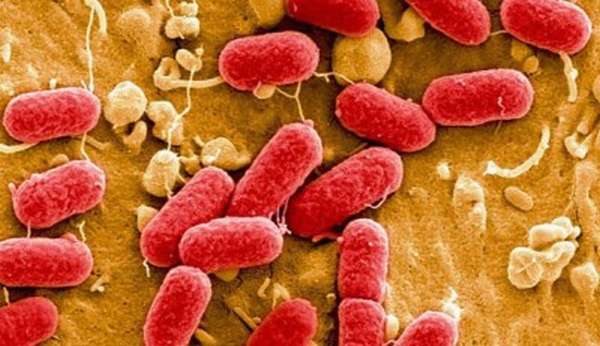 Факт внутрибольничного воспаления легочной ткани подтверждается рентгенограммой и посевом мокроты или аспирата из бронхов на бактерии, в которых с вероятностью в 70% обнаруживается синегнойная палочка, амеба, кишечная палочка (на картинке справа).
Факт внутрибольничного воспаления легочной ткани подтверждается рентгенограммой и посевом мокроты или аспирата из бронхов на бактерии, в которых с вероятностью в 70% обнаруживается синегнойная палочка, амеба, кишечная палочка (на картинке справа).
С вероятностью 30% – устойчивый штамм золотистого стафилококка.
Полимеразной цепной реакцией на вирусную пневмонию в пробах мокроты и инфильтрата могут быть обнаружены вирусы гриппа, цитомегаловируса.
Протокол лечения внутрибольничного воспаления легких постулирует применение цефалоспоринов новейшего поколения, эффективно уничтожающих синегнойную палочку (цефтазидим, цефепим). Также возможно сочетание цефалоспоринов с ингибитор-устойчивыми пенициллинами, фторхинолонами. Оксациллин, клавулановая кислота борются с золотистым стафилококком, вориконазол – с грибками.
На начальных этапах педиатрия рекомендует антибиотики вводить внутривенно. При положительной динамике и исчезновении симптомов возможен внутримышечный ввод препарата. На заключительном этапе разрешен пероральный прием лекарств. Рекомендуемый курс антибиотиков должен составлять не менее 21 суток.
Рекомендуем также изучить статью о лечении пневмонии у детей.
Полезное видео
Предлагаем вам посмотреть по нашей теме длинную лекцию Белорецкого Б.З., кандидата медицинских наук и доцента кафедры анестезиологии и реаниматологии:
Список ссылок на протоколы лечения
Ниже приведен список важных ссылок на клинические рекомендации (протоколы лечения) детской пневмонии от различных учреждений. Среди них: федеральные структуры, Всемирная Организация Здравоохранения и другие институты, к рекомендациям которых стоит прислушаться.
- Клинические рекомендации федерации педиатров СНГ по лечению пневмонии у детей
- Список федеральных клинических рекомендаций Министерства Здравоохранения РФ
- Методические указания по лечению воспаления легочной ткани у детей до 7 лет
- Стандарты лечения пневмонии у детей
- Протоколы и статьи о пневмонии
- Клинические рекомендации оказания медпомощи детям с пневмококковой инфекцией
Загрузка…
Источник
