Снижение слуха на фоне отита

Воспаление органа слуха, называемое отитом, сопровождается болезненной симптоматикой – внутренние ткани отекают, появляется боль и шум в ушах, снижается слух.
Если дискомфорт и отечность проходят по мере лечения, то снижение слуховых функций нередко сохраняется после полного выздоровления. Разберемся, почему так происходит и как восстанавливается слух после отита.
Причины снижения слуха после отита
Отит представляет собой воспалительное заболевание наружного, среднего или внутреннего уха. В зависимости от локализации и тяжести патологического процесса наблюдаются различные нарушения, среди которых снижение слуха занимает не последнее место.

Причин для данного явления может быть много:
- перфорация барабанной перепонки;
- втяжение мембраны;
- скопление воспалительного экссудата во внутренних структурах;
- отечность слизистых оболочек слухового прохода;
- повреждение слуховых косточек и нервов;
- наличие серной пробки;
- опухолевые новообразования в среднем ухе.
Но чаще всего слух снижается из-за недолеченного гнойного отита и присутствия очага инфекции внутри органа слуха.
Кратковременная глухота после отита – остаточное явление, проходящее быстро по мере восстановления слуховых функций.
Длительное ухудшение слуха, не поддающееся лечению, требует особого внимания. Медицинская норма временной тугоухости после перенесенного отита составляет от двух до четырех недель. Если по истечении этого времени симптом не проходит, следует обратиться к врачу и пройти диагностику. Особенно важно обнаружить причину проблемы у ребенка во избежание осложнений.

Особенности детской тугоухости
Острый отит – одно из самых частых заболеваний у малышей до 3-летнего возраста. По статистике около 80% деток хотя бы раз в жизни перенесли данную патологию. Распространенность обусловлена низкой иммунной защитой организма и особенностями строения органа слуха.
У ребенка евстахиева труба, соединяющая носоглотку с внутренним ухом, гораздо шире и короче, чем у взрослых. Слизистые более чувствительны к патогенной микрофлоре, попадающей вовнутрь из верхних дыхательных путей. А именно так чаще всего происходит заражение отитом – в качестве вторичной реакции на ОРВИ, грипп, тонзиллит, корь, аденоидит. Болезнетворные микроорганизмы при чихании, сморкании легко попадают из носоглотки в ушко, вызывая воспаление.
Отечность тканей и скопление гнойного экссудата в барабанной полости, изменяют давление, что, в свою очередь, приводит к нарушению звуковосприятия и ощущению заложенности.
Дальше разберемся, что делать, если после отита плохо слышит ухо.
«Часто слышу вопрос от родителей: может ли ребенок оглохнуть от отита? Временное снижение слуха наблюдается практически у всех детей. Правильное лечение и уход позволяют быстро восстановиться без последствий. Но в некоторых случаях, когда присутствует перфорация мембраны или поражение нервных окончаний, возможно развитие стойкой тугоухости. Без специальной терапии, а иногда и слухопротезирования не обойтись».
Татьяна Синичкина, детский отоларинголог

Подходы к лечению
Восстановлению слуха после отита нужно уделять особое внимание. Даже незначительное нарушение, если его пропустить, может привести к серьезным осложнениям. Поэтому терапия обычно направлена не только на купирование инфекционного процесса, но и на предупреждение рецидивов и проблем со слухом.
Подход к лечению кардинально разнится в зависимости от индивидуальной клинической картины. Если на лицо острое воспаление наружного уха, то слуховые функции возвращаются в полной мере после устранения отечности.
С заболеваниями среднего и внутреннего отделов все обстоит сложнее. В патологический процесс вовлекаются важные ушные структуры, отвечающие за восприятие и передачу звуков: барабанная перепонка, евстахиева труба, улитка, нервы. Их повреждение опасно возникновением нейросенсорной тугоухости.
Частичная глухота на постоянной основе требует комплексных мер, включающих медикаментозную терапию, физиопроцедуры, хирургические методики и даже рецепты народной медицины.

Традиционные методы лечения
Лечение потери слуха при отите на начальном этапе включает общие рекомендации по купированию воспаления и сопутствующих нарушений. Взрослым и детям назначаются следующие группы препаратов:
- антимикробные ушные капли для очищения слухового канала;
- противовоспалительные средства, в частности НПВС, с целью купирования воспаления;
- назальные капли для снятия отечности со слизистой носоглотки;
- антибиотики широкого спектра действия для подавления вредной микрофлоры;
- антигистаминные лекарства при развитии аллергической реакции;
- витаминные комплексы и иммуномодуляторы, повышающие защитные силы организма.
Если проблемы со слухом сохраняются после устранения воспалительного процесса и ликвидации очага поражения, применяются дополнительные физиотерапевтические методики:
- продувание ушных раковин по методу Политцера;
- массаж триггерных точек;
- ионо- и электрофорез;
- механотерапия барабанных перепонок;
- лазеротерапия;
- специальная гимнастика.
На фоне подобного лечения слух после отита восстанавливается в течение месяца, максимум трех.

Если консервативная терапия оказывается малоэффективной, а слуховая дисфункция остается, стоит задуматься о хирургическом решении проблемы. В зависимости от диагноза используются:
- лазерное шунтирование при скоплении экссудата в барабанной полости;
- мирингопластика для устранения значительной перфорации мембраны;
- тимпанопластика при необходимости протезирования слуховых косточек;
- вживление электродов в лабиринт в случае нарушения проводимости импульсов к мозгу.
Запущенная и необратимая тугоухость предполагает использование слуховых аппаратов.
Народная медицина
При снижении слуха после отита допускается применение рецептов народной медицины, но только после консультации с отоларингологом. Хорошую вспомогательную роль оказывают простые домашние процедуры:
| Лечебное средство | Способ приготовления |
| Капли из алоэ | Из нескольких листиков растения выдавить сок, смешать с равным количеством чистой воды. Закапывать по 5 капель в больное ухо дважды в день, закрывать ватным тампоном. |
| Чесночные ушные капли | Раздавить очищенный зубчик чеснока, добавить 2 ст. л. оливкового масла. Капать в ухо один раз в день. |
| Отвар из аира | 1 ст. л. измельченного корня аира проварить в 300 мл воды на протяжении 20 минут. Отцеженный отвар пить по чайной ложке перед каждым приемом пищи. |
| Медовые турунды | Смешать в равных пропорциях натуральный жидкий мед и облепиховое масло. Скрутить небольшую турунду со стерильного бинта, обмокнуть в готовой смеси, аккуратно вставить в слуховой проход на ночь. |
| Компресс из прополиса | Натереть на мелкой терке кусочек прополиса, залить 10 г спирта, оставить настаиваться на 10 дней. Смачивать ватный диск в готовой настойке и прикладывать к заложенному ухо на 1-2 часа перед сном. |

Вернуть ушам хорошую слышимость и избавиться от тугоухости помогает самомассаж ушной зоны:
- примите удобное положение, лучше всего сидячее;
- положите ладони на уши;
- постукивайте легкими прикосновениями пальцев по ушной раковине на протяжении 30-40 секунд;
- прижмите руки плотно к ушам и через полминуты резко отпустите.
Повторяйте упражнение по 10 раз ежедневно до наступления видимых улучшений.
Несмотря на то, помогло от отита или нет домашнее лечение, консультация врача и комплексная терапия патологии обязательны. Халатное отношение к проблеме может лишить острого слуха и снизить качество жизни, особенно, если речь идет о ребенке.
Подведем итоги: особенности восстановление слуха после отита

Если взрослый человек или тем более ребенок плохо слышит после перенесенного отита, это повод обратиться на консультацию к отоларингологу. Временная заложенность на фоне воспаления проходит за считанные дни, а длительная тугоухость является поводом для беспокойства.
Обычно назначается комплексная терапия, которая включает антибактериальные и противовоспалительные препараты, физиопроцедуры, а в тяжелых случаях – хирургическое вмешательство. Современные подходы к лечению позволяют быстро восстановить слух и предупредить серьезные осложнения отита.
Источник
Комментарии
Опубликовано в журнале:
« Практика педиатра » № 1, 2020, стр. 3-6
А.С. Пискунова, врач сурдолог-оториноларинголог ГБУЗ «Детская городская поликлиника № 125»
Департамента здравоохранения г. Москвы
Резюме. Экссудативный средний отит остается актуальной проблемой детской оториноларингологии и является одной из самых частых причин снижения слуха у детей в возрасте от 2 до 7 лет. В данной статье описаны особенности этиологии и течения экссудативного среднего отита, рассмотрены современные возможности диагностики и тактика лечения данного заболевания.
Ключевые слова: экссудативный средний отит, снижение слуха, лечение, дети
Summary. Exudative otitis media remains one of the most pressing problems of pediatric otorhinolaryngology and is one of the most common causes of hearing loss in children aged 2 to 7 years. This article describes the features of the etiology and course of exudative otitis media, considers modern diagnostic capabilities and treatment tactics for this disease.
Key words: kids, intestinal infection, probiotic, Hilak forte
Экссудативный средний отит (ЭСО) – негнойный средний отит, характеризующийся присутствием экссудата в полостях среднего уха, медленно нарастающей тугоухостью (звукопроводящего или смешанного типа), отсутствием болевого синдрома и дефекта барабанной перепонки [1, 2, 3].
Распространенность ЭСО составляет у детей первого года жизни – до 35%, 3-5 лет – 10-30, 6-7 лет -3-10, 9-10 лет – 1-3%. ЭСО является наиболее частой причиной снижения слуха в возрасте от 2 до 7 лет, которое при массовых осмотрах обнаруживается у 30,2% детей [4]. Исследования зарубежных авторов подтверждают самостоятельное разрешение большинства случаев ЭСО, остальные пациенты нуждаются в лечении [5]. С учетом клинической картины течения данного заболевания основной жалобой является снижение слуха, что отражается на качестве жизни пациентов.
Принято считать, что данная патология наиболее характерна для детей [6]. В детском возрасте этот процесс чаще двусторонний (86%), а у взрослых – односторонний (70%) [7].
Проблема ЭСО на сегодня остается одной из самых актуальных в детской оториноларингологии и занимает важное место в структуре причин тугоухости [8].
Пусковой механизм развития ЭСО – дисфункция слуховой трубы, развивающаяся на фоне механической обструкции, зияния глоточного устья слуховой трубы или рефлюкса из полости носоглотки.
Причины возникновения ЭСО в детском возрасте целесообразно разделить на общие и местные. Общие причины включают уменьшение общей иммунной реактивности, аллергизацию, специфические заболевания, снижающие иммунитет, системные заболевания, сопровождающиеся нарушением мукоцилиарного клиренса, экологические факторы, инфекционные заболевания. К местным причинам относятся нарушение вентиляционной функции слуховой трубы вследствие гипертрофии аденоидных вегетаций или течения воспалительного процесса в носоглотке, ротоглотке, полости носа и околоносовых пазухах; врожденная узость слуховой трубы, гипертрофия трубных миндалин, вялость тубарных мышц, образования в носоглотке, рубцы после ранее перенесенных оперативных вмешательств, расщелина мягкого нёба, зияние глоточного устья слуховой трубы, рефлюкс слизи из носоглотки и т.д.
В настоящее время в детском возрасте принято выделять острый (до 3 недель), подострый (3-8 недель) и хронический ЭСО (длительность заболевания более 8 недель) [1]. Острый ЭСО у детей чаще встречается на фоне вирусных или бактериальных инфекций верхних дыхательных путей. Нередко после купирования катаральных явлений, вызвавших дисфункцию слуховых труб из-за отека близлежащих к глоточному устью евстахиевой трубы тканей (например, лимфоидной ткани носоглотки), ЭСО разрешается самостоятельно через короткий временной период. Однако течение ЭСО может затянуться и перейти в подострую форму.
Существуют три наиболее распространенные теории этиологии и патогенеза ЭСО: 1) «hydrops ex vacuo», согласно которой в результате развития отрицательного давления в полостях среднего уха образуется транссудат; 2) экссудативная теория, объясняющая образование экссудата в барабанной полости в результате воспалительных изменений слизистой оболочки среднего уха; 3) секреторная, указывающая на возникновение факторов, которые способствуют гиперсекреции слизистой оболочки среднего уха. Фактически указанные теории могут рассматриваться как звенья единого процесса, отражающего различные стадии течения хронического воспаления [1].
Наиболее существенным в классификации ЭСО является выделение стадий болезни, формирующихся в соответствии с патогенезом.
Патогенетически выделяют четыре стадии течения ЭСО:
- катаральную (до 1 мес.);
- секреторную (1-12 мес.);
- мукозную (12-24 мес.);
- фиброзную (более 24 мес.) [9].
В детском возрасте ЭСО нередко имеет бессимптомное течение, в связи с чем родители несвоевременно обращаются за квалифицированной медицинской помощью, что приводит к развитию осложнений в виде образования спаечных процессов в среднем ухе и стойкого снижения слуха. Последнее часто становится единственным симптомом ЭСО в детском возрасте, причем замечают его родители, так как ребенок 2-5 лет обычно на снижение слуха не жалуется. Таким образом, ЭСО нередко становится случайной находкой, особенно при одностороннем процессе.
Родители часто объясняют необычное поведение ребенка индивидуальными чертами характера, невнимательностью, непослушанием, слабым развитием, в то время как в действительности у него нарушен акустический контакт с окружающим миром. У школьников младших классов снижение слуха может проявляться неправильными ответами на уроках. Старшие дети, как правило, сами замечают, что плохо слышат. Они жалуются также на периодическое покалывание в ушах, ощущение давления в них или указывают, что хорошо слышат собственный голос (аутофония). Ухудшение слуха у них может быть связано с положением головы [10].
Комплексное обследование детей с ЭСО включает стандартный осмотр ЛОР-органов, эндоскопическое исследование полости носа и носоглотки, отоскопию, акустическую импедансометрию, отоакустическую эмиссию (ОАЭ), тональную пороговую аудиометрию (если позволяет возраст ребенка), компьютерную томографию височных костей по показаниям.
При отоскопии у пациентов с катаральной стадией ЭСО чаще всего отмечается втяжение барабанной перепонки, при пневмоотоскопии – ограничение ее подвижности, изменение цвета от мутного до розового, укорочение светового конуса. Экссудат за барабанной перепонкой не определяется. При тональной пороговой аудиометрии пороги воздушного звукопроведения не превышают 20 дБ, костное звуковосприятие в норме. На тимпанограмме, как правило, определяется тип «С» с отклонением пика в сторону отрицательного давления до 200 мм вод. ст. (рис. 1).
Рис. 1. Вариант тимпанограммы тип С
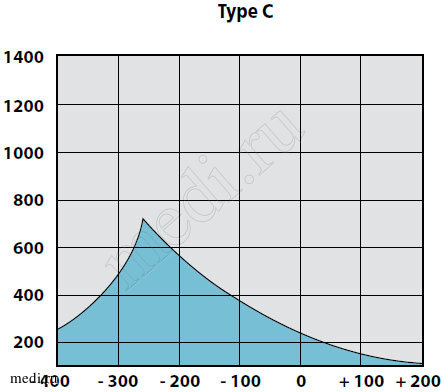
У детей с секреторной стадией ЭСО при отоскопии определяются утолщение барабанной перепонки, ее втяжение в верхних отделах, иногда с цианотичным оттенком, выбухание в нижних квадрантах. На аудио-грамме выявляется повышение порогов воздушного звукопроведения до 20-40 дБ. При акустической импедансометрии всегда определяли тип «В» и отсутствие акустических рефлексов (рис. 2).
Рис. 2. Вариант тимпанограммы тип В
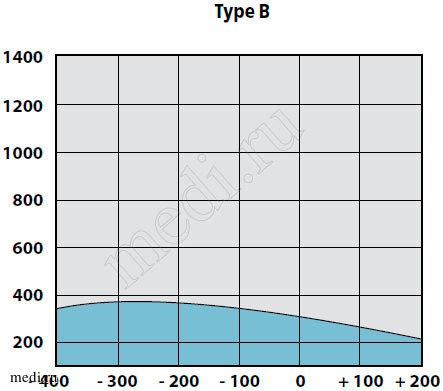
При эндоскопии носоглотки у детей с ЭСО наблюдается гипертрофия аденоидных вегетаций II—III ст., нередко блокирующих устья слуховых труб, пролабирующих в хоаны.
В лечении ЭСО применяют консервативные и хирургические методы. Хирургическое лечение в большинстве случаев рекомендуется при неэффективности консервативной терапии и при сроках заболевания 24 недели и более [11, 12].
К консервативным методам лечения относятся: активное наблюдение, оральное или топическое применение стероидных препаратов, антибиотиков, деконгестантов, продувание слуховых труб; к хирургическим: парацентез, шунтирование (установка вентиляционной трубки) с одновременной аденотомией или без нее, миринготомия, хирургия среднего уха.
Активное наблюдение (active observation) – это метод регулярного осмотра пациента, включающий оценку слуха и лингвального развития. При использовании этого метода лечение не назначают, но пациент постоянно находится под контролем лечащего врача. Несмотря на то что пациент получает регулярные консультации, право выбора и ответственность за принятые решения в отношении лечения остаются за пациентом или родителями (если пациент несовершеннолетний). Ранее данный метод носил название «динамическое наблюдение» или «выжидательная тактика».
Продувание слуховых труб представляет собой метод, при котором евстахиеву трубу (соединяющую среднее ухо и носоглотку) открывают за счет повышения давления в полости носа. Техника данного метода заключается в проведении воздуха под давлением в среднее ухо посредством евстахиевой трубы для выравнивания давления и эвакуации секрета из барабанной полости [13]. Это может быть достигнуто путем форсированного выдоха с закрытым ртом и носом, продувания слуховых труб по Политцеру, катетеризации слуховых труб. Последний метод применяют у детей редко в связи с техническими сложностями у данной возрастной категории.
Антибиотики, антигистаминные препараты, деконгестанты назначают в каждом случае индивидуально. Стероидные препараты (системные или топические) используются для скорейшей эвакуации секрета и восстановления нормального функционирования составляющей цепи воздушной проводимости [14].
Кроме того, при ЭСО у детей оправданы применение препаратов, обладающих мукорегулирующим действием и улучшающих мукоцилиарный клиренс; эндоуральный электрофорез с йодистым калием; пневмомассаж барабанных перепонок; кинезитерапия для восстановления функции слуховой трубы.
Миринготомия (парацентез, тимпанотомия) – это хирургическое вмешательство, при котором производят разрез барабанной перепонки с лечебно-диагностической целью. Разрез длиной несколько миллиметров выполняют специальной иглой (имеющей копьевидное лезвие) на задне-нижней части барабанной перепонки. Таким образом, возможно введение лекарственных препаратов в среднее ухо [5].
Шунтирование барабанной полости (тимпаностомия, установка вентиляционных трубок) является хирургическим вариантом лечения ЭСО и, как правило, применяется при повторном наполнении барабанной полости экссудатом при отсутствии эффекта после неоднократной тимпанотомии. Метод заключается в установке вентиляционных трубок в барабанную перепонку для восстановления давления и улучшения оттока экссудата и позволяет осуществить транстимпанальное введение различных лекарственных препаратов. В последующем вентиляционные трубки удаляются самопроизвольно в течении 6 месяцев – 1 года или их удаляют хирургическим путем в те же сроки. Контроль осуществляется путем повторной аудиометрии и тимпанометрии через 2 недели – 1 месяц после удаления вентиляционных трубок.
Во многих странах у детей при выявлении ЭСО в протокол обследования входит эндоскопия носоглотки для определения степени гипертрофии лимфоидной ткани (аденоидов). При наличии закупорки лимфоидной тканью устья слуховых труб показана аденотомия. В ряде случаев этой операции бывает достаточно для полного восстановления слуха и нормального функционирования структур барабанной полости. Дополнительно пациентам с гипертрофией трубных миндалин показано проведение их эндоскопической коррекции с помощью электрохирургического аппарата. В некоторых случаях, чаще у взрослых, проводят более радикальные оперативные вмешательства на среднем ухе в целях санации барабанной полости [15].
Таким образом, ЭСО – это полиэтиологическое заболевание среднего уха, в этиопатогенезе которого ключевую роль играет дисфункция слуховой трубы. Выбор тактики диагностического обследования и лечения зависит от возраста пациента и длительности заболевания. Ведение больных с ЭСО в зависимости от стадии процесса показывает высокую эффективность лечения детей с указанной патологией. В случае неэффективности консервативного ЭСО одномоментно с хирургической санацией (или коррекцией структур) носоглотки под эндоскопическим контролем показано проведение миринготомии. Шунт при этом устанавливается в случае получения вязкого экссудата и при отсутствии возможности его полностью эвакуировать.
ЛИТЕРАТУРА
- Детская оториноларингология: Руководство для врачей / Под ред. М.Р. Богомильского, В.Р. Чистяковой. Т. 1. М.: Медицина, 2005.
- Дмитриев Н.С. Экссудативный средний отит // Оториноларингология: Национальное руководство / Под ред. В.Т. Пальчуна. М.: ГЭОТАР-Медиа, 2008. С. 553-565.
- Савенко И.В., Бобошко М.Ю., Лопотко А.И., Цвылева И.Д. Экссудативный средний отит. СПб., 2010.
- Коваленко С.Л. Исследование слуха у детей дошкольного возраста на современном этапе // Российская оториноларингология. 2009. № 4. С. 69-74.
- Surgical management of otitis media with effusion in children // Clinical Guideline. 2008. No. 2. P. 10-11.
- Милешина Н.А. Возрастные особенности экссудативного среднего отита (диагностика, лечение, отдаленные результаты): Автореф. дисс. … канд. мед. наук. М., 1994.
- Тарасов Д.И., Федорова О.К., Быкова В.П. Заболевания среднего уха: Руководство для врачей. М.: Медицина, 1988.
- Тарасова Г.Д. Кондуктивная тугоухость у детей (системный подход к патогенезу, диагностике, лечению и профилактике): Автореф. дисс. … д-ра мед. наук. М., 1999.
- Дмитриев Н.С., Милешина Н.А., Колесова Л.И. Экссудативный средний отит у детей: Методические рекомендации. М., 1996. № 96/2.
- Преображенский Н.А., Гольдман И.И. Экссудативный средний отит. М.: Медицина, 1987.
- Berkman N.D., Wallace I.F., Steiner M.J. et al. Otitis media with effusion: Comparative effectiveness of treatments // Comparative Effectiveness. 2013. Vol. 101. P. 10-14.
- Hesham A., Hussien A., Hussein A. Topical mitomycin C application before myringotomy and ventilation tube insertion: Does it affect the final outcome? // Ear, Nose and Throat Journal. 2012. Vol. 91. No. 8. P. 45-49.
- Perera R., Glasziou P., Heneghan C. et al. Autoinflation for hearing loss associated with otitis media with effusion // Cochrane database of systematic reviews, 2013. DOI: 10.1002/14651858. CD006285.pub2.
- Simpson S.A., Lewis R., van der Voort J., Butler C.C. Oral or topical nasal steroids for hearing loss associated with otitis media with effusion in children // Cochrane database of systematic reviews, 2011. Iss. 5. DOI: 10.1002/14651858.CD001935. pub2.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
