Следы на коже от пролежней
Содержание
Опрелости и пролежни: в чем разница
Как распознать, на какой стадии повреждения кожи
Причины появления
Лечение пролежней на разных стадиях
Опрелости: как лечить в зависимости от степени
Опрелости и пролежни
У тяжелобольных людей, особенно лежачих, со временем изменяется состояние кожного покрова, уменьшается уровень выработки коллагена и жиров, что приводит к повышению чувствительности, истончению и сухости. При этом кожа легко травмируется и долго заживает, а отсутствие должного ухода и воздушных ванн провоцирует появление раздражения и присоединение инфекций. Чаще всего в этих условиях у пациента и появляются опрелости и пролежни. Качественный уход за пациентами снижает вероятность развития кожных осложнений на 70%.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией:
- пролежни: изменение цвета кожи с чёткими границами, припухлость, мокнущие раны с быстрым поражением подлежащих тканей (при отсутствии своевременных мер по уходу и лечению); образуются в результате постоянного сдавливания мягких тканей и чаще всего локализуются на пятках, коленях, локтях, копчике, ягодицах и т.д. (локализация зависит от преимущественного положения пациента);
- опрелости: зудящее раздражение, жжение, болезненные ощущения, изменение цвета кожных покровов с размытыми границами, неприятный запах; чаще всего образуются в местах постоянного трения кожи, повышенной влажности и отсутствия воздухообмена: на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами.
Как распознать, на какой стадии повреждение кожи
Опрелости – воспалительный процесс, образующийся в результате постоянного контакта кожного покрова с сальным секретом, отсутствия гигиены, повышенной влажности и трения кожного покрова. В случае инфицирования и отсутствия ухода опрелости становятся хроническим заболеванием.
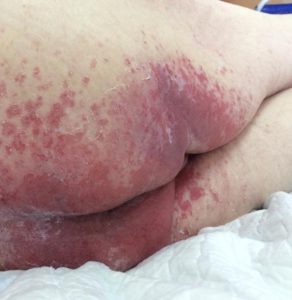
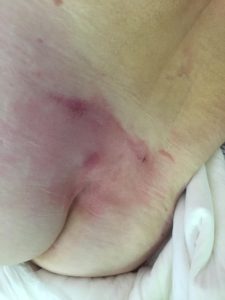
Опрелости в ягодичной области. Фото: ЦПП |
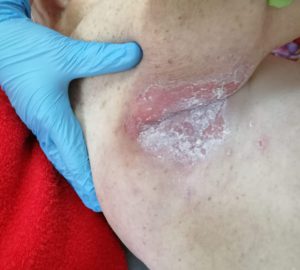
Опрелости в подмышечной впадине. Фото: ЦПП |
Выделяют 3 степени развития опрелостей:
1 степень – начальная: покраснение и зуд без видимых повреждений кожного покрова.
2 степень – поражения средней тяжести: кожные покровы повреждены (язвы), что сопровождается зудом и жжением.
3 степень – тяжелые поражения: глубокие незаживающие трещины, неприятный запах и увеличение площади поражения в сочетании с жжением и болевыми ощущениями.
Пролежни – это участки ишемии и некроза тканей, возникающие в результате сдавливания, сдвига или смещения их между скелетом человека и поверхностью постели.
Выделяют 4 стадии развития пролежней:
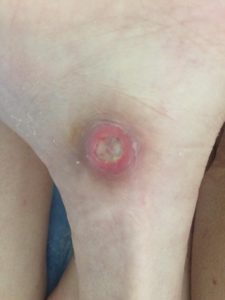
1 стадия – бледнеющее покраснение: бледный участок кожи или устойчивая гиперемия, не проходящая после прекращения давления; кожные покровы не повреждены; давление пальцем в центре зоны покраснения вызывает побледнение кожи, – это явление доказывает, что микрокровообращение не нарушено.
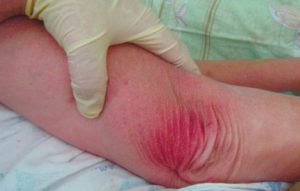
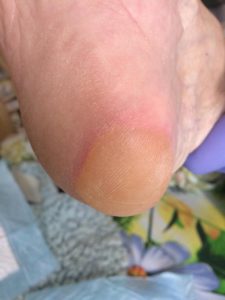
Пролежень 1 стадии на спине. Фото: ЦПП |
Пролежень 1 стадии. Фото: Центр ЕЦДО |
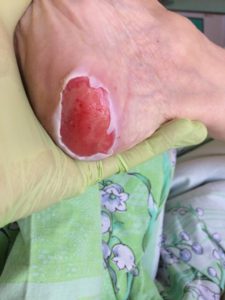
2 стадия – небледнеющее покраснение: цвет кожи – синюшно-красный, с чёткими краями; поверхностное нарушение целостности кожных покровов (потёртости, пузыри или плоский кратер) с распространением на подкожную клетчатку; обычно сопровождается болью.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 2 стадии. Фото: ЦПП |
3 стадия – повреждение кожи до мышечного слоя или с проникновением в мышцы: края раны хорошо отграничены, окружены отеком и покраснением; дно раны может быть заполнено жёлтым некрозом или красной грануляцией; могут быть жидкие выделения и болевые ощущения.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 3 стадии. Фото: ЦПП |
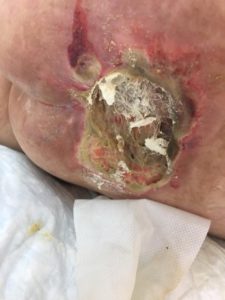
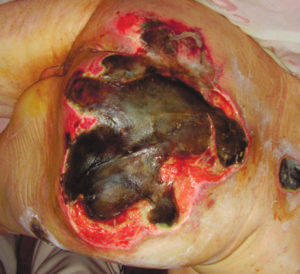
4 стадия – повреждение всех мягких тканей, видны сухожилия и кости: образуется много ям, которые могут соединяться; дно раны часто заполняется чёрным некрозом и черно-коричневыми массами распадающихся тканей.
Пролежень 4 стадии. Фото: ЦПП |
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО |
Причины появления
Опрелости и пролежни – первый признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный.
Основные причины появления опрелостей:
Внутренние:
- избыточная масса тела;
- повышенное потоотделение, недержание мочи;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.
Внешние:
- недостаточный уход;
Видео: Перемещение больного в постелиКак правильно подтянуть человека в постели и переместить его с одного края кровати на другой
- неблагоприятные условия окружающей среды: жаркая погода, плохо вентилируемая комната, где находится пациент;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Среди основных причин и факторов риска развития пролежней есть как обратимые (состояния и условия, которые поддаются коррекции), так и необратимые.
Обратимые:
- Внутренние: истощение/ожирение, ограничение подвижности, анемия, обезвоживание, сердечная недостаточность, гипотензия, недержание мочи и кала, боль.
- Внешние: плохой уход, неправильно подобранные средства и методы ухода, нарушение правил расположения больного в кровати или на кресле, несоблюдение техники перемещения, недостаток белка и аскорбиновой кислоты в питании (снижение или отсутствие аппетита), приём лекарственных препаратов (цитостатики, НПВС, гормоны), изменение микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость).
Необратимые:
- Внутренние: старческий возраст, терминальное состояние, неврологические нарушения (чувствительные, двигательные), изменение сознания (спутанность или выключение сознания).
- Внешние: предшествующее обширное хирургическое вмешательство продолжительностью более 2 часов, травмы.
Кстати, мы подготовили не один, а целую серию видеороликов о лечении и профилактике пролежней. Они короткие (от 7 до 20 минут) и наглядные. Чтобы посмотреть, переходите по ссылке.
Лечение пролежней на разных стадиях
Цель лечения пролежней – восстановление нормальных кожных покровов в области пролежня.
На 1 стадии важна профилактика прогрессирования процесса с использованием противопролежневых систем. Особое внимание нужно уделить уходу за пациентом, использовать защитные плёночные дышащие повязки (по типу “второй кожи”). Возможен лёгкий массаж здоровой ткани вокруг зоны покраснения – поглаживание по часовой стрелке, допустимо с активирующими средствами (это средства, улучшающие микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов; к таким средствам относятся специальные крема и гели с камфорой или гуараной, но ни в коем случае не камфорный спирт и ему подобные средства).
На 2 стадии проводится профилактика инфицирования раны: ее промывают стерильным физиологическим раствором комнатной температуры, накладывают прозрачные полупроницаемые плёнки, гидроколлоидные и пенистые повязки. Также важно предупреждение распространения процесса – для этого пациенту обеспечивается качественный уход, и используются противопролежневые системы.
На 3 стадии нужно очищать рану от экссудата и некротических масс (иссечение некротических тканей проводят хирургическим путем или растворяют некроз с помощью специальных гелевых повязок, промывают раны физ. раствором, при вторичной инфекции и наличии гнойных выделений – антибактериальными средствами (метронидазолом). Нужно обеспечить абсорбцию отделяемого и защитить от высыхания и инфицирования (используются атравматичные бактерицидные и абсорбирующие повязки: на основе пчелиного воска с бактерицидными свойствами, гидрогелевые, на основе альгината кальция – что может служить и кровеостанавливающим средством). После необходима стимуляция процесса заживления (для чистых ран) и в дальнейшем – качественный уход и использование противопролежневых систем.
На 4 стадии применимы мероприятия 3-й стадии в сочетании (при необходимости) с профилактикой и остановкой кровотечения (для чего применяются атравматичные повязки, местно – раствор этамзилата и аминокапроновой кислоты, альгинат кальция).
Существует большое количество современных повязок, все они делятся на два типа:
- Система последовательного воздействия на рану получила название (от англ. – время), так как экономит время и материальные средства. Она основана на применении повязок для лечения во влажной среде. Гидроактивные повязки воздействуют на раневую ткань на молекулярном уровне, предотвращая развитие хронического воспаления в ране, связанного с высокой протеазной активностью тканей и низкой активностью факторов роста, что характерно для пролежней 3 и 4 стадии. Использование повязок, длительно создающих и поддерживающих сбалансированную влажную раневую среду, способствует ускорению образования грануляционной ткани;
- Повязки на основе САПа (суперабсорбирующиго полимера) очищают хроническую рану в 2,5 раза быстрее по сравнению с увлажняющим (гидроактивным) гелем. Внутри повязки может содержаться антисептик, инактивирующий всю патогенную флору. При этом сухая рана увлажняется, при наличии же избытка жидкого отделяемого оно поглощается одной и той же гидрофильной губчатой повязкой, защищенной гидроактивным гелевым контактным слоем. Баланс жидкости отлажен настолько, что такие повязки могут применяться как на этапе грануляции, так и эпителизации, до её завершения.
Опрелости: как лечить в зависимости от степени
Основой лечения опрелостей, как и лечения пролежней, является качественный уход.
1 степень: необходимо регулярно очищать кожу пациента, обеспечивая ей возможность “дышать”. Также целесообразно заменить постельное и нательное белье на бесшовные изделия из мягких и натуральных тканей, пересмотреть рацион питания и температуру пищи (еда должна быть тёплой, не горячей) для уменьшения потоотделения; орошать поражённые участки настоем коры дуба, ромашки, шалфея или череды; после орошения дать коже хорошо высохнуть и припудрить детской присыпкой или картофельным крахмалом или нанести средства с цинком или аргинином тонким слоем до полного впитывания.
2 степень: при сохраняющихся мерах по уходу необходимо использовать мягкие нетравмирующие антисептические растворы (хлоргексидин, риванол и т. д.) и средства для восстановления эпидермиса (декспантенол, бепантен); для снятия зуда, уменьшения воспаления и подсушивания кожи используются антигистаминные средства, а также мази или пасты (Лассара, Теймурова, Деситин).
3 степень: мероприятия должны быть направлены на предотвращение развития инфекционного процесса, снятие болезненных ощущений и уменьшение воспаления. Подход в лечении аналогичен 3-й стадии лечения пролежней.
Опрелости и пролежни на начальном этапе развития легко поддаются лечению, и при надлежащем уходе состояние кожного покрова восстанавливается полностью.
Надо помнить, что главным фактором предотвращения появления пролежней и опрелостей, а также основой их лечения, служит своевременный и тщательный уход за тяжелобольным человеком.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Благодарим за подготовку статьи специалистов АНО «Самарский хоспис» Парфенову Татьяну Анатольевну и Осетрову Ольгу Васильевну.
В статье использованы иллюстрации, в том числе, из методических пособий Учебного Центра ЕЦДО.
Источник
Пролежни или язвенное поражение кожи у обездвиженных пациентов – это повреждения кожи и подлежащих тканей в результате длительного давления на кожу. Эту патологию довольно сложно лечить, развивается она быстро.
Что такое пролежни у лежачих больных?
Наиболее подвержены риску пациенты, которые длительное время пребывают в вынужденном лежачем положении. Пролежни чаще всего возникают на коже, которая покрывает кости – это пятки, голеностопные суставы, бедра и копчик.
Пролежни могут быть и у людей, которые длительное время используют инвалидную коляску в связи с состоянием здоровья и долго находятся в одном положении.
Причины пролежней
Пролежни возникают из-за давления на кожу вышележащих тканей. Это ограничивает приток крови и нарушает иннервацию.
Факторы риска развития пролежней
- Постоянное давление. При длительном лежании кожа и подкожные ткани попадают в “ловушку”, так как расположены между костью и другой твердой поверхностью – кроватью или инвалидным креслом. Сила сдавливания больше, чем давление в мелких кровеносных сосудах. По капиллярам, т.е. сосудам малого диаметра, к тканям поступают кислород и питательные вещества. Без этих необходимых компонентов жизнедеятельность клеток кожи нарушается, и они в результате погибают. Такая ситуация нередка в анатомических областях без прослойки жира и мышц, где кость покрыта кожей. Частые места возникновения пролежней: области позвоночника, копчика, лопаток, бедер, пяток и локтей.
- Трение. Возникает, когда кожа движется по какой-то поверхности. Это может произойти при смене положения, движении пациента. Трение делает хрупкую, тонкую кожу более восприимчивой к повреждению. Процесс интенсивнее идет на влажной поверхности.
- Разнонаправленное движение. Например, такая ситуация возникает, если сильно приподнят головной конец кровати и пациент “съезжает” вниз. В этом случае идет смещение копчика вниз, но кожа над ним стоит на месте, а по сути движется в обратном направлении. Такой вид смещения тканей повышает риск их повреждения из-за микротравм сосудов.
Классификация пролежней
По степени тяжести выделяют 4 стадии пролежней :
1 стадия. Целостность кожи не нарушена. Есть видимое покраснение в месте пролежня, от прикосновения кожа не приобретает светлого оттенка. По сравнению со здоровыми тканями кожа более чувствительна, тверда, прохладна или горяча.
2 стадия. Возникает повреждение наружного слоя (эпидермиса) и расположенной под ним дермы. Рана неглубокая, розоватого или красноватого цвета. Повреждение может иметь вид волдыря, заполненного жидкостью или лопнувшего.
3 стадия. Это глубокая рана, в которой видна подкожная жировая клетчатка. Сама язва выглядит как кратер, дно ее покрыто мертвой тканью желтоватого цвета. В процесс вовлечены соседние участки кожи.
4 стадия. Массивное повреждение тканей. Рана может достигать мышц, сухожилий, кости. Её дно желтоватое или темное, покрыто коркой. Повреждение захватывает новые участки здоровой кожи.
Симптомы пролежней
Трудно устанавливать стадию пролежней, если поверхность прикрыта омертвевшей тканью и глубину поражения оценить невозможно. Косвенные признаки тяжелых пролежней:
- окрашивание кожи в фиолетовый или бордовый цвет без повреждения самой кожи
- волдырь, наполненный кровянистым содержимым
- площадь под пролежнем болезненная, твердая или, наоборот, мягко-податливая
- понижение или, наоборот, повышение температуры кожи над пролежнем
- у людей с темной кожей – появление блестящих участков на коже либо или изменения её тона.
Локализация пролежней
При использовании инвалидного кресла типичными считают пролежни на ягодицах, пролежни на копчике, а также в местах соприкосновения задней части рук и ног с твердыми элементами кресла.
Для лежачих пациентов характерны пролежни:
- на пятках, лодыжках, под коленями
- на спине и бокам головы
- плечах и лопатках
- ободках ушей
- на бедрах, нижней части спины, копчике.
Диагностика пролежней
Оценку повреждениям кожи дает врач. При расспросе он узнает историю заболевания, длительность пребывания в вынужденном положении. При осмотре оценивает:
- размер и глубину повреждения
- наличие кровотечения, жидкости или мертвых масс тканей в ране
- запах (гнилостный, кисловатый и т.д.)
- возможность распространения на здоровые ткани, инфицирование.
Так как пролежни имеют характерный вид, то дополнительных исследований обычно не нужно. При необходимости могут быть назначены:
- клинический анализ крови
- посев содержимого раны для выявления бактериальной либо грибковой инфекции
- исследование образца ткани под микроскопом при подозрении на озлокачествление процесса.
Лечение пролежней
На первой и второй стадиях при правильном уходе выздоровление наступает менее чем за месяц, а на 3-4 стадиях – более.
Из-за сложности ухода за пациентом в лечении могут участвовать:
- врач, который составляет общий план лечения
- медсестра, имеющая опыт в обработке ран и уходе за пациентом с пролежнями
- социальный работник, который помогает наладить взаимодействие между членами семьи и помочь в уходе за пациентом
- физиотерапевт, организующий двигательную активность
- диетолог
- хирург, ортопед, пластический хирург – в зависимости от того, нужна ли операция.
В самом лечении есть несколько методов:
Уменьшение давления на ткани. Этого можно достичь:
• репозиционированием, т.е. сменой положения тела. Пациенту нужно регулярно придавать правильные и разные позы. Использующим инвалидную коляску рекомендуют сдвигать центр тяжести тела каждые 15 минут. Полностью менять положение стоит каждый час, для этого необходима помощь извне. Лежачим пациентам менять положение тела нужно каждые 2 часа. Если пациент может двигать руками, над кроватью крепят подвесные трапециевидные держатели над кроватью. В подъёме больному ассистирует помощник, тянущий за жгут из простыни.
• использованием поддерживающих матрасов, подушек, специальных кроватей. Они помогают сохранять правильную позу, попеременно снижая давление на уязвимые части тела. В инвалидной коляске применяют валик. Вспомогательные подушки для пациентов могут быть наполнены водой, пеной или воздухом. Необходимо подобрать тот вариант, который соответствует телосложению, состоянию и уровню подвижности. Особо эффективны надувные матрасы с геометрией, периодически меняющейся под управлением программы.
Очистка и перевязка раны. Уход для скорейшего заживления включает:
• очищение. Для предотвращения инфекции важно содержать кожу в чистоте. Если кожа не повреждена, ее нужно осторожно промыть водой с мягким мылом, затем просушить. Для открытых ран используют стерильный физиологический раствор.
• перевязку со специальными гелями, растворами, пенками и покрытиями. Они помогают держать рану увлажненной, а окружающую кожу – сухой. Повязка создает барьер для защиты ран от инфицирования. Выбор препарата зависит от размера и глубины раны, наличия выделений, простоты смены повязки. Используют гидроколлоидные повязки – они содержат специальный гель, который стимулирует рост новых клеток кожи, сохраняя окружающие здоровые участки в сухости. Альгинатные повязки сделаны из морских водорослей и содержат соли натрия, кальция. Они стимулируют заживление. В состав мазей от пролежней иногда входят антибиотики. Их наносят непосредственно на раневую поверхность.
Удаление омертвевших тканей. Для заживления важно освободить рану от поврежденных и/или инфицированных нежизнеспособных тканей. Возможны:
- хирургическое удаление
- механическое удаление струей жидкости под давлением или с помощью ультразвуковых аппаратов
- аутолитическое растворение детрита с помощью естественных ферментов, метод предпочтителен для небольших, неинфицированных ран
- удаление лазером
- ферментативная обработка, когда используют химические растворители для тканей.
Обезболивание. Пролежни могут быть болезненными. В этом случае используют нестероидные противовоспалительные средства (ибупрофен, напроксен). Обычно препараты дают больным после хирургической обработки раны или после перевязки.
Антибиотикотерапия. При неэффективности местного лечения и инфицировании назначают антибиотики.
Лечение недержания кала и мочи. Загрязнение кожи выделениями провоцирует инфицирование. Для поддержания чистоты используют мочевые катетеры, ректальные трубки. Также важно обрабатывать здоровую кожу защитными лосьонами, часто менять дайперсы.
Уменьшение мышечного спазма. Обусловленное спастическими сокращениями мышц трение можно уменьшить, применяя расслабляющие мышечную ткань средства (миорелаксанты). Назначают диазепам, тизанидин, баклофен, дантролен.
Вакуум-дренирование. Рану очищают специальным устройством.
Хирургическое лечение с пластикой. Пролежни, которые нельзя вылечить консервативными методами, лечат оперативным путем. Это снижает риск инфицирования, озлокачествления, потери жидкости через рану. После иссечения тканей проводят реконструкцию с помощью жира, мышц, кожи, взятых из других участков организма.
Лечение народными средствами
Альтернативой хирургической обработке считают лечение путем подсадки в рану опарышей. Для этого используют специальных личинок мясных мух, выращенных в лабораторных условиях.
Опарыши питаются мертвыми тканями, не трогая здоровые, и выделяют в рану вещества, стимулирующие заживление. В начале терапии личинки помещают в рану, накрывают марлей и оставляют на несколько дней, затем удаляют. Метод достаточно отталкивающий, но в исследованиях он показал хорошие результаты.
Осложнения
- Сепсис, то есть проникновение инфекции в системный кровоток. Эта быстро прогрессирующая, угрожающая жизни патология может привести к полиорганной недостаточности.
- Флегмона – инфицирование кожи и мягких тканей. Основные симптомы – сильная боль, покраснение, отек. При повреждении нервных окончаний боли может не быть.
- Инфекция костей или суставов. Поражение суставов (септический артрит) приводит к разрушению хрящей. Повреждение костей (остеомиелит) нарушает функцию суставов и конечности.
- Развитие рака. Плоскоклеточный рак возникает в долго не заживающих, хронических ранах (язвах Маржолена). Этот тип рака агрессивен и требует хирургического лечения.
Профилактика
Изменение положения тела. Регулярная и частая смена позы – это самый эффективный метод профилактики. Если пролежни уже появились, регулярное перемещение поможет снизить давление на опасные зоны и стимулирует кожу к заживлению. Пациенту в инвалидной коляске желательно изменять положение каждые 15-30 минут. Лежачим пациентам нужно менять позу каждые 2 часа. Головной конец кровати должен быть поднят не более, чем на 30%, это предотвратит соскальзывание вниз. Если пациент полностью обездвижен, то рекомендуют найти помощника или сиделку. Эффективно применение противопролежневых матрасов и подушек, наполненных водой, воздухом или специальной пеной.
Правильное питание. Сбалансированная диета обеспечивает адекватное поступление белка, витаминов и минералов. Это помогает поврежденной коже быстрее восстановить свои функции. Если аппетита нет, то можно попробовать:
- Есть малыми порциями часто, до 6-8 раз в день. Питание должно быть по расписанию, а не по требованию. Это даст уверенность, что пациент получил достаточное количество калорий.
- Не пить много жидкости перед едой. Это дает ложное чувство сытости.
- При затруднении глотания можно использовать специальные питательные напитки, пищу в виде пюре или супов, детское питание.
- Для вегетарианцев важно найти альтернативу животному белку. Это могут быть арахисовое масло, йогурты, сыр, бобы, орехи, сливки.
Регулярная проверка состояния кожи. Если есть факторы риска, кожу нужно осматривать ежедневно для обнаружения слабо окрашенных областей. При повреждении нервных окончаний болей нет, поэтому осмотр делают, даже если никаких жалоб нет. Если пациент проводит осмотр самостоятельно, нужно использовать зеркало для того, чтобы проверить состояние кожи пяток, ягодиц, спины.
Прекращение курения. Это один из самых эффективных способов предупреждения пролежней. Курение снижает уровень кислорода в крови и ослабляет иммунитет.
Сохранение активности. Ограниченную мобильность считают ключевым фактором риска. Пациенту желательно двигаться, даже в малом объеме. Идеальными считают ежедневные физические упражнения по программе, разработанной реабилитологом или физиотерапевтом.
Источник