Сколько можно делать рентген при пневмонии
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Рентенография грудной клетки является наиболее информативным методом в диагностике пневмонии.
Можно ли обойтись без рентгеновского исследования легких при подозрении на пневмонию?
Рентгенография органов грудной клетки – стандарт диагностики пневмонии, обойтись без которого можно только в случае, если нет физической возможности его проведения (например, в районных участковых и сельских больницах). Однако пренебрежение рентгенографией может сослужить больному плохую службу – может оказаться, что назначенное лечение неверно, а пациента несколько месяцев безуспешно лечили стандартными антибиотиками от туберкулеза легких или опухоли.
Каковы показания к рентгенографии органов грудной клетки при пневмонии?
Показанием к проведению рентгенологического исследование служат следующие симптомы пневмонии: кашель с отделением мокроты, лихорадка, озноб, а также изменения в анализах крови. Повторные рентгеновские снимки легких необходимы в процессе лечения для контроля его эффективности, в конце – для того, чтобы судить о выздоровлении, и через некоторое время после окончания лечения – для наблюдения и выявления остаточных изменений в легких и окружающей их плевре.
Противопоказания к проведению исследования
Абсолютных противопоказаний для рентгенографии не имеется вовсе – исключением является беременность, особенно ее первый триместр. В том случае, если риск осложнений для матери в случае отказа от процедуры больше, чем риск негативного воздействия ионизирующей радиации на плод, исследование проводится, а область живота и таза беременной пациентки при этом тщательно экранируется (закрывается фартуком, не пропускающим рентгеновские лучи).
Как часто можно делать рентген?
Сейчас допустимой нормой облучения считается величина 4-5 мЗв в год. Некоторая часть этого облучения приходится на природные источники радиации (воздух, воду, почву, вдыхаемый радон и т.д.). На сегодня в России не рекомендовано превышать дозу 1 мЗв в год, полученную в результате медицинских исследований. Учитывая, что при однократной рентгенографии легких организм подвергается облучению величиной от 0,3 мЗв (в случае цифровой рентгенографии) до 3,0 мЗв (при использовании более старой – пленочной), безопасными можно считать в среднем до 3 исследований в год (цифровая РГ) и одно-единственное, если речь идет о пленочной.
Однако при пневмонии рентгеновское исследование проводится гораздо чаще – это правильно, ведь своевременное выявление осложнений и эффективный контроль лечения гораздо важнее, чем боязнь получить несколько «лишних» доз ионизирующей радиации.
Признаки пневмонии на рентгеновском снимке
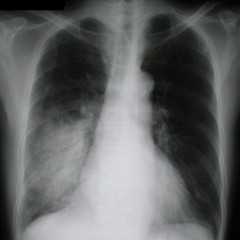
Признаки пневмонии на рентгенограмме не слишком специфичны, т.е. могут иметь место и при других заболеваниях. Достоверным признаком пневмонии является затемнение в каком-либо участке легочного поля (очаговое или распространенное) с нечеткими размытыми контурами, которое обусловлено инфильтрацией ткани легкого – пропитыванием его плазмой крови и клеточными элементами – лейкоцитами и другими (см. снимок 1). Пневмония может быть очаговой (занимающей небольшой участок ткани легкого), сегментарной (захватывающей один или несколько сегментов ткани), долевой или крупозной (см. снимок 2), тотальной (самый тяжелый вариант – в процесс вовлечено все легкое целиком).


Рентгенологические симптомы изменяются в зависимости от стадии болезни: в период разгара в пораженном участке ткани легкого можно отметить лишь некоторое снижение воздушности (на снимке проявляется как легкое неинтенсивное затемнение в виде дымки). Затем, когда под влиянием бактериальных токсинов происходит повышение проницаемости стенки капилляров, ткань легкого локально инфильтрируется, а на рентгенограмме появляется участок уже более интенсивного затемнения с нечеткими контурами (см. снимок 3). По мере разрешения болезни участок инфильтрации становится все более неоднородным, уменьшается в размерах, и, наконец, исчезает совсем. Часто, однако, после пневмонии остаются ее следы: участки склероза, спайки, соединительнотканные тяжи, легочный рисунок вследствие этого может быть деформирован.
Расшифровка рентгеновского снимка органов грудной клетки
Основные органы грудной клетки, поддающиеся рентгенодиагностике – костная основа (грудина, ребра, лопатки, позвоночный столб); непосредственно органы (легкие, плевра, сердце, сосудистый пучок, средостение, щитовидная железа, вилочковая железа).
Рентгеновское изображение легких и костной основы грудной клетки – плоскостное (оценить и увидеть объем органов на одном двухмерном снимке не представляется возможным – вот почему для получения объемной картины используется рентгенография в двух проекциях), суммационное (все ткани, что лежат по ходу движения рентгеновского луча, отображаются на снимке) и плотностное (различные оттенки серого цвета отражают различия в плотности тканей), чаще всего негативное. Просветления (в данном случае темного цвета) – соответствуют наименее плотной структуре – мягким тканям, воздуху, и наоборот.
Дополнительно к рентгенографии для диагностики пневмонии также используются: рентгеноскопия легких и ребер – исследование, которое применяется преимущественно для оценки подвижности легких. Линейная томография (рентгеновская) позволяет устранить суммацию (наложение) теней различных структур грудной клетки друг на друга. При этом на снимке в фокусе будет лишь тот слой, который задан изначально. Ткани, соответственно, отражаются послойно. Компьютерная томография в основном используется для оценки распространенности изменений в легких, для выявления патологии в лимфоузлах средостения, для диагностики болезней и патологии средостения.
При расшифровке рентгеновского снимка вначале нужно оценить его качество и правильность укладки пациента – если это условие не соблюсти, дать точное рентгенологическое заключение будет сложно. При оценке рентгенограммы нужно учитывать форму легких, их размеры, структуру ткани легкого (легочных полей), состояние воздушности, размер и расположение органов средостения.
Очаги воспаления на рентгенограмме
Основным признаком пневмонии на рентген снимке является наличие участков затемнения на рентген снимке. Эти очаговые затемнения свидетельствуют о наличии инфильтрата (отечного воспаленного очага) в ткани легкого.
При этом учитываются размеры затемнения, его форма, контуры, положение, структура, количество.
По размеру затемнения подразделяются на:
- мелкоочаговые (до 3 мм)
- среднеочаговые (3-7 мм)
- крупноочаговые (8-12 мм)
- фокусные, распространенные, субтотальные, тотальные
Форма тени может быть округлой, веретенообразной, неправильной, кольцевидной. Затемнения могут быть низкой (более темные, чем костная ткань на снимке), средней (как кость), высокой интенсивности (почти как металл. Повышение интенсивности затемнения говорит о снижении воздушности ткани – что говорит об активности воспаления. Оцениваются также границы затемнения (четкие или расплывчатые), структура (однородная или неоднородная).
Оценка корней легкого
Затем производится оценка корней легкого – теней больших и средних бронхов, лимфатических и кровеносных сосудов – структурны они или нет, определяются ли в корнях легкого лимфоузлы, изменены ли они в размерах.
После этого оценивается состояние плевральных синусов пространства между листками плевры, которая выстилает полость груди изнутри и покрывает легкие снаружи. В норме они должны быть свободны, что на снимке в прямой проекции проявляется как участок просветления с острым углом, образованным участком грудной стенки и диафрагмой (справа и слева). При наличии жидкости в них будет отмечаться интенсивное затемнение с верхним горизонтальным уровнем.
Оценка состояния диафрагмы
В заключение оценивается состояние диафрагмы (приподнята, опущена, с дефектами или нет), легочного рисунка, сердца.
Виды рентгенографии легких – цифровой рентген, флюорография, компьютерный томограф
Облучение при рентгене – риски, дозы, техника безопасности
Источник
Одного рентгеновского обследования бывает недостаточно для контроля хода лечения и врач может назначить дополнительные процедуры. Многие пациенты при этом начинают беспокоиться за состояние своего здоровья, ведь давно известно, что чрезмерное облучение способно нанести серьезный вред организму. Мы расскажем сколько раз на самом деле можно проходить обследование без вреда и развеем некоторые мифы о рентгеновском обследовании.
Дозы облучения при обследовании
Излучение, использующееся при обследовании, измеряют в Рентгенах, а вот облучение, которое получает пациент, в Зивертах или в миллиЗивертах, сокращенно мЗв. Дозы облучения зависят от конкретного типа обследования.

Чем может быть опасен рентген?

Рентгеновское излучение — это электромагнитные волны, находящиеся в диапазоне между ультрафиолетовым и гамма-излучением. Соответственно, рентгеновский аппарат является источником ионизирующего излучения, серьезная передозировка которого ведет к разрушению целостности ДНК и РНК цепочек. Они не всегда восстанавливаются, ведь способность молекулы ДНК противостоять негативным последствиям от ионизирующего излучения ограничены. Поэтому годовая эффективная доза, утвержденная СанПин, определена из расчета быстрого восстановления молекул ДНК и РНК, а также количества излучения, при котором повреждения будут незначительные.
Возможные последствия от злоупотреблением процедурой:
- рак любой системы или органа;
- лучевая болезнь;
- мутации;
- генетические изменения и т.п.
Последствия могут быть неприятными и даже страшными, но все это становится возможным только при огромных передозировках ионизирующего излучения, которое просто невозможно получить в современных цифровых рентгеновских аппаратах. Тем более, если вы проходите обследование по рекомендации врача.
Среднегодовая доза природного облучения составляет 2,4 мЗв на человека, а 1 час в самолете обходится в 0,003 мЗв.
А теперь для большего понимания приведем дозы облучения, которые получает пациент при рентгенографии:
- рентген грудной клетки — 0,03 мЗв;
- маммография — 0,05 мЗв;
- внутриротовая рентгенография — 0,02 мЗв;
- шейный отдел позвоночника — 0,03 мЗв;
- флюорография — 0,03 мЗв;
- рентгенограмма черепа — 0,04 мЗв;
- рентгенограмма кишечника — 0,02 мЗв.
Очевидно, что рентгеновские исследования на современных цифровых аппаратах совершенно безопасны и не дают существенной лучевой нагрузки на организм человека. При этом увеличивают шансы обнаружить серьезное заболевание на ранней стадии и назначить максимально эффективное лечение.
Сколько раз можно делать рентген?
Если речь идет об аналоговых аппаратах, то специалисты рекомендуют перерыв между облучениями в 3 недели и за посещение делать один снимок. Однако случается, что необходимо увеличить количество исследований, тогда их проводят с периодичностью в пару дней, максимально сокращая негативное воздействие. Несколько рентгенограмм на аналоговом аппарате в один день могут плохо сказаться на здоровье.
Изобретение цифрового оборудования позволило сильно снизить риски и проводить более частые рентгеновские обследования. Больше не нужно искать компромиссов между вредом и пользой для здоровья, врачи назначают столько процедур, сколько необходимо для эффективного отслеживания хода лечения.
Как снижается нагрузка во время рентгена?

В медицинскую карту вносится вся информация о проведенных лучевых обследованиях, их количестве и дозе излучения. Если суммарно за год набирается критическая доза, то назначение еще одного рентгена крайне нежелательно.
Для контроля нагрузки рентгенолаборант должен обладать максимальной информацией, поэтому важно сообщать обо всех предыдущих обследованиях и возможных противопоказаниях.
Для защиты организма применяются три основных способа защиты:
- Защита расстоянием. Рентгеновская трубка помещена в специальный защитный кожух. Он не пропускает рентгеновские лучи, которые направляются на пациента через специальное “окно”. Кроме того, на выходе лучей из трубки устанавливается диафрагма рентгеновского аппарата, с помощью которой увеличивается или уменьшается поле облучения.
- Защита временем. Пациент должен облучаться как можно меньшее время (маленькие выдержки при снимках), но не в ущерб диагностике. В этом смысле снимки дают меньшую лучевую нагрузку, чем просвечивание.
- Защита экранированием. Части тела, которые не подлежат съемке, закрываются листами, фартуками-юбками из просвинцованной резины. Особое внимание уделяется защите половых органов и щитовидной железы, как наиболее чувствительным к рентгеновскому излучению.
Как восстановить организм после процедуры рентгена?
После проведения лучевой диагностики организм восстанавливается сам, т.к. дозы облучения, полученные при медицинских исследованиях, незначительны. Помочь ему можно правильным режимом питания: рекомендуется увеличить количество продуктов, содержащих витамины А, С и Е.
Также необходимо добавить в рацион:
- молочные продукты — творог, сметану;
- цельнозерновой хлеб;
- красное вино;
- овощи — чеснок, свеклу, морковь, помидоры;
- оливки, чернослив, грецкие орехи;
- бананы;
- овсяную кашу;
- зеленый чай.
Для ускорения восстановления организма важно соблюдать и питьевой режим: 1,5 – 2 литра чистой фильтрованной воды в день, помимо чая, кофе и других жидкостей.
Приглашаем вас пройти рентгенологическое исследование в медицинском центре «Адмиралтейские верфи». Профессиональные рентгенолаборанты, высококвалифицированные врачи, цифровое оборудование экспертного класса — все это позволяет минимизировать негативное влияние процедуры на организм, сохраняя корректность и точность результатов диагностики. Если по результатам рентгенологического исследования вам потребуется дополнительная диагностика (УЗИ, КТ, МРТ) в нашем медцентре, вы сможете пройти необходимые процедуры в тот же день.
Позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи. Специалисты медицинского центра «Адмиралтейские верфи» ответят на ваши вопросы и запишут на удобные дату и время.
Помните, не замеченная вовремя болезнь может привести к серьезным последствиям! Давайте заботиться о вашем здоровье вместе!
Источник
Рентгенография грудной клетки при вирусной пневмонии. Общие рекомендации
Четких рекомендаций относительно сроков выполнения рентгенографии грудной клетки для диагностики инфекции нижних дыхательных путей нет. Врачи опираются на различные показания, в том числе боль в груди, одышку и продуктивный кашель.
Американское общество специалистов по инфекционным болезням рекомендует выполнять рентгенографию грудной клетки для подтверждения наличия инфильтратов при подозрении на пневмонию по следующим причинам: может быть выявлена тяжесть заболевания, пневмония может остаться недиагностированной только на основании клинических признаков, а антибиотики не назначают для лечения бронхита.
Рекомендуется выполнить рентгенографию грудной клетки у пациентов с подозрением на пневмонию, чтобы обнаружить осложнения, например, плевральный выпот, и избежать использования антибиотиков у здоровых пациентов с бронхитом, а не с пневмонией.
Антибиотики рекомендуются для лечения пневмонии, а чтобы поставить этот диагноз, необходима рентгенография грудной клетки. Антибиотики не доказали свою эффективность при бронхите. Широкое использование антибиотиков в ситуациях, когда они не нужны, приводит к развитию лекарственной резистентности и может объяснять повышение смертности с 1979 года. Антибиотики могут вызывать побочные эффекты. Таким образом, следует избегать назначения антибиотиков, когда они не нужны. Однако, если на рентгенограмме грудной клетки виден инфильтрат, он может быть связан с вирусным или бактериальным заболеванием или с обоими возбудителями одновременно. В отделении неотложной помощи может быть невозможно установить этиологию.
Ни одна из вирусных этиологий пневмонии не приводит к патогномоничным изменениям на рентгенограммах грудной клетки, и на основании рентгенологических изменений невозможно дифференцировать бактериальную пневмонию от вирусной. Интересно, что у некоторых пациентов с SARS были на рентгенограммах грудной клетки не было изменений, но на КТ были видны инфильтраты. Рентгенография грудной клетки может выявить следующие изменения:
- Очаговый интерстициальный или альвеолярный инфильтрат, который может быть двусторонним или захватывать 2 или более долей
- Перибронхиальная инфильтрация
- Уплотнение легочной ткани
- Плевральный выпот
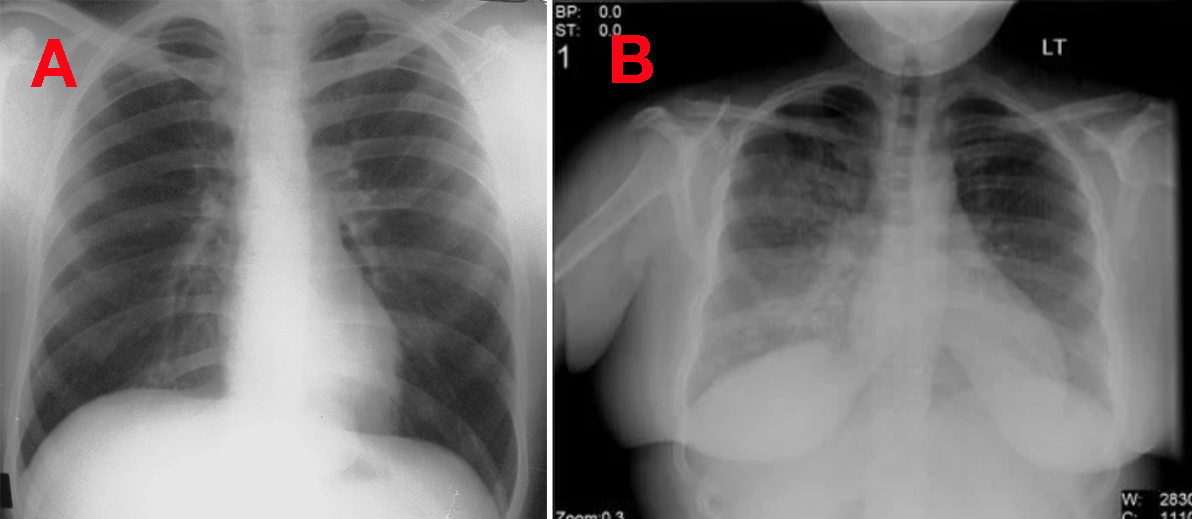
Рентгенография грудной клетки
При
рентгенографии
грудной клетки обычно обнаруживается двустороннее поражение легких (в отличие от долевого поражения, характерного для бактериальной пневмонии), но у отдельных вирусов есть типичные признаки.
Гриппозная пневмония
Рентгенологические изменения при гриппозной пневмонии такие же, как и при других респираторных вирусных инфекций. Часто обнаруживаются прикорневые и перибронхиальные инфильтраты встречаются часто, а в тяжелых случаях наблюдается прогрессирование до диффузных интерстициальных
инфильтратов
.
Пневмония, вызванная вирусом птичьего гриппа
Рентгенологические изменения при инфекции вирусом птичьего гриппа (H5N1) включают очаговые, интерстициальные и/или диффузные инфильтраты, уплотнение легочной ткани, плевральный выпот и
пневмоторакс
. У некоторых пациентов отмечалось прогрессирование до острого респираторного дистресс-синдрома (ОРДС). [53]
Пневмония, вызванная вирусом свиного гриппа
Случаи заболевания вирусом свиного гриппа в основном характеризовались двусторонними очаговыми альвеолярными инфильтратами, преимущественно в базальных отделах, и интерстициальными изменениями. [3]
Пневмония, вызванная респираторно-синцитиальным вирусом
Пневмония, вызванная респираторно-синцитиальным вирусом, обычно характеризуется очаговыми двусторонними альвеолярными инфильтратами и интерстициальными изменениями (как при гриппе). Описаны микробиологически подтвержденные случаи пневмонии, вызванной респираторно-синцитиальным вирусом, с небольшими и слабо выраженными инфильтратами. [20, 54]
Аденовирусная пневмония
Аденовирусная пневмония обычно представлена диффузными, двусторонними и очаговыми инфильтратами по типу матового стекла, преимущественно в нижних доля, хотя возможно и долевое уплотнение, что реже наблюдается при вирусной пневмонии. [4] Рентгенологические изменения во время
вспышки
, вызванной 14 серотипом в штате Орегон, включали инфильтраты с поражением одной доли (54%), инфильтраты с поражением нескольких долей (38%), интерстициальные инфильтраты (12%) и выпот в плевральной полости (15%). Среди пациентов с поражением одной доли у 71% наблюдалось прогрессирование заболевания до поражения нескольких долей [16].
Пневмония, вызванная вирусом парагриппа
При инфекции вирусом парагриппа «симптом шпиля» (прогрессирующее сужение подскладочного пространства), классический для
крупа
у детей, редко наблюдается у взрослых. Вместо него могут обнаруживаться различные изменения на рентгенограммах грудной клетки, от очаговой инфекции до диффузных интерстициальных инфильтратов или диффузных смешанных альвеолярно-интерстициальных инфильтратов, соответствующих острому повреждению легких. КТ у шести реципиентов ТГСК с вирусом парагриппа (3 тип), диагностированным как единственный возбудитель, выявила многочисленные перибронхиальные маленькие узлы (диаметр <5 мм) без полостей. [5]
Пневмония, вызванная человеческим метапневмовирусом
При вспышке пневмонии, вызванной человеческим метапневмовирусом, рентгенологическими признаками были двусторонняя, интерстициальная и альвеолярная инфильтрация у 43% и односторонняя инфильтрация у 57% пациентов [51]. У реципиентов ТГСК компьютерная томография выявила двусторонние узловые и диффузные инфильтраты и выпот в плевральной полости. [50]
Коронавирусная пневмония
Коронавирусная пневмония, включая SARS, обычно характеризуется затемнениями по типу матового стекла и очаговыми уплотнениями легочной ткани, особенно в периферических и субплевральных областях нижних долей. Часто наблюдается прогрессирующее поражение обоих легких. При SARS возможно смещение рентгенографических теней и спонтанный пневмомедиастинум. [56]
Пневмония, вызванная вирусом ветряной оспы
При пневмонии, вызванной вирусом ветряной оспы, рентгенологические изменения представляют собой диффузные, рыхлые, сетчатые или узловые инфильтраты, которые могут быстро прогрессировать. Возможен плевральный выпот и периферическая лимфаденопатия. Рентгенологические изменения более выражены на пике высыпаний и быстро разрешаются при клиническом улучшении. Долгосрочные осложнения со стороны дыхательной системы у выживших наблюдаются нечасто, хотя при рентгенографии грудной клетки могут сохраняться небольшие, диффузно распределенные, точечные обызвествления ткани легких.
Цитомегаловирусная пневмония
Выделяют два варианта цитомегаловирусной пневмонии:
- многоочаговый или милиарный вариант, характеризующийся отдельными сферическими очагами диаметром до 4 мм, с альвеолярным кровоизлиянием, отложением фибрина и умеренным нейтрофилезом
- диффузный интерстициальный пневмонит с интерстициальным отеком, фиброзом различной степени, лимфоидной инфильтрацией и гиперплазией альвеолярных клеток. (См. иллюстрации ниже.)
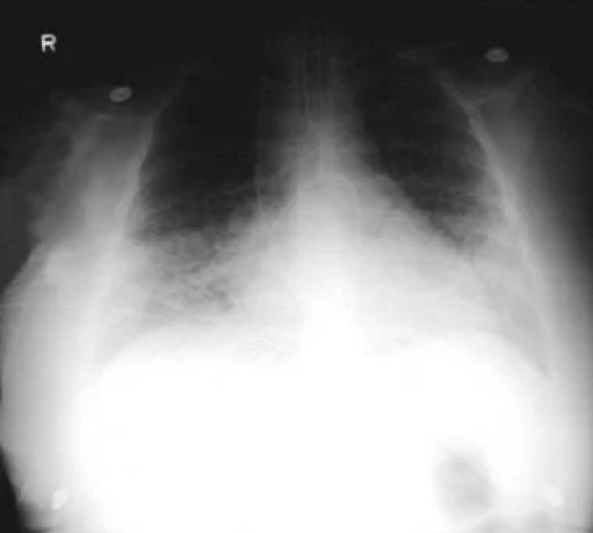
Вирусная пневмония: у 52-летней женщины появились
лихорадка
, кашель и
одышка
. У нее также была обнаружена сыпь, особенно выраженная на лице и на туловище. На рентгенограмме грудной клетки видны интерстициальные инфильтраты с предположительным мелкоузловым процессом. Проба Цанка с содержимым кожной
везикулы
выявила вирус ветряной оспы.
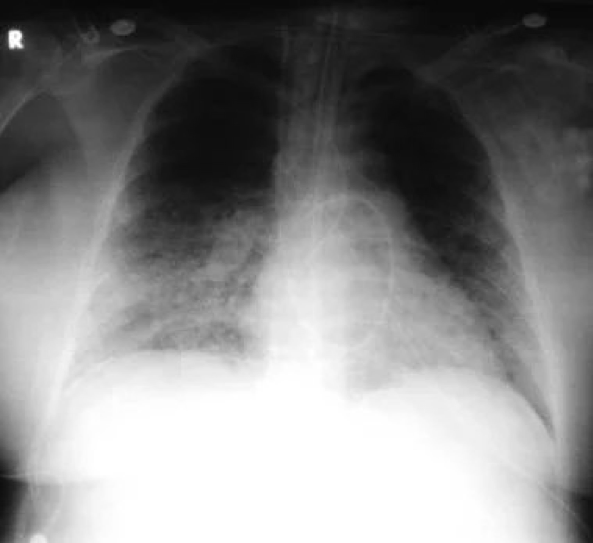
Вирусная пневмония: у 52-летней женщины появились лихорадка, кашель и одышка. У нее также была обнаружена сыпь, особенно выраженная на лице и на туловище. На рентгенограмме грудной клетки видны интерстициальные инфильтраты с предположительным мелкоузловым процессом. Проба Цанка с содержимым кожной везикулы выявила вирус ветряной оспы. Пациентке был назначен ацикловир; через 7 дней терапии инфекция, вызванная вирусом ветряной оспы, разрешилась.
При цитомегаловирусной пневмонии на рентгенограммах грудной клетки видны интерстициальные инфильтраты преимущественно в нижних долях. У пациентов, перенесших трансплантацию органов, наблюдается прогрессирование с развитием диффузных, интерстициальных инфильтратов. На КТ чаще всего обнаруживается сочетание многочисленных небольших центрилобулярных узелков (55-99%), очаговых затемнений по типу матового стекла (44-100%) и небольших двусторонних/ асимметричных очагов уплотнения легочной ткани (44-70%). [40]
Пневмония, вызванная вирусом простого герпеса
Вирус простого герпеса может вызывать очаговые изменения на рентгенограммах грудной клетки, которые начинаются с небольших центрилобулярных узелков, и очаговых затемнений по типу матового стекла и уплотнения легочной ткани. По мере прогрессирования заболевания узелки сливаются, образуя обширные инфильтраты. [40]
Пневмония, вызванная хантавирусом
На ранней стадии хантавирусной инфекции рентгенограмма грудной клетки может быть в пределах нормы. Затем появляются признаки интерстициального отека, линии Керли В, перибронхиальная инфильтрация и нечеткость контуров корней легких. На прогрессирование до фазы отека легких в течение последующих 48 часов указывают центральные плотные альвеолярные инфильтраты в отличие от периферических инфильтратов при ОРДС от других причин. При дальнейшем прогрессировании может развиться плевральный выпот.
Источник
