Симптомы дыхательной недостаточности при пневмонии

Симптоматика пневмонии достаточно разнообразна. Пациенты жалуются на кашель, температуру, выделение большого количества мокроты, болевые ощущения в груди при осуществлении кашлевого акта.
Однако выделим и другие частые клинические проявления, на которые жалуются пациенты – это различные виды нарушения дыхания, одышка и дыхательная недостаточность, о которых подробнее мы расскажем в нашей статье.
Классификация нарушений дыхательной функции
Здоровый человек совершает 16-18 дыхательных актов в минуту. Нормой может считаться количество дыхательных актов не менее 12 в минуту. Данные акты средней глубины, одинаковые и происходят через одинаковые временные промежутки. Любые отклонения от описанных критериев можно считать патологическими. Теперь подробнее о каждом виде нарушения дыхания.
Брадипноэ
Под этим термином принято понимать уменьшение количества циклов (актов) дыхания менее 12 в минуту. Может наблюдаться при различных патологиях, как дыхательной, сердечно-сосудистой и других систем человеческого организма. Брадипноэ развивается при понижении возбудимости или угнетении дыхательного центра. Именно на это следует обращать внимание при диагностике.
Полезно знать! У людей, активно занимающихся спортом, брадипноэ, как и брадикардия, могут быть физиологическим явлением. Нередко у спортсменов частота пульса 55 ударов и меньше это абсолютная норма, не требующая никаких коррекций. К сожалению, некоторые специалисты, стараются лечить такую особенность.
Тахипноэ
Противоположное предыдущей патологии состояние. При тахипноэ число дыхательных актов превышает отметку 18. Для младенцев этот критерий выше и составляет 40 дыхательных движений в минуту. Для детей первого года жизни нормой считается 25 дыхательных актов. Часто при тахипноэ дыхание становится не только частым, но и поверхностным.
При соматических заболеваниях различных систем организма человека частота дыхания может доходить до 40 циклов в минуту. Однако тахипноэ случается не только при органических заболеваниях. Например, при приступе истерии частота дыхательных движений может достигнуть даже 80 в минуту. Медики такое состояние часто называют дыханием загнанного зверя.
Апноэ
Признаком этого патологического состояния является полная остановка дыхания. Такое состояние может наблюдаться во время сна при некоторых заболеваниях (длится не более 10 секунд), при обструкции дыхательных путей и так далее. В пульмонологических отделениях проводят специальную диагностику (полисомнографию), при помощи которой на мониторе компьютера специалисты отслеживают остановку дыхания во сне. Исследование проводят в ночное время.

Существует такое понятие, как ложное апноэ. Такое может случиться, когда происходит сильное раздражение рецепторов кожи. Например, при вхождении человека в море, когда там ещё очень холодная вода.
Гиперпноэ
В отличие от тахипноэ, при гиперпноэ отмечается частое и глубокое дыхание (усиленная вентиляция легких). Чаще случается при повреждении структур центральной нервной системы (моста и среднего мозга).
Диспноэ
При наличии диспноэ у человека появляется чувство нехватки воздуха, вследствие чего он начинает совершать интенсивные дыхательные движения. Одышка (диспноэ) может появиться и у здорового человека, когда он выполняет интенсивные физические нагрузки (кросс, таскание тяжестей, подъем по лестнице на верхние этажи дома и другие).
Несколько подробнее о таком нарушении дыхания пойдет речь в этой статье ниже.
Периодическое патологическое дыхание
Под данным выражением принято понимать патологию регуляции дыхания, при которой между циклами появляются продолжительные временные промежутки, иногда достигающие нескольких десятков секунд. Патологическое дыхание имеет следующие виды:
- Дыхание Чейна-Стокса – периодическое дыхание. Характеризуется началом в виде поверхностного дыхания. Затем дыхательные движения по глубине постепенно нарастают и достигают максимальной глубины к седьмому вдоху. Затем глубина так же постепенно убывает, как и нарастала. После поверхностных дыхательных движений наступает недолгая пауза. Цикл опять повторяется вновь,
- Дыхание Куссмауля. Характеризуется постоянными ритмичными глубокими дыхательными движениями,
- Дыхание Биота – это патологический вид дыхания, характеризующееся эпизодами глубокого ритмичного дыхания, разделенными длительными (до 30 секунд) паузами.
Для пневмонии характерны любые описанные выше нарушения, в том числе и одышка.
Одышка и ее виды
 Если перевести термин диспноэ с латинского языка, то он будет звучать как «нарушение дыхания», что достаточно четко описывает это состояние.
Если перевести термин диспноэ с латинского языка, то он будет звучать как «нарушение дыхания», что достаточно четко описывает это состояние.
При наличии данного патологического состояния пациенту достаточно тяжело могут даваться либо вдох (инспираторная одышка), либо выдох (экспираторная одышка).
Диспноэ у пациентов с воспалительными заболеваниями легких встречается достаточно часто. Однако оно может не проявляться при развитии пневмонии.
Только при нетипичном течении (пневмонии легкой формы) диспноэ, иногда, имеет место. Следовательно, во время диагностики следует обращать внимание и на другие критерии нарушения дыхания. Нужно понимать, что каждый человек индивидуален, как и развитие у него различных заболеваний.
Важно! Одышка является симптомом множества серьезных заболеваний и патологических состояний, поэтому при ее появлении следует обязательно обратиться к терапевту или пульмонологу для правильной дифференциальной диагностики и назначения адекватной терапии.
Кроме разделения на инспираторную и экспираторную одышку, существуют иные ее разновидности:
- Гипокемическая одышка. Причина возникновения – пониженное содержание кислорода в крови пациента. Вентиляционная функция при этом не страдает.
- Гиперканическая одышка. При данном типе диспноэ происходит нарушение вентиляции и, как следствие, патология наполнения кислородом крови. В соответствии с таковым механизмом нарушений гиперканическая одышка именуется также вентиляционной.
- Смешанная одышка. Является самой опасной, так как совмещает в себе симптомы и нарушения двух выше описанных патологий.
Во время активного воспалительного процесса в альвеолах легких одышка может иметь несколько степеней тяжести:
- Нулевая степень тяжести. На данной стадии развития диспноэтическое расстройство возникает лишь после активной физической нагрузки или быстрого подъема по лестнице (выше 5-6 этажа). Является нормальной.
- Первая степень тяжести. Для появления одышки нужно приложить уже меньше усилий. Например, при подъеме по лестнице на 4 этаж.
- вторая степень тяжести. Больному становится тяжело быстро передвигаться. Ему нужно делать небольшие перерывы в своем передвижении. Также пациенту сложно подняться по лестнице уже на 2-3 этаж в нормальном темпе без остановки.
- Третья степень тяжести. Считается тяжелой. Пациенту сложно ходить даже с обычной повседневной скоростью. Одышка возникает уже при прохождении первого лестничного пролета.
- Четвертая степень тяжести. Самая тяжелая. О движении речь не идет, так как пациент задыхается даже в состоянии полного физического и психического покоя.
Справка. При нулевой степени тяжести диспноэ посещение врача нецелесообразно, так как такое состояние отмечается у всех здоровых людей. А вот при появлении одышки первой степени тяжести и выше следует задуматься о своем здоровье.
Дыхательная недостаточность
Синдром дыхательной недостаточности представляет собой следствие невозможности легких доставлять необходимое количество кислорода в организм. Этот компенсаторный механизм развивается в результате выпадения воспаленного участка легкого из газообмена. Сердце и сосуды неизбежно вовлекаются в процесс, обеспечивая клинику легочно-сердечной недостаточности. В ответ на повышение содержания углекислого газа в крови развивается ацидоз (увеличение кислотно-щелочного баланса в организме). Дыхательный центр в продолговатом мозге реагирует на закисление среды, посылая импульсы к органам и мышцам, работа которых будет направлена на нормализацию газообмена.
Симптомы:
- Начальная стадия. Характерна для пневмонии легкой степени тяжести, когда воспален небольшой участок легких. Учащение дыхания беспокоит при ходьбе, физической нагрузке. Тахикардии нет, цианоз незначительный (вокруг рта).
- Субкомпенсированная стадия. Развивается при долевой, интерстициальной, вирусной пневмонии чаще всего. Одышка в покое, при нагрузках возрастает. Характерны тахикардия, цианоз лица, кончиков пальцев, нарушение сна и беспокойство.
- Декомпенсация. Резкая одышка, выраженная тахикардия, распространенный цианоз, снижение давления, приступы тревоги, судороги, потеря сознания.
- Терминальная стадия. Коматозное состояние, нитевидный пульс, потребность в ИВЛ.
Своевременное лечение не позволяет развиться тяжелой дыхательной недостаточности.
Остаточные явления
В норме после проведения медикаментозного лечения пневмонии (при отсутствии осложнений) расстройство дыхательной функции должно исчезнуть. Однако такое происходит не всегда. Так как не все пневмонии лечатся в стационарных условиях, где за соблюдением всех предписаний лечащего врача следит компетентный медицинский персонал, схема лечения может нарушаться.

Вследствие этого происходит неполное выздоровление. Некоторые альвеолы по-прежнему остаются заполненными патологическим экссудатом или транссудатом. Поэтому в дальнейшем возможно появление такого осложнения, как повторное возникновение очага воспаления в легочной ткани.
Так как жидкая часть все еще скоплена в альвеолах, вентиляция происходит не на всех участках легких, что приводит к повышению концентрации диоксида углерода (углекислого газа) и, соответственно, снижению концентрации кислорода. Нарушение газового состава является благоприятным для размножения бактериальной флоры, что неминуемо ведет к развитию пневмонии, которая снова имеет проявление в виде одышки различной степени выраженности.
Важно! Одышка после излечения пневмонии – очень серьезный симптом. При появлении таковой следует немедленно обратиться за квалифицированной медицинской помощью.
Заключение
В заключение нужно отметить, что одышка при пневмонии – частый симптом. Пренебрегать им не стоит, так как именно он может стать первым «звоночком» развития патологии легких. Также ослабленное дыхание помогает обнаружить недостаточность лечения. Для того, чтобы избавиться от одышки в минимальные сроки и не беспокоиться о рецидиве болезни, необходимо серьезно относится к режиму лечебной терапии, назначенную лечащим врачом.
Загрузка…
Источник
Дыхательная недостаточность — это патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. Основу клинической картины составляют признаки гипоксемии и гиперкапнии (цианоз, тахикардия, нарушения сна и памяти), синдром утомления дыхательной мускулатуры и одышка. ДН диагностируется на основании клинических данных, подтвержденных показателями газового состава крови, ФВД. Лечение включает устранение причины ДН, кислородную поддержку, при необходимости – ИВЛ.
Общие сведения
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
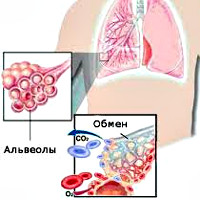
Дыхательная недостаточность
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
- Обструктивные нарушения. Дыхательная недостаточность по обструктивному типу наблюдается при затруднении прохождения воздуха по воздухоносным путям – трахее и бронхам вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью и т. д.
- Рестриктивные нарушения. Дыхательная недостаточность по рестриктивному (ограничительному) типу характеризуется ограничением способности легочной ткани к расширению и спаданию и встречается при экссудативном плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе и т. д.
- Гемодинамические нарушения. Причиной развития гемодинамической дыхательной недостаточности могут служить циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого участка легкого. К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца. При этом происходит смешение венозной и оксигенированной артериальной крови.
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
- паренхиматозная (гипоксемическая, дыхательная или легочная недостаточность I типа). Для дыхательной недостаточности по паренхиматозному типу характерно понижение содержания и парциального давления кислорода в артериальной крови (гипоксемия), трудно корригируемое кислородной терапией. Наиболее частыми причинами данного типа дыхательной недостаточности служат пневмонии, респираторный дистресс-синдром (шоковое легкое), кардиогенный отек легких.
- вентиляционная (“насосная”, гиперкапническая или дыхательная недостаточность II типа). Ведущим проявлением дыхательной недостаточности по вентиляционному типу служит повышение содержания и парциального давления углекислоты в артериальной крови (гиперкапния). В крови также присутствует гипоксемия, однако она хорошо поддается кислородотерапии. Развитие вентиляционной дыхательной недостаточности наблюдается при слабости дыхательной мускулатуры, механических дефектах мышечного и реберного каркаса грудной клетки, нарушении регуляторных функций дыхательного центра.
2. По этиологии (причинам):
- обструктивная. При этом типе страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания.
- рестриктивная (или ограничительная). ДН развивается из-за ограничения максимально возможной глубины вдоха.
- комбинированная (смешанная). ДН по комбинированному (смешанному) типу сочетает признаки обструктивного и рестриктивного типов с преобладанием одного из них и развивается при длительном течении сердечно-легочных заболеваний.
- гемодинамическая. ДН развивается на фоне отсутствия кровотока или неадекватной оксигенации части легкого.
- диффузная. Дыхательная недостаточность по диффузному типу развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении.
3. По скорости нарастания признаков:
- Острая дыхательная недостаточность развивается стремительно, за несколько часов или минут, как правило, сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации.
- Хроническая дыхательная недостаточность может нарастатьна протяжении нескольких месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов, также может быть следствием неполного восстановления после острой ДН.
4. По показателям газового состава крови:
- компенсированная (газовый состав крови нормальный);
- декомпенсированная (наличие гипоксемии или гиперкапнии артериальной крови).
5. По степени выраженности симптомов ДН:
- ДН I степени – характеризуется одышкой при умеренных или значительных нагрузках;
- ДН II степени – одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;
- ДН III степени – проявляется одышкой и цианозом в покое, гипоксемией.
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
- проявления гипоксемии
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
- проявления гиперкапнии
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
- синдром слабости и утомления дыхательной мускулатуры
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
- одышка
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
- восстановление и поддержание оптимальной для жизнеобеспечения вентиляции легких и оксигенации крови;
- лечение заболеваний, явившихся первопричиной развития дыхательной недостаточности (пневмонии, экссудативного плеврита, пневмоторакса, хронических воспалительных процессов в бронхах и легочной ткани и т. д.).
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Источник
