Школа здоровья для пациентов с пневмонией

Даже те, кто болел коронавирусом легко, говорят, что заболевание не из тех, что “как рукой снимает”: даже после выздоровления долго держатся слабость, одышка, остаточный кашель. В минздраве только что выпустили рекомендации по реабилитации больных COVID-19.
Без дыхательной гимнастики тут не обойтись. Авторы документа говорят: заниматься нужно не менее 3-4 раз в неделю (а лучше, конечно, каждый день), начать с 10-15 минут, постепенно увеличивая нагрузку.
Даже при плохом самочувствии дыхательные и простые физические упражнения можно выполнять прямо в постели, лежа. Кстати, в документе написано, что после окончания лечения нужно соблюдать изоляцию еще 14 дней – самое время заняться собой. Минздрав рекомендует поликлиникам проводить занятия дистанционно – с помощью телемедицины. Но если ваша не настолько продвинута, в интернете можно найти записи дыхательных практик. А некоторые ресурсы по подписке проводят онлайн-занятия.
Согласно документу для окончательного выздоровления пациенты могут быть отправлены в санаторий, если это предусмотрено в региональных дорожных картах по лечению COVID-инфекции. Но и тут можно действовать самим: свежий воздух, прогулки где-нибудь в сосновом лесу или, если удастся, поездка к морю всегда на пользу.
В рекомендациях минздрава есть комплексы лечебной гимнастики для пациентов с разным уровнем состояния. Упражнений несколько десятков. Мы выбрали для примера несколько простых и универсальных.
Как заниматься дома
На что обратить внимание, восстанавливаясь после COVID-19, “РГ – Неделе” рассказала наш постоянный эксперт, врач-пульмонолог Пироговского центра (КДЦ Арбатский) Ольга Богуш.
– Сейчас уже ясно, что даже при легком течении заболевания многим не удается избежать осложнений. У некоторых наблюдается фиброз – поражение легких, когда нормальная ткань замещается соединительной. В легком, по сути, возникают рубцы. В результате уменьшается дыхательная поверхность легких. Если поражены небольшие участки, человек этого не замечает. Но если фиброз более выражен, возникает одышка.
Заниматься физическим восстановлением нужно обязательно. Прежде всего это дыхательная гимнастика – упражнения, направленные на восстановление дыхательной мускулатуры, укрепление мышц, которые отвечают за вдох и выдох. Важно задействовать нижние отделы легких, которые в обычной жизни для дыхания почти не используются. На это, например, направлены йоговские практики.
Пока сохраняется слабость, заниматься можно лежа в постели
Многие мои пациенты, которые сейчас приходят ко мне на консультацию, занимаются по методике Бутейко – это особое “поверхностное” дыхание, при котором идет накопление углекислого газе в организме. Говорят, что им помогает. Но все же постковидным пациентам я прежде всего рекомендую “парадоксальную” гимнастику, которую много лет назад разработала Александра Стрельникова.
Эти упражнения хорошо работают при астме, других хронических заболеваниях легких. В рекомендациях минздрава, кстати, указано, что можно практиковать йоговское дыхание – и диафрагмальное, и так называемое полное. По способу выполнения эти дыхательные практики отличаются, но на состоянии легких хорошо сказываются и та и другая.
Важный момент: ограничиваться только дыхательными упражнениями не стоит, надо обязательно добавлять физическую нагрузку. Пока сохраняется сильная слабость, можно, лежа в постели, делать совсем простые вещи: надувать шарики, медленно выдыхать через тонкую трубочку в воду. Есть специальные дыхательные тренажеры – они полезные, хотя и довольно дорогие. Думаю, вполне можно обойтись и подручными средствами.
Когда физическое состояние позволит вставать, добавляем гимнастику. Если дома есть тренажер – шаговая дорожка или велосипед, используем их для увеличения аэробной нагрузки. Если нет, не страшно. Обычная энергичная ходьба, махи руками, наклоны туловища и другие элементарные упражнения помогут восстановиться быстрее.
Если есть возможность, занимайтесь на свежем воздухе. Самое простое и безопасное – ходьба в бодром темпе, можно подключить палки (скандинавская ходьба), использовать велосипед.
Иногда пациенты сами затягивают процесс восстановления. Например, у них сохраняется остаточный кашель, и они делают ингаляции с муколитиками – лазолваном или каким-то другим аналогичным препаратом. Этого без назначения врача делать не надо. Ингаляции для увлажнения дыхательных путей полезны – с минеральной водой, физраствором. Но если добавлять муколитики, это будет провоцировать кашель.
Хочу предупредить: если неприятные симптомы со временем не проходят – усиливается одышка, ухудшается самочувствие, кашель приобретает другой характер, к нему присоединяются хрипы, например, не надо лечиться самостоятельно, нужно обратиться к врачу и обследоваться.
Кроме гимнастики также хорошо выполнять вибрационный массаж. Это несложно: легко постучите себя ладонями по груди, животу и попросите кого-нибудь также прохлопать несколько минут по спине. Это помогает очистить дыхательные пути от слизи, работает как профилактика застойных явлений в легких.
Наконец, важный совет: я всем своим пациентам, в том числе и старшего возраста, рекомендую обязательно привиться не только от гриппа, но и против пневмококка. Такая прививка защитит от вторичной бактериальной пневмонии. Кстати, из примерно 40 моих пациентов с хроническими заболеваниями легких, которые были в этом сезоне привиты от пневмококка, коронавирусом заразился только один и переболел довольно легко. Так что, возможно, эта прививка, стимулируя иммунитет, помогает защититься и от коронавируса.
Подробности
Методические рекомендации по реабилитации для больных COVID на сайте Минздрава предназначены прежде всего для врачей, но в конце документа приведено несколько полных комплексов лечебной и дыхательной гимнастики – взять их на вооружение может любой человек.

Инфографика “РГ” / Антон Переплетчиков / Ирина Невинная
Источник
алкогольная болезнь печени буклет 1
Скачать
(pdf, 9 mb)
БА. Первая помощь (памятка)
Скачать
(pdf, 5 mb)
БА
Скачать
(pdf, 5 mb)
геморрой буклет 1
Скачать
(pdf, 9 mb)
ЖКТ под прицелом буклет 1
Скачать
(pdf, 10 mb)
запор буклет 1
Скачать
(pdf, 10 mb)
здоровье и психоэмоциональные факторы риска
Скачать
(pdf, 2 mb)
здоровье и физическая активность
Скачать
(pdf, 2 mb)
избыточная масса тела
Скачать
(pdf, 2 mb)
КАК ПРЕДОТВРАТИТЬ ПНЕВМОНИЮ У ДЕТЕЙ
Скачать
(pdf, 4 mb)
Как предотвратить пневмонию у детей 1
Скачать
(pdf, 2 mb)
Как предотвратить пневмонию у детей 2-1
Скачать
(pdf, 2 mb)
курение и здоровье
Скачать
(pdf, 2 mb)
оки
панкреатит буклет (2)
Скачать
(pdf, 10 mb)
питание при артериальной гипертензии
Скачать
(pdf, 2 mb)
Питание при БА (памятка)-1
Скачать
(pdf, 5 mb)
питание при ожирении
Скачать
(pdf, 2 mb)
питание при повышенном уровне сахара крови
Скачать
(pdf, 2 mb)
питание при повышенном уровне холестерина крови
Скачать
(pdf, 2 mb)
Профилактика БА (памятка)
Скачать
(pdf, 5 mb)
рацион и режим питания при ССЗ
Скачать
(pdf, 2 mb)
Самопомощь при БА (памятка)
Скачать
(pdf, 5 mb)
советы пациентам с повышенным АД
Скачать
(pdf, 2 mb)
старческая астения
Скачать
(pdf, 445 kb)
Источник
Хотя пандемия COVID‑19 ещё не закончилась, всё больше людей, переживших тяжёлые пневмонии, выздоравливают и возвращаются домой на долечивание. Как им быстрее восстановиться?
 Отвечает заведующая кафедрой терапии ИДПО «Южно-Уральский государственный медицинский университет», главный пульмонолог Уральского федерального округа, профессор, доктор медицинских наук Галина Игнатова.
Отвечает заведующая кафедрой терапии ИДПО «Южно-Уральский государственный медицинский университет», главный пульмонолог Уральского федерального округа, профессор, доктор медицинских наук Галина Игнатова.
Елена Нечаенко, «АиФ Здоровье»: Каковы последствия коронавирусной пневмонии?
Галина Игнатова: Пока для окончательных выводов у нас не так много данных, ведь заболевание новое. Но даже если говорить об обычной бактериальной пневмонии, то считается, что пациент остаётся болен не только пока находится в стационаре, но и в течение следующих 3 месяцев. Всё это время он может испытывать слабость, страдать от кашля, одышки, субфебрильной температуры. Но очень важно, чтобы на этапе долечивания, уже дома, человек не лежал или сидел перед компьютером постоянно, а занимался лёгочной реабилитацией.
Тренируйте выдох
– Как можно ускорить восстановление?
– Во многих регионах (в частности, у нас в Челябинске) есть специальные реабилитационные центры, куда переводят пациентов, тяжело перенёсших пневмонию. Но после лечения в больнице крайне важно проводить реабилитацию дома. Самое важное – делать дыхательную гимнастику, тренировать выдох. Вариантов тут масса: йога, гимнастика Стрельниковой и Бутейко, надувание воздушных шаров, также можно дуть в дудочку или осваивать духовые инструменты. Один из самых простых и бюджетных, но при этом эффективных способов тренировки выдоха – это дуть через коктейльную трубочку в литровую банку с водой. Вода оказывает сопротивление, поэтому выдох делать сложнее. Так тренироваться надо несколько раз в день.

– А что насчёт прогулок?
– Если бы не сложная эпидемиологическая ситуация, мы бы, конечно, их рекомендовали. А сейчас – увы. Разве что на балконе. Если есть возможность, лучше уехать на природу и находиться там на свежем воздухе, но вдалеке от людей. Ещё очень важно беречься от простуд. То есть правильно одеваться, исключить контакт с холодным воздухом. Но при тяжёлом течении пневмонии торопиться с прогулками не следует. И вообще таким пациентам лучше первое время далеко не уезжать. И не столько из-за опасности рецидива, а потому что психологически больному будет спокойнее в привычной обстановке.
– Какие температура и влажность воздуха оптимальны для человека после пневмонии?
– Всё очень индивидуально. Кому-то легче, если воздух более сырой, кому-то – наоборот. Это, кстати, во многом зависит от сопутствующих заболеваний. Например, при бронхиальной астме или хроническом бронхите половине больных нужен влажный воздух, а половине – сухой. Поэтому единых рекомендаций нет, надо просто создать комфортные для себя условия.
Песню запевай!
– Существует ли что-то приятное и необременительное для восстановления лёгких?
– Пожалуй, это пение. Вокал тренирует выдох, а к тому же ещё и обладает антистрессовым воздействием. Но петь можно, только если нет боли в горле.

– А что скажете по поводу спорта? Какие виды активности для лёгких полезны?
– Самое лучшее – плавание. Этот вид спорта прекрасно развивает дыхательную мускулатуру. А если пациент немолод, то мы рекомендуем ходьбу, 10 тысяч шагов в день. Есть исследования, что для человека, страдающего, например, хронической обструктивной болезнью лёгких, дефицит двигательной активности даже опаснее, чем курение.
– Надо ли после пневмонии больше есть, больше спать?
– Есть надо не больше, а лучше. Питание должно быть не углеводным (хлеб и булочки), а белковым, так как вместе с мокротой пациенты теряли много белка, и именно его надо восполнять. Поэтому рекомендуются молочные продукты, мясо, рыба. Фрукты и овощи – обязательно, так как в них есть витамины и минералы, полезные организму. Сон тоже очень важен, наладить его помогает чёткое соблюдение режима дня.
Всё под контролем
– Правда ли, что в восстановлении лёгких велика роль витамина D?
– Последние два года об этом много говорят, но мне кажется, что это во многом продиктовано модой. Я полагаю, что восполнять уровень этого витамина стоит, только если анализы докажут его дефицит. Если же содержание этого витамина в крови в норме, то дополнительно принимать его необязательно.

– Есть ли какие-то препараты, которые улучшают дыхательную функцию?
– Есть, но они не универсальны. Мы назначаем лекарства в зависимости от симптомов. Если у человека после пневмонии сохраняется кашель, прописываем мукоактивные препараты. Если имеется бронхоспазм, свистящее дыхание, рекомендуем бронхолитики для расширения бронхов.
– Гипертоники держат дома тонометр. А людям после пневмонии надо ли приобретать пульсоксиметр?
– Всё зависит, в каком состоянии человек выписался. Нормальная сатурация (насыщение крови кислородом) – от 95 и выше. Если показатели менее 93 единиц, человеку требуются реанимационные действия. Выписывая пациента со сниженной сатурацией, мы всегда рекомендуем ему приобрести прибор для контроля содержания кислорода в крови, а также кислородный концентратор. Кстати, иногда сатурация снижается только при физической активности, а в покое остаётся в норме. Поэтому измерения пульсоксиметром делают до ходьбы и через 6 минут после.
Бережёного бог бережёт
– Нужно ли после пневмонии делать прививки?
– Клинические рекомендации от прошлого года прямо указывают, что прививаться от пневмококка людям, перенёсшим пневмонию, надо обязательно. Через месяц после болезни. Предпочтение отдаётся современным конъюгированным вакцинам. Кстати, в отличие от гриппа, вакцинироваться от которого нужно ежегодно, прививка от пневмококка делается всего один раз.
– Эта прививка рекомендуется только переболевшим воспалением лёгких?
– Нет, не только. Ведь много пожилых людей с сопутствующими заболеваниями умирает именно от пневмонии, потому что она становится для них последней каплей. Российские клинические рекомендации перечисляют все категории людей, которым эта прививка необходима. Это прежде всего пациенты, страдающие онкогематологическими заболеваниями, сахарным диабетом, сердечной недостаточностью, тяжёлыми поражениями печени и почек, курильщики, люди с ВИЧ. ВОЗ также указывает на важность и приоритетность вакцинации от пневмококковой инфекции и гриппа при нынешней пандемии. Эти прививки не защитят от заражения SARS-CoV‑2, но помогут снизить нагрузку на систему здравоохранения за счёт предупреждения вакцинпредотвратимых инфекций.
– Можно ли полностью восстановиться после пневмонии или последствий не избежать? Насколько опасен фиброз лёгких, часто развивающийся после «ковидных» пневмоний?
– Фиброз развивается и после обычных бактериальных пневмоний, если поражения лёгких были обширными. Но лично я видела больных, которые хорошо восстановились даже после того, как у них было поражено 75–80% лёгочной ткани. Очень важен в этом плане психологический настрой. Пациент обязательно должен верить в то, что сможет восстановиться. Но, конечно, не сразу, а через 3 месяца. Но для этого нужно обязательно самому приложить усилия!
Источник
Новая коронавирусная инфекция COVID-19 очень быстро стала общемировой проблемой, затронувшей все человечество и всех без исключения людей. Однако, сама инфекция, даже после клинического выздоровления, оставляет после себя серьезнейшие изменения, требующие столь же серьезных мероприятий. Инфекция в силу своей тропности к дыхательной системе, именно на уровне легких часто вызывает значительные повреждения, оказывающие существенное влияние на состояние здоровья реконвалесцента.
Ключевые механизмы патогенеза инфекции COVID-19
Доказана роль воздушно-капельного, воздушно-пылевого или контактного пути в проникновении вирус в организм человека. Контактный вариант опосредован проникновением вируса через слизистую оболочку глаз, носа, рото- и носоглотки. Важна способность вируса проникать через клеточные барьеры разными механизмами: обсуждается проникновение сквозь эпителиальные барьеры путем транспорта моноцитами-макрофагами, что очень важно в патогенезе повреждения легких при системном воспалении. Воздушный путь является ключевым и доминирующим в масштабах распространения COVID-19 в популяции [1]. Вирус при дыхании проникает в дыхательные пути и адсорбируется на уровне бронхов 7-8 генерации. Возникающее воспаление с повышенной экссудацией облегчает проникновение вируса и инфицирование клеток. Для вируса COVID-19 излюбленными рецепторами проникновения в клетки могут быть белки к ферменту АПФ2 или трансмембранный гликопротеин CD147, которые имеются на эпителиальной и эндотелиальной альвеолярной поверхностях. Они обнаруживаются также и на энтероцитах слизистой тонкой кишки, что и объясняет возникновение диспепсических нарушений у больных при инфицировании COVID-19.
В легких, если судить по выраженности расстройств дыхательной функции, наиболее уязвимы альвеоциты 2-го типа, которые осуществляют ряд важных функций, а именно:
- синтез сурфактанта, лизоцима, интерферонов,
- нейтрализация оксидантов,
- транспорт воды, ионов и др.
Притом, что альвеоциты-2 занимают не более 5% поверхности альвеол, именно они определяют баланс воздушности и гидратации легочной ткани [2]. Это наиболее метаболически активные клетки, что является привлекательным для репродукции вирионов COVID-19. Они в итоге и являются наиболее уязвимыми в ходе инфекционного воспаления с развитием респираторного дистресс-синдрома (РДС) [1].
 Попав в клетку, рибонуклеиновая кислота COVID-19 запускает механизм репликации вируса. Вирус собирается несколькими независимыми порциями, после чего микросомы, содержащие вирионы, сливаются с плазматической мембраной и выделяют вирусы. В отличие от других коронавирусов, вызывающих сезонные ОРВИ, COVID-19 размножается в верхних дыхательных путях без ярко выраженной клинической картины, иногда – и бессимптомно для больного человека и его окружения. При этом через несколько дней латентного периода в клетках дыхательной системы происходят нарушения ряда метаболических процессов, включая продукцию необходимых для функционирования альвеол ингредиентов (сурфактант, например). Клетки разрушаются и гибнут, не в состоянии обеспечить жизнь альвеол, далее развивается РДС, характерный для различных критических состояний [3, 4].
Попав в клетку, рибонуклеиновая кислота COVID-19 запускает механизм репликации вируса. Вирус собирается несколькими независимыми порциями, после чего микросомы, содержащие вирионы, сливаются с плазматической мембраной и выделяют вирусы. В отличие от других коронавирусов, вызывающих сезонные ОРВИ, COVID-19 размножается в верхних дыхательных путях без ярко выраженной клинической картины, иногда – и бессимптомно для больного человека и его окружения. При этом через несколько дней латентного периода в клетках дыхательной системы происходят нарушения ряда метаболических процессов, включая продукцию необходимых для функционирования альвеол ингредиентов (сурфактант, например). Клетки разрушаются и гибнут, не в состоянии обеспечить жизнь альвеол, далее развивается РДС, характерный для различных критических состояний [3, 4].
Важно отметить универсальность повреждений легочной ткани, не зависящих от первичного повреждающего фактора – причины РДС. Дебютом этого процесса считается активация альвеолярных макрофагов с выбросом набора провоспалительных компонентов (цитокиновый шторм), куда входит интерлейкины, в том числе IL-6,8, TNF-α (фактор некроза опухоли-альфа), хемоаттрактанты, стимулирующих перемещение моноцитов и нейтрофилов из крови через эндотелий и альвеолярный эпителий и ряд других биологически активных соединений. Этим реакциям способствует системная воспалительная реакция и повышение сосудистой проницаемости. Процессы поддерживает интенсивная вирусная репликация, вкупе с активацией иммуноцитов. Лейкоциты являются источником лейкотриенов, фактора агрегации тромбоцитов, протеаз, оксидантов. Высвобождение биологически активных и агрессивных компонентов в условиях гипоксии стимулирует выпадение фибрина в альвеолах, образование гиалиновых мембран, микротромбообразование в сосудистом русле легких.
Острый процесс завершается первичной гипоксемией, нарушением вентиляционной функции и дренажа бронхиального дерева, где начинается отек и нарушение функции мерцательного эпителия [1,3]. Для COVID-19 характерны выраженное полнокровие капилляров межальвеолярных перегородок, а также вервей легочных артерий и вен, со сладжами эритроцитов, свежими фибриновыми и организующимися тромбами; внутрибронхиальные и интраальвеолярные кровоизлияния, являющиеся субстратом для кровохаркания, а также периваскулярные кровоизлияния.
Дальнейшее прогрессирование процессов способствует присоединению вторичной бактериальной микрофлоры [5]. Однако, пневмония может развиться и без предшествующего РДС и носить обратимый характер, что позволяет снизить риск летального исхода в остром периоде, но выразиться в виде организованного фиброза легких [6]. Также необходимо помнить, что и у бессимптомных больных, перенесших легкое и средне-тяжелое течение вирусной пневмонии, могут быть недиагностированные изменения на уровне мелких бронхов и альвеол.
Именно поэтому вопросы реабилитации пациентов, перенесших ковидную пневмонию, сегодня особенно актуальны.
 Особенностью поражения легких при COVID-19 считается то, что объем поражения легочной ткани и длительность заболевания гораздо выше, чем при бактериальной и вирусной пневмонии [7]. У пациентов, перенесших COVID-19, могут оставаться угасающие очаги воспаления, наблюдается слабость и дисфункция дыхательной мускулатуры. Это затягивает период реабилитации и может привести к развитию фиброза легких.
Особенностью поражения легких при COVID-19 считается то, что объем поражения легочной ткани и длительность заболевания гораздо выше, чем при бактериальной и вирусной пневмонии [7]. У пациентов, перенесших COVID-19, могут оставаться угасающие очаги воспаления, наблюдается слабость и дисфункция дыхательной мускулатуры. Это затягивает период реабилитации и может привести к развитию фиброза легких.
В течение последних лет методы легочной реабилитации стали стандартным дополнением к медикаментозной терапии у больных с заболеваниями легких. Применение методов легочной реабилитации улучшает жизнедеятельность пациентов, уменьшает одышку, улучшает качество жизни (КЖ ) больных и сокращают число госпитализаций и дни госпитализаций (уровень доказательности А); так же улучшают толерантность к физической нагрузке и увеличивают выживаемость пациентов, увеличивают бронходилятационный эффект (уровень доказательности В) [8].
Изначально, методы легочной реабилитации были разработаны для пациентов страдающих хронической обструктивной болезнью легких. Однако, изучение методов легочной реабилитации показало, что те же самые принципы применимы для пациентов с другими заболеваниями легких, приводящими к дыхательной недостаточности и в настоящее время невозможно представить оказание полноценной медицинской помощи для больных с заболеваниями легких без применения методов легочной реабилитации [8]. Поэтому в комплекс реабилитационных мероприятий необходимо включение дыхательных упражнений с использованием тренажеров. Рекомендуется начинать мероприятия по медицинской реабилитации пациентов с коронавирусной пневмонией в условиях отделений интенсивной терапии при достижении стабилизации состояния пациента и продолжать их после завершения лечения в стационаре в домашних условиях и в рамках амбулатории (дневного стационара).
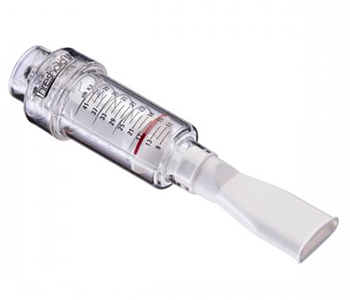 Так, тренажер Threshold IMT – направлен на тренировку с сопротивлением на вдохе, он помогает:
Так, тренажер Threshold IMT – направлен на тренировку с сопротивлением на вдохе, он помогает:
1. Повышать силу и выносливость дыхательных мышц;
2. Тренировать дыхательные мышцы;
3. Улучшать процесс дыхания;
4. Увеличивать толерантность к физической нагрузке [8, 9, 12].
Устройства имеют пружину, клапан и дозированную нагрузку. Клапан открывается только тогда, когда создаваемое инспираторное давление пациентом, превышает сопротивление пружины, выдох происходит беспрепятственно через экспираторный подвижный клапан. В тренажерах создается ступенчатое сопротивление, которое постепенно, по мери тренировки, можно усиливать.
Главное в тренировочных упражнениях — влияние на все механизмы респираторной системы. Инспираторные мышцы являются активными в акте дыхания, они влияют на все аспекты легочной вентиляции. Воздействуя на рисунок дыхания, можно уменьшить нагрузку на альвеолы, за счет снижения сопротивления в бронхах и улучшения вентиляции. Особенно это важно для пациентов, которым приходиться находиться в пром-позиции, при которой, как известно, страдает инспираторная мускулатура. Для восстановления дыхательных мышц можно использовать упражнения, направленные на тренировку диафрагмы – диафрагмальное дыхание, упражнения с тренировкой вдоха, который необходимо делать достаточно длинным (на раз- два-три) для улучшения вентиляции и выдох с небольшим сопротивлением через сомкнутые губы (на раз-два-три-четыре).
Были проведены различные исследования по изучению эффективности применения IMT, где использовали отдельный тренинг IMT или совместно с тренировкой тела.
Проведенный мета-анализ исследований IMT при сравнении с плацебо или низким сопротивлением, менее 30%, у пациентов с ХОБЛ демонстрируют существенное увеличением силы и выносливости дыхательной мускулатуры. Кроме того, в исследованиях показаны существенные и клинически значимые уменьшения одышки в быту и увеличение пикового дыхательного потока.
Использование IMT позволяет воздействовать не только на инспираторную мускулатуру, но на экспираторную, которая начинает активизироваться вслед за инспираторными мышцами. Для усиления отхождения мокроты, при развитии бронхита, можно использовать также дыхательные тренажеры с отрицательным давлением при выдохе такие, как флаттеры, шекеры, акапеллы. Данные тренажеры не тренируют мышцы, но за счет отрицательного давления при выдохе создают дополнительное сопротивление, которое дает толчок для откашливания мокроты.
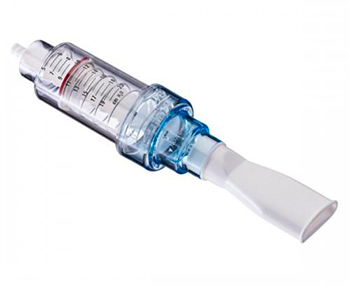 Threshold PEP – разработан для тренировок с сопротивлением на выдохе и способствует:
Threshold PEP – разработан для тренировок с сопротивлением на выдохе и способствует:
- Улучшению отхождения мокроты и предотвращает ее накопление
- Улучшению функции центральных и периферических дыхательных путей
- Предотвращению образования ателектазов и способствует их расправлению
- Оптимизации расширения бронхов, с параллельным улучшением газообмена [8-12].
Сопротивление потоку, возникающее при выдохе через устройство, приводит к созданию положительного давления, которое способствует раскрытию дыхательных путей и отхождению мокроты при отхаркивании. Проточный клапан, действие которого не зависит от силы потока, подходит для всех пациентов. Использование устройства Threshold PEP помогает дышать более свободно. Оно улучшает отхождение мокроты и предотвращает ее накопление. При использовании совместно с ингаляторами или спейсерами для введения лекарственных средств Threshold PEP улучшает деспозицию лекарственного средства [12]. Тренировки с сопротивлением улучшают функцию центральных и периферических дыхательных путей. Работает в любом положении, обеспечивая качественнуютерапию. Постоянное давление устраняет необходимость в использовании датчика давления.
Помимо дыхательных упражнений необходим условием выздоровления и полноценной реабилитации следует признать обеспеченность пациентов полноценным питанием, богатым белками и витаминами, а также выполнение курса физических упражнений, направленных на восстановление функций всех органов и систем организма [8, 9].
В заключение отметим, что выздоровление от инфекции COVID-19 нужно считать важным этапом в борьбе с болезнью, но понимать, что это лишь начало длинного, но необходимого пути реабилитации вашего пациента.
Рекомендуемые материалы:
1. Беляков Н.А., Рассохин В.В., Ястребова Е.Б. Коронавирусная инфекция COVID-19. Природа вируса, патогенез, клинические проявления. Лекция. СПб, 2020: URL: https://www.1spbgmu.ru/images/home/covid19
2. Epaud R., Ikegami M., Whitsett J.A Surfactant protein B inhibits endotoxininduced lung inflammation. Am. J. Respir. Cell Mol Biol. 2003; 28(3): 373-378.
3. Коровин А.Е., Новицкий А.А., Макаров Д.А. Острый респираторный дистресс-синдром. Современное состояние проблемы. Клиническая патофизиология. 2018. Т. 24. № 2. С. 32-41. 36.
4. Галкин А.А., Демидова В.С. Центральная роль нейтрофилов в патогенезе синдрома острого повреждения легких (острый респираторный дистресс-синдром). Успехи современной биологии. 2014. Т. 134. № 4. С. 377-394.
5. Авдеев С.Н. Пневмония и острый респираторный дистресс-синдром, вызванные вирусом гриппа А / H1N1. Пульмонология. Приложение. 2010. № 1. С. 32-46.
6. Чучалин А.Г., Синопальников А.И., Козлов Р.С. и др. Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Клиническая микробиология и антимикробная химиотерапия. 2015. Т. 17. № 2. С. 84-126.
7. Guan WJ, Ni ZY, Hu Y, et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med. 2020 Feb 28.
8. ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. Методические рекомендации: проведение легочной реабилитации у пациентов с новой коронавирусной инфекцией (COVID-19) при внебольничной двухсторонней пневмонии: https://spulmo.ru/upload/metodichka_po_reabilitacii_covid.pdf
9. Временные методические рекомендации медицинская реабилитация при новой коронавирусной инфекции (COVID 19) https://rehabrus.ru/Docs/2020/vmr-po-mr-19062020.pdf
10. Larson JL, Kim MJ, Sharp JT, Larson DA: Inspiratory muscle training with a pressure threshold breathing device in patients with chronic obstructive pulmonary disease (abstract). Am Rev Resp Dis 1986; 133:A100.
11. Mahlmeister, M.J., Fink, J.B., Hoffman, G.L., and Fifer, L.F. (1991). Positive-expiratory-pressure mask therapy: theoretical and practical considerations and a review of the litterature. Respir Care. 36: 12181229
12. Регистрационное удостоверение на Тренажер дыхательный Threshold c принадлежностями РУ №ФСЗ 2011/09168 от 12.02.2014.
Источник

