Школа ухода за пациентами с пролежнями
Дата публикации: 16 ноября 2018.
Врач-анестезиолог-реаниматолог отделения анестезиологии и реанимации №1
Гапеенко И.А.
Пролежни (гангрена мягких тканей – кожи, подкожной клетчатки и др.) образуются в результате нервно-трофических изменений или нарушений кровообращения у ослабленных и тяжелых больных на тех участках тела, которые подвержены длительному сдавливанию чаще всего из – за вынужденного длительного неподвижного нахождения больного в постели.

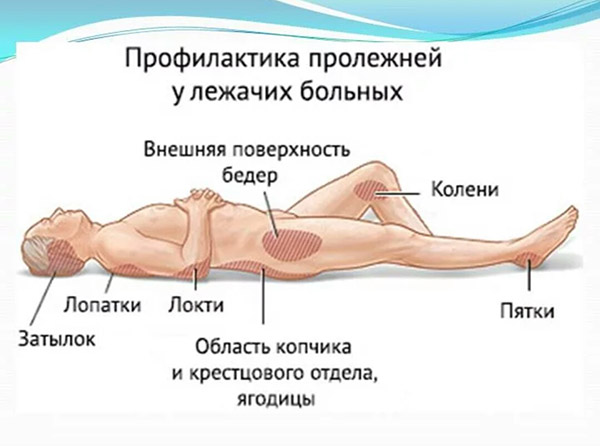
При длительном положении больного на спине, в первую очередь сдавливаются мягкие ткани в области крестца, пяток, затылка, где чаще всего и образуются пролежни. Нередко пролежни появляются и в других местах, где костные выступы расположены непосредственно под кожей (лопатки, большие вертелы бедренных костей и др).
Другими предрасполагающими факторами развития пролежней являются: ожирение или истощение больного; диспротеинемия; анемия; сухость кожи с образованием трещин; повышенная потливость; недержание кала и мочи; любые факторы, вызывающие повышенную влажность постели; любые формы нарушения периферического кровообращения.
Помимо всего прочего пролежни опасны тем, что являются входными воротами для инфекции, что может привести к развитию раневой инфекции и сепсиса.
Классификация по Торрансу
В клинической практике принято классифицировать степени пролежней по 5-ступенчатой разбивке.
- 1 этап. Реактивная гиперемия и покраснение имеет обратимый тип. При надавливании на поражённое место возникает покраснение, которое моментально исчезает. Это говорит о том, что микроциркуляция кровяных сосудов происходит без изменений.
- 2 этап. После надавливания сохраняется эритема (покраснение кожи). Это означает, что участок кожи имеет микрососудистые травмы, воспаление или тканевую отёчность. На кожном покрове формируются явные признаки повреждения (волдыри и так далее). Именно на этом этапе пролежни , начинают приносить пациенту первые болевые ощущения.
- 3 этап. Полное повреждение кожного покрова, доходящее в глубину до границы основной ткани. Края ран имеют чёткие контурные границы. Наблюдается отёчность и эритема. Дно раны заполнено грануляционной тканью, красного или жёлтого цвета распадающихся тканей.
- 4 этап. Как выглядят пролежни на этом уровне заболевания? Повреждены подкожные ткани. Жировой некроз вызван воспалением и тромбозом мелких сосудов. Зона пролежней, как правило, имеет хорошо разграниченные очертания. Дно раны может быть покрыто чёрным некрозом (омертвление тканей).
- 5 этап. Расширенный некроз, с распространением на фасции (плотная оболочка, покрывающая мышцы) и мышечные ткани. Повреждаются суставы и кости, образуя глубокие свищи чёрного цвета.
Различные стадии пролежней имеют определённые методы лечения. На начальном этапе (1, 2 и 3 уровень), достаточным является консервативный метод лечения, основанный на антисептических повязках. При 4 и 5 уровне, исправить положение, можно только при помощи хирургических манипуляций. Надлежащий уход за пролежнями поможет избежать радикальных мер воздействия. Легче болезнь предупредить, чем её лечить, тем более что это очень сложный и трудоёмкий процесс.
Профилактика пролежней. Алгоритм действий
Медицинская сестра должна ежедневно осматривать больного, при выявлении малейших признаков формирования пролежней сообщить врачу. Во многих клиниках широкое распространение получили одноразовые предметы ухода за больными и средства ухода за кожей. Хорошо обезжиривают кожу, разбавленная 1:1 смесь 40% этилового спирта с шампунем. При обтирании обращают внимание на складки кожи, особенно у тучных людей. Больных с нарушением функций органов малого таза, а также длительное время находящимся на постельном режиме следует подмывать не реже двух раз в день. Наиболее известной является система одноразовой санитарной гигиены EURON, включающая различные прокладки с поглощающими слоями разной степени впитываемости; целлюлозные простыни, не образующие складок; влажные бактерицидные салфетки и др.

С целью профилактики пролежней необходимо:
- исключить наличие на постели крошек, складок; длительный контакт кожи с мокрым бельем;
- постельное белье должно быть без рубцов, заплаток, пуговиц;
- область спины, крестца 1-2 раза в день следует протирать камфорным или салициловым спиртом;
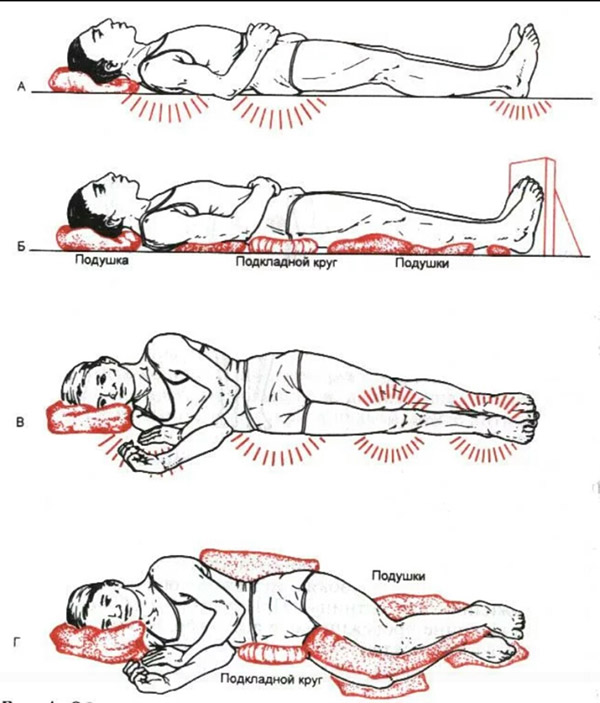
- необходимо подкладывать под костные выступы резиновые круги, обернутые негрубой тканью, ватно-марлевые и поролоновые подушки, валики и др. При длительном нахождении больного в кресле-каталке или инвалидной коляске поролоновые или другие прокладки подкладывают под ягодицы, спину и стопы больного. Лучше всего использовать функциональные кровати, и специальные поролоновые или противопролежневые матрацы, наполненные водой, воздухом или гелием;
- несколько раз в день (желательно каждые 2 часа) необходимо переворачивать больного, менять положение тела (на одном, другом боку, положение ФАУЛЕРА с упором для ног и др.); для перемены положения тела больного нельзя сдвигать – только приподнимать, перекатывать и т. д.;
- при поворотах больного кожные покровы в местах возможного формирования пролежней нетравматично массируют, при мытье кожи исключают трение кусковым мылом; используют только жидкое мыло; если кожа сухая ее смазывают защитными кремами или мазями (например, мазью «ПАНТЕТОЛ»); при избыточно влажной коже последнюю протирают мягкой салфеткой, обрабатывают препаратами типа «БЕПАНТЕН», «ВАЗА-ПЕНА»;
- при недержании мочи и кала использовать эффективные моче- и калоприемники, впитывающие прокладки, простыни, памперсы и др.;
- обучать родственников правилам ухода за больным, обучать пациента технике изменения положения тела, в том числе с использованием технических приемов и специальных вспомогательных средств.
При первых признаках пролежней: 1-2 раза в день смазывать места покраснения камфорным спиртом, разрезанным пополам лимоном, спиртовым раствором бриллиантового зеленого, 5-10% раствором марганцовокислого калия, проводить кварцевание.
При развитии пролежня – его обрабатывают 0,5% раствором калия перманганата. При присоединении инфекции рану обрабатывают антисептическими препаратами, в том числе мазевыми; ферментами; веществами, стимулирующими репаративные процессы (СОЛКОСЕРИЛ, АЦЕРБИН, ИРУКСОЛ, АРГОСУЛЬФАН, БЕПАНТЕН ПЛЮС, БАКТРОБАН и др.). Хорошо зарекомендовало себя использование раствора или геля цинка гиалуроната (куриозин). Препарат обладает обезболивающим, антибактериальным эффектами, стимулирует процессы заживления, предотвращает присыхание перевязочного материала и травмирование грануляций. При выраженном компоненте показана хирургическая некрэктомия. При наличии обильного гнойного отделяемого и снижении репаративных процессов могут быть использованы углеродные сорбционные повязки (КАРБОНИКУС С» и др.). При грамотно проведенных лечебных мероприятиях пролежень заживает.
Берегите своих близких, и будьте всегда здоровы!
Источник
ГОСТ Р 56819-2015
Группа Р24
НАЦИОНАЛЬНЫЙ СТАНДАРТ РОССИЙСКОЙ ФЕДЕРАЦИИ
НАДЛЕЖАЩАЯ МЕДИЦИНСКАЯ ПРАКТИКА
ИНФОЛОГИЧЕСКАЯ МОДЕЛЬ
ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ
Proper medical practice. logical model. Pressure ulcers
Дата введения 2017-11-01
1 РАЗРАБОТАН Межрегиональной общественной организацией “Общество фармакоэкономических исследований”
2 ВНЕСЕН Техническим комитетом по стандартизации ТК 466 “Медицинские технологии”
Правила применения настоящего стандарта установлены в ГОСТ Р 1.0-2012 (раздел 8). Информация об изменениях к настоящему стандарту публикуется в ежегодном (по состоянию на 1 января текущего года) информационном указателе “Национальные стандарты”, а официальный текст изменений и поправок – в ежемесячном информационном указателе “Национальные стандарты”. В случае пересмотра (замены) или отмены настоящего стандарта соответствующее уведомление будет опубликовано в ближайшем выпуске ежемесячного информационного указателя “Национальные стандарты”. Соответствующая информация, уведомление и тексты размещаются также в информационной системе общего пользования – на официальном сайте Федерального агентства по техническому регулированию и метрологии в сети Интернет (www.gost.ru)
Введение
Пролежни – это язвенно-некротическое повреждение кожных покровов, развивающееся у ослабленных лежачих больных с нарушенной микроциркуляцией, на тех областях тела, которые подвергаются постоянному давлению, срезывающей силе и трению.
Данных статистики о частоте развития пролежней в медицинских организациях Российской Федерации мало. Согласно исследованию, в Ставропольской краевой клинической больнице, рассчитанной на 810 коек, имеющей 16 стационарных отделений, за 1994-1998 гг. зарегистрировано 163 случая пролежней (0,23%). Все они осложнились инфекцией, что в общей структуре внутрибольничных инфекций составило 7,5% [1]. В 2015 г. было закончено эпидемиологическое исследование длительно (более месяца) обездвиженных пожилых больных с недержанием кала и мочи, в котором приняло участие 85 больных из трех различных клиник и дома престарелых двух российских регионов (Л.С.Краснова, А.П.Воробьев, В.В.Баев). По результатам исследования больные были отнесены к следующим группам:
– группа 1 – больные, не имеющие контактного дерматита или пролежней, 25 человек (29,8%): мужчин 7, женщин 18;
– группа 2 – больные, имеющие пролежни – 50 человек (58,8%): мужчин 26, женщин 24;
– подгруппа 2.А – больные с пролежнями I-II стадии 45 человек (52,9%);
– подгруппа 2.Б – больные с пролежнями III-IV стадии 5 человек (5,9%);
– группа 3 – больные, имеющие контактный дерматит – 35 человек (41,1%): мужчин 19, женщин 16.
У 19 больных (22,4%) отмечено наличие и пролежней, и контактного дерматита в разных исследуемых критических зонах тела.
По данным английских авторов, в медико-профилактических учреждениях по уходу пролежни образуются у 15%-20% больных. По результатам исследования, проведенного в США, около 17% всех госпитализированных больных находятся в группе риска по развитию пролежней или уже имеют их.
Затраты на лечение пролежней в госпитальном секторе в США составляют 11 млрд.долл. США в год [2].
Затраты Государственной службы здравоохранения Великобритании (NHS) на лечение пролежней исчисляются в 1,4-2,1 млрд фунтов стерлингов ежегодно (4% от всех расходов NHS) [3].
Средние затраты на лечение одного больного с пролежнями III-IV стадии или с повреждением глубоких тканей оцениваются в 43180 долл. США [4, 5].
Средние затраты, связанные с лечением пролежней, в больницах США составляют 14260 долл. США на человека в месяц, а аналогичные затраты в Корее оцениваются в 3000-7000 долл. США [6].
В Канаде затраты на лечение пролежней вне стационара составили 9000 долл. США на 1 больного в месяц [7].
По данным Л.С.Красновой, А.П.Воробьева, В.В.Баева (2015) наиболее затратным является ведение больных с более поздними стадиями пролежней и больных с контактным дерматитом, ассоциированным с недержанием мочи и/или кала. Затраты на ведение одного обездвиженного пожилого больного с недержанием мочи и кала в течение 7 дней в группе без поражений кожных покровов составили 4776 руб., из них 4060 руб. – затраты на услуги, 325 руб. затраты на лекарства и 391 руб. затраты на средства по уходу; затраты в группе с начальными (I-II) стадиями пролежней составили 5206 руб., из них 4170 руб. – затраты на услуги, 267 руб. – затраты на лекарства и 769 руб. затраты на средства по уходу; затраты в группе с поздними (III-IV) стадиями пролежней составили 11441 руб., из них 6924 руб. – затраты на услуги, 161 руб. затраты на лекарства и 4356 руб. затраты на средства по уходу; затраты в группе больных с контактным дерматитом, ассоциированным с недержанием составили 6339 руб., из них 4844 руб. – затраты на услуги, 146 руб. затраты на лекарства и 1349 руб. затраты на средства по уходу.
Помимо экономических (прямых и косвенных медицинских и немедицинских) затрат, связанных с лечением пролежней, нужно учитывать и нематериальные затраты: тяжелые физические и моральные страдания, испытываемые больным и его родственниками.
Неадекватные противопролежневые мероприятия приводят к значительному возрастанию прямых и косвенных медицинских и немедицинских затрат, связанных с последующим лечением больного из-за образовавшихся пролежней и их инфекции. Увеличивается продолжительность госпитализации больного, появляется потребность в современных средствах и методах ухода, дополнительных технических средствах реабилитации [8, 9, 10], в адекватных перевязочных (атравматичные, моделируемые, интерактивные повязки, например, гидрокаллоидные, гидрогели и др.) и лекарственных (ферменты, противовоспалительные, дезинфицирующие, улучшающие регенерацию и др.) средствах, инструментарии, оборудовании, увеличивается и усложняется реабилитационный период. В ряде случаев требуется хирургическое лечение пролежней III-IV стадий.
Возрастают и все остальные затраты, связанные с лечением пролежней. Адекватная профилактика пролежней позволяет предупредить их развитие у больных группы риска более, чем в 80% случаев. В работе П.А.Воробьева и Л.С.Красновой с соавт. [11, 12] показано, что применение широкого ассортимента современных изделий различной абсорбционной способности и различных размеров у обездвиженных больных с недержанием мочи и/или кала в комбинации со средствами по уходу за кожей и специально обученным персоналом приводит к снижению частоты возникновения дерматита и пролежней в 10 раз. Общие затраты при этом, исчисленные с использованием модели Маркова на профилактику и лечение контактного дерматита, ассоциированного с недержанием и пролежней I-IV стадии у одного неподвижного больного с недержанием мочи в течение 20 недель с применением абсорбентов и средств по уходу в розничных ценах составили 213915 руб., без их применения – 289168 руб. [11, 12].
Адекватная профилактика пролежней позволяет не только снизить финансовое бремя на лечение пролежней, но и повысить уровень качества жизни больного и качество медицинской помощи.
1 Область применения
Настоящий стандарт устанавливает комплексную медицинскую технологию “Инфологическая модель. Профилактика пролежней” (далее – модель) при риске развития пролежней.
Настоящий стандарт предназначен для применения медицинскими организациями и учреждениями федеральных, региональных и муниципальных органов управления здравоохранением, другими медицинскими организациями различных организационно-правовых форм, врачами и медицинскими сестрами, социальными работниками, ухаживающими за больными родственниками.
2 Нормативные ссылки
В настоящем стандарте использованы ссылки на следующие стандарты:
ГОСТ Р 56034-2014 Клинические рекомендации (протокол лечения). Общие положения
ГОСТ Р 52623.3-2015 Технологии выполнения простых медицинских услуг. Манипуляции сестринского ухода
ГОСТ Р 55370-2012 Подгузники бумажные для взрослых. Метод определения абсорбционной способности до момента протекания (ABL) с применением манекена
Примечание – При пользовании настоящим стандартом целесообразно проверить действие ссылочных стандартов в информационной системе общего пользования – на официальном сайте Федерального агентства по техническому регулированию и метрологии в сети Интернет или по ежегодно издаваемому информационному указателю “Национальные стандарты”, который опубликован по состоянию на 1 января текущего года, и по выпускам ежемесячно издаваемого информационного указателя “Национальные стандарты” за текущий год. Если заменен ссылочный стандарт, на который дана недатированная ссылка, то рекомендуется использовать действующую версию этого стандарта с учетом всех внесенных в данную версию изменений. Если заменен ссылочный стандарт, на который дана датированная ссылка, то рекомендуется использовать версию этого стандарта с указанным выше годом утверждения (принятия). Если после утверждения настоящего стандарта в ссылочный стандарт, на который дана датированная ссылка, внесено изменение, затрагивающее положение, на которое дана ссылка, то это положение рекомендуется применять без учета данного изменения. Если ссылочный стандарт отменен без замены, то положение, в котором дана ссылка на него, рекомендуется применять в части, не затрагивающей эту ссылку.
3 Общие положения
Модель разработана для решений следующих задач:
– определения алгоритмов профилактики пролежней;
– внедрение современной методологии оценки степени риска развития пролежней, составление программы профилактики, снижение частоты развития пролежней и предупреждение инфекции пролежней у больных с различными видами патологии, приводящей к ограничению подвижности или полной неподвижности;
– повышение качества жизни больных, имеющих риск развития пролежней;
– унификации расчетов затрат на медицинскую помощь больным с риском развития пролежней;
– осуществления контроля объемов, доступности и качества медицинской помощи, оказываемой больному в медицинской организации, в том числе в рамках государственных гарантий обеспечения граждан бесплатной медицинской помощью.
В настоящем стандарте используется унифицированная шкала оценки убедительности доказательств применения медицинских технологий в соответствии с ГОСТ Р 56034-2014 (приложение А).
3.1 Общие вопросы
Давление, особенно в области костных выступов, трение и срезывающая (сдвигающая) сила, нарушение микроциркуляции и атрофические изменения кожи со снижением регенеративного ее потенциала, приводят к изменениям в мягких тканях и в слоях кожи и, в результате, к развитию пролежней. Длительное (более 1-2 ч) действие давления приводит к обструкции сосудов, сдавлению нервов и мягких тканей. В тканях, подвергающихся давлению, сдвигу и трению, особенно в уязвимых местах над костными выступами, нарушаются микроциркуляция и трофика, развивается гипоксия с последующим развитием некроза и изъязвлением (пролежней).
Повреждение мягких тканей от трения возникает при неправильной технике перемещения больного, когда кожные покровы тесно соприкасаются с грубой поверхностью (складки, швы на одежде и постельном белье, крошки и др.), при неправильном расположении больного в постели, при неправильном подборе средств ухода и др. Трение приводит к травме как кожи, так и более глубоких мягких тканей.
Повреждение от сдвига возникает в том случае, когда кожные покровы неподвижны, а происходит смещение тканей, лежащих более глубоко. Такое возможно при неправильном положении больного в постели, кресле-каталке и др. Это приводит к нарушению микроциркуляции, ишемии и повреждению кожи и подлежащих лежащих тканей, чаще всего на фоне действия дополнительных факторов риска развития пролежней (рис.1).
3.1.1 Факторы риска развития пролежней
Факторы риска развития пролежней могут быть обратимыми (например, обезвоживание, гипотензия) и необратимыми (например, возраст), внутренними и внешними. Задача устранить те из них, на которые мы можем повлиять, обеспечив необходимый уход больному (таблица 1).
Таблица 1 – Факторы риска развития пролежней
Обратимые факторы риска | Необратимые факторы риска |
Внутренние факторы риска | |
– Истощение/ожирение; – нарушения подвижности (ограниченная подвижность, обездвиженность); – нарушения психомоторной активности (апатия, возбуждение, беспокойство); – анемия; – сердечная недостаточность; – обезвоживание; – гипотензия; – недержание мочи и/или кала; – нарушение периферического кровообращения (артериального или венозного) и микроциркуляции; – изменение в психологическом состоянии; – бессонница; – боль; – курение | – Старческий возраст; – терминальное состояние; – дистрофические изменения кожи (истонченная, сухая, поврежденная); – неврологические расстройства (сенсорные, двигательные); – изменение сознания (спутанное сознание, кома) |
Внешние факторы риска | |
– Плохой гигиенический уход; – неправильно подобранные методы и средства по уходу; – неправильная техника массажа и подбор средств для массажа; – складки на постельном или нательном белье; – недостаточное употребление протеина, аскорбиновой кислоты (плохой аппетит, отказ от еды, неправильный режим питания, диета); – применение цитостатических лекарственных средств, гормонов, НПВС; – отсутствие поручней у кровати; – неправильная техника перемещения больного в кровати; – нарушение техники расположения больного в кровати или на кресле; – нарушение технологии применения противопролежневых систем (матрацы, подушки и др.); – изменения микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость) | – Предшествующее обширное хирургическое вмешательство продолжительностью более 2 ч; – травмы позвоночника, костей таза, органов брюшной полости; – повреждения головного и спинного мозга |
Наиболее важным в профилактике образования пролежней является выявление риска развития этого осложнения. Оценка риска развития пролежней проводится с помощью специальных шкал. Имеется много шкал для оценки прогнозирования развития пролежней у разных категорий больных (приложение Б):
– шкала Нортон (Norton, 1962);
– шкала Ватерлоу (Waterlow, 1985);
– шкала Брейден (Braden, 1987);
– шкала Меддлей (Meddley, 1991) и другие.
Каждая шкала имеет свое построение для удобства применения в тех или иных условиях.
Шкала Брейдена и Нортона для оценки опасности образования пролежней, шкала факторов риска образования пролежней Меддлей показывают высокий риск образования пролежней у данного больного. Однако эти же шкалы указывают пути предотвращения пролежней: прежде всего, следует обеспечить коматозному больному “пассивную подвижность” (повороты больного, кинетикотерапия), правильный уход за кожей, сбалансированное питание, поддержание гомеостаза (в том числе лечение сопутствующих заболеваний) – многоуровневое протезирование систем организма под мониторингом основных жизненных функций.
Шкала Брейдена обоснована для прогнозирования возникновения пролежней у больных, находящихся в неврологических отделениях интенсивной и менее интенсивной терапии. Определение индекса массы тела позволяет получить важную дополнительную информацию. Применения шкалы Брейдена при прогнозировании возникновения пролежней подтверждена в разных клинических условиях.
Для более точного прогнозирования вероятности возникновения пролежней, утрату подвижности можно перевести в численные значения. Все перечисленные выше факторы можно оценивать, используя шкалу Нортон (Norton, McLaren, Exton-Smith, 1975) или шкалу Брейдена (Braden, Bergstrom, 1987; Bergstrom и др., 1987).
Шкалу Брейдена можно использовать в отделениях хирургии, палатах интенсивной терапии и учреждениях сестринского ухода. Шкала Нортон широко применяется в гериатрических отделениях больниц общего профиля.
Шкала Нортон, благодаря простоте и быстроте оценки степени риска стала наиболее популярной среди медсестринского персонала. По этой шкале больных подразделяют с учетом пяти показателей, включая физическое состояние, сознание и активность, подвижность и наличие недержания.
Шкала Ватерлоу применима ко всем категориям больных. Работать с этой шкалой достаточно просто: оценив больного по 10 предложенным параметрам, нужно суммировать полученные баллы.
Шкала Меддлей наибольшее распространение получила в отделениях неврологии в силу своей универсальности и простоты.
3.2 Места появления пролежней
В зависимости от положения больного (на спине, на боку, сидя в кресле) точки давления изменяются. Наиболее и наименее уязвимые участки кожи больного представлены на рисунках (рис.2). Наиболее критическими по развитию пролежней точками в положении на спине являются затылок, лопатки, крестец, пятки, в положении больного на боку – боковая поверхность бедер в проекции тазобедренных суставов.
Источник
