Шишки на ногах при подагре
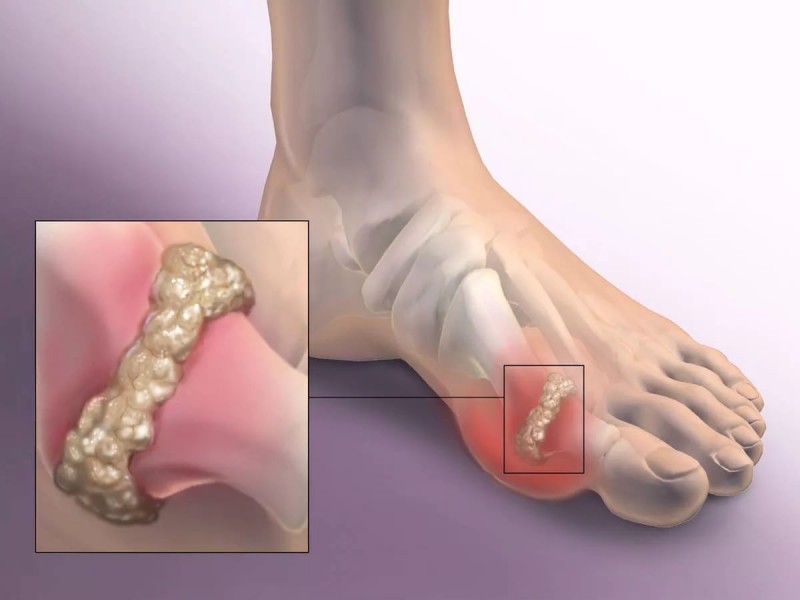
Подагру часто называют заболеванием аристократов. Эта болезнь появляется по причине нарушения обменных процессов.
В основном она появляется у тех, кто имеет наследственную предрасположенность. Но многие люди часто не подозревают, что они находятся в категории риска.
Если учесть, что кроме большого пальца ноги, подагра поражает почки, где формируются камни, то это заболевание нужно лечить как можно быстрее. Причем лечение болезни, как правило, комплексное.
Зачастую шишка на большом пальце ноги появляется у мужчин возрастом от сорока лет. Но в некоторых случаях патология развивается у женщин в период менопаузы.
По причине увеличения в организме содержания мочевой кислоты, являющейся конечным метаболитом клеточной жизнедеятельности, и вследствие нарушения обменных процессов патология прогрессирует очень быстро.
Факторы возникновения и симптомы подагры
Основной причиной формирования шишки на пальцах ноги является стимулирование синтеза мочевой кислоты и уменьшение выделения из организма солей урата натрия.
Кроме всего, подагра на большом пальце ноги развивается по причине:
- употребления продуктов, которые содержат пурин (рыбные и мясные субпродукты);
- злоупотребления спиртными напитками;
- курения – никотин способствует появлению реакций, которые влияют на концентрацию мочевой кислоты, сосредотачивающихся на воспаленном участке.
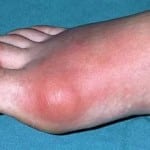 Подагра проявляется сильными болезненными ощущениями, которые локализуются в большом пальце ноги. Изредка она развивается и на других суставах, способствуя появлению полиартрита.
Подагра проявляется сильными болезненными ощущениями, которые локализуются в большом пальце ноги. Изредка она развивается и на других суставах, способствуя появлению полиартрита.
Приступообразная боль поражает человека ночью. При этом сустав сильно отекает, а кожные покровы в больной обрасти краснеют. Местная температура тела увеличивается до 38- 39 градусов.
В некоторых случаях симптомы болезни выражены слабо, поэтому диагностировать подагру удается только после сдачи мочи на исследование. Так, подозрение на подагру появляется, когда в моче обнаруживается высокая концентрация мочевой кислоты.
При хронической форме подагры на стопах формируются шишки и тофусы, представляющие собой узелки, сосредотачивающиеся под кожными покровами в зоне локтевых суставов, пяточных сухожилий и ушной раковины.
Для подагры характерны такие проявления:
- дизурия;
- бессилие;
- тошнота и рвота;
- депрессия.
При поражении почек, развивается нефрит и образовываются уратные камни.
Диагностика и лечение
В случае появления характерных признаков, чтобы диагностировать болезнь необходимо обратиться к врачу. Современная медицина использует 2 метода диагностики:
- лабораторные исследования;
- рентгенография.
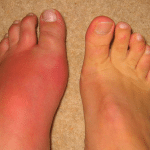 Если подагра находится на начальном этапе развития, то рентгенографическое исследование не покажет специфические изменения. При хронической форме заболевания на рентгеновском снимке будет отчетливо видны пораженные хрящевые и костные структуры.
Если подагра находится на начальном этапе развития, то рентгенографическое исследование не покажет специфические изменения. При хронической форме заболевания на рентгеновском снимке будет отчетливо видны пораженные хрящевые и костные структуры.
Лабораторное исследование позволяет обследовать суставную жидкость и синовиальную оболочку, благодаря чему выявляются нарушения в почках.
Лечение подагры предполагает полный покой и постельный режим. С этой целью ноги следует разместить на возвышенности, например, на длинных подушках.
При ярко выраженном воспалении, чтобы устранить боль от шишки к пораженной области можно приложить ледяной компресс. Когда болевые ощущения утихнут ноги следует согреть.
Лечение подагры направлено на уменьшение концентрации солей уратов посредством:
- корректирования рациона, диета при подагре;
- приема противовоспалительных негормональных препаратов;
- использования проверенных народных средств;
- применения лекарственных препаратов, угнетающих выделение молочной кислоты.
Итак, лечить шишки в области ноги можно с помощью:
- медикаментозной терапии;
- хирургического вмешательства;
- физиотерапевтических процедур.
Медикаментозное и физиотерапевтическое лечение
Самым популярным способом избавления от шишки на ногах считается лечение лекарственными препаратами. Поэтому чаще всего врач предлагает лечить подагру противовоспалительными нестероидными средствами, таким как Нимулид, Ибупрофен, Вольтарен.
В случае приступообразного течения болезни врач назначается разовую инъекцию в больной сустав. А если шишки сформировались не на одном пальце ноги, а сразу на нескольких, тогда пациенту прописывает лечение на основе негормональных антибиотиков.
Очень часто врач рекомендует лечить подагру комплексно. Поэтому медикаментозное лечение часто сочетают с физиотерапевтическими процедурами, такими как:
- аппликации с димексидом, парафином либо озокеритом;
- магнитотерапия;
- электрофорез.
С помощью специфических микропотоков электрофорез выводит из ослабленного организма мочевую кислоту и разрушает отложения солей.
Кроме того, в виде вспомогательной терапии врач часто рекомендует заниматься лечебной физкультурой и не забывать о массаже.
Оперативное вмешательство и диетотерапия
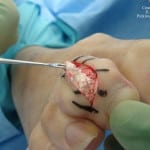 Во многих случаях, когда патология находится в запущенной форме, удалить шишки на ногах можно только хирургическим путем. Так, при появлении на пальце ноги воспаленного образования, препятствующего нормальному функционированию сустава, его удаляют с помощью лазера.
Во многих случаях, когда патология находится в запущенной форме, удалить шишки на ногах можно только хирургическим путем. Так, при появлении на пальце ноги воспаленного образования, препятствующего нормальному функционированию сустава, его удаляют с помощью лазера.
Кроме того, сегодня подагра успешно лечится таким современным способом, как плазмоферезогемосорбция либо очищение крови.
К тому же лечение подагры будет нерезультативным без соблюдения специальной диеты. Поэтому подагрикам стоит исключить из ежедневного меню пищу, плохо усваиваемую организмом. Так, кроме спиртных напитков, из рациона необходимо убрать:
- кофейные напитки;
- крепкий чай;
- яйца;
- жирные виды рыбы и мяса;
- салат и морковь;
- бобовые (горох, фасоль).
При отсутствии противопоказаний касательно сердечно-сосудистой системы, следует увеличить суточное количество потребляемой жидкости. Следовательно, на протяжении дня больному нужно выпивать около 2.5 литров. К тому же помимо воды желательно употреблять липовый и мятный чай, клюквенный и лимонный морс, отвар шиповника.
Если подагрику тяжело придерживаться такой диеты, тогда необходимо проконсультироваться с врачом. Возможно, доктор назначит дополнительный курс медикаментозной терапии.
Лечение народными средствами
Избавиться от шишки на ноге можно с помощью рецептов, предлагаемых народной медициной. При лечении патологии часто используется уринотерапия, травяные настойки и отвары, компрессы.
Одним из самых действенных рецептов считается прикладывание к воспаленному участку компресса из соли и воды. С этой целью в равных частях нужно смешать соль и мед (по 1 с. л.), а затем наложить кашицу на марлевую ткань.
Компресс прикладывают к пораженному суставу на всю ночь. Такая процедура выполняется до того момента, пока болезненные проявления не исчезнут полностью.
При подагре ног не менее эффективным считается отвар из брусники, который следует пить в течение дня. Но суточная доза отвара не должна превышать 250 мл. А для получения максимального результата брусничное лекарство полезно сочетать с сырой земляникой и березовым соком.
Источник

Примерно так переводится название этой болезни с латыни. Ощущение, что и говорить, не из приятных. Много лет болезнь может развиваться бессимптомно, потом происходит то, что называется «Никогда не было – и вдруг опять!»: острый приступ подагры застает человека врасплох. Больно… очень больно… не знаешь, как положить ногу, да еще и температура поднимается. Боль неожиданно стихает и неожиданно появляется опять. Что делать? Как себе помочь?
Содержание:
- «Нога в капкане»
- Специфические особенности подагры крупных суставов
- А может, это совсем не то?
- Чем это лечится?
«Нога в капкане»
Во-первых, не доводить свой организм до этого. Не отмахиваться от направлений на анализы и обязательно интересоваться их результатами. Если увидели избыток мочевой кислоты – бейте тревогу, начинайте обследование и в чём-то меняйте свой образ жизни, чтобы сохранить здоровье надолго.
Самодиагностика? Нет, диагноз ставит врач. Но если вы проводите рукой по пальцам ноги и ощущаете, что под кожей есть что-то вроде маленьких комочков, хоть и не болящих, обязательно насторожитесь: скорей всего это тофусы – «микросклады» скопившихся солей мочевой кислоты. Как правило, располагаются в районе стопы ноги, но иногда, более крупные, прощупываются в области ахиллесова сухожилия, боковых поверхностей голеностопного, коленного или тазобедренного суставов, достигая размера перепелиного или даже куриного яйца. Возможны и изъязвления их, в сочетании с болевым приступом.
Если вы такой узел, даже абсолютно безболезненный, заметили, обязательно посоветуйтесь с участковым терапевтом! На этой стадии есть еще возможность затормозить развитие болезни на долгие годы, не давая ноге попасть в капкан.
Специфические особенности подагры крупных суставов
Если подагрический палец – это просто очень плохо, то поражение крупного сустава – это совершенно невыносимая боль. Именно на крупных суставах, когда развивается острый приступ, на поверхности тофусов могут открыться мелкие язвы, из которых истекает не прозрачная, как лимфа при ранениях, а белёсая масса более густой консистенции, со специфическим запахом прокисшего супа. Во-первых, это дополнительная боль, во-вторых, язвочки необходимо обрабатывать, чтобы не занести в организм инфекцию, а малейшее прикосновение усиливает боль, в-третьих, даже когда они затянутся, после окончания обострения, внутри будет продолжаться разрушительный процесс, вплоть до полостей в бедренной или берцовых костях.
При подагре голеностопа нарушается правильное положение ступни, становится больно ходить, в запущенных случаях – искривляются большая и малая берцовые кости. Чем более крупный сустав поражен, тем сильнее боли, тяжелее последствия, выше опасность переломов хрупких костей.
А может, это совсем не то…
Иногда болезнь протекает стёрто, боли не так уж сильны, а искривление пальца считают следствием возрастных изменений. Давайте не будем прятаться от болезни. Для начала исключим тот самый диагноз, который и озвучивать не хочется, убедимся, что явления носят подагрический характер, и начнем наступление на болезнь. Чем раньше – тем лучше.
Методы обследования, применяемые, чтобы точно поставить диагноз:
Внешний осмотр и опрос. Врач определяет локацию болей, местную гипертермию (повышенную температуру), обращает внимание на наличие/отсутствие отечности сустава.
Производится общий анализ крови. Если уровень лейкоцитов повышен, а количество уратов увеличено, это, скорей всего, указывает на развитие подагрического процесса.
Для подтверждения предполагаемого диагноза пациента направляют на рентгеноскопию. Если отложения уратных кристаллов наличествуют, их видно при просмотре снимка.
Когда затронуты крупные суставы, на анализ берется немного суставной смазки (синовиальной жидкости). Если в ней тоже видны отложения уратов, это делает диагноз окончательным.
Чем это лечится?
В период обострения, в зависимости от тяжести протекания болезни, используют либо искусственные аналоги стероидов, либо НПВС (нестероидные противовоспалительные средства), иногда и то, и другое. Основная их задача – подавить воспалительный процесс, параллельно они способствуют снижению уровня боли.
Вылечить полностью подагру нельзя, но сделать ее проявления более редкими и не столь острыми можно. Существуют специфические препараты, для лечения именно подагры, для приема внутрь или введения внутримышечно/внутривенно.
Когда острый приступ прошел, можно начинать физиотерапевтическое или бальнеологическое лечение, по назначению курирующего врача. Если у вас есть непереносимость определенных процедур (УФО, ударно-волновой терапии и пр.), обязательно поставьте врача в известность. Цель лечения – наладить обмен веществ в больных суставах и усилить в них кровоток.
И, конечно, придется серьезно поменять своё меню. Список всего рекомендованного и противопоказанного вам даст врач-диетолог, и отнестись к его рекомендациям следует с полной серьезностью. Вряд ли вы предпочтете есть хамон и ходить, опираясь на палочку, а коррекция режима питания творит настоящие чудеса: провоцирующие болезнь вещества больше не поступают в кровоток, правильно налаженный питьевой режим дает организму возможность вырабатывать нормальное количество синовиальной жидкости – и болезнь уходит в глухую оборону. Если ее не провоцировать, она не помешает вам вести полноценный, активный образ жизни.
Источник
Здравствуйте, уважаемые читатели! Сегодня хочется
рассказать о подагре. Начну сразу с недоразумения. Ко мне
часто приходят на прием достаточно молодые женщины и не очень
молодые, и сходу заявляют: “Меня беспокоит подагра”. Оказывается
под подагрой они понимают деформацию, подвывих суставов больших
пальцев стопы. На нашем сайте вы можете увидеть фотографию
стопы при остром приступе подагры и фотографию
Халюс Вальгус (подвывиха 1 плюсне-фалангового сустава стопы).
Зачем это знать? Да затем, что Халюс Вальгус
встречается, в основном, среди женщин и довольно часто и лечить
это должен ортопед, иначе ситуация усугубляется, и женщина
вместо изящных туфелек вынуждена носить не очень-то симпатичные
тапочки или ботинки типа “ПрощайМолодость”. Напротив, подагра
преимущественно мужская болезнь, лечить должен ревматолог,
и довольно-таки интенсивно, иначе приступы подагры становятся
все чаще и интенсивнее. Болезнь может инвалидизировать хозяина. Ну,
вроде бы на то они и доктора, чтобы разбираться кому чего
и как лечить . Ан, нет. Придете вы, например, к участковому
терапевту… А у него 50 человек в коридоре. И дальше следующий
диалог:
– Ну, что у Вас?
– У меня ПОДАГРА!
– Подагра, говорите? Ну, вот Вам таблеточки, лечитесь. Следующий.
(Посмотреть – то некогда. Бывает такое).
При халюс вальгус таблеточки-то не очень нужны.
Когда болит очень, можно обезболить, но проблемы решать нужно
ортопедически. Силиконовые катушечки, обувь, физиотерапия,
ванночки с травами, операция в конце-концов. Если интересно,
пишите. О халюс вальгус поднимем вопрос отдельно.
Теперь наконец-то о подагре. Острый приступ
подагры обычно возникает, как гром среди ясного неба. Ну,
не всегда ясного, нередко после хорошего застолья и выпивки.
Нередко пациент может назвать день и час возникновения у него
болей. Припухлость, краснота, выраженные боли возникают часто
в области большого пальца стопы (отсюда и путаница). Определяется
местное повышение температуры кожных покровов. Нередко повышение
температуры тела. Боль настолько интенсивная, что становится
нестерпимой даже при прикосновении простыни к суставу. Конечно,
подагра может начинаться и с коленного сустава и с голеностопного,
но это проблемы ревматологов (главное – к ним вовремя попасть).
Важным симптомом (не у всех, правда, встречается)
являются подагрические тофусы. Тофусы – это узелки, белесоватые, обычно
встречаются на мочке уха, кистях, стопах, в области локтевых
сгибов. Тофусы могут вскрываться, из них сочится белесоватая
жидкость. Через некоторое время свищ самопроизвольно закрывается,
оставляя небольшой рубчик. Был один случай, когда начинающий
хирург чуть не прооперировал сустав, увидя белесоватое отделяемое
из сустава (читай: из тофуса), и приняв его за гнойное. И
СЛАВА БОГУ, что не прооперировал. Иногда путают с рожистым
воспалением, так как краснота и припухлость бывают весьма
похожи.
Протекает подагра приступообразно. Нарушение
диеты – застолье -> приступ подагры -> постепенное уменьшение
боли и воспаления -> спокойный период (ремиссия). Чем тяжелее
течение, тем короче ремиссия. Лечение подагры должен проводить
ревматолог. Оно направлено на подавление продукции мочевой
кислоты, на ускоренное выведение ее из организма. Применяются
обезболивающие препараты с наиболее быстрым эффектом (раптен
рапид, трамал, вольтарен и другие). Обязательна диета с пониженным
содержанием продуктов – источников синтеза мочевой кислоты.
Диета
при подагре
Диета
при подагре крайне важна. Лечение без соблюдения диеты зачастую
бессмысленно. Подагра связана с нарушением обмена мочевой
кислоты. Источником синтеза (в случае подагры избыточного)
мочевой кислоты являются азотистые вещества (пуриновые основания).
Поэтому
диетические рекомендации направлены на
1.
Выведение из организма избытка небелковых азотистых компонентов.
2. Ограничение поступления пуринов извне.
Способствует
выведению из организма излишков пуринов огуречный сок (до
1 стакана в день), щелочные минеральные воды (мало минерализованные),
а также содержащие органические вещества (“Нафтуся”, “Ессентуки
№17”, “Нарзан”, “Боржоми”). Принимать необходимо не
менее 1 стакана 3 раза в день за час до еды, в течение всего
периода обострения. Требуется ограничение следующих продуктов:
кофе, чая, какао, шоколада, мяса, рыбы, особенно субпродуктов
(печени, почек, мозгов), икры, рыбных консервов (шпрот, сардин),
грибов, бобовых, цветной капусты, свеклы и зелени (салата,
петрушки, шпината, щавеля).
При
обострении заболевания ограничивают или даже вовсе исключают
мясо, рыбу, а через день устраивают разгрузочные дни (молочные,
овощные, фруктовые, соковые) и минеральные воды. Вне обострения
разрешается мясо и рыба( не чаще 3-х раз в неделю), но только
отварные (в бульон уходит более половины пуриновых веществ).
Можно использовать некрепкий костный (говяжий) бульон. Из
отварного мяса (рыбы) хорошо сделать котлеты, тефтели, суфле,
можно готовить блюда и на пару, а также запекать. Овощи, картофель
отваривают или готовят на пару. Хороши кисели, компоты (ежедневно
до 500 г).
Широко
используют молоко (его обязательно давали больным подагрой
еще в средние века), различные продукты из него, в том числе
кисломолочные (кефир, ацидофилин, ряженка, простокваша). Мало
пуринов в хлебе, яйцах, фруктах, овощах, большинстве ягод.
Все вышеперечисленные рекомендации могут подвергаться коррекции
и уточнению. Потому, что подагра подагре рознь (подагра бывает
и вторичной, т.е. вследствие других заболеваний). Разгрузочные
дни: огуречный – 1,5 кг огурцов и 150 г хлеба (в 5
приемов) в день; молочный (кефирный) – молоко (кефир)
– 1,5 литров (в 6 приемов); рисовый, овсяный –
200 г крупы, 15 г растительного масла, вода – 1 литр
(в 5 приемов); апельсиновый – 1,5 кг (в 5 приемов);
арбузный – 3000 г (в 5 приемов); творожено-кефирный
(молочный) – 300 г творога, кефир (молоко) – 800
г (в 5 приемов).
Разрешение
на проведение разгрузочного дня желательно получить у врача.
Некоторые из перечисленных продуктов могут быть не показаны
по другим причинам.
Иванов Г.Ю.
File (/var/www/medport/data/www/medicinform.net/info/trudnosti-zapisi-v-kliniki-moskvy-v-pjeriod-covid-19-kak-rjeshit.htm) does not exist!
Смотрите также:
У нас также читают:
Источник
