Радикальная операция на ухе отит

Санирующая операция среднего уха выполняется при хроническом воспалении среднего уха (хроническом гнойном среднем отите). Она проводится с целью избавления больного от хронического очага инфекции и предупреждения развития тяжелых и опасных для жизни ушных (отогенных) осложнений (как менингит, абсцесс мозга, арахноидит и др.) и с целью предупреждения вторичного кохлеарного неврита (нейросенсорной тугоухости), развивающегося вследствие проникновения во внутреннее ухо токсических продуктов воспаления среднего уха. В последние десятилетия санирующие операции стали выполнять и с целью «подготовки» среднего уха (первый этап) к слухоулучшающей операции (второй этап).
Разработано много методик санирующих операций, отличающихся между собою как хирургическим подходом (через заушный или внутриушной разрез), так и объемом удаляемой кости. Разнообразие методик операций позволяет выбрать наиболее подходящую для конкретного больного в зависимости от особенностей воспалительных изменений, степени слуховых нарушений, состояния слуховой трубы, общего состояния больного и т. д. Следует иметь в виду, что чем длительнее течение хронического среднего отита (например, несколько десятилетий), тем больше объем операции и тем меньше шансов на полное избавление больного от выделений из уха и на возможность проведения слухоулучшающей операции.
Основные показания для операции
Основным показанием для санирующей операции являются непрекращающиеся выделения из уха или временно прекращающиеся под влиянием лечения. Они могут быть обильными и скудными; гнойными, слизистыми или слизисто-гнойными, реже водянистыми. Иногда выделения прекращаются, но при протиранин уха ваткой, навернутой на зонд или спичку, удаляется зловонная корочка или просто эта ватка имеет неприятный запах. Это указывает на то, что при кажущемся отсутствии выделений воспаление продолжается, но выделения настолько небольшие, что успевают высохнуть, превращаясь в корочку.
Относительные показания
Другим показанием для санирующей операции служит тупая боль в ухе, головокружение и тугоухость. Следует отметить, что в некоторых случаях, как, например, при небольшой перфорации барабанной перепонки, при ее локализации в верхнем отделе перепонки, при сохранении слуховых косточек, слух может быть нормальным. Однако это не означает, что санирующая операция не нужна. Нередко при почти нормальном слухе развивается холестеатома, которая всегда представляет угрозу для здоровья, а потому подлежит полному удалению при операции. Иногда во время санирующей операции у таких больных удается сохранить слух. Если же откладывать операцию на отдаленное время, то холестеатома может настолько разрушить структуры среднего уха и ухудшить слух, что выполнить слухоулучшающую операцию уже не удается.
Как проводится операция
Санирующая радикальная операция заключается в создании общей костной полости с гладкими стенками, сообщающейся со слуховым проходом. Иными словами, формируется единая полость среднего уха, как бы широко открытая в слуховой проход. При операции удаляются все «поражённые» элементы среднего уха, включая изменённые слуховые косточки, даже если они частично разрушены воспалительным процессом. Обычно радикальная операция выполняется заушным путем.
При небольших разрушениях элементов среднего уха, как, например, в начальной стадии развития эпитимпанита, можно ограничиться небольшой операцией, называемой аттикотомией. Ее выполняют через наружный слуховой проход. При этой операции удаляют небольшой участок костной ткани и формируют небольшую полость. Как правило, после такой операции можно в дальнейшем произвести и слухоулучшающую операцию.
Существует еще одна операция, называемая раздельной аттикоантротомией, которая включает элементы радикальной операции и аттикотомии. Она проводится обычно при хронических гнойных мезотимпанитах, когда воспалительным изменениям в основном подвергаются слизистая оболочка среднего уха и нет холестеатомы. Одновременно проводят и слухоулучшающий этап операции (тимпанопластику). При этой операции, как и при аттикотомии, используют операционный микроскоп.
При некоторых типах операций через 8-14 месяцев может потребоваться повторная (ревизионная операция) для исключения рецидива холестеатомы. Показания к ней определяет оперирующий хирург.
Помимо указанных основных 3 видов санирующих операций существует множество модификаций.
Успех операции во многом зависит от общего состояния больного и от выполнения необходимого режима после операции.
Подготовка к операции
Перед операцией выясняют: нет ли противопоказаний к операции или какой-либо патологии в других органах, которая может повлиять на исход операции. Прежде всего не должно быть кариозных зубов и гнойного синусита. При необходимости зубы должны быть санированы. Лечению подлежит патология глотки (хронический тонзиллит), носа и около носовых пазух. Инфекция в носу и глотке может способствовать вялому послеоперационному заживлению.
Весьма существенное место занимает подготовка уха к операции, которую проводят как в поликлинике, так и в стационаре. В поликлинике проводят местное лечение (капли), иногда по показаниям смазывают мазью или инсуфлируют порошок; иногда проводят инъекции витаминов и т. д. Перед операцией в стационаре тщательно осматривают ухо под микроскопом, промывают, очищают слуховой проход от корочек и, иногда, назначают инъекции препаратов или таблетированные лекарства.
Накануне операции больной должен принять душ, так как после операции он будет лишен этого удовольствия в среднем на 7-10 дней; очистить кишечник, принять на ночь таблетку успокаивающего или снотворного препарата. В день операции с утра не следует принимать пищу и жидкости. Волосы около уха должны быть коротко подстрижены и на 2—3 см выбриты. Операция продолжается обычно 1—3 часа в положении лежа на спине; проводится она обычно под местной анестезией или под общим обезболиванием (вид обезболивания определятся индивидуально). Операцию, как правило, больные переносят легко и безболезненно.
Послеоперационный режим
Послеоперационный режим как в стационаре, так и после выписки назначается отохирургом индивидуально в зависимости от характера и особенностей операции. Обычно уже на другой день больным разрешают вставать. Ограничение ходьбы, резких движений длится 3—7 дней. Более свободный режим с прогулками по коридору, а в летнее время — на больничном дворе обычно назначают после полной перевязки, т. е. после полного извлечения из уха всех тампонов. В период пребывания в стационаре больному назначают лечение, направленное на ускорение заживления послеоперационной полости, и проводят ежедневные перевязки. Часто назначают физиотерапевтические процедуры. Лечение в стационаре продолжается от 3 до 7 дней; при вялом заживлении этот срок иногда удлиняется. Перевязки заключаются в смене тампонов в первые 7-10 дней, удалении раневого отделяемого и введении в ухо лекарственных препаратов.
При выписке из стационара отохирург в эпикризе отмечает характер операции, рекомендуемый послеоперационный режим и указывает при необходимости медикаментозное лечение, которое проводится в поликлинике по месту жительства. С учетом особенностей операции и заживления в справке отмечают также примерный срок домашнего режима с правом продления больничного листа. Обычно он продолжается 1—2 недели после выписки.
Реабилитация
В течение первых 6 месяцев необходимо избегать инфицирования уха. Не следует переохлаждаться, купаться в открытых бассейнах, а при пользовании ванной или душем, особенно при мытье головы, следует плотно закрывать слуховой проход ватой, смоченной стерильным вазелином.
Обычно выделения из уха прекращаются через 4 недели, почему больной в течение этого срока наблюдается врачом, который очищает ухо. Иногда выделения продолжаются более длительный срок; в этом случае сам больной может по указанию врача смазать мазью или закапать лекарства. При резкой смене погоды, изменении атмосферного давления может возникать в течение многих лет тупая боль в оперированном ухе. В этом случае следует помассировать кожу впереди козелка в заушной области.
По мере необходимости врач назначает частые или редкие посещения к нему; в первые 6 месяцев обычно больной должен осматриваться врачом 1 раз в месяц, а затем реже — 1 раз в 2—3 месяца до 1 года после операции. Весь этот период следует избегать не только переохлаждения, но и контакта с больными гриппом и простудными заболеваниями. При остром воспалении дыхательных путей и при гриппе следует обратиться к врачу.
Большое значение как до операции, так и после нее имеют общеукрепляющие процедуры, направленные на повышение защитных сил, улучшение общего кровообращения и обогащение кислородом. Правильное чередование труда и отдыха, регулярные занятия физической культурой и пребывание на свежем воздухе способствуют закаливанию организма.
В комплекс физических упражнений целесообразно включить такие, которые усиливают объем дыхания. Полезен бег или быстрая ходьба, облегченный физический труд, глубокое дыхание, повороты и вращения головы и шеи.
Питание должно быть полноценным, разнообразным с включением белковых продуктов (молока, творога, нежареного мяса) и витаминизированной пищи (овощи, фрукты, соки). Ни в коем случае нельзя употреблять спиртные напитки, включая и пиво, так как они усиливают секрецию слизи и выделения из уха. Во всяком случае этот запрет категориченв течение двух лет, даже при хорошем заживлении.
Соблюдение перечисленных рекомендаций, своевременные посещения врача способствуют надежному заживлению и полному избавлению больного от выделений из уха. Для тех больных, которым назначается вторая — слухоулучшающая операция, соблюдение отмеченных правил увеличивает шансы на ее эффективность.
Источник
Как устроено ухо
Ухо разделяют на три отдела: наружное ухо, среднее и внутреннее. В состав наружного уха включают ушную раковину, наружный слуховой проход и барабанную перепонку, являющуюся границей между наружным и средним ухом.
Среднее ухо представлено барабанной полостью, пещерой сосцевидного отростка и их содержимым – прежде всего, слуховыми косточками, а также слуховой (евстахиевой) трубой, соединяющей барабанную полость с полостью глотки.
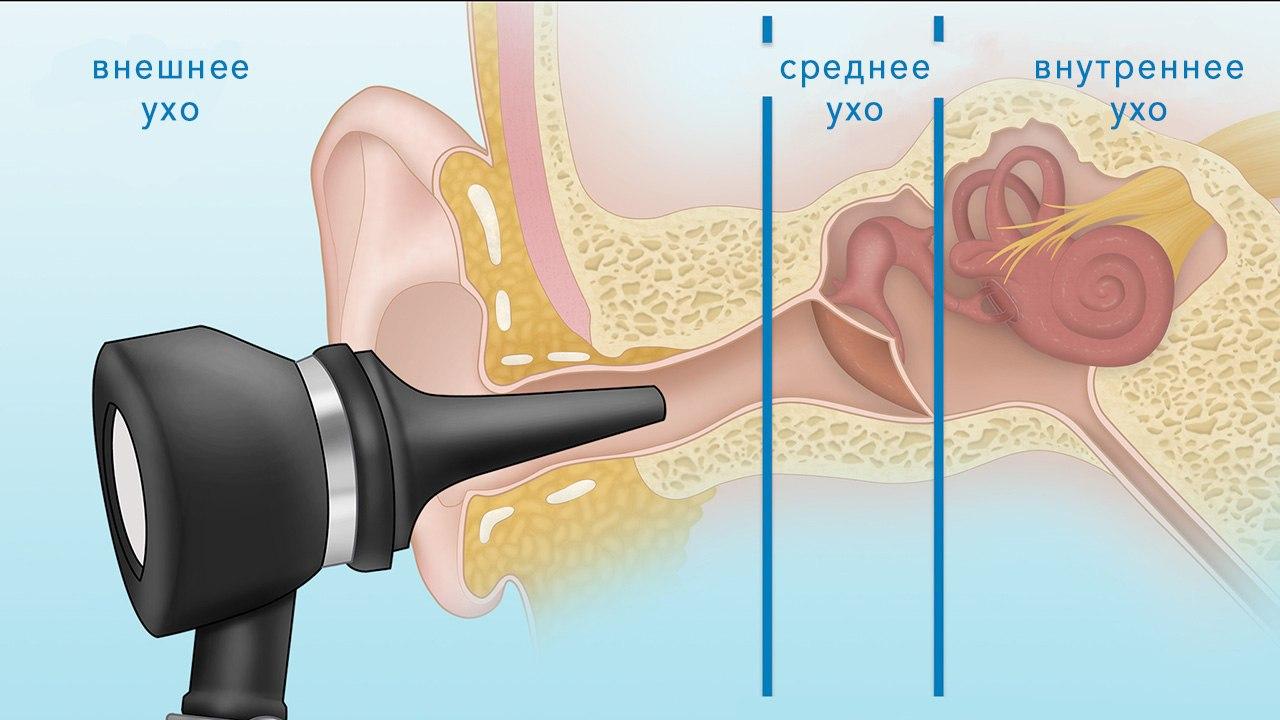 Рисунок 1. Отделы уха, и как их просматривают отоскопом. Источник: openpediatrics.org
Рисунок 1. Отделы уха, и как их просматривают отоскопом. Источник: openpediatrics.org
Внутреннее ухо представлено преддверием, улиткой, полукружными каналами и расположено в пирамиде височной кости.
Наиболее мучительным для человека является средний отит – отек и воспаление слизистой барабанной полости.
Что такое миринготомия, пapaцeнтeз, тимпанотомия?
Все это разные названия хирургической операции, суть которой – прокол барабанной перепонки, извлечение вредного содержимого из барабанной полости, образовавшегося там из-за воспаления. Сквозной разрез обеспечивает свободный выход скопившейся в среднем ухе жидкости, после чего человеку становится значительно лучше, а боль отступает.
Вмешательство связано с определенными сложностями. Длительно протекающий воспалительный процесс утолщает перепонку, и в ней бывает трудно сделать маленький сквозной прокол. Операция обычно назначается детям, ведь они болеют отитом чаще взрослых из-за возрастных особенностей анатомии слуховой трубы.
Показания
Прокол барабанной перепонки показан в следующих случаях:
- выраженный болевой синдром при подтвержденном среднем отите;
- жидкость в среднем ухе, выявленная путем специального обследования – тимпанометрии;
- нет положительной динамики при длительном приеме антибиотиков и других лекарств;
- дисфункция евстахиевой трубы у взрослых;
- ухудшение слуха из-за скопления жидкости в барабанной полости;
- необходимость проведения анализа, для выявления возбудителя возможной инфекции и проведения адекватной лекарственной терапии.
Если экссудат из полости среднего уха удалить вовремя, не дожидаясь осложнений, отит не перейдет в хроническую стадию.
Важно! Миринготомия барабанной перепонки не заменяет антибактериальной терапии, не уменьшает частоту развития среднего отита и не снижает число рецидивов.
Противопоказания
Миринготомия может быть противопоказана при любых признаках опухоли среднего уха или сосудистых аномалиях. К относительным противопоказаниям относят предшествующую лучевую терапию области головы и шеи.
Как проходит операция
Методику проведения операции определяет ЛОР-врач на основе данных всестороннего обследования пациента, подтвержденного диагноза и наличия показаний к вмешательству.
Чтобы получить наилучший обзор полости среднего уха, применяют микроскоп. Затем выполняют маленький надрез в барабанной перепонке, а жидкость из среднего уха удаляют. В большинстве случаев, может понадобиться небольшая трубка, которая останется в месте надреза, и позволит дренажу продолжаться.
Для закрытия надреза наложение швов не требуется – он заживет сам.
Диагностика
Острый средний отит определяется по совокупности признаков:
- данные анамнеза;
- показатели отоскопии – исследования наружного уха и барабанной перепонки с помощью специального прибора;
- характерные симптомы наличия жидкости за барабанной перепонкой: сильная боль в ухе, снижение слуха и проявление интоксикации: бледность, слабость, отсутствие аппетита, головная боль и повышенная температура.
В некоторых случаях врач назначает дополнительные диагностические процедуры: бактериальный посев экссудата и рентгенографию височной кости.
Подготовка
Включает ряд обязательных исследований:
- проверка слуха;
- общий анализ крови;
- тимпанография – оценка деформации барабанной перепонки на перепады давления.
За неделю до плановой операции необходимо прекратить прием противовоспалительных препаратов и лекарств, разжижающих кровь.
Под каким наркозом проходит?
Миринготомия относится к малоинвазивным вмешательствам и обычно выполняется в амбулаторных условиях. Взрослым достаточно местного обезболивания, а детям необходим общий наркоз, поэтому ребенку нельзя принимать пищу за 6 часов до операции.
Сколько длится?
При отсутствии технических сложностей – 15-20 минут.
Процесс операции
Прокол барабанной перепонки проводится в несколько этапов:
- удаление серы из слухового прохода;
- промывание уха раствором антисептика;
- введение анестетика;
- линейный разрез барабанной перепонки стерильной парацентезной иглой;
- обработка антисептиком;
- установка плотного марлевого тампона (турунды) с лекарством.
Послеоперационный период и реабилитация
В послеоперационном периоде слуховой проход несколько раз в день промывают фурацилином или борным спиртом для быстрого снятия воспаления и улучшения состояния пациента. Чтобы вредное содержимое барабанной полости вытекало скорее, рекомендуют ложиться прооперированным ухом вниз, на подушку.
Обычно полное восстановление после операции происходит в течение 4-х недель, но уже примерно через 5 дней после операции отверстие в барабанной перепонке заживает. В течение 3-5 дней после операции из места прокола может выделяться гной, это нормально. Восстановительный период требует соблюдения следующих рекомендаций:
- слуховой проход следует ежедневно очищать;
- если врач прописал ушные капли, нужно закапывать их строго в соответствии с назначением;
- необходимо регулярно менять ватные тампоны в ухе;
- уточнить у врача правила проведения водных процедур.
Возможные осложнения
Срочно позвоните врачу или в скорую, если после операции произошло что-то из нижеперечисленного:
- появились признаки инфекции — лихорадка или озноб;
- ухо покраснело, появился отёк, усилилась боль, пошла кровь или другие выделения;
- если боль не проходит после приёма лекарств, назначенных для этого врачом;
- ухудшился слух;
- появился кашель, одышка, боль в груди, сильная тошнота или рвота.
Заключение
Прокалывание барабанной перепонки для удаления скопившегося в полости содержимого – рутинная процедура, которая избавляет от острой боли при воспалении среднего уха. Родители часто опасаются таких радикальных методов лечения отита, особенно у совсем маленьких детей. Но многолетняя успешная практика подтвердила высокую эффективность и безопасность миринготомии.
Источник
В большинстве случаев при длительно существующей перфорации в барабанной перепонке, возникшей после травмы или перенесенного острого отита, пациент жалуется на периодическое или постоянное отделяемое из уха, снижение слуха, дискомфорт в ухе. В таких случаях нередко кожа слухового прохода прорастает через перфорацию в барабанную полость, окутывает слуховые косточки, вызывает костную деструкцию. Такая «кожная опухоль» в народе известна как «костоеда», а в медицине «холестеатома». Следовательно, при хроническом гнойном среднем отите с холестеатомой существует риск поражения лицевого нерва при деструкции его канала, который проходит в височной кости, возникновения менингита, жизнеугрожающих состояний, развития прогрессирующего снижения слуха.
Именно поэтому современная медицина предлагает своевременное лечение перфоративного отита, мезотимпанита – тимпанопластику, оссикулопластику, с целью устранения проблемы на этапе, когда еще отсутствуют значительные деструктивные изменения. А это сокращает время операции, повышает ее эффективность.
Если раньше оперативные вмешательства при гнойном среднем отите были направлены на устранения воспаления и не оставляли возможность сохранить слух у пациента, на современном этапе все кардинально изменилось. Хирургическое лечение при патологии уха с применением микроинвазивных технологий преследует две цели: 1 – устранение патологического процесса, 2 – восстановление слуха.
Мы санирующие операции проводим как по открытой, так и по закрытой технике с восстановлением архитектоники не только среднего, но и наружного уха.
Не запускайте болезнь, лечитесь своевременно, не допускайте применение радикальной операции на ухе без показаний. Современная отохирургия позволяет применение щадящих методов оперативного лечения при хроническом гнойном среднем отите, а именно – санирующих операций с восстановлением анатомической целостности среднего и наружного уха.
Тимпанопластика
Термином «тимпанопластика» обозначают хирургические вмешательства на ухе, выполняемые с целью улучшения слуха. Тимпанопластика предполагает полноценную санацию и ревизию полостей среднего уха, сохранение элементов звукопроводящего аппарата среднего уха, а в случаях их деструкции – реконструкцию трансформационной системы уха с применением различных пластических материалов. При этом барабанную перепонку можно восстановить по технике underlay или overlay. При технике underlay применяется аутохрящ ушной раковины пациента с надхрящницей или аутофасция височной мышцы. Трансплантат укладывается под остатки барабанной перепонки на рукоятку молоточка. А техника overlay предполагает укладку трансплантата, наиболее часто – аутофасции, на деэпителизированные остатки барабанной перепонки, с раскладыванием сверху трансплантата эпидермального слоя барабанной перепонки, что дает возможность его дополнительно укрепить в естественном положении. В зависимости от степени поражения и характера патологического процесса, анатомического строения структур среднего и наружного уха хирург выбирает способ восстановления барабанной перепонки в каждом конкретном случае, что позволяет достигнуть хороших результатов.
Оссикулопластика
Оссикулопластика – восстановление цепи слуховых косточек. В барабанной полости находятся три слуховые косточки. Цепь слуховых косточек представляет связанные между собой сочленения:
- Молоточек
- Наковальня
- стремя
При нарушении целостности или подвижности цепи слуховых косточек, вследствие травмы или воспалительного процесса, возникает снижение слуха – тугоухость. В случае нарушения подвижности цепи косточек после тимпанотомии иссекаются рубцы, удаляются бляшки, отосклеротические очаги, при необходимости и соответствующих показаниях мобилизуются косточки и удаляются, производится их замена исскуственными оссикулярными протезами или аутогенным материалом, часто аутохрящом ушной раковины. Хирурги на практике предпочтение отдают применению аутогенных материалов.
Оссикулопластика в большинстве случаев позволяет улучшить слух, обеспечить социальную реабилитацию пациента с патологией слуха.
Стапедопластика
Постепенное снижение слуха пациент часто связывает с серной пробкой – наверно у меня пробка! Однако при осмотре ЛОР врачом выясняется, что пробки нет, барабанная перепонка без признаков воспаления. В таком случае врач назначает аудиометрию и импендансометрию. При неврите слухового нерва аудиограмма иммет нисходящий тип с повышением порогов звукопроведения и звуковосприятия. Тогда устанавливается диагноз – «сенсоневральная тугоухость» и назначается консервативное лечение. При повышении порога звукопроведения и отсутствии стапедиального рефлекса диагностируется «Отосклероз». Это остеодистрофическое заболевание, наиболее часто встречается у женщин на фоне гормональной перестройки организма вследствие беременности или менопаузы, сопровождается нарушением обменных процессов с формированием отосклеротических очагов, с вовлечением подножной пластинки стремени и его фиксацией.
На практике бывает, что ЛОР врач не определяет характер снижения слуха и пациент длительное время лечится от неврита слухового нерва, а по факту имеет место фиксация слуховой косточки – стремени. Несвоевременная диагностика данной патологии чревата развитием кохлеарной формы отосклероза, когда тугоухость носит сенсоневральный характер и восстановление слуха невозможно.
Тимпанальная и смешанная формы отосклероза на сегодняшный день успешно поддаются лечению. Эффективность стапедопластики составляет 95%. Наболее часто используют стапедопластику поршневым способом, стапедопластику с частичной или полной стапедэктомией.
Если у Вас диагностирован отосклероз, не откладывайте хирургическое лечение – стапедопластику!
Как проходят операции на ухе
Все пациенты перед операцией на амбулаторном этапе проходят общеклиническое и лабораторное обследование, при наличии соматической хронической патологии – осмотр специалистов (см. раздел памятка пациенту).
При наличии гнойного отделяемого амбулаторно назначается консервативное лечение в качестве подготовительного этапа к хирургическому лечению с целью повышения эффективности операции.
Предоперационно назначается подготовка к операции – седативная терапия, подготовка операционного поля, бинтование нижних конечностей эластичными бинтами.
Операции выполняются как под местной анестезией, так и под общим наркозом с применением микрохирургической техники Karl Zeiss и микрохирургических инструментов Karl Storz.
При хроническом гнойном среднем отите все операции проводятся заушным доступом, что обеспечивает хороший обзор полостей среднего уха и повышает качество выполняемого оперативного вмешательства.
После ревизии полостей среднего уха и выполнения санирующего вмешательства производится реконструктивный этап. Далее ухо тампонируется, накладываются послеоперационные швы.
Как проходит реабилитационный этап после оперативного вмешательства на ухе.
Успех оперативного вмешательства на ухе во многом зависит не только от мастерства хирурга, но и от соблюдениий рекомендаций по ведению послеоперационного периода. В среднем реабилитационный период длится 2-3 месяца. Первые два дня пациент находится в стационаре. В течение первой недели пациент может ощущать боль, дискомфорт в оперированном ухе. Назначаются болеутоляющие препараты, со временем боль притупляется и проходит. На 7 сутки после операции удаляются тампоны из уха, снимаются швы. После удаления тампонов пациент часто ощущает заложенность в ухе, но пугаться этого не стоит, ведь такая реакция обусловлена реактивным отеком. Также пациент может отмечать анемение кончика ушной раковины, все эти явления временные. Как правило, на протяжении 2-3 месяцев неприятные ощущения проходят.
С целью профилактики смещения трансплантата или оссикулярного протеза после операции не рекомендуются:
- высмаркивание с закрытым ртом и носом,
- продувание барабанной перепонки,
- активные движения, наклоны,
- попадание воды на рану и тампоны
- физические нагрузки
После удаления тампонов необходимо:
- Беречь оперированное ухо от воды,
- Избегать от шума и вибрации,
- 1 раз в день обработать послеоперационную рану раствором антисептика,
- Применять ушные капли (препарат выбирается индивидуально),
- Обеспечить удовлетворительное носовое дыхание
Динамическое наблюдение:
После выписки из стационара пациент в обязательном порядке посещает своего хирурга на 7 сутки после операции для удаления тампонов. Далее назначается аудиометрия, оценивается эффективность оперативного вмешательства. В последующем пациент находится под динамическим наблюдением. При обнаружении эпидермиса и холестеатомы, как принято во всем мире, мы также придерживаемся тактики динамического наблюдения в течение 5 лет после операции. Через 12-18 месяцев после операции назначается МРТ височных костей в специальном режиме определения рецидива холестеатомы, при необходимости проводится повторное оперативное вмешательство.
Источник
