Прыщи похожие на ожог у ребенка
Стрептодермия у детей имеет ряд особенностей. Представляет собой кожное заболевание бактериального происхождения, при котором на коже появляется сыпь, которая затем может перерастать в мокнущие раны, гноиться. В особо тяжелых случаях на поверхности кожи могут появляться язвы, эрозии. [1] Заболевание лечится довольно долго. Основной метод лечения – антибиотикотерапия. При появлении первых признаков заболевания, нужно как можно быстрее показаться врачу, который подберет оптимальное лечение. [2] Чем раньше начнется лечение, тем больше шансов на полное выздоровление.
Стрептодермия у детей на голове, на лице, подбородке, за ухом
Стрептодермия довольно часто встречается у детей, и может локализоваться практически повсеместно: на голове, на лице, на подбородке, за ухом. [3] Для того чтобы избавиться от заболевания, необходимо соответствующее лечение. Поскольку стрептодермия представляет собой заболевание бактериального происхождения, основа лечения – антибиотикотерапия.
Учитывая, что бактериальное заболевание может развиться исключительно на фоне сниженного иммунитета, и нарушенной микрофлоры, может понадобиться иммунокоррекция. Для этого нужно обратиться к иммунологу, провести обследование, и только после этого, в случае необходимости, назначать соответствующее лечение. Самостоятельно назначать себе средства для иммунной системы ни в коем случае нельзя, поскольку необходимо смотреть иммунный статус человека, и на основании анализа основных иммунологических показателей, подбирать соответствующее лечение.
Нужно учитывать, что неправильный подбор средства может иметь серьезные неблагоприятные последствия. Чрезмерно активный и высокий иммунитет – это та же плохо, как и сниженный. При повышенном иммунитете развивается аутоиммунная агрессия, при которой иммунные комплексы и антитела атакуют клетки и ткани собственного организма, вызывая соответствующие разрушительные реакции. Примером аутоиммунного заболевания является красная системная волчанка, ревматизм, артрит, различные заболевания крови. [4] , [5] При повышенном иммунитете существенно возрастает риск развития лейкемий, злокачественных новообразований.
Также необходимо нормализовать микрофлору, поскольку снижение колонизационной резистентности и защитных свойств слизистых оболочек также способствует прогрессированию заболевания и развитию рецидивов. Зачастую назначают комплексное лечение: антибиотикотерапия, противогрибковые средства, иммуномодуляторы, пробиотики.
Стрептодермия в носу, под носом
Появление стрептодермии в любом месте, даже в носу, или под носом, является признаком бактериальной, а точнее – стрептококковой инфекции. Единственным методом лечения бактериальной инфекции является антибактериальная терапия, проводимая по специально подобранной схеме. Применяется как местная терапия, так и системная (препараты принимают внутрь).
Несмотря на то, что выбор того или иного антибиотика зависит от ряда факторов, в том числе, и от их количества выявленных микроорганизмов, лучше делать выбор в пользу антибиотиков узкого спектра действия. Эти антибиотики направлены конкретно против стрептококковой инфекции, которая и является причиной развития стрептодермии.
Но иногда встречаются случаи комбинированной инфекции (микст-инфекции), при которой к стрептококковой инфекции, которая является основной, дополнительно присоединяется и другая инфекция. Это могут быть любые микроорганизмы, как грамположительные, так и грамотрицательные. [6] Поэтому рекомендуется сначала провести предварительный анализ на антибиотикочувствительность. Если кроме стрептококковой инфекции, присутствует и другая микрофлора в патологическом количестве, назначают универсальные средства, которые воздействуют без учета специфики микрофлоры. Это зачастую антибиотики широкого спектра (могут оказывать как бактериостатическое, так и бактерицидное воздействие).
Стрептодермия во рту
Случаи развития стрептодермии во рту наблюдаются редко, тем не менее, не исключены. Зачастую это указывает на сниженный иммунитет и нарушения микрофлоры: дисбактериоз, дисбиоз. Подобное состояние может наблюдаться у грудных детей, у которых еще не в полной мере сформирован иммунитет, микрофлора находится на стадии формирования. [7] Также подобное наблюдается у ослабленных детей, у часто болеющих детей, у тех, кто прибывал в контакте с заболевшими детьми, а также после антибиотикотерапии, перенесенных инфекционных, или тяжелых соматических заболеваний.
Основное лечение – местные антибактериальные средства для орошения ротовой полости: мирамистин, стоп-ангин, неомицин, биопорокс, ингалипт, раствор Люголя, и другие. Внутрь обязательно назначют антибиотики. Антибиотики узкого спектра действия подбирают после того, как точно определен возбудитель заболевания (подтверждено, что это действительно стрептодермия, обусловленная стрептококковой инфекцией, исключена комплексная инфекция, микст-инфекция). Это связано с тем, что антибиотики узкого спектра оказывают целенаправленное воздействие на бактерии, убивают их, снимают воспалительный процесс. Они действуют точно, прицельно, конкретно на тот микроорганизм, который и является причиной заболевания. Но в случае, если причиной окажется другой микроорганизм, либо их комплекс, антибиотик окажется неэффективным. Проблема состоит также в том, что такое лечение не только не принесет результата, но и вызовет побочные эффекты, создаст дополнительную нагрузку на организм и без того ослабленного ребенка. Поэтому перед назначением лечения нужно проконсультироваться с врачом и пройти бактериологическое исследование с анализом на антибиотикочувствительность выделенных штаммов микроорганизмов.
Стрептодермия на губах
Развитие стрептодермии на губах у ребенка является одним из основных признаков ослабленного иммунитета. Такое чаще всего наблюдается после перенесенной антибиотикотерапии, после длительной болезни, если ребенок перенес простудные, инфекционные, или соматические заболевания, хирургические вмешательства. Часто такое наблюдается после выписки из больницы или дневного стационара, поскольку ребенок мог подхватить внутрибольничную инфекцию.
Зачастую при появлении стрептодермии у детей на губах, стандартной антибиотикотерапии недостаточно. Может потребоваться дополнительное лечение. Например, при применении некоторых лекарственных средств могут потребоваться и дополнительные препараты, такие, как:
- пребиотики (препараты, содержащие те компоненты и метаболиты, которые стимулируют рост и размножение нормальной микрофлоры ребенка);
- пробиотики (препараты, направленные на восстановление нормальной микрофлоры),
- гепатопротекторы (препараты, обеспечивающие защиту печени от неблагоприятного воздействия лекарств);
- уропротекторы (препараты, направленные на защиту почек и мочевыводящих путей).
В особо тяжелых случаях, комплексная терапия представлена одновременно противогрибковыми средствами и антибиотиками. Также в схему лечения могут включать иммуномодуляторы (иммуностимуляторы), пробиотики, пребиотики, средства симптоматической терапии. Но подобные назначения должен делать только врач, имеющий соответствующую квалификацию (иммунолог, бактериолог).
Стрептодермия у детей на глазах
Стрептодермия у детей может появляться и на глазах. Особенно часто это наблюдается у грудных детей, а также у ослабленных детей, часто болеющих, у детей, которые недавно перенесли тяжелые инфекционные и соматические заболевания. Также нужно учитывать и факторы риска. Если е ребенка есть хронические заболевания глаз, либо он часто болеет офтальмологическими заболеваниями, он автоматически попадает в группу риска. В первую очередь в группу риска по развитию стрептодермии на глазах, попадают дети, у которых в анамнезе есть травмы, хирургические вмешательства в глаза. К числу факторов риска относят различные очаги инфекции в организме (персистирующую вирусную инфекцию, паразитов, кожного клеща, грибковую инфекцию). Это связано с тем, что все эти микроорганизмы могут проникнуть в глаз, и вызвать там воспалительный, гнойный процесс. Стрептодермия на глазах может развиваться у детей, которые носят линзы, поскольку при соприкосновении глаза и линзы, образуется бескислородная среда, в которой складывают оптимальные условия для размножения микроорганизмов. В первую очередь, развивается стрептококк, что и приводит к развитию стрептодермии. [8]
Стрепотдермия на глазах может развиваться и у новорожденных, поскольку у них еще не до конца сформирована микрофлора. Также нужно учитывать тот факт, что глаз новорожденного находится на стадии адаптации к новым условиям, испытывает повышенную нагрузку, соответственно, риск заражения бактериальной инфекцией резко возрастает.
Предрасполагающими факторами выступают и все заболевания, при которых нарушается биохимический и гормональный фон, снижается иммунитет.
Стрептодермия на теле у ребенка
Стрептодермия может наблюдаться на теле ребенка практически в любом возрасте. Она поражает как новорожденных детей, так и детей в школьном, подростковом возрасте. Без лечения стрептодермия на теле у ребенка быстро прогрессирует, может перерасти в устойчивые язвы и эрозии. Поэтому лечение нужно начинать как можно раньше.
Стрептодермия – это бактериальное заболевание, обусловленное бактериями рода Стрептококк. Чаще всего это пиодермальный стрептококк, который поражает кожные покровы человека. Бактериальный процесс влечет за собой развитие инфекционно-воспалительного процесса. В качестве основного механизма, который способствует образованию воспалительного, инфекционного процесса, можно рассматривать снижение иммунитета. Соответственно, снижение иммунитета неизбежно приводит к нарушению микрофлоры. Снижается активность защитных и компенсаторных механизмов, происходит нарушение гормонального фона. [9]
Процесс поддерживается развитием и активным поддержанием воспалительного процесса: к очагу инфекции активно мигрируют клеточные элементы, иммунокомпетентные клетки, которые активируют местный иммунитет. В этот период может повышаться температура тела.
Основным средством лечения стрептодермии является антибиотикотерапия. Подбирать лекарственное средство должен исключительно врач, основываясь не только на клинической картине, но и на результатах лабораторных исследований. Лечение обычно длится не менее 10-15 дней. Прерывать лечение раньше, даже при отсутствии симптомов заболевания, ни в коем случае нельзя. Это может привести к развитию рецидива, а также к резистентности микрофлоры (выработке устойчивости). Стрептодермия у детей часто требует и дополнительных средств лечения: пробиотиков, иммуномодуляторов, противовоспалительных и противоаллергических средств. Все эти средства должны назначать исключительно специалисты соответствующего профиля.
Стрептодермия у детей на руках, плече, пальцах рук
Особенности стрептодермии у детей состоят в том, что она может появляться везде: на руках, плечах, пальцах рук. Где бы у ребенка не появились признаки этого заболевания, это указывает на нарушение микрофлоры и сниженный иммунитет. При нормально развитом местном иммунитете и сохранности нормальных микробиоценозов, стрептодермия развиться не может (по-крайней мере, шансы минимальны). Это связано с тем, что поверхностными слоями кожи вырабатываются специальные вещества, оказывающие защитное воздействие на организм. Благодаря этому все патогенные микроорганизмы, в том числе, стрептококк, являющийся возбудителем стрептодермии, погибают. Нормальная микрофлора обеспечивает колонизационную резистентность слизистых оболочек и кожных покровов. Благодаря этому свойству представители нормальной микрофлоры вытесняют патогенную микрофлору, и не дают возможности патогенам абсорбироваться и размножиться на коже.
Если обнаружены признаки стрептодермии, первое, что нужно сделать – обратиться к детскому педиатру или дерматологу. После того, как поставлен точный диагноз, определен вид бактерий, их количественные характеристики, назначается соответствующее лечение. Лечение стандартно – это антибиотикотерапия. Реже применяются другие виды антибактериальной терапии. Применяются различные группы антибиотиков. Иногда целесообразно проводить комплексное лечение, в состав которого будут входить антипаразитарные, или антигрибковые средства, антибиотики, иммуномодуляторы. После окончания курса лечения назначаются пробиотики или пребиотики. Но комплексное лечение назначается только после комплексного обследования ребенка. В частности, нужна консультация иммунолога, дерматолога, бактериолога (инфекциониста). При наличии сопутствующей патологии, может потребоваться дополнительная консультация соответствующего специалиста, например, гастроэнтеролога при наличии заболеваний ЖКТ, аллерголога при аллергических заболеваниях в анамнезе. Важно понимать то, что самолечением заниматься ни в коем случае нельзя, все назначения должен делать исключительно врач.
Также нужно периодически наблюдаться у врача в процессе самого лечения. Это связано с тем, что может потребоваться корректировка назначенного лечения. Важно отслеживать результаты в динамике, оценивать эффективность каждого этапа лечения для того чтобы не допустить образования новых очагов инфекции, предотвратить распространение инфекции по всему телу. Для этого часто, кроме антибактериальных препаратов, применяют противовоспалительные, обезболивающие средства. Нередко применяют и нетрадиционные методы лечения, но они всегда применяются исключительно в составе комплексного лечения. Часто применяют растительные отвары, настои.
Стрептодермия на ноге
Стрептодермия может поражать практически любой участок тела. Нередко можно наблюдать стрептодермию на ноге. Лечение в данном случае практически ничем не отличается от лечения стрептодермии, локализованной на лице, руках, теле. Если заболеванием поражена нижняя часть ноги, в том числе, голень, голеностопный сустав, стопа, можно применять ножные ванны. В качестве основы можно применять, как растительные отвары, так и специально приготовленные лекарственные средства.
Для проведения лечебной ванны для ног, необходимо подготовить заранее емкость для воды, полотенце, теплые носки (лучше из натуральной шерсти). Для начала готовим отвар, настой, или суспензию, в которой будет проводиться процедура. В аптеке продаются специальные средства для ножных лечебных ванн, при бактериальных и грибковых заболеваниях кожи. Их готовят строго в соответствии с инструкцией. Также при стрептодермии на ноге, можно приготовить средство для ванночки самостоятельно, в домашних условиях. Готовят из противовоспалительных и антисептических трав: ромашка, календула, крапива, стевия, липа, малина, мята, листья смородины. [10]
Парить ноги рекомендуется вечером, перед сном. Оптимальное время – между 21 и 22 часами, поскольку в это время максимально активизируются защитные рефлексы организма, увеличивается его восстановительный потенциал. Вода должна быть горячей, но не обжигающей. Ребенку должно быть комфортно получать процедуру. Время процедуры – 15-20 минут. При этом нужно учитывать, что при повышенной температуре тела ванны противопоказаны. Также не рекомендуется проводить процедуру при заложенном носе, при наличии простудного, либо другого заболевания в острой фазе, при проблемах и сердечно-сосудистой системой. После окончания процедуры нужно промокнуть ногу полотенцем, но не растирать. Далее следует надеть теплые носки и лечь спать. В постели можно выпить горячий чай с медом или вареньем. Через несколько часов можно нанести лечебную мазь, выписанную врачом.
Стрептодермия на попе
Чаще всего стрептодермия на попе появляется у детей первых трех лет жизни в связи с несформированностью микрофлоры, недостаточностью иммунитета. Наблюдается у детей, которые носят подгузники, памперсы. Накопление испражнений в памперсе, определенный уровень влажности, температура, соответствующая температуре тела ребенка – идеальные условия для развития бактериальной микрофлоры, в том числе, и для стрептококка.
Источник
Знать распространенные проблемы с кожей – значит иметь возможность вылечить их на ранней стадии и предотвратить тяжелые болезни внутренних органов.
Как определить проблемы с кожей
У вас зудит кожа, она повреждена, покрывается сыпью или странными пятнами? Воспаление кожи, изменение ее рельефа или цвета, появление пятен может возникать из-за инфицирования, механического повреждения и контакта с аллергеном.
Если в последнее время вы заметили изменения кожи, проконсультируйтесь и пройдите осмотр у дерматолога. Большинство патологий кожи не опасны, однако некоторые из них могут сигнализировать о серьезных заболеваниях организма.
Опоясывающий лишай
Множество выступающих точек превращаются в болезненные волдыри, которые зудят, повышают температуру тела, покалывают и становятся чувствительными к прикосновениям.
Опоясывающий лишай: отвечаем на частые вопросы о заболевании
Опоясывающий герпес появляется в любой области тела, но чаще всего на туловище и ягодицах.
Обострение длится 2 недели, после чего наступает самостоятельное излечение болезни. Недуг уйдет, но некоторые симптомы могут остаться: онемение, боль и зуд. Они могут вас мучать от нескольких месяцев до нескольких лет, вплоть до конца жизни.
Опоясывающий лишай лечится противовирусными препаратами, мазями с глюкокортикоидами, нестероидными противовоспалительными средствами и антидепрессантами.
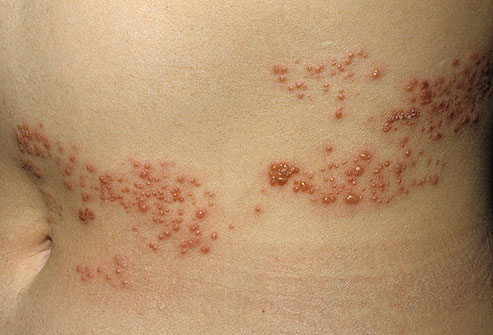
Крапивница
Крапивная сыпь сопровождается появлением приподнятых над кожей бледно-розовых волдырей. Они соединяются между собой, вызывают чувство жжения и сильно зудят. Внешне это похоже на ожог от крапивы. Крапивная сыпь появляется в любой части тела. Длится от нескольких минут, до нескольких дней.
Причины возникновения острой крапивницы:
- пищевая аллергия, например, на арахис, креветки, яйца или сыр;
- аллергия на факторы окружающей среды (пыльца, пылевые клещи или химические вещества);
- аллергия на латекс, характерная для работников сферы здравоохранения;
- инфекции: от банальных ОРВИ до ВИЧ;
- укусы насекомых.
Крапивница появляется в результате контакта организма и аллергенов: антибиотиков, рентген-контрастных веществ, пищи, продуктов жизнедеятельности насекомых или пищевых добавок. Для лечения крапивницы назначаются антигистаминные лекарства и глюкокортикоиды.
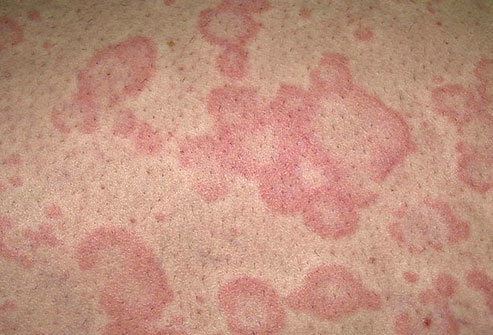
Псориаз
Плотные красные пятна на коже, которые покрываются серебристыми или белыми чешуйками – типичный
Ответы на открытые вопросы о псориазе
признак псориаза. Недуг поражает всех людей, независимо от пола и возраста, однако чаще всего болезнь возникает в возрасте от 15 до 25 лет. Чешуйки появляются в результате неправильной работы иммунной системы. Псориатические папулы возникают на локтях, коленях, пояснице и коже головы.
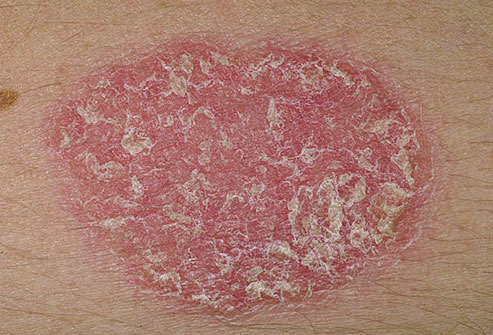
Болезнь лечится антипсориатическими средствами, иммунодепрессантами, фототерапией и психотерапией. Псориаз тяжело поддается терапии: со временем болезнь приобретает хроническое и медленно прогрессирующее течение. Современные лекарства устраняют только симптомы, но не причину. Запущенный псориаз может привести к инвалидности.
Экзема
Экзема – это собирательный термин для нескольких патологий, которые проявляются воспалением, покраснением, зудом и сухостью кожи. Болезнь вызывается раздражителями (например, мылом или кремом), аллергенами и заболеваниями внутренних органов. Экзема появляется на локтях, ладонях и в складках кожи.
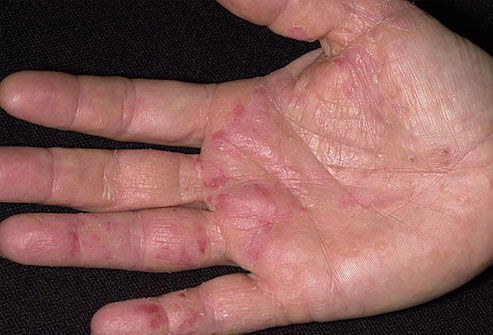
Для лечения экземы используются мази с глюкокортикоидами и антибиотиками, антигистаминные средства и транквилизаторы. Чтобы предотвратить экзему, следует закаливать организм и лечить болезни органов желудочно-кишечного тракта.
Розовые угри
Заболевание характеризуется покраснением и расширением поверхностных сосудов кожи лица, отеком и сыпью. Недуг провоцируется болезнями органов пищеварения, клещами, гормональными нарушениями, ослаблением иммунитета, чрезмерным солнечным облучением и алкоголем.
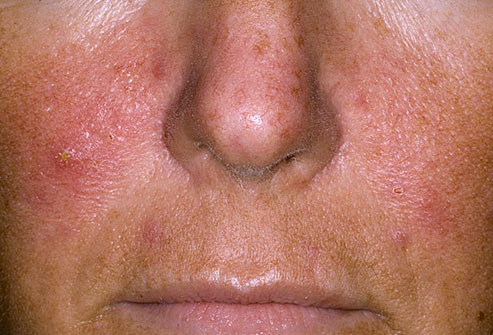
Розацеа располагается на лбу, щеках, носу и подбородке. С прогрессированием болезни утолщается кожа лица, возникают шишки и образуются гнойные прыщи. Розовые угри лечатся лазерной терапией, противомикробными лекарствами и антибиотиками.
Герпес
Вирус простого герпеса образует на губах или носу маленькие болезненные пузырьки с жидкостью. Перед появлением пузырьков возникает зуд, жжение кожи, озноб и общее недомогание. Герпес провоцируется:
- лихорадкой;
- избыточным солнечным облучением;
- психоэмоциональными стрессами;
- гормональными изменениями.
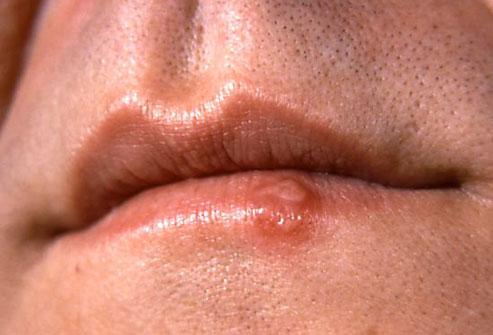
Пока не существует специфического лечения герпеса. Сейчас врачи применяют противовирусные препараты и генотерапию. Если на коже образуются язвы с гноем, которые быстро распространяются по лицу, поднимается температура тела или болят глаза, чувствуете недомогание и сильную головную боль, позвоните своему лечащему врачу. Так вы предупредите осложнения со стороны головного мозга.
Ожоги растений
Контакт с борщевиком, крапивой, пастернаком луговым или лютиком вызывает раздражение кожи, зуд, покраснение и сыпь. Через 12–72 часа после прикосновения возникают болезненные припухлости и волдыри. В среднем симптоматика длится от 1 до 2 недель.
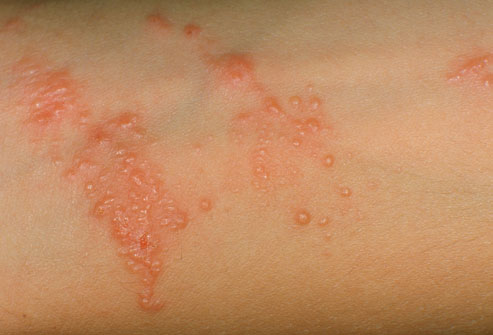
После контакта с предполагаемым опасным растением следует немедленно промыть кожу теплой водой с мылом. После этого закройте поврежденный участок одеждой или забинтуйте его. Это нужно для того, чтобы солнечные лучи не попали на кожу. Если вы обнаружили ожог через 1–2 дня после контакта, обработайте кожу антисептиком и наложите стерильную повязку. Если чувствуете недомогание, повышение температуры или сильную головную боль, обратитесь к своему лечащему врачу.
Раздражение после бритья
После бритья острый край волоска может скрутиться и врасти в кожу. Это вызывает боль, раздражение, прыщи и иногда шрамы. Чтобы не дать волосам врасти и повредить кожу, перед бритьем примите теплый или горячий душ. В процессе бриться ведите лезвие по направлению роста волос и не оттягивайте кожу, пока проводите бритву. Для более мягкого контакта лезвия и кожи используйте пену или крем для бритья. После окончания процедуры смойте пену холодной водой и нанесите увлажняющий крем.
Папилломы
Это маленькие сосочки телесного или слегка затемненного цвета, которые крепятся ножкой и свисают с кожи. Появляются на спине, под грудью и на груди, в области подмышечных впадин,
Папилломы на половых губах: как лучше удалить
в паху. Папилломы чаще всего возникают у женщин среднего и пожилого возраста.
Папиллома – известная проблема
Образования на коже не опасны и несут только косметический дефект (в отличие от папиллом слизистой оболочки носа, глотки, гортани, мочевого пузыря). Они не болят и не воспаляются. Если вы хотите избавиться от папиллом, обратитесь к врачу. Он удалит сосочки при помощи малоинвазивных методов хирургии.
Прыщи
Когда кожа избыточно выделяет кожное сало, закупориваются поры. Участок кожи воспаляется и на его месте образуется прыщ. Акне провоцируются психоэмоциональными стрессами, повышенной влажностью, менструациями и болезнями органов пищеварения.
Прыщи могут образовываться на лице, груди и спине – в местах с наибольшим количеством сальных желез. Если давить прыщи, на их месте инфицируется кожа и могут образоваться шрамы. Чтобы предупредить акне, держите наиболее жирные участки кожи в чистоте при помощи мыла.
Грибок стопы
Грибковая инфекция стопы отслаивает верхние слои кожи, вызывает покраснение, зуд и чувство жжения. Патология осложняется волдырями и воспалением. Это заразная болезнь, которая передается через прямой контакт. Например, вы используете общие тапочки в бассейне или сауне. Чтобы предотвратить грибковую инфекцию, всегда берите свою обувь в общественные места.
Грибок стопы лечится противогрибковыми средствами. Так как возникает зуд, частыми расчесами вы можете повредить кожу: на ней образуются микротрещины и ранки. Это может осложниться вторичной бактериальной инфекцией. В таком случае врач назначит антибиотики. В период лечения держите ноги в сухости и чистоте. Для этого используйте дезодоранты для стоп и мыло.
Родинки
Появляются до 20 лет жизни на любой части тела. Родинки (невусы) окрашены в черный или коричневый цвет. Возникают по одной или сливаются в группы. Со временем текстура родинок меняется: могут приподниматься над поверхностью кожи или меняться в цвете. Размеры родинок варьируют от 0.5 мм до 1 см в диаметре.
Причины развития родинок:
- наследственная предрасположенность;
- долгое пребывание под солнцем;
- гормональные сдвиги;
- высокая доза ионизирующего излучения.
Чтобы контролировать изменения родинок, раз в год проходите осмотр у врача. Если заметили, что у родинки неровные края или она часто меняет цвет, кровоточит или зудит, немедленно обратитесь к врачу. Так вы предупредите меланому – опасное злокачественное новообразование кожи.
Если не получать чрезмерную дозу солнечных лучей, невусы не опасны и не требуют лечения, но могут нести косметический дефект. В таком случае врач может удалить родинку аппаратом «Сургитрон» – нетравматическим радиоволновым методом.
Возрастные пятна
Хоть эти пятна и возникают с возрастом, они не вызваны старением. Они образуются, если слишком долго пребывать на солнце и не использовать защитные крема. Пигментные пятна появляются на руках, внешней стороне ладони и лице. Чтобы избавиться от них, используйте отбеливающие средства для кожи или пилинг. Возрастные пятна можно легко спутать с меланомой – раком кожи. Чтобы исключить рак, пройдите осмотр у врача.

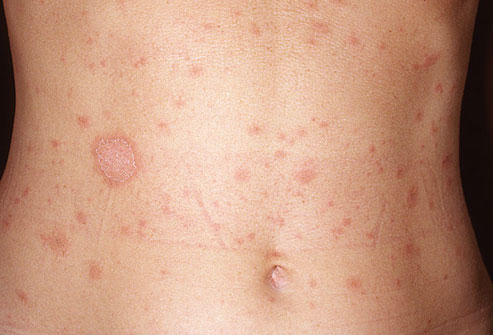
Розовый лишай
Чаще всего страдают люди от 10 до 35 лет. Недуг начинается безобидно: на теле возникает одна папула розового цвета диаметром 2 см. Это материнская бляшка, центральная часть которой приобретает желтый оттенок. Она сморщивается и шелушится. Спустя несколько дней после первой папулы на теле появляется
Лечим розовый лишай Жибера
множество зудящих овальных розовых пятен диаметром от 0.5 до 1 см. Это не заразная болезнь: она возникает из-за ослабления иммунитета. Через 2 месяца лишай излечивается самостоятельно.
Мелазма
Это доброкачественная пигментация кожи. Мелазма проявляется коричневыми пятнами на носу, лбу, подбородке и щеках. Патология часто возникает у беременных, поэтому называется «маской беременности», однако мужчины тоже страдают мелазмой. После рождения ребенка цвет кожи восстанавливается. Если после этого мелазма не ушла, обратитесь к врачу. Он назначит препараты на основе салициловой кислоты, лазерный пилинг или процедуру фотоомоложения. Симптомы мелазмы могут усиливаться под воздействием прямых солнечных лучей, поэтому перед выходом на улицу используются солнцезащитные крема.
Бородавки
Это новообразования кожи, которые возникают из-за инфицирования вирусом папилломы после прямого контакта с больным. У здорового человека иммунитет сдерживает развитие вируса. Однако при его ослаблении инфекция активируется.
Бородавки возникают у людей всех возрастов. Они имеют вид сухих ограниченных возвышений с неровными краями. Их размеры варьируются от булавочной головки до вишни. Бородавки возникают по одной или сливаются в группы. Подошвенные бородавки появляются в местах трения стопы и обуви. Люди, которые страдают чрезмерной потливостью, имеют выше шанс развития бородавки.
Эти образования безвредны, но могут мешать ходить или выполнять ручную работу. Если они снижают качество жизни или трудоспособность, обратитесь к врачу. Он назначит препараты на основе салициловой и трихлоруксусной кислоты, или удалит новообразование малоинвазивными методами – электрокоагуляцией или криодеструкцией.
Себорейный кератоз
Это доброкачественная опухоль кожи. Себорейные кератомы возникают в любой части тела, кроме подошв и ладоней. 80% случаев болезни приходится на людей старше 50 лет. Себорейный кератоз проявляется желто-коричневыми пятнами, которые со временем темнеют и трансформируются в выпуклые бляшки. Диаметр кератом варьирует от 2–3 мм до нескольких см.
Недуг провоцируются чрезмерным солнечным облучением, наследственной предрасположенностью, вирусом папилломы человека и дефектами иммунной системы.
Себорейный кератоз лечится малоинвазивными методами: электрокоагуляцией, криодеструкцией, кюретажем или лазерным удалением.
Источник
