Пролежни на шеи как лечить

К категории риска образования пролежней относятся люди, которые прикованы к кровати или инвалидной коляске. Происходит это из-за постоянного давления на отдельные участки тела, в них перестает поступать кровь, что и является главной причиной начала разрушения мягких тканей.
Места образования пролежней
В положении лежа на спине: | 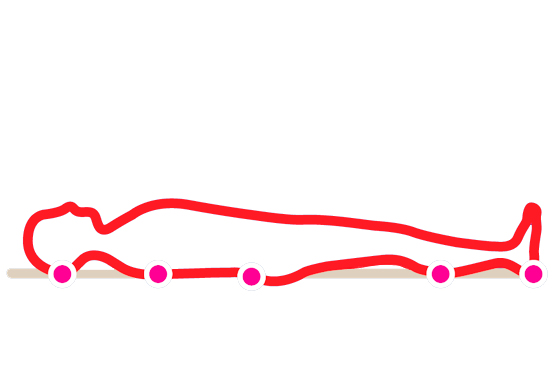 |
| |
В положении лежа на боку | 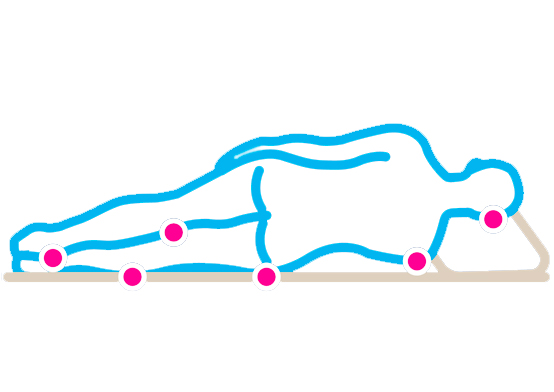 |
| |
В положении сидя | 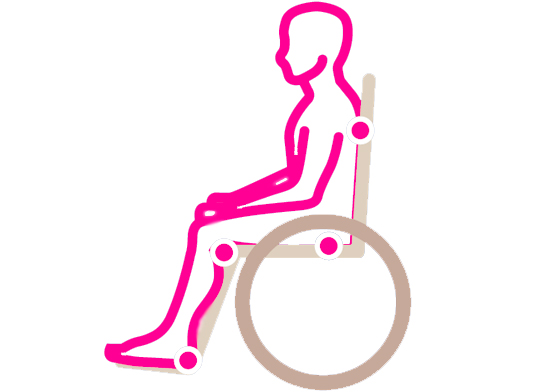 |
|
Появились пролежни: что делать?
Проведите оценку рисков и стадию образования пролежней, а также общее состояние больного. Для этого скачайте шкалу Ватерлоу.
Если участок тела, на который оказывается постоянное давление, красного цвета, он зудит и болит, появился неприятный запах – обратитесь к врачу. Это могут быть признаки инфекции. Также врача следует вызвать, если пролежень кровоточит или из нее просачивается жидкость. Только квалифицированный специалист, при личном осмотре, сможет сказать, как и чем лечить пролежни.
Нет возможности вызвать доктора, тогда следуйте следующим правилам ухода:
- Переложите лежачего больного на противопролежневый матрас; Инвалидам-колясочникам следует пользоваться противопролежневыми подушками;
- Меняйте положение тела каждые 2 часа лежачим больным и 1 час, если пациент передвигается в коляске. Так вы сократите время постоянного давления на уязвимые участки тела;
- Делайте с больным ежедневную зарядку. Это улучшит кровоток в организме;
- Раз в 2-3 дня меняйте постельное белье;
- Если пациент пользуется подгузниками – меняйте их, как только они загрязняться. Не экономьте на одноразовом белье!

- Следите за питанием. Оно должно быть сбалансированное и обогащено витаминами. Если в организме больного не хватает железа, цинка, витамина А и С, тогда риск образования пролежней резко возрастает. Для сбалансированного питания добавьте в рацион больного жидкие смеси Нутрикомп
- Соблюдайте водный баланс организма. Женщинам необходимо выпивать в течение дня около 9 чашек жидкости по 250 мл, а мужчинам около 13 чашек того же объема.
- Чтобы помыть пациента, используйте очищающие средства ухода, которые сохраняют нормальный pH-кожи. После моющих процедур, аккуратно просушите тело полотенцем. Не трите кожу!
- Потеющие или подверженные загрязнению участки тела обрабатывайте увлажняющим лосьоном для предотвращения сухости кожи.
Пролежни на ягодицах и около паха закрывайте защитными и водонепроницаемыми повязками, чтобы избежать попадания на них кала или мочи.
- Для ускорения заживления раны, во время перевязки, делайте 10-15 минутные примочки стерильным раствором для ран Пронтосан.

Не используйте йод или зеленку, т.к. их применение только усугубит состояние раны.
- Лечение следует проводить стерильными атравматическими повязками, которые создают оптимальную влажную среду в ране. Что способствует скорейшему заживлению пролежня.
Средства лечения пролежней разделяются на 2 категории:
- Лекарства – антибиотики, нестероидные противовоспалительные средства, анаболики, жаропонижающие, иммуностимулирующие препараты, комплексы витаминов, а также метаболические и укоряющие заживление лекарства. Они необходимы для борьбы с инфекцией и бактериями, болью, для улучшения иммунитета, а на финальной стадии лечения – для ускорения грануляции и эпителизации раны;
- Повязки – защищают рану от внешних микроорганизмов, очищают ее от омертвевших тканей и фибрина, поглощают экссудат, создают оптимальную среду для скорейшего заживления.
В зависимости от стадии и степени экссудации повязки для лечения пролежней делятся на:
- Мазевые повязки – применяются на пролежнях 1 стадии или на завершающем этапе лечения, когда рана уже не выделяет экссудат или его количество незначительно. Такой тип повязок имеет сетчатую структуру, которая пропитана активным лекарственным препаратом. Они не прилипают к ране и способствуют грануляции и эпителизации тканей. Например, Бранолинд Н, Гразолинд нейтраль или Гидротюль.
- Специальные повязки – создают и поддерживают оптимальную среду в ране. Очищают ее от некроза. Ускоряют регенерацию клеток. Защищают от инфицирования. Используются такие повязки на всех стадиях образования пролежней. Их выбор зависит от степени раневого экссудата и места локализации раны. Например, Гидроклин плюс подойдут на стадии воспаления и грануляции, а Гидротак на завершающей стадии грануляции и эпителизации.
- Если рана активно экссудирует, тогда следует пользоваться губчатыми повязками, например, Биатен, Аскина Трансорбент, Аскина Фоам, ПемаФом.
- Для глубоких пролежней подойдут гели Пурилон, Гидросорб или альгинатные повязки, которые при взаимодействии с раневой жидкостью образуют гель, равномерно заполняющий всю полость раны, например, Сорбалгон, Биатен Альгинат или Аскина сорб.
- Если есть риск инфицирования или пролежень уже заражена, используйте серебросодержащие повязки, например Аскина Калгитроль АГ, Биатен АГ, Атрауман АГ или Физиотюль АГ.
Также все повязки делятся на самоклеящиеся и те, которые необходимо дополнительно фиксировать бинтом или медицинским пластырем.
Для пациентов с сахарным диабетом можно использовать только неадгезивные повязки!
Статьи по теме:








Предложения по теме

Пронтосан – стерильный раствор для промывания ран, 40 мл
B.Braun
90
за штуку

Нутрикомп Дринк Диабет (1 кКал/мл)
B.Braun
294
за штуку

Гипоаллергенный фиксирующий пластырь – Омнификс эластик
Paul Hartmann
от 151
за штуку

Пластырь – Омнисилк
Paul Hartmann
от 96
за штуку

Самоклеящаяся повязка Гидрофилм
Paul Hartmann
от 43
за штуку

Салфетка с трипсином ПАМ-Т, 10х10 см
НТЦРИА Полиферм
170
за штуку

Подгузники для взрослых МолиКеа экстра Премиум (Medium)
Paul Hartmann
1714
за упаковку

Протеокс-Т – салфетка с трипсином, 10х10 см
НТЦРИА Полиферм
155
за штуку

Пластырь – Омнифилм
Paul Hartmann
от 91
за штуку
предзаказ

Прозрачная повязка Б.Браун Аскина Дерм
B.Braun
от 60
за штуку
предзаказ

Пластырь – Омнипор
Paul Hartmann
от 70
за штуку
предзаказ

Пластырь – Омнипласт
Paul Hartmann
от 95
за штуку
предзаказ

Мазевая повязка Гидротюль
Paul Hartmann
от 68
за штуку
предзаказ

Нутрикомп Диабет ликвид (1 кКал/мл)
B.Braun
от 428
за штуку
предзаказ

![]()
(ENG) Cамофиксирующийся бинт – Пеха-Хафт (Белый)
Paul Hartmann
от 138
за упаковку

Гидрогелевая повязка Гелиос, 10х10 см
НТЦРИА Полиферм
220
за штуку
предзаказ

Протеокс-ТМ – салфетка с трипсином и мексидолом
НТЦРИА Полиферм
от 160
за штуку
предзаказ
Источник
В этой статье вы узнаете, как лечить пролежни поверхностной и глубокой стадии. Мы расскажем, какие медикаментозные средства нужно применять при разных состояниях пролежневых ран. Ознакомитесь с принципом действия гидрогелевых повязок. Сможете подобрать вспомогательное народное средство, которое поможет заживлению больной кожи. Узнаете, какие природные компоненты неэффективны в борьбе с пролежнями. Научитесь укладывать больного так, чтобы давление на ткани кожи оказывалось минимальным.
Как определить стадию пролежня?
Для лечения пролежней вы можете применять как аптечные, так и домашние лекарственные средства. Но, чтобы используемое лекарство оказалось действительно эффективным, нужно вначале уточнить стадию заболевания, а затем выбирать схему лечения.

Существует 4 стадии пролежней, первые две — поверхностные, последние две — глубокие. 1 и 2 стадию болезни можно вылечить в домашних условиях, но 3 и 4, как считают медики, может вылечить только врач-хирург.
Как определить, на каком этапе развития находится заболевание:
- I стадия — кожа в месте пролежня имеет красный цвет, слегка отечная. При надавливании пальцем на ней появляются белые пятна. Излечивается патология в течение недели.
- II стадия — на красном фоне кожи появляются волдыри, после того как они лопаются, образуются раны. Очень важно успеть предотвратить гнойный процесс. С этим помогут справиться специальные лечебные повязки, о них будет упоминаться ниже.
- III стадия — кожного покрова практически нет, четко видны подкожные ткани (жировая, мышечная), в ране может содержаться гной.
- IV стадия — пролежень представляет собой гнойную глубокую рану, патологические изменения начинают охватывать сухожилия и костную ткань.
Давайте посмотрим, как можно помочь больным, которые страдают от пролежней разных стадий.
Лечебный процесс: поверхностные раны
На первом этапе образования пролежней очень важно своевременно начать лечение, что исключит необратимость патологического явления, т.е. сохранит возможность восстановления тканей.
Пытаясь облегчить состояние больного с помощью наружных лекарств, не надавливайте сильно на пролежень. В данном случае даже легкие массажные движения не уместны.
Существуют мази,с помощью которых можно ускорить процесс заживления ран.
Объясняется такая предосторожность тем, что кожа в области образования пролежня слишком истончена. Поэтому все проводимые на ней действия повышают риск ее травмирования и последующего гнойного инфицирования.

Первая стадия
У вас получится улучшить состояние кожи больного, если будете следовать указанным ниже пунктам:
- Приобретите в аптеке камфорный спирт и облепиховое масло.
- Следите, чтобы воспаленная поверхность кожи всегда оставалась сухой. Своевременно меняйте памперсы больному, а если он сильно потеет, то бережно протирайте кожу уксусным раствором (1 ст.л. уксуса на 0,5 л воды).
- Протирайте поверхность пролежней каждые 2 — 3 часа камфорным спиртом. Полезные свойства препарата заключаются в противомикробном и согревающем воздействии. Последний фактор улучшает процесс циркуляции крови, нарушение которого и стало причиной образования пролежня. Через 3 — 4 дня краснота должна исчезнуть.
- Обрабатывайте маслом облепихи 2 — 3 раза в день отмирающие ткани. Польза препарата в том, что он способствует снятию отечности и воспаления, обладает регенерирующим (восстанавливающим) и антиоксидантным эффектом (обеспечение клеткам кожи защиты от болезнетворных микроорганизмов).

Обратите внимание! Вы сможете ускорить выздоровление кожи, если 2 — 3 раза в день будете делать массаж вокруг воспаленного участка. Но не голыми руками. Сделайте себе рукавицу из мягкого полотенца, пропитайте ее камфорным маслом и выполняйте ею поглаживающие движения. Таким образом вы вызовете прилив крови к больному месту, что поспособствует улучшению питания тканей.
Вторая стадия
Если период, когда можно было бы не допустить развитие некроза поверхностного слоя кожи, упущен, будьте готовы к тому, что вам придется иметь дело с более серьезными препаратами. В данном случае масло облепихи и камфора положение не спасут.

Врачи рекомендуют применять следующую схему лечения:
- Регулярно обрабатывайте пролежни антисептиком (3 — 4 раз. в день). Для этих целей подходит «Хлоргексидин Биглюконат» 0,05%. Препарат продается в форме спрея, поэтому промывать воспаленную кожу можно не прикасаясь к ней.
- После антисептика нанесите на пролежни ранозаживляющую мазь («Солкосерил», «Актовегин» — одну из них). Средство наносят на больную область равномерным тонким слоем 2 — 3 раза в день, процедуру проводят до полного выздоровления кожного покрова.
- Периодически применяйте гидрогелевые повязки, например, Hydrosorb Comfort. Польза: гидрогелевый элемент состоит на 60% из воды, что обеспечивает ране нужный уровень увлажнения, и в то же время он способен поглощать избыток тканевой жидкости, благодаря возможности ее связывания с гелевой структурой повязки. Удобство использования: повязка фиксируется на здоровой коже, которая окружает рану, за счет адгезивного (липкого) края. И не требует наложения вторичного фиксирующего элемента (лейкопластыря, бинта).
- Аппликационная повязка «Мультиферм». Используется с целью заживления пролежней, имеющих признаки воспаления и инфицирования. Польза: снимает воспаление, очищает рану от микробов.
Обратите внимание! Гидрогелевая и аппликационная повязки стоят недешево (1 упаковка более 1000 руб.), но их применение способно сократить общий курс лечения пролежней, который длится при 2 стадии патологии не менее 2 недель, в два раза.
Возможно, вам окажется полезной история из следующего видео. Послушайте, как «Ламинин» помог вылечить пролежневые раны на пятках у 74-летнего человека:
Как вылечить глубокие пролежни
Если к поверхностной пролежневой ране применить неправильное лечение или вовсе оставить ее без внимания, то патология быстро примет осложненную форму, при которой не обойтись без участия врача-хирурга.

Действия специалиста заключаются в проведении следующих процедур:
- Санация раневой поверхности (удаление мертвых тканей и патологической жидкости).
- Наложение подсушивающих и ранозаживляющих повязок, типа «Протеокс-ТМ».
- Если рана содержит большое количество гноя и мертвых тканей, то применяют впитывающие повязки, например, «Биатен».
Важно! Только после подсушивания пролежневой раны ее начинают лечить с помощью местных антибиотиков, иммуностимуляторов, препаратов, улучшающих циркуляцию крови.
Что можно сделать: 3 стадия
С наступлением 3-ей стадии заболевания патология начинает быстро распространяться на соседние участки кожи с плохой циркуляцией крови. Поэтому дожидаться самостоятельного отслоения мертвых тканей ошибочно. После того как хирург очистит пролежневую рану, для ее лечения назначают следующие препараты:
- Некролитики. Ускоряют отторжение некротических тканей («Коллагенозин» «Трипсин», «Дезоксирибонуклеаза»).
- Стимуляторы репарации тканей. Мази и бальзамы восстанавливающие ткани кожи («Метилурацил», «Бепантен», «Винилин»).
- Сосудорасширяющие лекарства. Улучшают микроциркуляцию крови («Пирикарбат», «Трибенозид»).
- Противовоспалительные средства. Снимают отечность, останавливают воспалительный процесс («Гидрокортизон», «Дексаметазон»).

Комплексное лечение, с использованием указанных выше медикаментов, позволяет очистить пролежневую рану и предотвратить заражение всего организма гнойной инфекцией. Список местных препаратов, которые предпочтительны при 3-ей стадии пролежней:
- «Аргосульфан» — крем содержит антибиотик сульфатиазол, способный подавлять развитие болезнетворных микроорганизмов. Препарат изготовлен на гидрофильной основе, которая обеспечивает обезболивание и увлажнение раны. Средство наносят под повязку или открытым способом 2 — 3 раза в сутки. Курс лечения может длиться 2 месяца.
- «Ируксол» — энзиматический препарат, способствует очищению пролежневых ран от мертвых тканей, которые являются питательной средой для бактерий. Мазь наносят на рану, предварительно обработанную физраствором, утром и вечером. Рекомендуется использовать до полного очищения раны и восстановления зернистого слоя кожи.
- «Левосин» — противомикробное и ранозаживляющее средство, способствует очищению пролежней от гноя и некротических тканей. Не позволяет здоровым клеткам обезвоживаться и отмирать. Мазь наносят на рану и покрывают повязкой, процедуру повторяют 1 — 2 раза в сутки. При наличии гнойных полостей препарат подогревают и вводят в рану с помощью шприца.
- «Левомеколь» — антибактериальное лекарство, ускоряет регенерацию тканей, назначается пациентам с инфицированными ранами на гнойно-некротическом этапе. Вводят мазь в гнойные полости с помощью шприца 1 — 2 раза в сутки.
- «Метронидазол» 1% — препарат изготовлен на гелевой основе, которая способна перебить неприятный запах из раны. Лекарство обладает противомикробным действием, наносится под пенопластовую (при избытке экссудата) или гидрогелевую (при сухой ране) повязку.
- «Интрасайт» — гидрогель обеспечивает мягкую очистку пролежневой поверхности от гноя и мертвых тканей. Средство рекомендуется использовать под повязку, частота ее смены зависит от состояния раны.
Как лечится 4 стадия
Лечение пролежней, в которых патологический процесс охватил мышцы, сухожилия и костную ткань, состоит из 3 основных этапов:
- Иссечение некротизированных тканей.
- Абсорбция отделяемой жидкости.
- Обеспечение влажности заживающей ране.

В процессе хирургической очистки пролежневой раны специалист старается сохранить как можно больше живых тканей. После иссечения некротических масс больному назначают те же медикаменты, что и при 3 стадии патологии. В обязательном порядке лечение дополняется физиотерапией.
- С целью подавления болезнетворной микрофлоры в язве пациенту назначают: ультразвуковую кавитацию — современный способ очистки гнойной раны и ее подготовки к закрытию. УВЧ терапию — ультравысокочастотное поле создает тепловой эффект в тканях, снимает воспаление. Электрофорез антибиотиков — введение лекарств через кожу посредством постоянного тока. Фонофорез антисептиков — препараты вводят через кожу под воздействием ультразвука.
- Для стимуляции восстанавливающих процессов больному назначают: дарсонвализацию — воздействие импульсным током на кожу, которая окружает раны, с целью расширения кровеносных сосудов, активизирования кровообращения и улучшения питания тканей. Низкоинтенсивную лазерную терапию — нормализует обменный процесс в тканях, ускоряет регенерацию поврежденной кожи, укрепляет местный иммунитет. Грязевые аппликации — подавляют размножение бактерий, улучшают кровообращение и обменные процессы.
- Массаж здоровой кожи окружающей пролежни — выполняется поглаживающими движениями, проводится с целью улучшения кровоснабжения ран.
Обратите внимание! Консервативное (нехирургическое) лечение пролежней 4 стадии возможно, если размер язвы уменьшился на 30% в результате 2 недель терапевтических процедур. Но, если этого не произошло, то доктор проводит повторную оценку состояния пациента и меняет направление лечения.
Народная медицина
Медики считают, что излечить пролежневые раны (2, 3 и 4 стадии) только народными средствами невозможно, и рекомендуют их применять в качестве вспомогательных. Лекарства приготовленные по домашним рецептам способствуют очищению и заживлению язв. Но следует помнить, что используемые для приготовления лечебных составов природные компоненты могут вызвать аллергию у больного.

Поэтому, прежде чем использовать какое-либо домашнее средство, вначале протестируйте его на чувствительном участке кожи пациента. Лекарство наносят на внутренний сгиб локтя и оставляют на 15 минут. Если на коже появилось покраснение и сыпь, больной начал ощущать зуд и жжение, значит этот состав для его лечения не подходит.
Мазь из воска и лука
Ингредиенты:
- Репчатый лук — 2 головки.
- Растительное масло — 2 ст.л.
- Восковая свеча — 1 шт (самая маленькая).
Как приготовить: положите в эмалированную емкость мелко порезанный лук и добавьте к нему масло, поставьте на водяную баню, доведите до кипения, томите смесь 20 минут. Отделите лук от масла, добавьте в жидкость восковую свечу, пусть расплавится. Перелейте лекарство сразу в баночку. Храните в холоде.
Как использовать: обрабатывайте мазью пролежни утром и вечером до полного излечения.
Результат: средство убивает болезнетворные бактерии, способствует заживлению раны.

Водочно-оливковая смесь
Ингредиенты:
- Оливковое масло — 1 часть.
- Водка (самогон) — 1 часть.
Как приготовить: смешайте водку и масло, перелейте в бутылку.
Как использовать: обрабатывайте пролежни 3 раза в день.
Результат: заметные улучшения наступают после 2 недель использования этого лекарства. Водка обеззараживает и подсушивает рану, оливковое масло содержит линолевую кислоту, которая способствует ее быстрому заживлению, укрепляет мышечные ткани и улучшает обменные процессы в коже.
Сосновая сера
Ингредиенты:
- Пчелиный воск — 200 г.
- Масло растительное — 1 л.
- Репчатый лук — 20 шт (средних).
- Сосновая сера — 1 ст. л. (с горкой).
Как приготовить:
- Срежьте с каждой луковицы низ с шелухой (толщиной 2 мм).
- В эмалированную емкость положите масло, воск (можно купить на рынке) и серу (продается в аптеке).
- Поставьте емкость на огонь, доведите до кипения.
- Огонь убавьте до минимума, томите состав еще 30 минут.
- Положите в него срезы лука, поварите на медленном огне еще в течение 30 минут.
- После остывания лекарство процедите через марлю сложенную вчетверо.
- Перелейте состав в баночку, не в бутылку, так как смесь загустеет и ее неудобно будет набирать. Храните в прохладном месте.
Как использовать: обрабатывайте пролежни 2 — 3 раза в день приготовленной мазью. Курс лечения длится до выздоровления.
Результат: состав обеззараживает рану, снимает воспаление, оказывает заживляющее воздействие.
Какие средства не помогают
Для лечения пролежней 2, 3 и 4 стадии не используют травы и другие природные компоненты, которые наделены дубильным или вяжущим эффектом (зверобой, кора дуба, ивы, калгановый корень, скумпия и др.).

Результат, которого вы сможете добиться, можно посмотреть на примере использования отвара из корня калгана:
- После ежедневной обработки пролежневой раны (1 мм глубина и 0,5 см диаметр) ее поверхность начала подсыхать, приобретать более менее здоровый вид. Но через несколько дней пленка, образовавшаяся на поверхности язвы, сошла, а рана начала увеличиваться.
Объясняется такой случай тем, что подобные лекарства снимают воспаление и обезболивают раны. А самое главное, они способствуют быстрому образованию на их поверхности корок. Но именно последний фактор мешает процессу выращиванию новых клеток эпидермиса, в результате организм отторгает «псевдокожу», а патология начинает прогрессировать.
Вопрос-ответ
Что такое гидроколлоидная повязка, чем она полезна при пролежнях?
Это современный перевязочный материал для язв сухого и влажного типа. В состав такой повязки входят вещества, которые после впитывания выделений из пролежня превращаются в гель. Кроме того, после накладывания повязки под ней формируется благоприятная среда для заживления раны.
Каким должно быть питание при пролежнях?
В суточное меню лежачего больного должно входить:
- Не менее 120 г белка. Вещество отвечает за регенерацию тканей в пораженной зоне. У людей, которые мало двигаются, атрофируются мышцы, что ведет к уменьшению объема мышечной ткани, при дефицит белка наращивание мышечной массы невозможно. Его источниками являются следующие продукты: яйца, рыба, мясо, творог, молоко, орехи, бобовые, зелень.
- 500 — 1000 мг витамина С. Обеспечивает нормальную работу иммунной системы. Источники: шиповник, киви, черная смородина, брюссельская капуста, сладкий перец.
Рекомендуемые блюда:
- Рыбный, мясной нежирный бульон с овощами.
- Гречневая, рисовая, овсяная каша на воде / молоке.
- Запеканка из рыбы, творога.
- Омлет, мясные тефтели, котлеты (готовить на пару).
Запрещенные продукты:
- Конфеты, сладкая выпечка.
- Газированные напитки.
- Продукты содержащие консерванты, красители, усилители вкуса.
- Острые, соленые и жареные блюда.
Действительно ли «работает» противопролежневый матрас?
Такой матрас является лишь предметом, который уменьшает вероятность появления пролежней у лежачего человека. Но это не значит, что они не образуются, если больной будет лежать на таком матрасе. Только правильный и своевременный уход за кожей способен предотвратить появление пролежневых ран.
Сколько раз в сутки нужно переворачивать больного, чтобы исключить образование пролежней?
Положение лежачего пациента рекомендуется менять каждые 2 часа, не реже, включая ночной период. После 2 часов непрерывного давления на зоны риска развития пролежней (выступающие участки тела) начинают происходить изменения в тканях кожи, быстро приводящие к гибели клеток. Особенно актуальным данный фактор является для лиц с сосудистыми нарушениями и патологией нервной системы.
Как нужно уложить больного, чтобы свести к минимуму давление на области тела, в которых чаще всего возникают пролежни?
Существует 4 основных положения, которые минимизируют давление на ткани:
- Больного можно уложить на бок, потом на второй.
- Перевернуть на живот.
- Помочь принять положение Симса. Промежуточное расположение: верхняя часть тела опирается больше на живот (подушку кладут под голову и левую руку), нижняя часть тела — лежит на боку (левая нога согнута в колене, под нее кладут подушку).
- Поза Фаулера — представляет собой полусидячее положение, очень просто реализуется с помощью функциональной кровати или ортопедических подушек.
Что запомнить
- Прежде чем начать лечение пролежневой раны, следует уточнить стадию ее развития, иначе применяемые лекарства могут оказаться неэффективными.
- 1 и 2 стадия пролежней считаются поверхностными, 3 и 4 — глубокими.
- Поверхностные раны возможно вылечить в домашних условиях, глубокие патологические изменения только с участием врача-хирурга.
- В лечение пролежневых ран народная медицина может применяться как вспомогательное средство.
- Противопролежневый матрас снижает вероятность язвенных образований на коже, но не излечивает их.
Источник
