Пролежни на ногах что делать

К категории риска образования пролежней относятся люди, которые прикованы к кровати или инвалидной коляске. Происходит это из-за постоянного давления на отдельные участки тела, в них перестает поступать кровь, что и является главной причиной начала разрушения мягких тканей.
Места образования пролежней
В положении лежа на спине: | 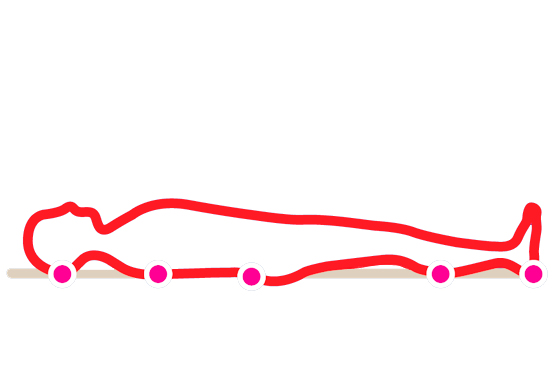 |
| |
В положении лежа на боку | 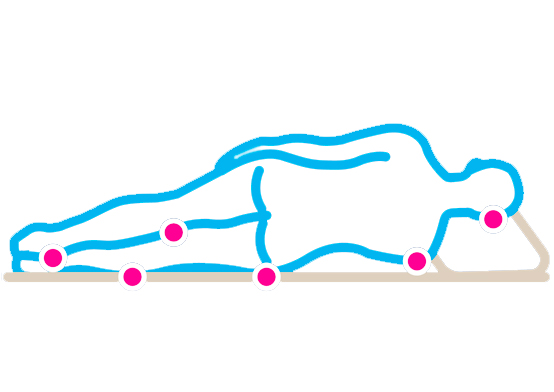 |
| |
В положении сидя | 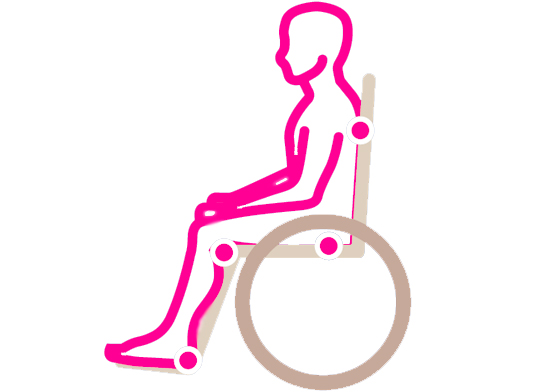 |
|
Появились пролежни: что делать?
Проведите оценку рисков и стадию образования пролежней, а также общее состояние больного. Для этого скачайте шкалу Ватерлоу.
Если участок тела, на который оказывается постоянное давление, красного цвета, он зудит и болит, появился неприятный запах – обратитесь к врачу. Это могут быть признаки инфекции. Также врача следует вызвать, если пролежень кровоточит или из нее просачивается жидкость. Только квалифицированный специалист, при личном осмотре, сможет сказать, как и чем лечить пролежни.
Нет возможности вызвать доктора, тогда следуйте следующим правилам ухода:
- Переложите лежачего больного на противопролежневый матрас; Инвалидам-колясочникам следует пользоваться противопролежневыми подушками;
- Меняйте положение тела каждые 2 часа лежачим больным и 1 час, если пациент передвигается в коляске. Так вы сократите время постоянного давления на уязвимые участки тела;
- Делайте с больным ежедневную зарядку. Это улучшит кровоток в организме;
- Раз в 2-3 дня меняйте постельное белье;
- Если пациент пользуется подгузниками – меняйте их, как только они загрязняться. Не экономьте на одноразовом белье!

- Следите за питанием. Оно должно быть сбалансированное и обогащено витаминами. Если в организме больного не хватает железа, цинка, витамина А и С, тогда риск образования пролежней резко возрастает. Для сбалансированного питания добавьте в рацион больного жидкие смеси Нутрикомп
- Соблюдайте водный баланс организма. Женщинам необходимо выпивать в течение дня около 9 чашек жидкости по 250 мл, а мужчинам около 13 чашек того же объема.
- Чтобы помыть пациента, используйте очищающие средства ухода, которые сохраняют нормальный pH-кожи. После моющих процедур, аккуратно просушите тело полотенцем. Не трите кожу!
- Потеющие или подверженные загрязнению участки тела обрабатывайте увлажняющим лосьоном для предотвращения сухости кожи.
Пролежни на ягодицах и около паха закрывайте защитными и водонепроницаемыми повязками, чтобы избежать попадания на них кала или мочи.
- Для ускорения заживления раны, во время перевязки, делайте 10-15 минутные примочки стерильным раствором для ран Пронтосан.

Не используйте йод или зеленку, т.к. их применение только усугубит состояние раны.
- Лечение следует проводить стерильными атравматическими повязками, которые создают оптимальную влажную среду в ране. Что способствует скорейшему заживлению пролежня.
Средства лечения пролежней разделяются на 2 категории:
- Лекарства – антибиотики, нестероидные противовоспалительные средства, анаболики, жаропонижающие, иммуностимулирующие препараты, комплексы витаминов, а также метаболические и укоряющие заживление лекарства. Они необходимы для борьбы с инфекцией и бактериями, болью, для улучшения иммунитета, а на финальной стадии лечения – для ускорения грануляции и эпителизации раны;
- Повязки – защищают рану от внешних микроорганизмов, очищают ее от омертвевших тканей и фибрина, поглощают экссудат, создают оптимальную среду для скорейшего заживления.
В зависимости от стадии и степени экссудации повязки для лечения пролежней делятся на:
- Мазевые повязки – применяются на пролежнях 1 стадии или на завершающем этапе лечения, когда рана уже не выделяет экссудат или его количество незначительно. Такой тип повязок имеет сетчатую структуру, которая пропитана активным лекарственным препаратом. Они не прилипают к ране и способствуют грануляции и эпителизации тканей. Например, Бранолинд Н, Гразолинд нейтраль или Гидротюль.
- Специальные повязки – создают и поддерживают оптимальную среду в ране. Очищают ее от некроза. Ускоряют регенерацию клеток. Защищают от инфицирования. Используются такие повязки на всех стадиях образования пролежней. Их выбор зависит от степени раневого экссудата и места локализации раны. Например, Гидроклин плюс подойдут на стадии воспаления и грануляции, а Гидротак на завершающей стадии грануляции и эпителизации.
- Если рана активно экссудирует, тогда следует пользоваться губчатыми повязками, например, Биатен, Аскина Трансорбент, Аскина Фоам, ПемаФом.
- Для глубоких пролежней подойдут гели Пурилон, Гидросорб или альгинатные повязки, которые при взаимодействии с раневой жидкостью образуют гель, равномерно заполняющий всю полость раны, например, Сорбалгон, Биатен Альгинат или Аскина сорб.
- Если есть риск инфицирования или пролежень уже заражена, используйте серебросодержащие повязки, например Аскина Калгитроль АГ, Биатен АГ, Атрауман АГ или Физиотюль АГ.
Также все повязки делятся на самоклеящиеся и те, которые необходимо дополнительно фиксировать бинтом или медицинским пластырем.
Для пациентов с сахарным диабетом можно использовать только неадгезивные повязки!
Статьи по теме:

Предложения по теме

Протеокс-ТМ – салфетка с трипсином и мексидолом
НТЦРИА Полиферм
от 160
за штуку

Пронтосан – стерильный раствор для промывания ран, 40 мл
B.Braun
108
за штуку

Протеокс-Т – салфетка с трипсином, 10х10 см
НТЦРИА Полиферм
155
за штуку

Салфетка с трипсином ПАМ-Т, 10х10 см
НТЦРИА Полиферм
170
за штуку

Гидрогелевая повязка Гелиос, 10х10 см
НТЦРИА Полиферм
220
за штуку

Нутрикомп Дринк Диабет (1 кКал/мл)
B.Braun
255
за штуку

Нутрикомп Диабет ликвид (1 кКал/мл)
B.Braun
от 490
за штуку

Пластырь – Омнисилк
Paul Hartmann
от 98
за штуку
предзаказ

Самоклеящаяся повязка Гидрофилм
Paul Hartmann
от 43
за штуку

Подгузники для взрослых МолиКеа экстра Премиум (Medium)
Paul Hartmann
1800
за упаковку

Пластырь – Омнифилм
Paul Hartmann
от 91
за штуку
предзаказ

Прозрачная повязка Б.Браун Аскина Дерм
B.Braun
от 63
за штуку
предзаказ

Пластырь – Омнипор
Paul Hartmann
от 73
за штуку
предзаказ

Гипоаллергенный фиксирующий пластырь – Омнификс эластик
Paul Hartmann
от 151
за штуку
предзаказ

Пластырь – Омнипласт
Paul Hartmann
от 97
за штуку
предзаказ

Мазевая повязка Гидротюль
Paul Hartmann
от 68
за штуку
предзаказ

(ENG) Cамофиксирующийся бинт – Пеха-Хафт (Белый)
Paul Hartmann
от 138
за упаковку
Источник
 Пролежни на пятках черного цвета возникают у лежачих больных не только дома, но и в стационаре и представляют собой омертвевшие участки пяточной кожи. Развитие пролежней происходит при продолжительном сдавливании мягких тканей и кожных покровов между пяточной костью и поверхностью постели. Чаще всего черные пролежни на пятках возникают у пациентов с длительной неподвижностью, особенно на фоне нарушения кровообращения. Трофические язвы на пятках поддаются лечению, но некоторые из них никогда полностью не заживают. Пролежень легче предотвратить, чем вылечить. Степень повреждения кожи и тканей колеблется от покраснения кожи до глубокой некротической раны, затрагивающей кость. Многие пациенты и их родственники пытаются проводить лечение пролежней на пятках в домашних условиях. Такой подход может принести успех при ранней стадии развития заболевания, однако при развитии процесса вглубь до пяточной кости вылечить такой пролежень без сложной реконструктивной пластической операции становится невозможно.
Пролежни на пятках черного цвета возникают у лежачих больных не только дома, но и в стационаре и представляют собой омертвевшие участки пяточной кожи. Развитие пролежней происходит при продолжительном сдавливании мягких тканей и кожных покровов между пяточной костью и поверхностью постели. Чаще всего черные пролежни на пятках возникают у пациентов с длительной неподвижностью, особенно на фоне нарушения кровообращения. Трофические язвы на пятках поддаются лечению, но некоторые из них никогда полностью не заживают. Пролежень легче предотвратить, чем вылечить. Степень повреждения кожи и тканей колеблется от покраснения кожи до глубокой некротической раны, затрагивающей кость. Многие пациенты и их родственники пытаются проводить лечение пролежней на пятках в домашних условиях. Такой подход может принести успех при ранней стадии развития заболевания, однако при развитии процесса вглубь до пяточной кости вылечить такой пролежень без сложной реконструктивной пластической операции становится невозможно.
Стадии и симптомы
Пролежни могут быстро развиваться, но образование пролежней и язв проходит через четыре стадии (каждая из которых имеет свою симптоматику):
- Стадия 1
Покраснение неповрежденной кожи. Она слегка воспалена и может быть болезненной, зудящей и теплой на ощупь. Вы также можете заметить, что текстура кожи немного изменилась. На этой стадии пролежни на пятках напоминают солнечный ожог. Эту начальную стадию трудно обнаружить у людей с темной кожей.
- Стадия 2
На второй стадии появляются первые признаки повреждения кожи. Они выглядят как ссадины, пузырьки или небольшие ямки. Наружный слой кожи нарушен, красный и болезненный. Окружающая ткань может быть бледной, красной и опухшей. Верхние слои тканей, как наиболее поврежденные, начинают отмирать и шелушиться. Синяки на этой стадии указывают на подозрение на возможное более глубокое повреждение тканей, вовлечение жировой прослойки или мышечной ткани.
- Стадия 3
Полная потеря ткани. Повреждение простирается до более глубоких слоев тканей на пятке. Присутствуют кратерные язвы, которые подвержены инфекции. Подкожный жир может быть виден, но кости, сухожилия или мышцы не подвергаются воздействию. Глубина язвы 3-ей стадии зависит от её анатомического положения. Чаще всего пролежни на пятках проходят до 3 стадии, пока их не заметят окружающие и не начнут лечить.
- Стадия 4
Потеря ткани, открытие кости и сухожилий. Язвы с краями черного цвета распространяются на пяточную кость и могут привести к развитию остеомиелита (гнойно-некротического процесса в кости). Открытая пяточная кость видна или непосредственно ощутима на дне трофической язвы. Такие язвы чрезвычайно трудно лечатся и может потребоваться много месяцев и действий для заживления. Поэтому более серьёзно следует относится к предотвращению развития язвы.
Осложнения
Осложнения пролежней (особенно пролежневых язв) могут быть опасны для жизни и включают:
- Флегмону
Острое гнойное воспаление кожи и мягких тканей. Люди с повреждением нерва (нейропатией) или после травмы позвоночника часто не чувствуют боли в области, затронутой воспалением и пролежнем. Флегмона может вызвать тяжелую интоксикацию и даже общее заражение крови (сепсис).
- Язву пятки
Длительно не заживающая хроническая рана пятки, значительно ухудшает качество жизни пациента, так как ведёт к нарушению функции опоры и ходьбы. Трофическая язва пятки может возникать вследствие пролежня причём не только у спинальных больных, но и у послеоперационных и послереанимационных пациентов вследствие их длительного обездвиживания.
- Поражение костей и суставов
Инфекция от язвы может затронуть суставы и кости. Попадание инфекции в полость суставов может вызвать общее заражение крови. Костные инфекции (остеомиелит) могут уменьшить привести к разрушению пяточной кости.
- Рак
Длительно незаживающие раны могут со временем превратиться в плоскоклеточный рак кожи.
- Сепсис
Общее заражение крови развивается при ослаблении иммунитета, сахарном диабете и прочих тяжелых сопутствующих заболеваниях и часто являются причиной летального исхода.
Профилактика и прогноз
Движение постоянно перераспределяет давление на наше тело. Если болезнь или травма ограничивают нашу подвижность, давление нарастает на определенных участках тела, а кровообращение уменьшается. Это может привести к гибели кожи и тканей, создавая пролежни и язвы. Для уменьшения риска необходимо использовать противопролежневые системы и устройства, снимающие давление на костные выступы.
Заживление раны на пятке затягивается из за неподвижного положения пациента, плохой трофики из-за сосудистых поражений и общего состояния организма. Неправильный уход за раной, разнообразные народные рецепты отрицательно влияют на состояние больного. Пролежень осложняется поражением окружающий мягких тканей, инфицированием и гнойными выделениями. Длительный гнойно-деструктивный процесс приводит ухудшению общего состояния, нарушению усвоения питательных веществ. У пациента без надлежащего ухода образуются новые пролежни в других частях тела, которые усугубляют патологический процесс.
Однако простые лечебные мероприятия могут помочь предотвратить эти болезненные и опасные проблемы.
- Позаботьтесь о коже:
Осматривайте кожу больного несколько раз в день. Уделяйте особое внимание пяточным областям и другим точкам тела испытывающих давление. Минимизируйте контакт влаги с телом. Держите кожные покровы чистыми и сухими. Промывайте её мягким очищающим средством, маслом для ухода и насухо вытирайте. Как можно быстрее осуществляйте гигиенические процедуры, мытье с мылом, чтобы ограничить воздействие на кожу влаги, мочи и кала. Вовремя меняйте постельные принадлежности и одежду. Следите за тем, чтобы на постельном белье и одежде под больным не было складок.
- Защитите кожу от травмы:
Избегайте массирования в местах пораженных участков мягких тканей над костными выступами. Меняйте положение тела, по крайней мере, каждые 2 часа. Уменьшите трение. Если пациент прикован к постели, изголовье кровати должно быть поднято как можно меньше. Когда оно поднимается выше 30 градусов, человек может скользить по поверхности кровати, повреждая ткани и небольшие кровеносные сосуды.
Должны использоваться подушки и специальные подкладки, чтобы избегать соприкосновения коленей и лодыжек при повороте больного на бок. Если пациент полностью неподвижен, подушки должны находиться под ногами от середины голени до лодыжки, чтобы снять давление с пяток. Никогда не кладите подушки под колени. Это ухудшает кровообращение.
- Ешьте хорошо:
Сбалансированная диета очень важна для здоровья кожи на всех этапах лечения. Здоровая ткань менее подвержена повреждениям. В случаях появления потертостей и ссадин проводите обработку дефектов антисептическими препаратами.
- Улучшите способность пациентов двигаться:
Программа реабилитации может помочь некоторым людям быстро восстановить форму.
- Часто переносите вес и меняйте положение:
Если вы используете инвалидное кресло, попробуйте переносить свой вес примерно каждые 15 минут. Поднимитесь, если это возможно. Если у вас есть достаточная сила в руках, сделайте отжимание — подняв свое тело с сиденья, опираясь на подлокотники кресла. Лежачие пациенты могут испытывать дискомфорт, боль, социальную изоляцию или депрессию. Постарайтесь найти себе занятие по физическим возможностям.
Попытки лечения пролежней дома народными средствами часто приводят к обратному эффекту. Не пытайтесь справиться с проблемой без специалистов – вы можете завести ситуацию в безвыходный тупик.
Лечение в Инновационном сосудистом центре
Врачи Инновационного сосудистого центра, занимаясь лечением тяжелых сосудистых пациентов с множеством сопутствующих заболеваний знают о проблеме пролежней на пятках не понаслышке. Часто пациенты уже поступают к нам с такими пролежнями, иногда они развиваются во время продолжительных сосудистых заболеваний. Сложность и опасность этой проблемы побудила наших хирургов разработать методы профилактики и эффективного лечения пролежней, очищения пораженных тканей у больного человека, ведь появление пролежней приводит к изменению течения основного заболевания в худшую сторону. Мы умеем закрывать любые пролежни, используя методы реконструктивной пластической хирургии.
Источник
Очаги поражения кожи и мягких тканей язвенно-некротического характера выявляются у 75-80% обездвиженных и маломобильных больных. Повреждения часто локализуются в области задней поверхности дистальных отделов нижних конечностей;
при отсутствии своевременной терапии они могут привести к летальному исходу. Материал, размещенный далее, поможет понять патогенез аномального состояния, подскажет, чем лечить пролежни на пятках, порекомендует способы предупреждения возникновения патологии.
Причины и механизм развития пролежней на пятках
В основе механизма появления и прогрессирования болезни — совокупность нарушений нервной трофики и кровообращения.
Эксперты выделяют 3 основных фактора, приводящих к формированию очагов поражения. В их перечне — давление, срезывающая сила и ее компонент — трение.
Первая причина — следствие длительного (от 2 часов) действия веса тела лежачего больного: под его влиянием мягкие ткани, нейроны и сосуды деформируются. Нехватка питательных веществ и кислорода приводит к некрозу структур. Негативный эффект усиливается при использовании тяжелых одеял (пледов), плотного перевязочного материала, одежды.
Второй из перечисленных факторов развития пролежней проявляется в результате непрямого давления. Повреждения (разрушения) жировой клетчатки и соединительной ткани вызываются частыми смещениями человека по опорной поверхности вниз или вверх, неправильно выполненной техникой изменения положения пациента в постели (инвалидном кресле).

Трение приводит к отделению ороговелых клеток и дальнейшему изъязвлению верхнего слоя кожи, травмам глубоко расположенных структур. Уровень отрицательного воздействия возрастает при излишней влажности деформируемых участков тела.
Ускоряет образование пролежней присутствие дополнительных факторов. Последние дифференцируются на 4 группы:
- Внутренние обратимые. Среди них — изменения психологического состояния больного, наличие вредных привычек, сбои в работе сердечно-сосудистой системы, обезвоживание, истощение, избыточный вес, энкопрез, энурез.
Внутренние необратимые. К ним относятся двигательные и сенсорные расстройства, возраст старше 75 лет, присутствие в анамнезе пациента нарушений сознания и дистрофических патологий кожных покровов. - Внешние обратимые. В списке факторов — некачественный гигиенический уход, неправильно выполняемый массаж, сухость кожи, особенности питания (диеты и погрешности в меню, ведущие к нехватке аскорбиновой кислоты и протеина), длительный прием гормональных препаратов, НПВП, цитостатиков. Вызывают появление болезни также переохлаждения и перегревы, повышенная потливость, несоблюдение технологии задействования противопролежневых матрасов.
- Внешние необратимые. Возникновение пролежней в области пяток провоцируют продолжительные хирургические манипуляции.
При обследовании находящихся на лечении пациентов с переломами лодыжек и дистальных отделов конечностей врачи периодически диагностируют наличие язвенно-некротических очагов. Последние являются следствием давления на ткани гипсовых повязок.
При сочетании более 2 факторов пяточный пролежень образуется в несколько раз чаще.
Симптомы в зависимости от стадии заболевания
Специалисты выделяют 4 стадии развития болезни. Признаки патологии варьируются в зависимости от степени ее тяжести.
Начальная
Ранняя форма аномального состояния характеризуется отсутствием нарушений целостности кожи. Визуально отмечается гиперемия покровов, не исчезающая после устранения провоцирующих факторов. При первой (I) стадии заболевания человек может жаловаться на резкое увеличение чувствительности в зоне поражения. В дальнейшем неприятные ощущения видоизменяются — возникает онемение. Среди дополнительных симптомов — отечность, пальпируемое уплотнение, локальное повышение температуры.

Вторая
Степень отличается от предыдущей:
- цветом затронутых болезнью участков кожи (появляется синюшный оттенок);
- четкими границами измененных областей;
- наличием отслоений эпидермиса.
На второй стадии присутствует неглубокая деформация покровов, определяемая визуально как плоский (сухой или блестящий) кратер, потертость без воспаления либо пузырь. Прогрессирование аномалии характеризуется постепенным распространением на структуры, расположенные глубже.
Отторжения некротических масс нет.
Третья
Этап заболевания, сопровождающийся полным разрушением слоев кожи с обнажением подкожного жира. В перечне вторичных симптомов рассматриваемой стадии пролежней — воспаление тканей, значительный дискомфорт, формирование черного пятна (либо язвы с карманами, подрытыми краями). Мышцы, кости и сухожилия в патологический процесс не вовлечены.
Четвертая
Глубокий некроз (омертвение) толщи покровов. Среди признаков описываемой степени заболевания — образование полостей, обнажение элементов опорно-двигательного аппарата, неприятный запах, сильная боль. Может присутствовать отторжение творожистой (зернистой) массы из раны. На четвертой стадии аномальное состояние способно затронуть костную и мышечную ткани, что чревато развитием воспалительного процесса.
Выявление пролежней на начальных этапах формирования и назначение адекватной терапии — залог быстрого выздоровления пациента. Обнаружение болезни в поздней ступени развития, отягощенной присоединенной инфекцией — показание к хирургическому вмешательству.

Диагностика
Диагностирование недуга в домашних условиях осуществляется приглашенным медработником (либо лицом, ухаживающим за больным) путем обычного осмотра пациента. Задействование особых методик не требуется.
В клинике может быть дополнительно использована биопсия — для исключения рака кожи.
Пролежень на пятке, сопровождающийся сильной болью, отечностью и наличием гнойных масс, требует более детального обследования. Инфицирование подтверждается бактериологически. Окончательный диагноз ставится после лабораторного изучения мазка или образцов материала, полученных при пункции краев раневой поверхности.
Консервативное лечение
Важнейшие задачи консервативной терапии — улучшение трофики клеток тканей, очищение пораженной зоны, заживление. Лечение пролежней на пятках при помощи медикаментов и физиотерапии применяется преимущественно на I-II этапах заболевания.
Запрещается задействовать для купирования сухого омертвения и начальных стадий аномалии глухие (сплошные) повязки, полностью перекрывающие испарение жидкости и доступ воздуха;
также нельзя использовать размягчающие мази, мокрые перевязочные материалы. Перечисленные способы ухудшат состояние больного, вызовут развитие влажного некроза.
Ключевой момент всех схем терапии — устранение трения, давления и срезывающей силы. Цель достигается путем применения специальных противопролежневых медицинских изделий — овчинок, подушек-поплавков, подвесов, матрасов.
Пролежни I и II стадии
Активизация движения тока крови и улучшение общего состояния организма осуществляется при помощи пероральных медицинских товаров. В перечне применяемых средств:
- стимулирующие обменные процессы и укрепляющие стенки сосудов ангиопротекторы (нормализатор микроциркуляции Пентоксифиллин, антигипоксант Актовегин);
- снимающие тонус капилляров спазмолитики (Но-шпа, Папаверин);
- витаминные комплексы — Супрадин, Витрум.

Защита от проникновения патогенных агентов производится путем обработки пораженного участка Фурацилином (противомикробным препаратом);
манипуляции следует проводить несколько раз в день. По ограниченным показаниям задействуется также перекись водорода, йод.
Заживлению ран способствует использование мазей Солкосерил, Левомеколь, масел облепихи, софоры японской, содержащих ионы серебра кремов (Фламазин, Аргосульфан).
В перечне задействуемых методов физиотерапии — краткосрочное ультрафиолетовое облучение, электростимуляция, местная дарсонвализация.
Выбор способа купирования заболевания осуществляет врач.
Лечение I, II степени пролежней на пятках в домашних условиях должно обязательно включать качественный уход за человеком (частое мытье, регулярную смену постельного белья, воздушные ванны) и разработку особого меню для полноценного питания. Изменять положение пациента следует каждые 2 часа.
При использовании специальных мер пресечения патологии нельзя забывать о терапии недугов, имеющихся в анамнезе больного.
Пролежни III и IV стадии
Выявление III, IV степеней заболевания в большинстве случаев требует хирургического вмешательства (принципы методики рассмотрены ниже). Консервативное лечение задействуется для очищения раны, активизации процесса покрытия пораженной области грануляционной тканью, предотвращения вторичного инфицирования.
Показания к отказу от применения медикаментов — отсутствие сужения язвы на 1/3 в течение 14 суток, прошедших с момента начала купирования недуга.
После удаления некротических масс возможно использование:
- Препаратов, улучшающих микроциркуляцию — Трибенозида, Пирикарбата.
- Фармакологических продуктов, восстанавливающих ткани — Куриозина, Метилурацина.
- Противовоспалительных средств — Дексаметазона, Гидрокортизона.
- Мазей, наносимых местно. Среди наиболее эффективных медикаментов — линименты Левосин, Аргосульфан, Ируксол.

Ряд экспертов рекомендует также использовать абсорбирующие гели (Пурилон) и губчатые повязки (Биатен).
Дополнительно задействуется физиолечение (в списке методик — аппликации озокерита, ультрафонофорез, СМТ-терапия) и аккуратный массаж граничащих с пораженной областью здоровых участков.
Хирургическое лечение
Основная цель проведения оперативного вмешательства — удаление некроза тканей, вскрытие полостей, очищение язвы. Хирургическая обработка проводится до максимально возможного освобождения ложа раны от омертвевших структур.
Процедура относительно противопоказана при выявлении у пациента нарушений свертываемости крови.
В дальнейшем аномалия лечится путем использования местных антисептиков (для санации области поражения и купирования воспаления), физиотерапии, применения указанных выше медицинских товаров. Выбор средств зависит от общего состояния больного.
По окончании манипуляций возможно проведение иссечения пяточного пролежня с сопоставлением его краев, трансплантации кожи.
Народные методы терапии
Задействование рецептов нетрадиционной медицины позволяет минимизировать болевые ощущения и ускорить процесс заживления ран.
В списке наиболее эффективных народных средств — мази, компрессы, примочки из листьев медуницы, капусты, черной бузины, каланхоэ, сырья календулы.
Лечение поврежденных кожных покровов также проводят при помощи:
- линимента из горсти еловой серы (живицы) и прокипяченных в 500 мл подсолнечного масла 10 очищенных головок лука;
- смеси меда и натертого сырого картофеля (1:1);
- повязок с рыбьим жиром (природный продукт наносится на пораженные заболеванием области, накрывается стерильным бинтом);
- присыпок из картофельного крахмала.

Для изготовления из цветков ноготков необходимо смешать 1 ст.л. высушенных, измельченных корзинок с 50 г косметического вазелина. Полученную массу следует наносить на пораженные места утром и вечером.
Листья лекарственных растений и капусты в лечении пролежней используются по-разному:
- Сырье черной бузины в количестве 1 ст. л. вначале кипятят 1-2 мин. в молоке, затем прикладывают каждые 12 часов к язве.
- С мясистых частей каланхоэ снимается тонкая кожица, свежий срез закрепляется на ране пластырем.
- Выжатым из медуницы соком смазывают очаги поражения до 5 раз в сутки.
- Листьями капусты оборачивают пятки на ночь.
Перед началом процедур следует проконсультироваться с врачом.
Не следует надеяться при помощи народной медицины полностью вылечить пролежни. Вышеперечисленные рецепты относятся к вспомогательным методам лечения.
Осложнения
Отказ лежащего в домашних условиях пациента от вызова медработника приводит к активному прогрессированию недуга и ухудшению состояния больного. В перечне возможных осложнений пролежней:
- флегмона;
- гнойный артрит;
- раковые заболевания покровов;
- контактный остеомиелит;
- эрозивные кровотечения;
- раневой миаз;
- гангрена.
При отсутствии терапии патология может завершиться летальным исходом вследствие развития сепсиса.
Рецидивы болезни возникают при некачественном осуществлении гигиенических процедур, нарушении схем лечения, расхождении швов после трансплантации кожного лоскута.
Профилактика пролежней
Для минимизации риска возникновения аномалий следует выполнять простые правила. В перечне мер по профилактике пролежней у больного, за которым осуществляется уход:
- регулярная смена одежды, постельного белья;
- частое (каждые 2 ч.) варьирование положения;
- выполнение массажей и растираний (манипуляции проводят с использованием увлажняющих кремов), активных и пассивных упражнений ЛФК;
- обеспечение полноценного питания (ежедневное меню должно содержать от 120 г белков и не менее 500 мг аскорбиновой кислоты), сохраняющего физиологическую массу тела;
- поддержание оптимального водного баланса организма пациента;
