Пролежни 4 стадии как обрабатывать пролежни
Главная » Статьи » Лечим пролежни: как обработать самостоятельно и когда нужна помощь врачей
Пролежнями принято считать участки омертвевшей ткани различной локализации и характера из-за долгого сдавливания на участки тела больного, когда нарушается питание в этих тканях, ухудшается кровообращение, иннервация (чаще бывает у лежачих больных в местах долгого соприкосновения). Кроме дополнительных страданий они могут привести к ненужным последствиям и осложнениям: незаживающим язвам, гангренам, даже сепсису.

Выезд оплачивается отдельно – 300 рублей
Звоните в любое время суток:
Выезд оплачивается отдельно – 300 рублей
Звоните в любое время суток:

Установлено, что 15-20% лежачих пациентов больниц знакомы с различными пролежнями (после тяжелейших операций или травм, пациенты в коме и т. д.), и в домашних условиях эти показатели лишь немного меньше. Поэтому методы борьбы с данной проблемой остаются очень актуальными.
Причины возникновения пролежней
Условно эти факторы и причины делят на внутренние и внешние. Из внешних можно выделить следующие основные причины:
- долгое и непрерывное давление на определенные ткани, когда нарушается кровоток и получение питательных веществ, кислорода, также нарушается отток лимфы и отработанных веществ;
- сдвигание или смещение мягких тканей, когда больной находится в состоянии «сползания» с кровати с поднятым изголовьем, питающие сосуды и нервы могут перегибаться (чаще в крестцовой области); в таких случаях пролежни могут возникнуть без повреждения кожи;
- частое трение: складки, швы, пуговицы и другие неровности могут привести к «слущиванию» кожи и появлению повреждений, также причиной может быть неправильное «вытягивание» простыни при уходе за лежачим больным;
- высокая влажность на коже, наличие пота, экскрементов, когда кожа набухает, и клетки могут просто разорваться, теряя защитную функцию;
- излишняя сухость кожных покровов;
- применение синтетических материалов и белья;
- наличие фиксирующих шин, повязок и т. д.
А внутренние причины напрямую связаны с общим состоянием больного. Это может быть истощение организма (плохое питание или ухудшение обмена веществ), когда отсутствует жировая прослойка в местах сдавливания. Также играет роль фактор ожирения, при котором усиливается давление из-за большего веса, а гормональные нарушения способствуют осложнениям.

Стоит обращать внимание на состояние гипотонии, сердечную недостаточность, степень анемии, психические проблемы, невозможность удержания мочи, кала. Также:
- болезни и поражения сосудов (атеросклероз, диабет);
- возраст (у пожилых пациентов замедляются и ухудшаются обменные процессы);
- уменьшение самой чувствительности кожи из-за травм позвоночника, спинного мозга.
Профилактические мероприятия, хороший уход позволяют в 80% случаях добиться улучшения или излечения пролежней.
Как лучше обработать пролежни?
Правильная и качественная обработка пролежней имеют очень большое значение. Главное здесь соблюдать очередность действий:
- Перед началом обработки тщательно помойте руки, наденьте медицинскую маску, перчатки.
- Приготовьте стерильную емкость, куда нужно будет налить раствор для промывания, очистки пролежня (2% камфорный спирт, 1% салициловый, например).
- Добейтесь удобного положения пациента для надлежащей обработки мест поражения, полностью освободите нужные участки от грязного белья, прокладок.
- До обработки нужно проверить, в каком состоянии пролежни, и нет ли новых очагов поражений.
- Помойте здоровую кожу при помощи мягких мыльных средств, пенок для ухода, дайте высохнуть или слегка посушите.
- Затем стерильным ватным тампоном с камфорным спиртом протрите места пролежней. Применение обычной ваты может привести к попаданию ее ворсинок в ранки.
- В зависимости от стадии пролежня используйте ту или иную мазь, лекарство или применяйте специальную лечебную повязку.
- Обработанные участки лучше приподнять и дать «отдохнуть», используя для этого специальные поролоновые валики, круги.
- Уберите рабочую зону, проведите дезинфекцию использованных инструментов и посуды, снимите перчатки, обработайте руки специальным кожным антисептиком.
Своевременная и грамотная обработка проблемных участков является залогом успешной борьбы с ними. Здесь еще нужно учитывать, пролежни какой стадии необходимо обработать, так как для каждой стадии существуют свои нюансы.

Пролежни первой стадии являются самыми простыми для ухода. Здесь нужны регулярные гигиенические процедуры с использованием теплой воды, использование камфорного спирта, ксероформа, рекомендуются также Солкосерил, Актовегин (для улучшения циркуляции и кровообращения). Нельзя сильно давить, массировать проблемные участки, чтобы не нарушить целостность кожи.
На второй стадии уже не обойтись без удаления накопившихся гнойных или ороговевших клеток, без регулярной тщательной очистки от них. Снятию воспалительного процесса способствуют мази с антибактериальным эффектом и использование антисептических повязок. На данном этапе некротический слой надо очищать до появления капиллярного кровотечения, иначе эффекта от очистки не будет.
На третьей стадии пролежней уже при обработке не обойтись без врачебного контроля, когда поражения достигают подкожной клетчатки, соединительных тканей. Здесь кроме постоянных промываний и очисток ран, использования противовоспалительной терапии не обойтись без специальных серьезных антибактериальных лекарств и средств для повышения регенерации и восстановительных процессов в тканях.
На четвертой стадии поражения уже нельзя определить четких границ пролежневых участков. Обязательно использование специальных ранозаживляющих, адсорбирующих стерильных повязок, а также не обойтись без хирургического вмешательства.
| Стадии пролежня | Характер проявления | Чаще назначают |
| Первая | Покраснение или иное изменение цвета кожи | 1%, 5% мази Актовегина, Солкосерил |
| Вторая | Появление язв и поражений различной степени | Для промывания хлоргексидин, мази, повязки с гидрогелевыми составляющими |
| Третья | Более глубокое поражение тканей | Бепантен, Гидрокортизон, Ируксол, Левомеколь и др., специальные повязки |
| Четвертая | Распространение на мышцы и сухожильные ткани, кости | Физиотерапия, хирургические рассечения, специальные лечебные повязки |
Важно! Если лечение третьей стадии и допустимо в домашних условиях под контролем специалиста, четвертая должна проходить только стационарно.
Выезд оплачивается отдельно – 300 рублей
Звоните в любое время суток:
Все средства должны помогать устранять боль и дискомфортное состояние, предохранять от инфекций, в том числе и антисептические средства. Поэтому не рекомендуется применять спиртовые растворы йода, бриллиантовой зелени, перманганата калия, а также перекись водорода с раздражающими свойствами при обработке пролежней на дому.
Особенности обработки пролежневых поверхностей
В данном случае должны учитываться такие важные моменты:
- Нежелательно использовать размягчающие мази, которые могут вызвать излишнее «набухание».
- Не допускайте использования глухих повязок, которые не дают возможность дышать и испаряться излишней влаге.
- Сухой некроз не допускает применения влажной салфетки на первой стадии.
- Содержите кожу в чистоте на любой стадии (без лишней влажности или сухости), используйте частые воздушные ванны.
- Откажитесь от частого использования антибактериальных моющих средств во избежание уничтожения не только вредных микробов, но и полезной микрофлоры (обычное туалетное мыло, чистая вода и мочалки из хлопка). Предпочтительно не жесткое вытирание, а щадящее промокание после процедуры.
- При сухой коже удобен детский крем, вазелин, а при чрезмерно влажной используйте присыпки (Ксероформ), тальк, хорошо зарекомендовали себя порошок Банеоцин, цинковая мазь.
- Если наблюдается сильное потоотделение, эффективнее использовать слабый раствор уксуса (одна столовая ложка на стакан воды).
- Часто меняйте положение (желательно каждые два часа). Используйте матрасы, помогающие бороться с пролежнями.
В любом случае лечение пролежней 3-4 стадий (часто и 1-2) требует консультации специалиста.
Использование специальных повязок для лечения пролежней
Если на первых стадиях еще можно обойтись без применения повязок, на второй уже широко применяются следующие виды специальных повязок и салфеток:
- салфетки с заживляющими мазями (Левомеколью, Актовегином, Левосином);
- самоклеющиеся варианты антибактериальных повязок (Космопор, Тегадерм), которые хорошо впитывают лишнюю влагу, давая в то же время коже свободно дышать;
- специально разработанные противопролежневые повязки с содержанием серебра (Хартманн, Атрауман), с содержанием перуанского бальзама (Бранолинд);
- повязки для ускорения заживления, очищения пролежней (гелевый Гидросорб, также Хитопран);
- специальные ранозаживляющие аппликации (Гидросорб комфорт);
- современные повязки с суперабсорбентами, альгинатами, гелями, гидроколлоидами, природными маслами (Квотлан-М, Активтекс ХФХ);
- повязки губчатые;
- покрытия сетчатые (Воскопран);
- повязки с содержанием ферментов (Протеокс-ТМ, содержащий трипсин).
А на последних стадиях пролежни могут гноиться, затронув еще более глубокие слои, представляя опасность для жизни больного. Должно применяться более комплексное лечение с использованием разных групп препаратов.

| Содержащие антибиотики | Ируксол, Левомеколь и другие |
| С некролитическим эффектом | Коллализин или Трипсин |
| Ангиопротекторы для ускорения циркуляции в крови | Пармидин, Гливенол |
| С противовоспалительным эффектом | Гидрокортизон или Дексаметазон |
| Для стимуляции регенерации | Метилурацил, Винилин |
| С содержанием серебра | Аргокрем, Аргосульфан |
Когда не обойтись без помощи хирурга?
Если появились кожные проблемы, в первую очередь нужно показать их наблюдающему врачу, он назначит консультацию хирурга.

При глубоких и серьезных пролежневых ранах должно проходить поэтапное лечение под обязательным контролем хирурга:
- На первом этапе лечения предусматривается полная очистка от гнойных масс и омертвевших клеток методом оперативного вмешательства и дальнейшего применения специальных повязок (Протеокс-ТМ, ПАМ-Т) в течение недели.
- Второй этап лечения включает в себя использование ранозаживляющего средства с включением ферментов. На мокнущие поверхности используются покрытия с адсорбирующим эффектом (Биатен, например).
- На третьем этапе лечения нужно добиться полноценной защиты образовавшихся молодых тканей посредством накладывания повязок (например, Комфил Плюс).
Народные методы при борьбе с пролежнями
Как вспомогательное лечение, при проблемах пролежней используется немало широко известных народных средств. Но только не стоит забывать, что применение некоторых лекарственных трав может вызывать аллергию или иные осложнения. Поэтому сначала обязательна консультация врача. Тем более, что народные методы могут применяться только на начальных стадиях пролежней или как профилактика их возникновения.

Вот некоторые из них:
- Присыпание проблемных мест крахмалом по типу присыпки.
- Приготовить смесь из тройного одеколона, водки и шампуня в соотношении 2:2:1, намочив ватные диски, прикладывать на ночь на пятки.
- Смазывать по несколько раз в день проблемные места облепиховым или пихтовым маслом.
- Использование листьев столетника, каланхоэ.
- Применение содовых примочек (одна столовая ложка на стакан воды).
Выезд оплачивается отдельно – 300 рублей
Звоните в любое время суток:
Выезд оплачивается отдельно – 300 рублей
Звоните в любое время суток:
Важно помнить, что для предотвращения и лечения пролежневых процессов важен комплексный подход, начиная от использования специальных матрасов и иных приспособлений, постоянного и систематического ухода, и заканчивая своевременной помощью специалистов в случае необходимости.
Источник
Пролежни образуются при длительном давлении твердых поверхностей с одной стороны, а костей скелета с другой стороны на мягкие ткани (кожу, мышцы) у тяжелобольных людей со сниженной активностью. Патологическое состояние мягких тканей может развиться у инвалидов, передвигающихся с помощью коляски, людей после тяжелой травмы, находящихся в коме, пожилых людей с тяжелыми заболеваниями, больных, длительно находящихся на постельном режиме. В стационаре Юсуповской больницы такой категории пациентов уделяется повышенное внимание.
Для предотвращения развития глубоких пролежней у лежачих больных выполняются определенные правила ухода:
- регулярная смена постельного белья, замена белья больного;
- содержание кожи больного в чистоте, отсутствие повышенной влажности;
- изменение позы больного каждые два часа для предотвращения нарушения кровообращения;
- полноценное питание, содержащее полный комплекс витаминов и минералов;
- лечение пролежней на начальной стадии развития.
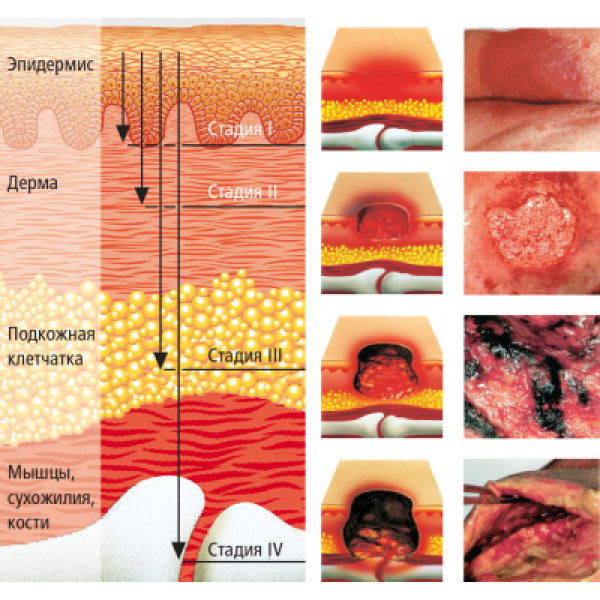
Пролежни у больных имеют несколько стадий развития:
- появление покраснения кожи, небольшая отечность – первая степень развития пролежня, легко поддается лечению;
- появление нарушения кожного покрова, отечность, покраснение – вторая степень развития пролежня, требует наблюдения и лечения;
- нарушение кожного покрова, распространение процесса в глубину мягких тканей, выделения из раны, отечность, покраснения вокруг раны – третья степень развития пролежня, может присоединиться гнойная инфекция;
- поражение мышц, вовлечение в процесс костей, гнойные выделения из раны, изменение цвета мягких тканей, некроз тканей – четвертая степень развития пролежня. Может привести к различным осложнениям, сепсису.
Нередко 4 стадия пролежня развивается у пожилых людей во время тяжелой болезни, после перелома костей. Течение заболевания осложняется «букетом» болезней, которые нередко встречаются в пожилом возрасте.
Черные пролежни
Черные пролежни – это ткани, пораженные некрозом, требующие удаления. Глубокие пролежни очень трудно поддаются лечению, требуют выполнения комплекса мероприятий для улучшения состояния больного.
Пролежни 4 стадии: лечение
Пролежни 4 степени лечат хирургическим методом, удаляют омертвевшие ткани, очищают рану. Хирург удаляет мертвые ткани, которые уже не кровоточат, проводит обработку раны специальными средствами, предотвращающими развитие воспалительного процесса, использует препараты, создающие покрытие раневой поверхности с дренирующим слоем для облегчения выхода гнойно-некротических масс. Такие ферментативные препараты применяются как первичная обработка раны при глубоком пролежне, для быстрого лечения пролежня, сопровождающегося гнойным процессом. С помощью специальных покрытий создается защитная пленка, предохраняющая рану от инфицирования. Для лечения глубоких пролежней применяются специальные круглые прокладки, заполняющие глубокую рану пролежня с сухим некрозом.
В зависимости от состояния глубокого пролежня (сухой некроз, чистая рана, пролежень с развитием гнойного процесса), используются различные средства лечения. При сухой глубокой ране применяют гель, который заполняет пролежень и помогает быстрому заживлению. Пролежни 4 степени требуют внимания врачей и специального ухода. Развитие глубокого пролежня ухудшает состояние больного, осложняет течение основного заболевания. Факторами риска, которые способствуют развитию глубокого пролежня, являются следующие состояния:
- сахарный диабет;
- заболевания сердечно-сосудистой системы;
- пожилой возраст;
- излишний вес;
- истощение;
- нарушение белкового обмена;
- состояние, при котором больной не может контролировать мочеиспускание, дефекацию.
Методы лечения пролежней до костей
Вовлечение в процесс костной ткани приводит к развитию контактного остеомиелита, гнойного артрита – это сильно осложняет лечение пролежня. Лечение таких пролежней зависит от причины, вызвавшей их появление. Пролежни бывают эндогенными и экзогенными. Эндогенный пролежень развивается под влиянием нарушений нервной системы, обменных процессов в организме больного, экзогенный пролежень развивается под влиянием внешних факторов. Решение о методах лечения принимает врач после полного обследования больного.
Комплекс мер: использование специальной кровати, постельного белья из натурального хлопка, специальных подушек и матрасов, повышение активности больного, полноценное питание, правильный уход за больным, своевременная обработка пораженных поверхностей кожного покрова, лечение сопутствующих заболеваний, выполнение рекомендаций врача поможет эффективно бороться с заболеванием.
В Юсуповской больнице проводится профилактика, лечение и реабилитация лежачих больных с пролежнями. Больница предоставляет услуги сиделки, которая ухаживает за лежачим больным, своевременно заменяет белье, регулярно изменяет позу больного, кормит пациента, медицинским персоналом ежедневно проводится обработка раны. В стационаре клиники пациент находится в комфортабельных палатах, под присмотром внимательного персонала больницы. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Источник
Что такое пролежень?
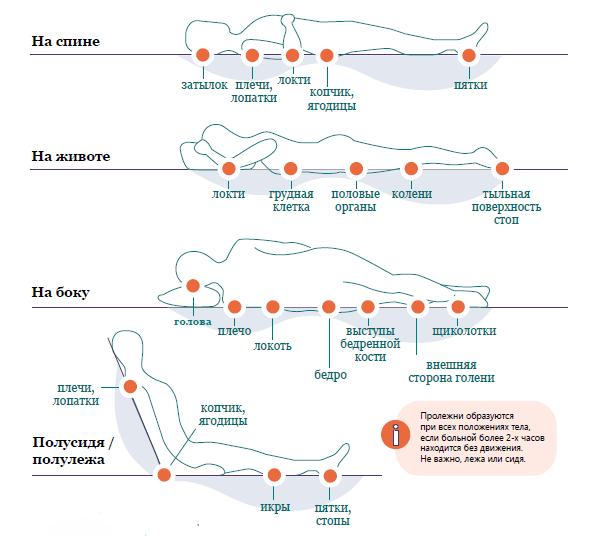
Пролежень — это повреждение кожи или ткани, которое возникает из-за снижения кровообращения, вызванного давлением в определенной области. Чаще всего пролежни формируются на местах костных выступов, которые оказывают давление на мягкие ткани и, тем самым, вызывают их повреждение. Самые частые места локализации: область локтей и пяток, затылочная область, крестец, ягодицы, лопатки.
По классификации существуют четыре стадии развития пролежней. Наиболее сложные для лечения являются пролежни третьей и четвертой стадии и их терапии необходимо уделить максимальное количество внимания. Нужно сказать, что в большинстве, пролежни поддаются консервативной терапии и могут быть излечены с применением соответствующих повязок. При третьей стадии развития пролежня происходит некроз не только кожных покровов, но и более глубоких слоев. Происходит повреждение мышц, в результате чего из раны может быть обильное выделение жидкости. На четвертой стадии пролежня наблюдается некроз всех мягких тканей на всю глубину, а также повреждение сухожилий и костных образований.
Лечение пролежней 3 и 4 степеней
Для начала, следует напомнить, что лечение пролежней 3 и 4 стадии, как правило, проводится в условиях стационара под контролем лечащего врача. Прежде всего, чтобы начать терапию пролежня, необходимо определить, какой процесс на данный момент происходит в ране. Для определения тактики лечения рассматривается состояние раневого ложа, включая стадию, размер, место расположения, наличие инфекции и состояние кожи вокруг раны.
Очищение
Для успешного начала терапии, необходимо определить, есть ли в ране фибриновые отложения (белые плотные плёнки) или трудноотделяемый струп на дне раны (обычно он темно-коричневого либо черного цвета), если данные образования присутствуют, их необходимо удалить. Для этого отлично подойдут аутолитические гели, например, Intrasite Gel либо Fibrogel Ag который содержит ионы серебра. Гели наносятся на всю поверхность раны слоем не менее 5 мм, после чего закрывается дышащей пленочной повязкой на 1-2 дня. В роли дышащей пленочной повязки отлично подойдет Opsite Flexigrid.
Избыток выделяемой жидкости
Как правило очищенная рана, особенно находящаяся на третьей стадии склонна к экссудации – выделению избыточной жидкости, которая, в свою очередь негативно сказывается на заживлении. Повязка, применяемая на данной стадии должна удалять избыточную влагу, поддерживать умеренно влажную среду в ране, а также предотвращать давление, обладать амортизирующим эффектом. В данном случае отлично подойдут губчатые повязки Allevyn, в частности Allevyn Sacrum, которая имеет специальную форму для применения в области крестца. Модель Allevyn Heel специально разработана для применения на локтях и пятках, т.к. имеет форму чашки. Также, существует линейка губчатых повязок Fibrosorb Ag. Данные повязки содержат в своем составе ионы серебра, которые предотвращают развитие инфекционного процесса в ране. В линейке также присутствует модель Sacrum, для применения на крестце. Губчатые повязки способны впитывать большое количество жидкости, а также благодаря способности испарять избыток влаги, в результате чего их можно оставлять на ране до 3-х дней, в зависимости от их наполняемости.
Вакуумная терапия
После очищения пролежня от трудноотделяемых (мертвевших) тканей и установлением контроля над экссудацией, необходимо уделить внимание заживлению раны, для этого необходимо ускорить рост грануляционных тканей. Одним из наиболее эффективных способов лечения хронических ран, а особенно на стадии грануляции, это применение NPWT-терпии (лечение ран с помощью отрицательного давления). Наиболее оптимальным для применения в амбулаторных (домашних) условиях является индивидуальный аппарат Pico 7, который представляет из себя миниатюрную помпу, которая не занимает много места, практически бесшумная и максимально эффективная для лечения острых и хронических ран. В комплекте с помпой идет две повязки, которые необходимо менять один раз в 3-4 дня. Если глубина пролежня 2 см и менее, то Pico 7 применяется без каких-либо наполнителей для раны. Если глубина пролежня от 2 до 5 см, то необходимо применить специальный губчатый наполнитель, которым заполняется полость раны перед применением аппарата. Обращаем Ваше внимание на то, что применение данного аппарата должно производится медицинским специалистом, также, как и последующая смена повязок.
Заживление
Если подходить к выбору повязок в стадии грануляции, то наиболее эффективны для применения гидроколлоидные повязки, к ним относятся Elect Syncera Border, либо Fibrocold Ag. В результате их применения, в ране поддерживается оптимальный баланс влажности, происходит защита от механического воздействия и проникновения микроорганизмов. Благодаря содержанию ионов серебра в повязке Fibrocold Ag, снижается риск возникновения инфекционного процесса в ране. Финальная стадия заживления любой раны – это эпителизация. На данном этапе необходимо поддерживать оптимальный баланс влажности в ране, а также предотвращать повреждение вновь сформировавшихся тканей. На этой стадии рекомендовано применение тонких гидроколлоидных повязок, таких как Elect Syncera Thin. Также, для предотвращения повторного повреждения тканей и формирования пролежня, можно применять губчатые повязки (Allevyn, Fibrosorb Ag). Благодаря своей структуре они выполняют роль амортизатора, предотвращая сдавливание мягких тканей.
Необходимо помнить, что при лечении любого пролежня требуется снизить, либо, если есть возможность, даже исключить давление на поврежденную область. Необходимо помнить, что существуют начальные стадии формирования пролежней, как предотвратить их развитие, описано ниже.
Профилактика и лечение на ранних стадиях
Наиболее благополучная в плане лечения первая стадия, которая характеризуется устойчивым покраснением кожи, которое не проходит после прекращения давления. По сути, данное состояние является индикатором того, что начинает формироваться пролежень. На данной стадии терапия включает в себя действия, предотвращающие дальнейшее развитие пролежня. Этого можно добиться следующими способами:
- Изменение положения тела пациента, в результате чего прекращается давление на повреждающуюся область, в результате чего восстанавливается нормальное кровообращение и предотвращается развитие пролежня.
- Применение специальных губчатых повязок, которые оказывают профилактическое действие и уменьшают давление на мягкие ткани. К таким повязкам относятся Allevyn, а также повязка Fibrosorb. Данные повязки существуют различных видов и размеров, под разные цели. Повязки категории Sacrum, предназначены для использования в области крестца. Для применения на локтях и пятках очень хорошо себя зарекомендовали повязки Allevyn Heel, которые имеют форму чашки. Для применения на больших поверхностях тела существуют повязки Allevyn Non Adhesive больших размеров.
- Также, для профилактики развития пролежней и повреждения кожи можно использовать специальный спрей Opsite Spray. После его использования, на поверхности кожи образуется дышащая пленка, которая предотвращает повреждение кожи при трении, а также снижает вероятность мацерации. Вторая стадия характеризуется стойкой гиперемией кожи, происходит отслойка эпидермиса в результате нарушения питания кожи в месте давления, возможен некроз с распространением на подкожную клетчатку. Как говорилось выше, для профилактики дальнейшего развития пролежней и инфекционных осложнений, хорошо подойдут губчатые повязки (Allevyn, Fibrosorb Ag). Если повреждена подкожно жировая клетчатка, то оправдано применение гидроколлоидных повязок.
Источник