Прогноз у больных с пневмонией
Пневмония – это тяжелое заболевание в большинстве случаев воспалительной этиологии, которое обусловлено поражением нижних отделов респираторного тракта и паренхимы легких. Несмотря на все достижения современной медицины, летальность от воспаления легких стабильно остается высокой – особенно среди больных, составляющих группу риска. Касательно прогноза при пневмонии для жизни и выздоровления, а также прогнозов по срокам выздоровления. Вопросы эти очень сложные и конкретные цифры озвучить очень сложно. Здесь необходимо учитывать большое количество факторов, которые могут повлиять на характер течения воспаления легких, который будет обуславливать соответствующие сроки выздоровления, а также сформирует соответствующий прогноз касательно срока, в течение которого человек избавится от заболевания. Можно сказать одно – воспалением легких можно болеть, начиная от четырнадцати дней до одного года.
Касательно прогноза лечения пневмонии – для жизни и здоровья он будет благоприятен в том случае, если будет начата своевременная антибиотикотерапия и не будут иметь место факторы перечисленные ниже. Во всех остальных случаях, никто не может дать гарантию того, что прогноз будет благоприятен в принципе.
Какие факторы влияют на тяжесть течения процесса и определяют продолжительность течения болезни?
 Для того, чтобы определиться с ответом на данный вопрос, необходимо составить четкий план возможных условий, которые так или иначе могут повлиять на ход заболевания и прогноз для выздоровления:
Для того, чтобы определиться с ответом на данный вопрос, необходимо составить четкий план возможных условий, которые так или иначе могут повлиять на ход заболевания и прогноз для выздоровления:
- Своевременность диагностики заболевания, грамотность выбора тактики ведения больного, квалифицированная медицинская помощь.
- Степень распространенности патологического процесса. То есть, какой участок легких захватывает воспалительный процесс в данном клиническом случае пневмонии.
- Какова причина заболевания, каким возбудителем вызвана пневмония.
- Принадлежность больного к одной из групп риска (декретированных категорий населения, можно выразиться другими словами).
- Наличие легочных и внелегочных осложнений.
- Правильно проводимой реабилитации больного (лечебной физкультуры, прочих приемов физиотерапии).
- Для того, чтобы досконально разобраться в сути вопросов, освещаемых в данной статье, необходимо провести доскональное изучение значимости каждого из вышеперечисленных факторов для определения тяжести заболевания и сроков выздоровления.
Значимый фактор в прогнозировании развития клинических симптомов
Учитывая то, что воспаление легких – это заболевание, которое прогрессирует достаточно стремительно, самым важным фактором для двух вышеуказанных характеристик будет своевременность и корректность оказания медицинской помощи, которой, понятное дело, будет предшествовать адекватная диагностика воспаления легких. По сути дела, именно этот момент и определяет распространенность патологического процесса.
Если принять во внимание, что больной обратится за медицинской помощью при первых же признаках воспаления легких (подъеме температуры до фебрильных значений, ощущениям боли в области грудной клетки, сильном продуктивном кашле – то есть, с обильным выделением мокроты), ему сразу же будет назначена эмпирическая антибактериальная терапия (кроме того, важным условием является то, что она сработает – будет наблюдаться снижение температуры до нормальных или, как минимум, субфебрильных значений), то в принципе, при отсутствии легочных или же внелегочных осложнений (опять же, что при условии своевременной диагностики и адекватного лечения маловероятно) сроки заболевания составят в районе двух недель. Плюс еще неделя на реабилитацию.
В том случае, если пневмония будет диагностирована не вовремя (самое плохое, что может быть – это отсутствие антибиотикотерапии, так как при ее проведении особого значения не имеет, было ли своевременно установлено воспаление легких или нет – на ход лечения и заболевания это сильно не повлияет), возникнет какое-либо осложнение или просто распространение воспалительного процесса по паренхиме легких – сроки нетрудоспособности (заболеваемости) воспалением легких могут быть продлены на неопределенное количество дней.
Очень важно наблюдать за тем, как больной реагирует на проводимое лечение. Естественно, этот процесс намного легче реализуется в условиях стационара, под постоянным, круглосуточным контролем медицинского персонала. Важный признак того, что лечение назначено правильно и больной выздоровеет быстро – это снижение температуры тела до нормальных значений за срок не более трех суток с момента начала антибиотикотерапии. Кроме того, далеко не во всех случаях лечение антибиотиками будет являться этиотропной терапией (то есть лечением, действие которого направлено на элиминацию, уничтожение возбудителя заболевания). Если же воспаление легких вызвано вирусом герпеса, гриппа, простейшими – в каждом из этих случаев будет свой этиотропный препарат, применение которого позволит сократить сроки выздоровления и обеспечить благоприятный прогноз.
Степень распространенности (анатомически) патологического процесса
Клиника этого заболевания зависит, главным образом, от того, какой объем легкого поражен патологическим, воспалительным процессом. То есть, может быть один единственный небольшой очаг воспаления (бронхопневмония), если рассматривать более тяжелый случай, то будет поражен сегмент легкого. Еще хуже, если поражается целая доля легкого; после этого вполне вероятно распространение процесса на все легкое полностью (возникновение сливной, крупозной пневмонии). Логично, что от тяжести течения в значительной степени зависят и сроки выздоровления больного, сроки реабилитации, которую ему необходимо будет пройти в обязательном порядке для полного восстановления дыхательной системы.
Степень распространенности значительным образом определяется адекватным лечением.
Сроки выздоровления и этиологический фактор
Воспаление легких может быть вызвано большим количеством заболеваний – стафилококки, стрептококки, пневмококки, гемофильная палочка, атипичная флора, простейшие, грибы, пневмоцисты и еще некоторые другие оппортунисты. Кроме того, причиной возникновения пневмонии может быть так называемая госпитальная флора, которая устойчива к большинству ныне известных антибиотиков – в большинстве случаев это золотистый стафилококк и синегнойная палочка.
 Самое легкое течение (стертое) будут иметь пневмонии, вызванные атипичной флорой – возбудители микоплазмы и хламидии. Пневмонии, вызванные другим внутриклеточным возбудителем – легионеллой, как правило, будут иметь очень тяжелое течение. Средней тяжести воспаление легких будет вызвано всей внегоспитальной флорой — стафилококками, стрептококками, пневмококками, гемофильной палочкой.
Самое легкое течение (стертое) будут иметь пневмонии, вызванные атипичной флорой – возбудители микоплазмы и хламидии. Пневмонии, вызванные другим внутриклеточным возбудителем – легионеллой, как правило, будут иметь очень тяжелое течение. Средней тяжести воспаление легких будет вызвано всей внегоспитальной флорой — стафилококками, стрептококками, пневмококками, гемофильной палочкой.
Естественно, наиболее тяжелое течение (из инфекционных пневмоний) будут иметь госпитальные пневмонии, так как их лечение крайне затруднительно ввиду высокой резистентности болезнетворных агентов. Сроки госпитализации таких больных могут составлять до полугода (львиную долю времени больной проведет в стационаре), еще столько же будет проходить реабилитация в режиме дневного стационара. Не менее тяжело протекают и первичные вирусные пневмонии вирусной этиологии (в большинстве случаев, они вызваны разными штаммами вируса гриппа, несколько реже – вирусом герпеса). Они характеризуются интерстициальным течением, сопровождаются геморрагическим синдромом (то есть, множественными кровоизлияниями во внутренние органы) из-за чего очень велика вероятность летального исхода. В случае относительно благоприятного течения заболевания, сроки госпитализации предсказать сложно, но точно можно сказать, что человек не один месяц будет находиться в реанимации.
Однако, самую большую опасность будут представлять пневмонии, которые имеют неинфекционное происхождение. Это инфаркт-пневмонии, которые связаны с попаданием тромба в систему легочной артерии, а из нее – в легкое (то есть, без пульмонокоронарного рефлекса). В данном случае высок процент летальности, а о сроках госпитализации и лечения вообще говорить что-либо очень сложно. Еще хуже аспирационная пневмония, которая обусловлена попаданием желудочного содержимого в нижние респираторные отделы. Особенно опасно это заболевание у беременных; более того, оно приобрело название – синдром Мендельсона.
 Прогноз для жизни и выздоровления в этом случае крайне неблагоприятен. Здесь уже будет идти речь о спасении, как минимум, двух жизней – матери и ребенка, а не о сроках нетрудоспособности. Возвращаясь к первому пункту, не так важен сам возбудитель, как своевременно начатая адекватная антибиотикотерапия. Естественно, двух последних разновидностей воспаления легких это утверждение никоим образом не касается.
Прогноз для жизни и выздоровления в этом случае крайне неблагоприятен. Здесь уже будет идти речь о спасении, как минимум, двух жизней – матери и ребенка, а не о сроках нетрудоспособности. Возвращаясь к первому пункту, не так важен сам возбудитель, как своевременно начатая адекватная антибиотикотерапия. Естественно, двух последних разновидностей воспаления легких это утверждение никоим образом не касается.
Группы риска
Под понятием «группы риска» подразумеваются те люди, вероятность заболевания которых любым инфекционным заболеванием (в том числе и пневмонией) на порядок выше, чем у других людей; кроме того, течение пневмонии у таких пациентов, как правило, намного более тяжелое. Соответственно, и сроки нетрудоспособности (заболеваемости) при воспалении легких намного дольше. В первую очередь, к группе риска относятся лица, со сниженным иммунитетом. Их защитная система организма просто не в состоянии оказать «достойное» сопротивление воздействию болезнетворных агентов, а потому и болеть они будут намного дольше, выше вероятность возникновения осложнений.
Подобного рода патогенетические явления могут возникать как вследствие первичного, так и вследствие вторичного расстройства иммунитета. То есть, к первичному иммунодефициту относятся врожденные аномалии защитной системы организма (недостаточность клеточного либо же гуморального звена иммунитета) — эта причина намного менее распространена.
Чаще всего, недостаточность защитной системы организма обусловлена синдромом приобретенного иммунодефицита человека, вызванного ВИЧ-инфекцией. У таких больных наблюдаются очень тяжелые пневмонии, вызванные условно патогенной флорой (оппортунистами) – организмами, которые при нормальном уровне иммунитета себя вообще никак не проявляют. К ним относятся простейшие – токсоплазма, пневмоциста, грибы из рода Кандида и некоторые другие микроорганизмы. Течение пневмоний в таких случаях крайне тяжелое, как правило, имеет хронизирующееся течение (то есть, как таковое выздоровление не наступает вообще), носит неблагоприятный для жизни и выздоровления характер.
Следующая декретированная группа (то же самое, что и группа риска) – это беременные. В данном случае сроки заболевания будут примерно такими же самыми, что и у всех остальных (при условии идентичности всех остальных, имеющих значение, факторов). Естественно, это утверждение справедливо для инфекционной пневмонии внегоспитального характера, а не для синдрома Мендельсона. Единственное, в чем будет заключаться различие, так это в том, что пневмония будет иметь более неблагоприятный прогноз для сохранения беременности – ни один антибиотик (кроме ровамицина) не разрешен к применению у беременных.
Наличие легочных и внелегочных осложнений
Не стоит объяснять тот факт, что при наличии каких-либо осложнений — абсцесса, плеврита или же развития синдрома генерализованного воспаления – сепсиса, другими словами, лечение больного займет намного более продолжительное время. В некоторых случаях (тот же самый абсцесс или же эмпиема) помимо мощнейшей антибиотикотерапии, требуется еще и хирургическое лечение. Кроме того, при подобного рода течении заболевания, намного дольше будет протекать физиотерапевтическое лечение.
В итоге, из-за развития осложнений сроки заболевания могут увеличиться до полугода. Опять же, все возникающие в организме человека осложнения, связанные то ли с пневмонией, то ли с каким-либо другим инфекционным заболеванием, являются следствием (в абсолютном большинстве случаев) двух факторов – это или нарушения в иммунитете (что менее вероятно) или неправильно начатое лечение (что более вероятно), связанное с несвоевременной диагностикой или же с нечувствительностью (резистентностью) микроорганизмов к проводимой эмпирической физиотерапии.
Не так страшно в прогностическом плане то, что врач первичного звена (либо же тот доктор, который первым осматривает больного и назначает стартовую терапию) не отличит бронхит от пневмонии, самое главное, чтобы сразу же была начата антибиотикотерапия препаратами широкого спектра действия. До проведения рентгенографии, общего анализа крови, мочи, посева мокроты и так далее. По мере проведения всех этих обследований и получения их результата, можно будет уточнить диагноз и корректировать тактику ведения заболевания, тем самым, обеспечив благоприятный прогноз для выздоровления.
 Помимо этого, необходимо осуществлять постоянное наблюдение за пациентом, так как своевременно замеченные изменения в динамике патологического процесса также имеют значение для сроков заболеваемости и прогноза для жизни. По этой причине все-таки лучше чтобы больной, пусть даже с легкой формой пневмонии, находился на стационарном лечении.
Помимо этого, необходимо осуществлять постоянное наблюдение за пациентом, так как своевременно замеченные изменения в динамике патологического процесса также имеют значение для сроков заболеваемости и прогноза для жизни. По этой причине все-таки лучше чтобы больной, пусть даже с легкой формой пневмонии, находился на стационарном лечении.
Очень важно заметить то, когда у больного пройдут признаки лихорадки или же, как минимум, она достигнет субфебрильных значений. Только при этом условии, можно будет говорить о какой-либо корректности назначенного лечения, вразумительных темпах выздоровления и более или менее вероятном благоприятном прогнозе для скорейшего выздоровления. В том же случае, если эмпирическая антибиотикотерапия по какой-то причине не сработала, говорить о выздоровлении в принципе неразумно. Только так можно обеспечить максимально быстрое выздоровление пациента.
Значение реабилитационных мероприятий для темпов выздоровления
С того времени, как у больного перестанет проявляться лихорадка, ему уже можно будет начинать проведение физиотерапевтических мер лечения. В первую очередь это будут ингаляции и КУФ зева и носа (ультрафиолет). Подобного рода мероприятия также благотворно скажутся на темпах восстановления проходимости дыхательных путей главным образом за счет того, что будет облегчен отток мокроты. Кроме того, важное значение для реабилитации больного будет иметь проведение массажа и лечебной физкультуры. Эти мероприятия уже будут осуществляться после выписки больного со стационара и проводиться они будут в режиме дневного стационара.
Выводы
То, насколько быстро выздоровеет пациент, зависит от множества факторов, однако, главным из них является своевременно назначенное лечение, которое позволит элиминировать возбудителя заболевания и избежать возникновения возможных осложнений. Естественно, имеет значение и природа возбудителя, его резистентность к антибиотикам, состояние иммунитета, однако, эти причины намного реже приводят к затяжному течению пневмонии и неблагоприятному в плане выздоровления прогнозу заболевания.
Как становится понятно из всего вышеизложенного, период течения заболевания (сроки нетрудоспособности) может быть и две недели, а может продлиться до одного года. Если у больного есть какие-либо нарушения иммунитета либо сопутствующая патология дыхательной системы другого плана, пневмония может иметь хронизирующееся течение.
При неадекватно проводимой терапии, отсутствии этиотропного лечения, возможен летальный исход заболевания.
Советуем почитать: Симптомы пневмонии при гриппе
Видео: Воспаление лёгких — Школа доктора Комаровского
Источник
Общие сведения
Вирусная пневмония является осложнением ОРВИ — острых респираторных вирусных инфекций, к которым относятся в том числе простуда, COVID-19 и грипп. При этом заболевании вирус поражает легкие, начинается их воспаление, появляется кашель, а дыхание становится затрудненным. Болезнь чаще протекает в легкой форме. Она становится опасной, если ее течение тяжелое, затяжное.
Чаще пневмония является бактериальной (вызванной бактериями). Вирусы становятся причиной воспаления легких примерно в трети наблюдений. Даже если пневмония была вызвана вирусом, возможно присоединение бактериальной инфекции в результате осложнения. Разница между вирусной и бактериальной формой заболевания — в подходах к лечению. Если причина воспаления легких — бактерии, для лечения понадобится антибактериальная терапия. При вирусной пневмонии антибиотики бесполезны. Их назначают только в случаях, если вирусная пневмония переходит в бактериальную.
Причины
Чаще всего пневмонию вызывают бактерии и вирусы. Реже причиной воспаления легких становится грибок или паразитарное поражение. До начала пандемии COVID-19 наиболее распространенными были бактериальные пневмонии, вызванные пневмококком Streptococcus pneumoniae. По данным Министерства здравоохранения РФ, в России в амбулаторных условиях на вызванные пневмококком пневмонии приходилось 38% от общего количества наблюдений, тогда как на респираторные вирусы только 17%. В 2020 году из-за распространения новой коронавирусной инфекции ситуация изменилась, и доля вирусных пневмоний увеличилась.
Вирусную пневмонию вызывают (рис. 1):
- вирусы гриппа A и B;
- аденовирус;
- вирус парагриппа;
- респираторно-синцитиальный вирус;
- бокавирус человека;
- метапневмовирус человека;
- Вирус Эпштейна — Барр;
- коронавирусы.
При иммунодефиците пневмонию может вызывать цитомегаловирус или герпес. У детей она может становиться осложнением кори или ветряной оспы.
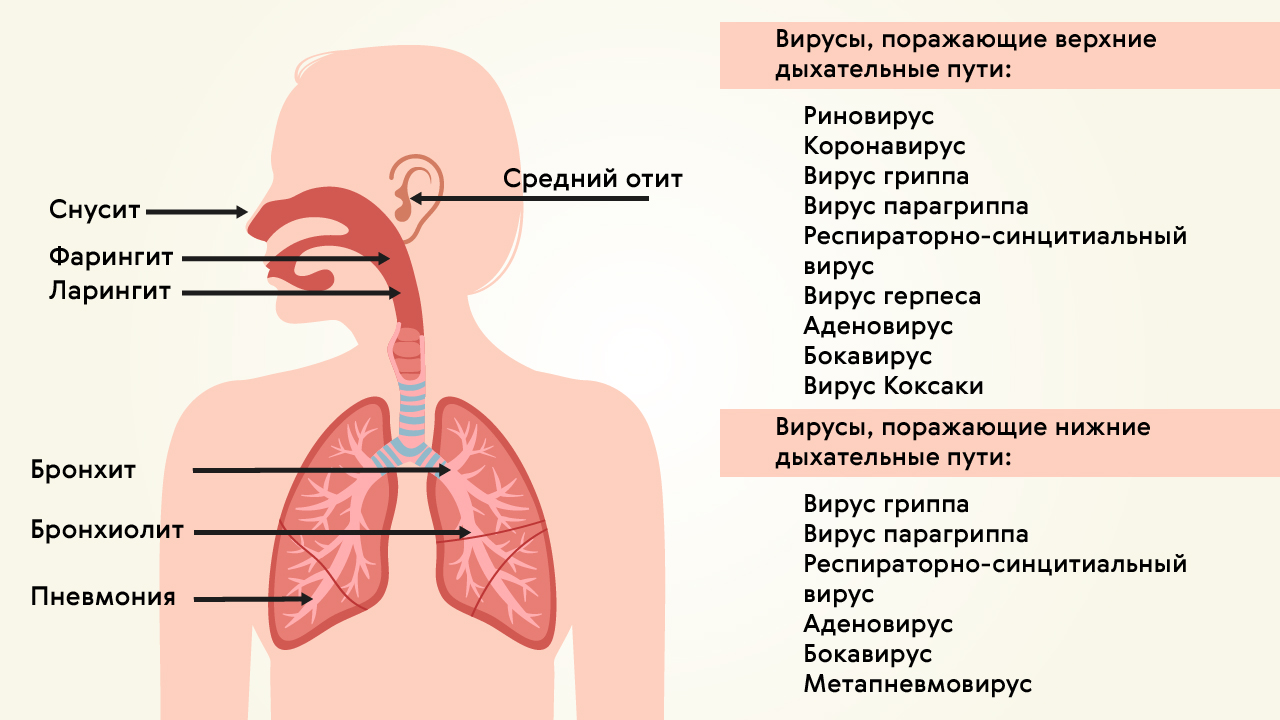 Рисунок 1. Поражение верхних и нижних дыхательных путей вирусами. Источник: МедПортал
Рисунок 1. Поражение верхних и нижних дыхательных путей вирусами. Источник: МедПортал
Передача вирусов, способных вызывать пневмонию, происходит при контакте с зараженным человеком (рис. 2). Пути распространения — воздушно-капельный (через дыхание, при кашле, чихании) и контактно-бытовой (через вещи, поверхности).
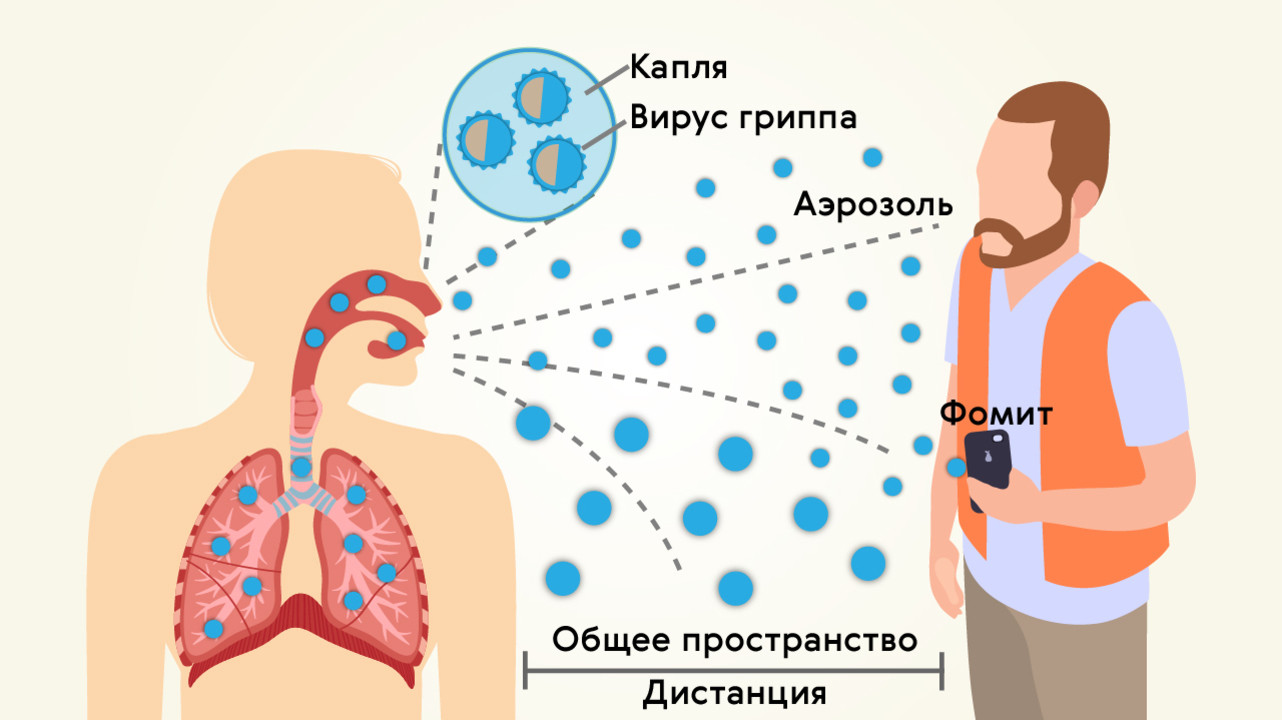 Рисунок 2. Основной путь распространения ОРВИ — воздушно-капельный. Фомит (на рисунке) — любой неодушевленный предмет, способствующий передаче вируса другому организму (в данном случае — мобильный телефон). Источник: МедПортал
Рисунок 2. Основной путь распространения ОРВИ — воздушно-капельный. Фомит (на рисунке) — любой неодушевленный предмет, способствующий передаче вируса другому организму (в данном случае — мобильный телефон). Источник: МедПортал
Кто в группе риска?
Любой человек может заболеть вирусной пневмонией, но этот риск выше, а само заболевание опаснее для:
- детей младшего возраста;
- пожилых людей (возраст старше 65 лет);
- пациентов, госпитализированных в стационары;
- тех, у кого есть хронические болезни легких (бронхиальная астма, ХОБЛ и другие), а также другие хронические заболевания, включая сахарный диабет, цирроз печени и хронические болезни сердца;
- людей со сниженным иммунитетом: тех, кто заражен ВИЧ, туберкулезом, а также людей, недавно перенесших трансплантацию органов или проходящие химиотерапию;
- беременных женщин. Во время беременности повышен риск тяжелого течения гриппа, простуды, респираторных инфекций, и пневмония может стать их осложнением;
- курящих, так как курение ухудшает состояние легких и ослабляет иммунитет.
Воспаление легких опасно не только тяжелыми осложнениями, но и смертью.
Около 15% случаев смерти среди детей до 5 лет связаны с пневмонией. До 90% случаев пневмонии у детей вызывают именно вирусы. У взрослых в 2017 году на долю пневмоний приходилось 42% от общего количества смертей из-за болезней органов дыхания.
Количество смертей из-за пневмонии постепенно снижалось, но после появления новой коронавирусной инфекции оно вновь увеличилось (рис. 3).
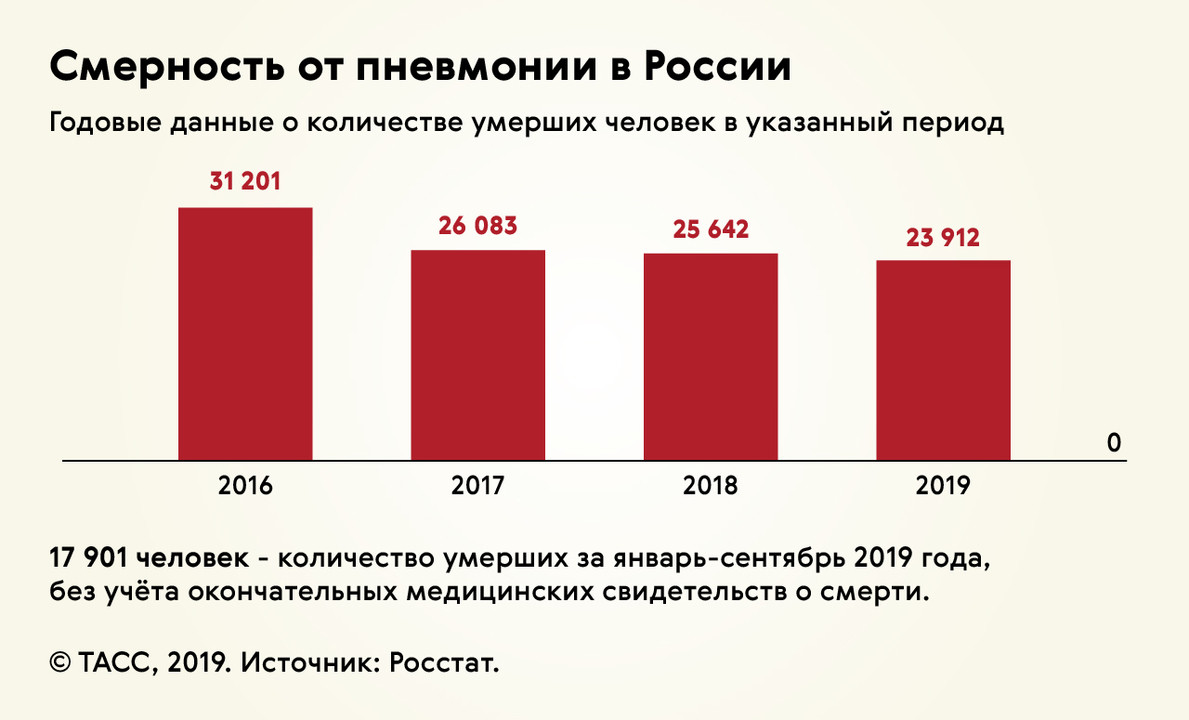 Рисунок 3. Данные смертности от пневмонии в России. Источник: Росстат
Рисунок 3. Данные смертности от пневмонии в России. Источник: Росстат
Симптомы
Легкая форма заболевания похожа на простуду или грипп, но продолжается дольше. У вирусной пневмонии следующие признаки:
- кашель с отделением мокроты;
- боль в груди при кашле или дыхании;
- появление одышки даже при небольших нагрузках или в состоянии покоя;
- слабость, усталость;
- при ослабленном иммунитете и в возрасте старше 65 лет возможна пониженная температура;
- снижение аппетита;
- редко — тошнота, рвота или диарея.
Часто симптомы разнятся в зависимости от того, какой именно вирус вызвал пневмонию.
- При аденовирусе пневмония протекает остро, с кашлем, насморком, повышением температуры до 38-39°C, одышкой, влажными хрипами в легких. Высокая температура может сохраняться до 10-15 суток.
- При гриппе типичные симптомы ОРВИ дополняются одышкой, кашлем с мокротой, болью в груди при выдохе.
- При парагриппе воспаление легких чаще развивается у маленьких детей. В тяжелых случаях может возникать резкое повышение температуры, судороги, диарея.
У детей вирусная пневмония чаще протекает без тяжелых симптомов, но со снижением аппетита, появлением бледности кожи из-за недостатка кислорода. У пожилых людей болезнь может сопровождаться головокружением, слабостью, спутанностью сознания.
Важно! Вирусная пневмония является главным осложнением COVID-19. Позвоните врачу при первых симптомах этой инфекции.
Когда обращаться к врачу?
Нужно обратиться к терапевту или пульмонологу, если:
- температура тела поднимается выше 38,5°C;
- появилась одышка;
- появился кашель;
- при дыхании есть боль в груди.
Важно! Даже если симптомы выражены слабо, людям из группы риска нужно обязательно проконсультироваться с врачом.
Диагностика
Диагностику выполняет терапевт или пульмонолог. Врачу нужно рассказать об имеющихся симптомах, описать свое состояние. Если есть сопутствующие заболевания, особенности здоровья, о которых должен знать врач, нужно сообщить ему о них. При осмотре врач прослушает грудную клетку с помощью фонендоскопа, чтобы оценить сердцебиение и наличие посторонних звуков при дыхании. Если есть признаки дыхательной недостаточности, врач измерит уровень кислорода в крови с помощью пульсоксиметра. Это — оптический датчик, который надевают на палец. Дополнительно врач может назначить:
- флюорографию, рентгенографию или КТ грудной клетки;
- исследование образцов мокроты (для выявления возбудителя);
- клинический анализ крови для контроля общих показателей здоровья.
«Достаточно ли кислорода поступает в организм, можно узнать даже если под рукой нет пульсоксиметра. Для этого нужно подсчитать частоту дыхания в состоянии покоя: нормой считается от 16 до 18 вдохов в минуту, стоит забеспокоиться, если показатель достиг 20, а обратиться к врачу — в случае частоты дыхания 24 или больше вдохов за 60 секунд.»
Сергей Токарев, д.м.н.
Лечение вирусной пневмонии
Лечение вирусной пневмонии назначает врач после диагностики и с учетом тяжести заболевания. Чаще всего лечение проводится дома и является симптоматическим. Врач порекомендует употреблять больше жидкости, принимать витамины, соблюдать постельный режим. Он назначит лекарственную терапию:
- противовирусные препараты, их подбирают, учитывая, какой именно вирус вызвал пневмонию;
- жаропонижающие лекарственные средства (назначается парацетамол или нестероидные противовоспалительные средства);
- анальгетики при наличии болей;
- амброксол, ацетилцистеин, чтобы облегчить кашель, сделать мокроту более жидкой.
При вирусной пневмонии любые препараты можно принимать только по назначению врача.
Если человек находится в группе риска, даже при легком течении вирусной пневмонии ему могут рекомендовать госпитализацию. При госпитализации кроме лекарственной терапии и более интенсивного ухода может выполняться респираторная поддержка. Она нужна, если развивается полисегментарная одно- или двусторонняя пневмония (воспаление нескольких сегментов одного или обоих легких), при развитии дыхательной недостаточности, если появляется одышка, если дыхание становится затрудненным. Для респираторной поддержки выполняют:
- Кислородотерапию — вдыхание кислорода через специальные носовые канюли или лицевую маску.
- Искусственную вентиляцию легких. Выполняется с помощью аппарата, который принудительно подает воздух в легкие, чтобы обеспечить насыщение крови кислородом и эвакуацию углекислого газа.
- ЭКМО. Используется, если острая дыхательная недостаточность прогрессирует вследствие обширного поражения легочной ткани. Метод обеспечивает прямое насыщение крови кислородом с помощью специального аппарата.
Антибактериальные препараты при вирусной пневмонии назначают только если присоединяется вторичная бактериальная инфекция или появляются гнойные осложнения. Если признаков бактериального воспаления нет, применение антибиотиков нецелесообразно и может быть опасным.
Осложнения
В результате пневмонии могут возникать тяжелые осложнения:
- Бактериемия. Развивается, если бактерии попадают в кровь из легких. Инфекция может поражать другие органы и провоцировать новые болезни.
- Одышка, дыхательная недостаточность, нарушения дыхания, полиорганная недостаточность. Развиваются при тяжелом воспалении легких и требуют кислородной поддержки. Риск этого осложнения увеличивается, если у человека есть хронические болезни органов дыхания.
- Появление плеврального выпота. В этом случае в плевральной полости скапливается слишком много жидкости, и легкие не могут полностью расширяться. Это дополнительно снижает эффективность дыхания.
- Абсцесс. При абсцессе в легких появляется гной. В этом случае для лечения необходима антибактериальная терапия. Также может требоваться удаление гноя с помощью дренажа или хирургического вмешательства.
- Миокардит. Внелегочное осложнение, при котором воспаляются ткани сердца. Из острой формы миокардит может переходить в хроническую. Признаки миокардита — боли в сердце, одышка, возможно учащенное сердцебиение, но это заболевание может протекать и бессимптомно.
Прогноз и профилактика
Для большинства случаев вирусной пневмонии прогноз является благоприятным, и заболевание лечится за 14 дней. В 30-40% случаев течение болезни может быть тяжелым, затяжным (до 3-4 недель) с риском развития хронических болезней органов дыхания. Дыхательная функция легких после пневмонии может быть снижена в результате образования очагов фиброза (рубцов) в местах поражения легочной ткани (рис. 4).
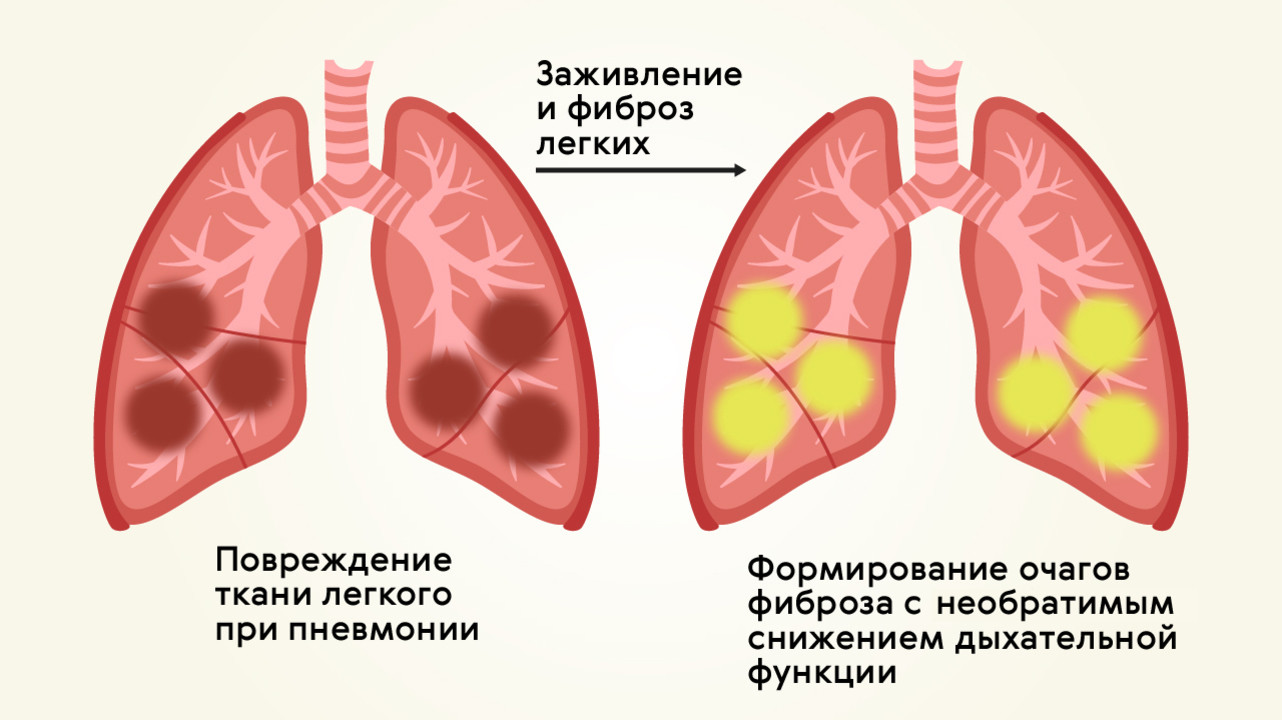 Рисунок 4. Фиброз легких после пневмонии. Источник: МедПортал
Рисунок 4. Фиброз легких после пневмонии. Источник: МедПортал
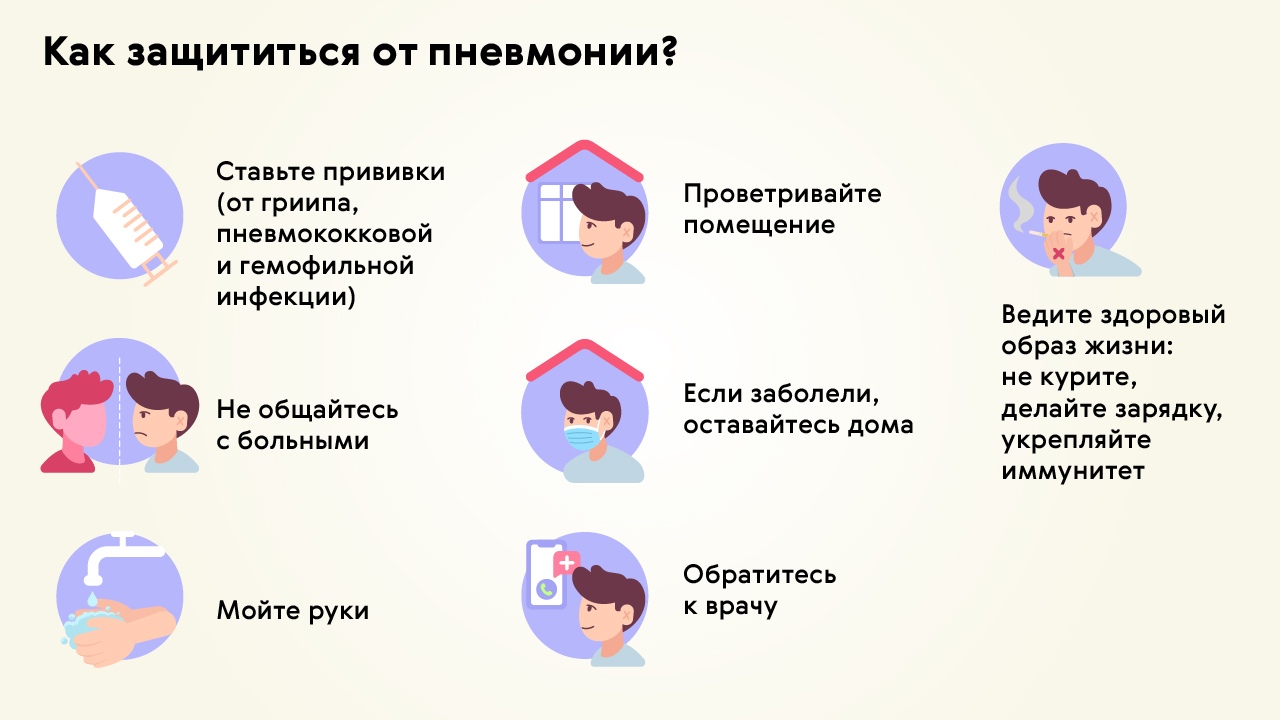
Снизить риск развития вирусной пневмонии можно несколькими способами (рис. 5).
- Пройти вакцинацию. Есть несколько видов вакцин для профилактики гриппа и других вирусных инфекций. Нужно проконсультироваться с врачом, чтобы составить график прививок. Вакцинация особенно важна для людей из групп риска.
Важно! Во время повышенного риска развития пневмоний (весна, осень) следует подумать о получении вакцин против гриппа, пневмококка, гемофильной инфекции.
- Соблюдать правила гигиены и меры предосторожности. Нужно чаще мыть руки, а в период эпидемий пользоваться средствами индивидуальной защиты (медицинскими масками и перчатками), стараться избегать мест скопления людей. Желательно меньше контактировать с болеющими людьми.
- Отказаться от вредных привычек: не курить и ограничить употребление алкоголя. Это поможет улучшить общее состояние здоровья и снизит нагрузку на иммунитет.
- Контролировать общее состояние здоровья. Важно укреплять иммунитет, правильно питаться, принимать рекомендованные врачом витамины, достаточно спать, быть физически активным.
 Рисунок 5. Профилактика пневмонии. Источник: МедПортал
Рисунок 5. Профилактика пневмонии. Источник: МедПортал
Заключение
Вирусная пневмония чаще развивается как осложнение ОРВИ. Она может быть опасна для пожилых людей, детей и людей с хроническими заболеваниями. Чтобы снизить риск тяжелых последствий, важно обращаться к врачу за лечением при первых же признаках заболевания, укреплять иммунитет и контролировать состояние своего здоровья.
Источники
- Министерство здравоохранения Российской Федерации. Клинические рекомендации. Внебольничная пневмония у взрослых. -2019.
- Healthline. Viral Pneumonia: Symptoms, Risk Factors, and More.
- WHO. Пневмония.
Источник
