Признаки септической пневмонии на кт
Медицина / Диагностика / Диагностика (статья)
Рентгенография: Септическая пневмония
|
17-11-2018, 19:26
|
 ПневмонияСептическая пневмония – патологическое состояние, которое правильнее называть септическая эмболия легких, возникающая в результате закупорки инфицированными эмболами мелких ветвей легочной артерии. Эти эмболы проникают в легкие из инфекционных очагов в органах брюшной полости, коже, костях, правых камер миокарда (инфекционный эндокардит). Также источником инфекции может быть инфицированный центральный венозный катетер.
ПневмонияСептическая пневмония – патологическое состояние, которое правильнее называть септическая эмболия легких, возникающая в результате закупорки инфицированными эмболами мелких ветвей легочной артерии. Эти эмболы проникают в легкие из инфекционных очагов в органах брюшной полости, коже, костях, правых камер миокарда (инфекционный эндокардит). Также источником инфекции может быть инфицированный центральный венозный катетер.
Наиболее часто септическая пневмония возникает у лиц, принимающих наркотические средства путем внутривенного введения.
Таким образом, септическая эмболия легких – одна из форм осложнения сепсиса, при которой эмболии формируют участки инфарктов в легких. Из-за присоединения инфекционного процесса на протяжении нескольких часов в пораженных участках происходит гнойный распад.
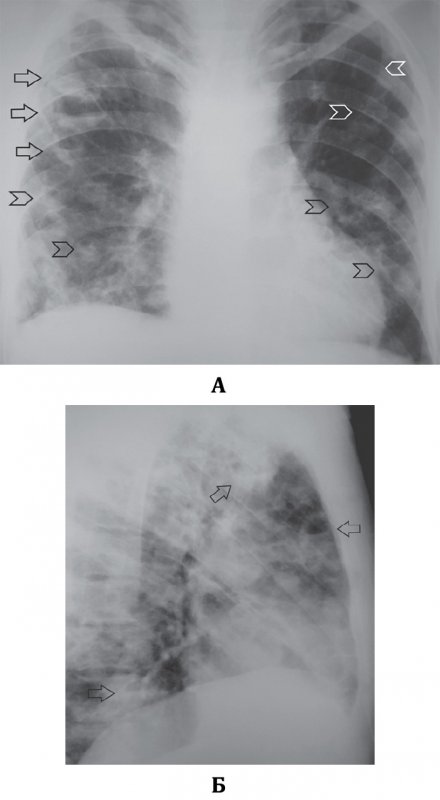
При септической пневмонии на рентгенограмме легких определяются множественные инфильтраты неправильно-округлой или округлой формы, возможно образование субплевральных треугольных затемнений, похожих на инфаркт легкого при тромбоэмболии легочной артерии. По мере развития патологии в инфильтратах образуются участки распада и появляются тонкостенные полости (в некоторых полостях определяется небольшое количество содержимого – менискообразные или горизонтальные уровни содержимого; рисунок 1).
 Септическая пневмония (Септическая эмболия легких)
Септическая пневмония (Септическая эмболия легких)
Рисунок 1. Септическая пневмония (Септическая эмболия легких). Рентгенограмма в прямой проекции: определяются множественные тонкостенные полости в обоих легких на фоне усиленного рисунка. А – в правом легком определяется часть полостей с содержимым (см стрелки); указателями отмечены полости без содержимого (множественные полости без содержимого дифференцируются хуже, создавая картину крупноячеистой деформации рисунка в нижних отделах легких. Б – рентгенограмма в правой боковой проекции (тот же пациент): полости с содержимым отмечены стрелками.
Отметим, что инфильтраты находятся на разных стадиях развития. Процесс развития инфильтратов происходит достаточно быстро (на протяжении нескольких дней). При этом на рентгенограмме в легких определяется динамичная и полиморфная картина – одновременно обнаруживаются как полостные образования, так и инфильтраты (см рисунок 2). Осложнения в виде эмпиемы плевры или пневмоторакса могут возникать в случае прорыва полостей с содержимым в плевральную полость. Благоприятное течение заболевания характеризуются спаданием полостей и их бесследным исчезновением или образованием участков фиброза.
 Септическая пневмония (Септическая эмболия легких)
Септическая пневмония (Септическая эмболия легких)
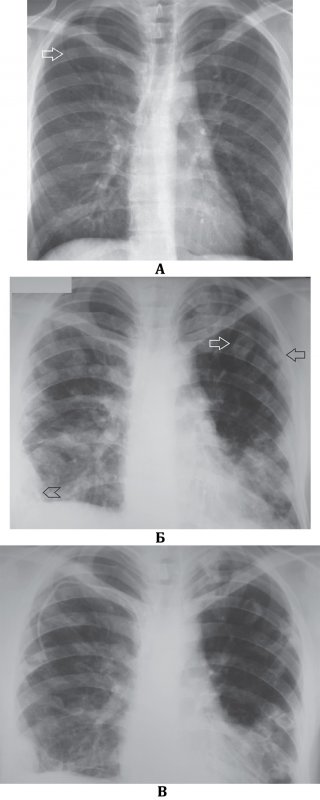
Рисунок 2. Динамика септической эмболии легких. А – в проекции 1 межреберья справа определяется небольшое количество инфильтрата (см стрелка) и усиление сосудистого рисунка в обоих легких. Б – рентгенограмма того же пациента через 7 дней терапии: с обеих сторон в легких определяются множественные инфильтраты на фоне усиленного рисунка; в верхней доле слева отмечаются инфильтраты с полостями распада (см стрелки); эти полости имеют относительно толстые стенки. В плевральной полости справа определяется небольшое количество содержимого (см указатель). В – рентгенограмма того же пациента на 14 день терапии: большинство инфильтратов образовали тонкостенные полости; в верхней доле слева в полостях отмечаются менискообразные уровни содержимого
Пневмония может сопровождаться следующими осложнениями: экссудативный плеврит (характеризуется рентгенологической картиной гидроторокса), абсцедирование, деструкция легких (деструктивная пневмония), пневмоторакс, эмпиема плевры. В случае обструкции крупного бронха вязким секретом может возникать ателектаз сегмента или доли легкого.
Контрольную рентгенографию при положительной клинической динамике рекомендовано проводить не ранее чем через 14 дней. Однако на практике, в условиях стационара контрольное рентгенологическое исследование, как правило, проводят через 10 дней терапии. В случае ухудшения клинической картины или при возникновении осложнений также показана повторная рентгенография. Благоприятное течение характеризуется положительной рентгенологической динамикой – уменьшение площади и однородность инфильтрата, а также полного рассасывания инфильтрации (рисунок 3). В ряде случаев на месте инфильтрации может обнаруживаться только усиленный рисунок (рисунок 4).
 Септическая пневмония (Септическая эмболия легких)
Септическая пневмония (Септическая эмболия легких)
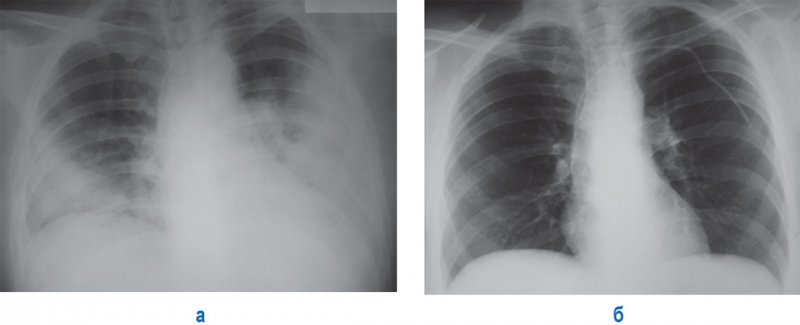
Рисунок 3. А – тяжелый случай двусторонней полисегментарной пневмонии (пациент проходил лечение в отделении интенсивной терапии и был подключен к аппарату искусственной вентиляции легких). Б – рентгенограмма того же пациента через 14 дней терапии: определяется положительная динамика в виде полного рассасывания инфильтрации
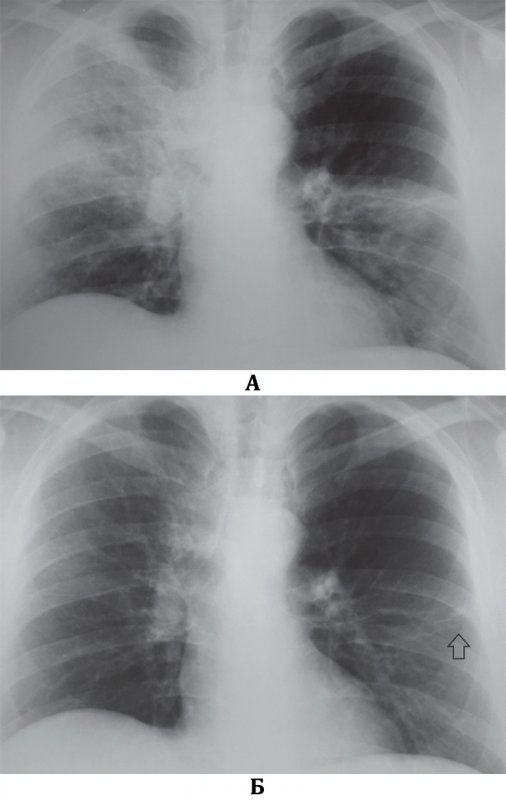 Двусторонняя полисегментарная пневмония
Двусторонняя полисегментарная пневмония
Рисунок 4. Двусторонняя полисегментарная пневмония. А – на рентгенограмме определяется инфильтрация в правой верхней доле и в среднем отделе левого легочного поля. Б – рентгенограмма того же пациента через 10 дней терапии: в верхней правой доле инфильтрация не определяется; слева отмечаются остаточные явления (см стрелка) в виде линейных теней и небольшого участка сниженной прозрачности (остаточные воспалительные изменения в легком или наслоения на плевре, которые могут исчезнуть или сохраниться с течением времени, в этом случае их следует оценивать как фиброз)
Отметим, что положительная рентгенологическая динамика может «отставать» от динамики лабораторных показателей или клинического улучшения, особенно это касается больных пожилого возраста при наличии сопутствующей патологии (например, хроническая обструктивная болезнь легких). В современных условиях более легкому течению пневмонии способствует раннее назначение антибактериальной терапии, однако при этом рентгенологические признаки сохраняются даже после нормализации показателей клинико-лабораторной диагностики. Со временем рентгенологическая картина, как правило, нормализуется, но могут выявляться незначительные остаточные явления (деформация и усиление легочного рисунка).
Если по истечении 28 дней с момента начала терапии инфильтрация сохраняется – это затяжная пневмония. Затяжное течение пневмонии может быть обусловлено следующими факторами риска:
- Тяжелое течение пневмонии
- Многодолевая инфильтрация
- Иммунодефицитные состояния
- Высоковирулентные возбудители – грамотрицательные бактерии, Legionella, Staphylococcus
- Сопутствующая патология: сахарный диабет, застойная сердечная недостаточность, почечная недостаточность, хроническая обструктивная болезнь легких и др
- Возраст пациента (старше 55 лет)
- Вредные привычки – курение, злоупотребление алкоголем
В случае развития затяжной пневмонии положительная рентгенологическая динамика отмечается через более длительные сроки – до 6-8 месяцев. При этом часто отмечаются уменьшения сегмента или доли легкого в результате фиброза, формирование локального пневмосклероза и бронхоэктазов.
Важно обратить внимание на постпневмонический пневмосклероз, который имеет следующие формы:
- Тяжистая форма пневмосклероза на рентгенограмме определяется линейными полосовидными тенями (фиброзными тяжами) по ходу сосудов и бронхов в направлении от корня к периферии легкого
- Сетчатая форма пневмосклероза на рентгенограмме определяется усилением и деформацией легочного рисунка с образованием сетчатых (ретикулярных) теней
- «Опухолевидная» форма пневмосклероза характеризуется образованием тени неправильно-округлой формы с неровным контуром, от которой отходят фиброзные тяжи. В случае обнаружения этой формы пневмосклероза, ее нужно дифференцировать с опухолью легкого. При пневмосклерозе фиброзные тяжи, отходящие от рубца, более «грубые», чем лучистость в случае рака легкого. С целью диагностики «опухолевидной» формы пневмосклероза пациенту назначают рентгеновскую компьютерную томографию (РКТ), при этом следует учитывать данные предыдущих рентгенографий, так как рентгенологическая картина пневмосклероза в динамике не меняется. В сложных случаях проводят биопсию легкого. Отметим, что в протоколе (заключении) рентгенологического исследования не рекомендуется указывать конкретное название этой формы пневмосклероза, чтобы избежать недоразумений и неправильного толкования пациентом результатов обследования
- Ателектатическая форма пневмосклероза на рентгенограмме отмечается значительным уменьшением объема легкого за счет фиброза, то есть развитием фиброателектаза. При этом проходимость бронхов не нарушается, что подтверждается бронхоскопией и РКТ.
Диагноз «пневмосклероз» ставят в том случае, если изменения в легких не сопровождаются клиническими проявлениями и отсутствует динамика изменений рентгенологической картины на протяжение длительного времени.
Затяжное течение пневмонии требует проведения рентгеновской компьютерной томографии, фибробронхоскопии (ФБС) и других методов диагностики с целью исключения наличия других возможных патологий, которые имеют похожую с пневмонией рентгенологическую картину (в первую очередь – туберкулез легких. Похожую с пневмонией рентгенологическую картину имеют вторичные изменения легких при обструкции бронха инородным телом или опухолью, а также сдавление бронха увеличенными лимфоузлами. Дифференциально-диагностический ряд иногда может включать абсцесс легкого, бронхоэктазы, тромбоэмболия легочной артерии с инфарктом легкого.
В ряде случаев рентгенограмма при грибковом поражении легких может быть похожа на бактериальную пневмонию, которая не разрешается в обычные сроки. Патологию легких могут вызывать грибки Actinomyces, Aspergillus, Candida, Cryptococcus и др. Наиболее часто грибковое поражение легких отмечается у лиц с иммунодефицитными состояниями (СПИД, онкогематологические патологии: лейкоз, лимфома). Предрасполагающими факторами к грибковому поражению легких являются туберкулез, сахарный диабет, длительный прием иммунодепрессантов, антибиотиков, глюкокортикостероидов.
Грибковое поражение легких
При поражении легких грибковой инфекцией на рентгенограмме отмечаются инфильтраты разного размера (от нескольких сантиметров до целой доли легкого), инфильтраты могут быть округлой формы, возможно образование полостей распада. В ряде случаев отмечаются множественные, двусторонние инфильтративные изменения. Иногда грибковое поражение легких может проявляться очаговыми тенями или двусторонней распространенной очаговой диссеминацией. Возможно обнаружение распространенной инфильтрации по типу «матового стекла». Актиминоз иногда может сопровождаться распространением воспалительного процесса на стенку грудной клетки с развитием воспаления мягких тканей, образованием свищей и остеомиелита ребер.
Аспергиллез
Инфицирования легких грибком Aspergillus характеризуется образованием полостных образований с мицетомами (аспергилломами) внутри. Аспергиллома представляет собой шаровидное образование из нитей гриба, которое располагается в полости и окружено полоской воздуха (газа) в виде «серпа» (так называемый «симптом полумесяца»). Аспергиллез легких имеет несколько разновидностей.
Инвазивный сосудистый аспергиллез развивается при попадании возбудителя в сосуды легких с последующим их тромбозом и развитием инфарктов легочной ткани. В легких формируются множественные инфильтраты, в которых со временем образуются полости с мицетомами внутри и симптомом «полумесяца» (рисунок 5) (в этом случае рекомендуется проводить РКТ).
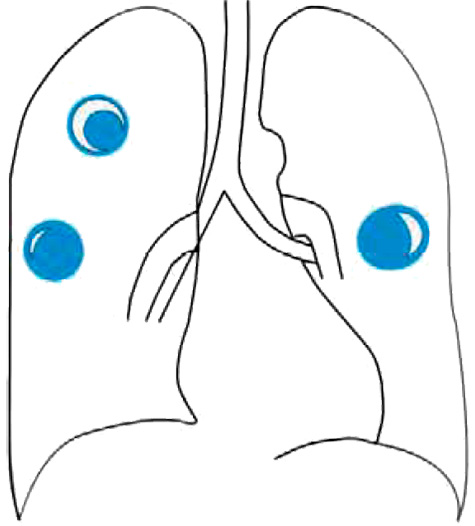
Рисунок 5. Инфильтраты при аспергиллезе легких с образованием полостей и симптомом «полумесяца» (схематическое изображение)
К неинвазивным формам аспергиллеза относятся аспергиллома и аллергический бронхолегочный аспергиллез.
Аспергиллома образуется в предшествующей полости легкого (кисте, бронхоэктазе, туберкулезной каверне, полостной форме опухоли). В этом случае речь идет о вторичном аспергиллезе. Рентгенологическая картина демонстрирует дополнительную округлую тень (мицетому) в полости образования (между мицетомой и стенкой полости можно распознать полоску воздуха (газа) в форме «серпа»). При изменении положения тела мицетома в полости смещается – симптом «погремушки».
Аллергический бронхолегочный аспергиллез не характерен дли иммунодефицитных состояний. Возникает, как правило, у лиц, страдающих бронхиальной астмой или муковисцидозом; представляет собой аллергическую реакцию на грибки, колонизирующие бронхи. Патология характеризуется периодическими обострениями бронхообструктивного синдрома (при этом лабораторный анализ крови демонстрирует эозинофилию). Рентгенологическая картина демонстрирует «мигрирующие» эозинофильные инфильтраты по типу синдрома Леффлера, которые обнаруживаются преимущественно в верхних долях легких. В бронхах из слизи формируются пробки, содержащие нити гриба, которые могут стать причиной развития бронхоэктаза (эти пробки располагаются в прикорневых отделах дыхательных путей).
Диагноз «грибковое поражение легких» устанавливают только после комплексного анализа данных, полученных с помощью разных методов исследования – рентгенологического (РКТ), иммунологического, морфологического, микробиологического.
Другие патологии легких
К редким патологиям, вызывающим инфильтративные изменения легких, относят криптогенная организующаяся пневмония, лекарственное поражение легких, бронхиолоальвеолярный рак легкого.
Похожая на пневмонию рентгенологическая картина наблюдается при легочной эозинофилии (патологическая группа, характеризующаяся инфильтративным изменением легких в сочетании с эозинофилией тканей легкого и/или крови). Часто диагностируется простая легочная эозинофилия (синдром Леффлера) – патологическое состояние, обусловленное приемом лекарственных препаратов, пищевой аллергией, гельминтозами, грибковыми заболеваниями (в том числе и аллергическим бронхолегочным аспергиллезом); также может развиваться на фоне аллергического ринита и бронхиальной астмы. Синдром Леффлера характеризуется слабыми клиническими признаками или полным их отсутствием; у больного отмечается кашель, незначительное повышение температуры тела, анализ крови показывает умеренную эозинофилию. Рентгенологическая картина демонстрирует «летучие» (неустойчивые), «мигрирующие» инфильтраты (одиночные или множественные, неправильной, овальной или округлой формы, с нечеткими контурами). Эти инфильтраты располагаются в периферических отделах легких, часто они не соответствуют границам легких, редко принимают форму долевых и сегментарных затемнений. Сроки исчезновения инфильтратов от 2 до 14 дней (не более 28 дней); возможно спонтанное их разрешение.
Необходимо обратить внимание на рентгенологические изменения в легких, обусловленных вирусной инфекцией (вирусы гриппа, парагриппа, респираторно-синцитиальный вирус, аденовирус; при иммунодефицитных состояниях – вирус герпеса, кори, цитомегаловирус). При вирусной инфекции какие-либо рентгенологические изменения могут отсутствовать. В ряде случаев определяется усиление и деформация интерстициального компонента легочного рисунка в виде образования ретикулярных и/или линейных теней в прикоренвых отделах легких с обеих сторон (рисунок 6), также может образовываться интерстициальная инфильтрация по типу «матового стекла» и множественных мелкоочаговых теней, которые лучше исследовать с помощью РКТ.
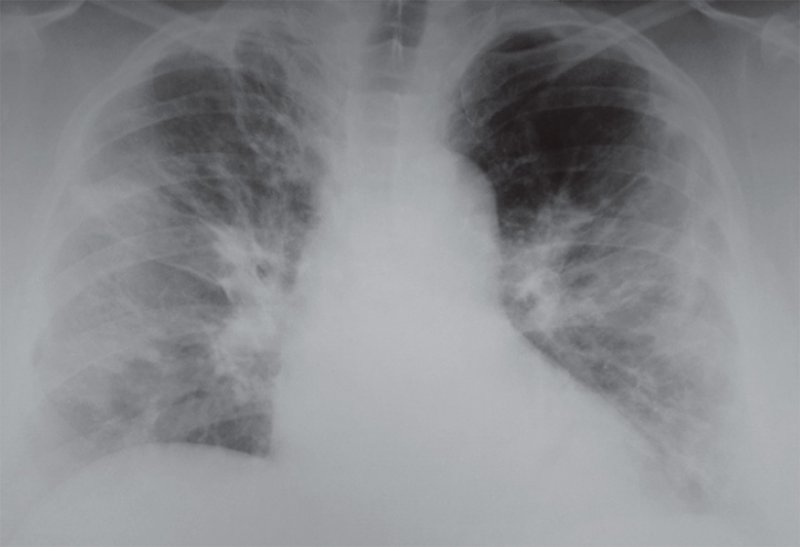 Рентгенограмма легких при респираторной вирусной инфекции
Рентгенограмма легких при респираторной вирусной инфекции
Рисунок 6. Рентгенограмма легких при респираторной вирусной инфекции: с обеих сторон в легких определяются линейные тени, преимущественно радиально расходящиеся от бесструктурных корней легких. Отмечается сниженная прозрачность в субплевральных отделах легочных полей. Учитывая клинические показатели, вероятно, что изменения на этом снимке вызваны не только вирусной инфекцией, но и вторичной бактериальной
В случае присоединения бактериальной инфекции на рентгенограмме часто обнаруживаются участки альвеолярной инфильтрации. Отметим, что после ветряночной пневмонии, перенесенной во взрослом возрасте, в легких могут обнаруживаться множественные мелкие кальцинаты, расположенные преимущественно в нижних и средних отделах легочных полей.
Источник
Септическая пневмония – это очень тяжелая форма воспаления легких, которая развивается на фоне сепсиса. Основным предрасполагающим фактором к появлению опасной патологии является наличие у больного серьезных нарушений в иммунной системе организма. В группу риска входят пожилые люди, новорожденные с внутриутробной инфекцией и ВИЧ-инфицированные. Стоит отметить, что инфекционное воспаление легких часто заканчивается летальным исходом. В статье описано это заболевание. А также читатели узнают о симптомах и лечении септической пневмонии.
Что это такое
Под сепсисом понимается воспалительная реакция организма в ответ на какую-либо инфекцию. Такое состояние появляется при попадании токсинов или болезнетворных микроорганизмов в кровь. В таком случае происходит распространение инфекции и поражение различных систем и органов, включая легкие, что и провоцирует инфекционную пневмонию.
Помимо патогенных микроорганизмов, причинами развития сепсиса могут быть:
- патогенные грибы;
- различные бактерии (стрептококки, стафилококки, протеи, пневмококки, энтерококи, клебсиелла и другие);
- вирусы.
Больных с инфекционной пневмонией при поступлении в больницу экстренно отправляют в отделение интенсивной терапии.
Причины
Развитию септического воспаления легких способствуют следующие факторы:
- Переохлаждение. Стоит отметить, что эта причина актуальна не только в холодное время года. Зачастую она представляет опасность и в теплый период. Примерами могут быть: переохлаждение тела из-за холодной воды, кондиционирование помещения и так далее.
- ОРВИ является одной из самых распространенных причин развития септической пневмонии в виде осложнения вирусного заболевания. Это может произойти из-за неоконченного или неадекватного лечения, а также присоединение других возбудителей.
- Активное и пассивное курение. Эта вредная привычка приводит к ослаблению легочной ткани, а также иммунитета в целом.
- Негативное проявление внешней среды, в том числе загрязнение воздуха токсичными веществами.
Помимо этих факторов, у каждого человека имеется порог индивидуальной сопротивляемости, а также присутствуют хронические или сопутствующие заболевания, усугубляющие состояние организма. Эти причины могут способствовать развитию воспаления легких, а само течение болезни становится более тяжелым. В детском и преклонном возрасте септическая пневмония часто вызывает возникновение осложнений.
Индивидуальные факторы
В эту группу причин, способствующих появлению инфекционной пневмонии, относят:
- Хронические заболевания легких.
- Патологии сердца и сосудов, связанные с нарушением кровообращения в легочном круге.
- Врожденные аномалии грудной клетки, а также ее травмы.
- Период восстановления после хирургических операций.
- Вредные привычки (алкоголь, наркотики, курение).
- Сниженный иммунитет.
- Возраст.
Симптомы заболевания
У большинства людей септическая пневмония (МКБ-10 – код – от J12 до J18) сопровождается гнойным распадом легочной ткани. Сепсис значительно ухудшает и без того тяжелое состояние пациента.

Основными клиническими признаками, которые могут указывать на инфекционное воспаление, являются:
- повышение температуры, лихорадка, озноб;
- сильный кашель, часто вызывающий боли в грудной клетке;
- затрудненное дыхание;
- одышка;
- дыхательная недостаточность, которая при неправильном лечении прогрессирует;
- кожа бледнеет и покрывается цианотичным оттенком;
- учащенный пульс;
- резкое падение давления;
- прорыв абсцесса в бронхи может вызывать сильный кашель, при этом больной будет откашливать много мокроты гнойного характера.
К осложнениям септической пневмонии относят пиопневмоторакс, легочные кровотечения, эмпиему плевры, бактериемический шок. Все это при несвоевременном лечении может привести к смертельному исходу.
Двусторонняя септическая пневмония
Во врачебной практике двухсторонние воспаления легких классифицируются по нескольким признакам. Основным критерием считается месторасположение очагов воспаления. Исходя из этого, выделяют несколько видов такой пневмонии:
- очаговая;
- тотальная.
Последняя встречается реже, чем очаговая, и отличается быстрым развитием воспалительного процесса, а также выраженной клинической картиной. Такая форма заболевания предполагает поражение обоих легких в полном объеме, поэтому дыхательная недостаточность и смерть пациента наступают достаточно быстро.
Очаговая двухсторонняя септическая пневмония встречается намного чаще. При ней возникает поражение некоторых сегментов легкого с обеих сторон. Эта форма воспаления может быть следствием искусственной вентиляции легких в течение продолжительного периода, поэтому распространена среди людей, находящихся в реанимации. К сожалению, прогноз на выздоровление с очаговой пневмонией в легких с двух сторон крайне неблагоприятный. Так как в дыхательном органе поражаются многочисленные области.
Если классифицировать воспаление легких с учетом того, какая область поражена, то можно выделить следующие формы заболевания:
- верхнедолевая двухсторонняя;
- нижнедолевая двухсторонняя;
- полисегментарная.
Самое опасное течение имеет полисегментарный тип воспалительного процесса в обоих легких. Заболевание протекает тяжело, с признаками выраженной интоксикации, и поэтому терапия должна начинаться как можно раньше. Следует учитывать, что полисегментарное воспаление быстро ведет к дыхательной недостаточности и смерти больного.
Самым грозным осложнением двухсторонней септической пневмонии считается ГНТ (гиперчувствительность немедленного типа). Она зачастую ведет к отеку легких с нарушением дыхательных процессов.
Диагностика заболевания
Основным методом диагностики воспаления легких является рентген. Признаки септической пневмонии в таком случае выглядят как множественные очаги затемнения. Как правило, они соединены между собой и образуют абсцессы. Рентгенологические исследования используют не только в диагностических целях, но и для оценки динамики заболевания.
Во время первичного осмотра врач может определить участие в дыхании вспомогательных мышц и увеличение частоты дыхательного процесса. Помимо этого, специалист различает хрипы: сухие, влажные или крепитирующие. Рентгенограмма не всегда помогает увидеть очаги воспаления. Ведь они могут иметь глубокое расположение и незначительные размеры. Именно поэтому в некоторых случаях необходимы дополнительные методы диагностики. Для этого применяются ангиография, сцинтиграфия и компьютерная томография. На КТ септическую пневмонию можно рассмотреть лучше всего.
Помимо вышеописанных методов, для диагностики заболевания используют:
- биохимический и клинический анализ крови;
- общий анализ мочи;
- исследование мокроты с определением устойчивости бактерий к антибиотикам.
В случае острой необходимости проводятся дополнительные исследования:
- серологическое обследование;
- гисто- и цитологическое исследования;
- бронхоскопия;
- ангиопульмонография и изотопное сканирование легких;
- в случае необходимости операционного вмешательства сдается проба на правильное функционирование почек и печени для установления диапазона нагрузок на сердце и сосуды.
Лечение заболевания
Больные даже с подозрением на инфекционную пневмонию проходят лечение и дальнейшее обследование в отделении интенсивной терапии. Общий подход к лечению заболевания и самой причины, спровоцировавшей его, заключается в применении всех доступных хирургических и терапевтических способов.
Интенсивная терапия начинается в момент поступления больного в отделение. После определения входных ворот инфекции, которая привела к распространению воспалительного процесса, устраняется септический очаг. Главной задачей интенсивной терапии является устранение септического шока при пневмонии, а также осложнений, угрожающих стабилизации состояния и жизни пациента.
Во время лечебного процесса принимают участие врачи из разных областей медицины: терапевты, реаниматологи, хирурги и другие.
Антибактериальная терапия
Использование антибактериальных препаратов при инфекционном воспалении легких существенно уменьшает риск возникновения осложнений и летальных исходов. Как правило, врачи не дожидаются результатов бактериологических исследований, они назначают антибиотики с широким спектром действия сразу после поступления пациента в отделение.
После выявления возбудителя инфекции антибактериальная терапия корректируется. При этом учитывается чувствительность болезнетворной микрофлоры к лекарственным препаратам. Чаще всего предпочтение отдается медикаментам, обладающим бактерицидным воздействием:
- Цефалоспоринам.
- Пенициллинам.
- Фторхинолонам.
- Карбапенемам.
- Аминогликозидам и другим.
В некоторых случаях применяется комбинированная терапия антибактериальными препаратами. Но все же специалисты отдают предпочтение монотерапии. Так как при одновременном применении нескольких антибиотиков увеличивается риск возникновения побочных эффектов и проблем с совместимостью. Подбирая оптимальное лекарство, необходимо учитывать противопоказания, наличие индивидуальной непереносимости, токсическое действие на почки и печень и так далее.
Назначение максимально допустимых дозировок антибиотиков при септической пневмонии считается клинически оправданным. На сегодняшний момент разработана схема эмпирической антибактериальной терапии, которая может применяться даже без наличия результатов исследований.
При отсутствии данных о возбудителях инфекционного процесса считается нормальным использовать комбинацию разных препаратов. Стоит помнить, что правильное сочетание лекарственных средств может определить только специалист.
Дезинтоксикационные мероприятия
Обязательным элементом лечения септической пневмонии (МКБ-10 – код – от J12 до J18) является проведение результативной дезинтоксикационной терапии. Откорректировать водно-солевой баланс помогает введение внутривенно электролитных растворов. Белковые нарушения в организме эффективно восстанавливают альбумин, аминокислотные препараты, плазма. Для устранения токсинов и возбудителей применяют гемосорбцию, плазмафарез и гемофильтрацию. В случае возникновения почечной недостаточности назначают гемодиализ.
Оперативное вмешательство
В некоторых случаях при септической пневмонии, приходится использовать хирургические способы лечения. Это особенно актуально при появлении тяжелых осложнений. Показаниями к операции служат:
- Пневмоторакс (скопление воздуха в плевральной полости).
- Развитие кровотечений в легких.
- Гной в плевральной полости.
- Сохранение признаков септической пневмонии (кровохарканье, кашель с гнойной мокротой и др.) после ликвидации инфекции на протяжении нескольких месяцев.
Грамотное лечение септического воспаления легких с использованием современных методов терапии позволяет рассчитывать на положительный исход даже при самых тяжелых случаях.
Вирус иммунодефицита человека
Септическая пневмония при ВИЧ развивается у 80 % больных. Такой высокий процент объясняется следующими факторами:
- Основной функцией легких является дыхание. Вместе с воздухом в них попадают вирусы, бактерии, мельчайшие частички пыли, таким образом концентрация возбудителей различных болезней в легких значительно выше, чем в остальных органах.
- Помимо этого, сами легкие не имеют местного иммунитета. За их защиту отвечает только общий иммунитет организма, а он при вирусе иммунодефицита человека ослаблен и не может сопротивляться инфекциям.
- В легких имеется собственная микрофлора, не опасная для здорового человека. Но из-за ослабления иммунитета эти безобидные грибы и бактерии могут спровоцировать развитие пневмонии.
Главной задачей лечения воспаления легких у ВИЧ-пациентов является восстановление иммунитета. Помимо этого, проводится антиретровирусная терапия.
Профилактика септической пневмонии при ВИЧ должна проходить на протяжении всей жизни. При понижении уровня CD4-лимфоцитов больным назначают прием “Бисептола” (один раз в три дня). Если пациент уже перенес инфекционное воспаление легких, то “Бисептол” принимают ежедневно.
Помимо лекарственной профилактики, рекомендовано соблюдение специального режима, диеты, отказ от вредных привычек и регулярное посещение лечащего врача.
Прогноз
Септическое воспаление легких отличается длительным течением и склонностью к повторному появлению. К сожалению, прогноз при этом заболевании часто неблагоприятен. В половине случаев оно заканчивается смертельным исходом. При своевременном обращении к врачу и проведении грамотного лечения шанс на выздоровление повышается.
Источник
