Принципы антибактериальной терапии при пневмонии
• Лечение следует начинать, не дожидаясь результатов микробиологического исследования, т.е. эмпирически. По существующим мировым стандартам антибиотик должен быть назначен не позже 8 ч после установления диагноза пневмонии. При получении бактериологических данных лечение корректируют в случае его недостаточной эффективности.
• При выборе антибактериального лечения целесообразно использовать также результаты исследования мокроты по Граму.
• Исследовать гемокультуру не позже, чем в течение 24 ч после госпитализации.
• При выборе антибактериальных препаратов следует учитывать: тип возбудителя (вероятный, определяемый по клиническим данным), степень тяжести заболевания, потенциальную токсичность препаратов и возможные противопоказания. Кроме того, следует учитывать аллергологический анамнез.
• Необходимо решить вопрос о применении монотерапии или комбинации нескольких антибактериальных препаратов.
• Очень важно учитывать резистентность микробной флоры к антибактериальной терапии.
• Доза и частота введения препарата должны быть соизмеримы с интенсивностью патологического процесса.
• Использование пероральной антибактериальной терапии при легких и среднетяжелых формах, ступенчатой терапии при тяжелых пневмониях.
• Следует контролировать терапевтическое действие препарата и отслеживать возможные побочные реакции.
• При неосложненной пневмонии предпочтительно лечение антибиотиками (лучше – одним препаратом) не более 5 дней при условии быстрой нормализации температуры и положительной динамики основных клинических показателей [Яковлев С. В., Яковлев В. П., 2001]. Сохраняющиеся рентгенологические изменения в виде усиления легочного рисунка и другие не являются показанием к продолжению антибиотикотерапии.
• Не рекомендуется игнорировать стоимость используемого препарата.
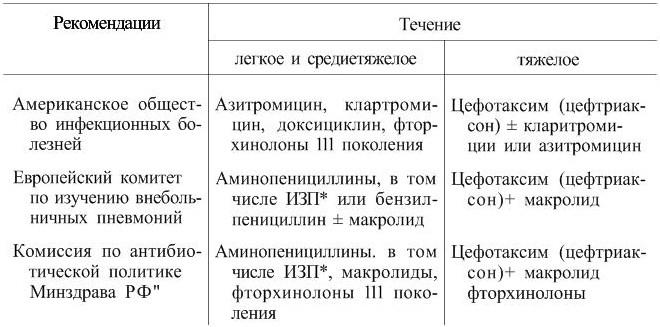
Существует некоторая разница в подходах к лечению внебольничных пневмоний легкого течения между американскими и европейскими регламентирующими структурами. Так, в США основными препаратами при лечении амбулаторных больных являются доксициклин, макролиды и «респираторные» фторхинолоны (левофлоксацин, гатифлоксацин, гемифлоксацин, моксифлоксацин). В европейских и российских рекомендациях препаратами выбора являются аминопенициллины. Не исключается возможность применения других групп антибиотиков (например, макролидов), но только при высокой частоте атипичных возбудителей в регионе или при непереносимости пенициллинов (табл. 7) [Гучев И. А., Синопальников А. И., 2001].
Принимая во внимание относительно низкую частоту пеницнллинорезистентности пневмококков в России, последний подход представляется более рациональным. Кроме того, существует мнение о более сдержанном отношении к широкому использованию препаратов (макролиды, тетрациклины), устойчивость S. pneumoniae к которым развивается быстрее, чем к пенициллинам, назначаемым в адекватных дозах [Гучев И. А., Синопальников А. И., 2001]. Вместе с тем правильное назначение тетрациклинов, учитывающее фармакокинетические особенности (высокую липофильность) и необходимость применения высокой насыщающей дозы (в первые 3 дня по 200 мг 2 раза в день, затем по 200 мг однократно), способно преодолеть дальнейшее развитие резистентности и, по данным ряда исследований, позволяет отнести доксициклин к препаратам выбора [Cunha В. A., Mineola N. I., 1999].
Таблица 7
Основные препараты, применяемые при лечении внебольничных пневмоний [Гучев И. А., Синопальников А. И., 2001]

* – ингибиторзащищенные пеницмллины;
** – более подробно рекомендации МЗ РФ изложены в таблицах в Приложении 2.
В нашей стране при лечении внебольничных пневмоний легкого и среднетяжелого течения широко используются фторхинолоны (ципрофлоксацин – ципробай, цифран и офлоксацин – заноцин, таривид), обладающие высокой эффективностью против гемофильной палочки, моракселлы, представителей семейства Enlerobacteriaceae и легионеллы. В то же время они характеризуются несколько сниженной, в сравнении с (3-лактамами и макролидами, активностью в отношении преобладающего патогена-пневмококка, поэтому их первостепенная роль в лечении пневмоний иногда ставится под сомнение. Столь же неоднозначное в нашей стране пока и отношение к так называемым «респираторным» фторхинолонам, хотя следует отметить появление сообщений об успешном использовании левофлоксацина при ступенчатой терапии пневмоний [Синопальников А. И., Дуганов В. К., 2001].
У больных пневмониями тяжелого течения следует назначать антибиотики широкого спектра действия, максимально перекрывающие как грамположительную, так и грамотрицательную предполагаемую флору «ингибиторзащищенные» пенициллины (ампициллин/сульбактам, пиперациллин/тазобактам, тикарциллин/клавуланат), цефалоспорины III – IV поколений, фторхинолоны, карбапенемы. В ряде случаев используется комбинация аминогликозидов с цефалоспоринами (синергичное действие против синегнойной палочки), макролидами и рифампицином (при подозрении на легионеллезную пневмонию). Продолжительность антимикробной терапии до 14 – 20 дней.
При выборе антибиотика следует учитывать его фармакодинамические свойства. Аминоглпкозиды накапливаются в легочной ткани в недостаточном количестве, в то время как макролиды нового поколения и фторхинолоны создают в ней высокую концентрацию препарата. Вероятно, именно с концентрацией антибиотика в легких связан так называемый постантибиотический эффект – способность препарата оказывать антибактериальное действие после его отмены. Наличие у антимикробного препарата постантибиотического эффекта, как, например, у азитромицина, позволяет назначать последний в течение короткого срока (3 – 5 дней).
Результаты последних исследований заставляют несколько пересмотреть устоявшееся отношение к аминогликозидам. Учитывая то, что аминогликозидные антибиотики обладают относительно небольшой способностью к пенетрации, их никогда не следует использовать для монотерапии при лечении грамотрииателъной легочной инфекции. Кроме того, аминогликозиды могут инактивироваться при низком рН (кислая среда), отмечающемся в легких при пневмонии. Такие фармакодинамические характеристики требуют специфических схем дозировки: так, аминогликозидные антибиотики можно назначать 1 раз в сутки. При введении полной суточной дозы аминогликозида 1 раз каждые 24 ч создаются высокая пиковая концентрация и низкая продленная концентрация, что максимально увеличивает эффективность за счет как бактерицидного механизма, так и постантибиотического действия и сводит к минимуму токсичность.
В настоящее время большинство специалистов едины во мнении о недопустимости монотерапии пневмоний котримоксазолом [Зайцев А. А., Карпов О. И., Краевский Е. В., 2000; Гучев И. А., Синопальников А. И., 2001].
Следует считаться с затратами на антибактериальную терапию, которые могут быть весьма значительными. Стоимость парентеральных антибиотиков значительно выше, чем таблетированных форм, и для их введения требуются расходуемые материалы (шприцы, иглы, капельницы и т. п.). В последние годы успешно применяется [Ноников В. Е. и др., 1999] так называемая ступенчатая (step-down) терапия. При использовании этой методики лечение начинается с внутривенного применения антибиотика. При достижении клинического эффекта (обычно через 2 – 3 сут.), когда парентеральная антибактериальная терапия обеспечила улучшение состояния больного, сопровождающееся снижением или нормализацией температуры тела, уменьшением лейкоцитоза, возможен переход на пероральное применение антибиотиков, если предполагается хорошая всасываемость. На этом этапе предпочтительными являются препараты, показатели фармакокинетики которых позволяют применять антибиотик 1 – 2 раза в сутки.
Источник
Американское общество по инфекционным болезням (IDSA) и Американское торакальное общество (ATS) опубликовали основные принципы клинической практики при внебольничной пневмонии (ВП) у взрослых (октябрь 2019 года).
Краткое изложение рекомендаций без анализа и комментариев.
Диагностика
Диагноз внебольничной пневмонии является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих: а) остролихорадочное начало заболевания (Т > 38, 0°С) ; б) кашель с мокротой; в) физические признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткого/бронхиального дыхания, укорочения перкуторного звука) ; г) лейкоцитоз (>10·109/л) и/или палочкоядерный сдвиг (>10%). При этом необходимо учитывать и возможность известных синдромосходных заболеваний/патологических состояний.
Окраска по Граму и посев мокроты
Рутинный посев мокроты и окраска по Граму не рекомендованы для взрослых амбулаторных больных с внебольничной пневмонией.
У госпитализированных пациентов предварительная окраска по Граму и посев секрета дыхательных путей рекомендуются для взрослых с ВП, которая считается тяжелой (особенно у интубированных пациентов) или если ВП удовлетворяет одному из следующих условий:
- в настоящее время пациент проходит эмпирическое лечение метициллин-резистентного золотистого стафилококка (MRSA) или Pseudomonas aeruginosa.
- ранее имела место инфекция MRSA или P. aeruginosa , особенно инфекция дыхательных путей.
- пациент был госпитализирован в течение предшествующих 90 дней и по любой причине получал парентеральные антибиотики.
Культура крови
Посев крови не рекомендуется проводить у взрослых амбулаторных больных с ВП.
Рутинные посевы крови не рекомендуются для госпитализированных взрослых пациентов с ВП.
Посевы крови перед лечением рекомендуются проводить для госпитализированных взрослых пациентов с ВП, которая классифицируется как тяжелая, или которая отвечают одному из следующих условий:
- В настоящее время проходит эмпирическое лечение MRSA или P aeruginosa
- Ранее была инфекция MRSA или P aeruginosa , особенно дыхательных путей
- Был госпитализирован в течение предшествующих 90 дней и по любой причине получал парентеральные антибиотики.
Анализ на антиген Legionellа и пневмококкового антигена в моче
Рутинное исследование мочи на наличие пневмококкового антигена не рекомендуется у взрослых с ВП, кроме случаев, когда ВП является тяжелой.
Рутинное тестирование мочи на наличие антигена Legionella не рекомендуется у взрослых с ВП, за исключением случаев, когда ВП является тяжелой или есть указание на предрасполагающие эпидемиологические факторы (например, вспышка Legionella или недавние путешествия).
Тестирование на Legionella должно состоять из оценки мочевого антигена и сбора секреции нижних дыхательных путей для культивирования на селективных средах или амплификации нуклеиновых кислот (ПЦР-диагностика).
Тестирование на грипп
Если в обществе циркулирует вирус гриппа, рекомендуется проводить тестирование на грипп у взрослых пациентов с ВП.
Определение прокальцитонина
Эмпирическая антибиотикотерапия рекомендуется взрослым пациентам с клинической картиной ВП и рентгенологически подтвержденным диагнозом ВП независимо от исходного уровня прокальцитонина в сыворотке крови пациента.
Лечение
Решение о госпитализации
Решение о госпитализации у взрослых с ВП должно базироваться прежде всего на оценке степени тяжести заболевания (предпочтительно использовать шкалу PSI (Community-Acquired Pneumonia Severity Index (PSI) for Adults).
Прямое поступление в отделение реанимации рекомендуется для пациентов с ВП, у которых есть гипотония, требующая вазопрессорной поддержки или дыхательная недостаточность, требующая искусственной вентиляции легких.
Амбулаторные схемы лечения антибиотиками
Антибиотики, рекомендованные для взрослых пациентов с ВП, которые в остальном здоровы:
- Амоксициллин 1 г три раза в день ИЛИ
- Доксициклин 100 мг два раза в день ИЛИ
- В областях с пневмококковой устойчивостью к макролидам <25%: макролид (азитромицин 500 мг в первый день и затем 250 мг в день или кларитромицин 500 мг два раза в день или кларитромицин пролонгированого высвобождения 1000 мг в день)
Для амбулаторных взрослых с ВП, у которых есть сопутствующие заболевания, рекомендуются следующие схемы приема антибиотиков:
- Комбинированная терапия:
- Амоксициллин / клавуланат 500 мг / 125 мг 3 раза в день ИЛИ амоксициллин / клавуланат 875 мг / 125 мг два раза в день ИЛИ 2000 мг / 125 мг два раза в день ИЛИ цефалоспорин (цефподоксим 200 мг два раза в день или цефуроксим 500 мг два раза в день) ПЛЮС
- Макролид (азитромицин 500 мг в первый день, затем 250 мг в день, кларитромицин [500 мг два раза в день или пролонгированного высвобождения 1000 мг один раз в день] ) или доксициклин 100 мг два раза в день ИЛИ
- Монотерапия: респираторный фторхинолон (левофлоксацин 750 мг в день, моксифлоксацин 400 мг в день или гемифлоксацин 320 мг в день)
Стационарные схемы лечения антибиотиками
Следующие эмпирические схемы лечения рекомендуются взрослым пациентам с нетяжелой формой ВП, у которых нет факторов риска MRSA или P. aeruginosa :
- Комбинированная терапия бета-лактамом (ампициллин плюс сульбактам 1, 5–3 г каждые 6 часов, цефотаксим 1-2 г каждые 8 часов, цефтриаксон 1-2 г ежедневно или цефтаролин 600 мг каждые 12 часов) и макролидом (азитромицин 500 мг ежедневно или кларитромицин 500 мг два раза в день) ИЛИ
- Монотерапия дыхательным фторхинолоном (левофлоксацин 750 мг в день, моксифлоксацин 400 мг в день)
Следующие схемы рекомендуется для взрослых пациентов с тяжелой ВП без факторов риска MRSA или P. aeruginosa :
- Бета-лактам плюс макролид ИЛИ
- Бета-лактам плюс респираторный фторхинолон
Использование антибактериальных препаратов, активных в отношении анаэробных микроорганизмов при подозрении на аспирационную пневмонию не рекомендуется, за исключением случаев, когда подозревается абсцесс легкого или эмпиема.
Антибактериальная терапия препаратами расширенного спектра в отношении MRSA или P. aeruginosa
Эмпирическое назначение антибиотиков, активных в отношении MRSA или P. aeruginosa рекомендуется для взрослых пациентов с ВП только при наличии локально подтвержденных факторов риска.
Эмпирические варианты лечения MRSA включают ванкомицин (15 мг/кг каждые 12 часов) или линезолид (600 мг каждые 12 часов).
Эмпирические варианты лечения P. aeruginosa включают пиперациллин-тазобактам (4, 5 г каждые 6 часов), цефепим (2 г каждые 8 часов), цефтазидим (2 г каждые 8 часов), азтреонам (2 г каждые 8 часов), меропенем (1 г каждый) 8 часов) или имипенем (500 мг каждые 6 часов).
Эмпирическая терапия с учетов возможности наличия MRSA или P. aeruginosa продолжается до получения лабораторных культуральных данных.
Кортикостероидная терапия
Рутинное назначение кортикостероидов не рекомендуется у взрослых пациентов с ВП или при тяжелой пневмонией на фоне гриппа. Одобрено их применение у пациентов с рефрактерным септическим шоком.
Противогриппозная терапия
Противогриппозное лечение (например, осельтамивир) следует назначать всем взрослым с ВП, у которых тест на грипп положительный.
Антибактериальная терапия у больных гриппом
Стандартное антибактериальное лечение следует изначально назначать взрослым с клиническими и рентгенологическими признаками ВП, у которых тест на грипп положительный.
Продолжительность лечения
Продолжительность антибиотикотерапии должна основываться на клинических данных в виде стабилизации состояния пациента и продолжаться не менее 5 дней после достижения клинического улучшения.
Критерии достаточности антибактериальной терапии пневмонии:
- Температура < 37, 5°С
- Отсутствие интоксикации
- Отсутствие дыхательной недостаточности (частота дыхания менее 20 в минуту)
- Отсутствие гнойной мокроты
- Количество лейкоцитов в крови < 10 х 109/Л, нейтрофилов < 80%, юных форм < 6%
- Отсутствие отрицательной динамики на рентгенограмме.
Рентгенологическая динамика отмечается медленнее по сравнению с клинической картиной, поэтому контрольная рентгенография грудной клетки не может служить критерием для определения длительности антибактериальной терапии.
Последующая визуализация грудной клетки
Рутинное последующее обследование не рекомендовано для взрослых пациентов с ВП, у которых симптомы купировались в течение 5-7 дней.
Показания для госпитализации
В соответствии с современными подходами к ведению взрослых больных внебольничной пневмонией значительное их число может с успехом лечится на дому. В этой связи особое значение приобретают показания для госпитализации:
- Возраст старше 60-65 лет.
- Наличие сопутствующих заболеваний (хронический бронхит/хроническая обструктивная болезнь легких, бронхоэктазия, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, упадок питания, цереброваскулярные заболевания).
- Госпитализации (по любому поводу), имевшие место в течение последних 12 месяцев.
- Данные физического обследования: частота дыхания ≥ 30/мин; диастолическое артериальное давление ≤ 60 мм рт. ст. ; систолическое артериальное давление < 90 мм рт. ст. ; частота сердечных сокращений ≥ 125/мин; температуры тела < 35, 0°С или ≥ 40, 0°С; нарушения сознания.
- Лабораторные и рентгенологические данные: количество лейкоцитов периферической крови < 4, 0·109/л или > 30, 0·109/л; SaO2 < 92% (по данным пульсоксиметрии), РаО2 < 60 мм рт. ст. и/или РаСО2 > 50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови > 176, 7 мкмоль/л или азот мочевины > 7, 0 ммоль/л (азот мочевины = мочевина, ммоль/л / 2, 14) ; пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течение ближайших 2-х суток) ; гематокрит < 30% или гемоглобин < 90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др. ) ; сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (рН < 7, 35), коагулопатией.
- Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях.
- Предпочтения пациента и/или членов его семьи.
Источник:
Metlay JP, Waterer GW, Long AC, Anzueto A, Brozek J, Crothers K, et al. Diagnosis and Treatment of Adults with Community-acquired Pneumonia. An Official Clinical Practice Guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019 Oct 1. 200 (7):e45-e67.
https://www.iacmac.ru/rus/all/metod/pneumonia/08.shtml
https://www.iacmac.ru/rus/all/metod/pneumonia/09.shtml
Статья добавлена 21 января 2020 г.
Источник
