Причины летальности от внебольничной пневмонии

Какой процент смертности от пневмонии? Обычно он достигает уровня 8–9%. Высокий риск летального исхода связан с тяжелым течением заболевания и несвоевременно оказанной медицинской помощи.
Причины воспаления легких
Воспаление легких возникает, когда их поражают определенные патогенные микроорганизмы. Чаще всего они проникают через дыхательные пути вместе с воздухом. Иногда возбудитель заболевания может переместиться из других очагов воспаления в организме.
Самыми распространенными возбудителями пневмонии называют следующие бактерии:
- стрептококк;
- золотистый стафилококк;
- легионелла;
- гемофильная палочка.
Часто пневмония развивается как осложнение после перенесенного гриппа или оспы. В данном случае легкие поражают грибы.
Классификация пневмоний
Существует несколько классификаций пневмоний по разным признакам.
Классификация в зависимости от характера попадания инфекции в дыхательную систему
Воспаление легких может быть:
- внебольничным. Заболевание развивается в домашних условиях, чаще всего протекает благоприятно;
- внутрибольничным. Пневмония развивается в условиях стационара, существует большая вероятность летального исхода;
- аспирационным. Заболевание развивается после попадания в дыхательные пути посторонних предметов.

Формы пневмонии
Существуют следующие формы пневмоний:
- односторонняя. Происходит поражение только одного легкого;
- двусторонняя. Воспаление происходит в обоих легких;
- очаговая. Поражается лишь небольшая часть легочной ткани;
- сегментарная. Воспаляется один или несколько сегментов легкого;
- долевая. Воспаляется целая доля легкого;
- тотальная. Самая тяжелая форма пневмонии, когда происходит поражение практически всей легочной ткани.
Особенности развития геморрагической пневмонии
Геморрагическая пневмония сопровождается появлением большого количества эритроцитов в бронхиальном секрете. Особенностью заболевания считается его молниеносное течение. Воспаление легких сопровождается выраженной дыхательной недостаточностью, кровохарканием, отеком легких.
Заболевание имеет как бактериальную, так и вирусную природу происхождения. Часто оно развивается как осложнение после перенесенной чумы, оспы, гриппа (вызванного вирусом А/Н1N1).
Почему люди умирают от пневмонии
Гибель от пневмонии распространенное явление. Смерть наступает очень быстро, иногда всего за 2 дня после развития заболевания. Это происходит из-за наступления тяжелых осложнений. Риск смерти при воспалении легких существенно снижается, если своевременно провести соответствующее лечение.
Сепсис
Смертельный исход пневмонии объясняется заражением крови. Болезнетворные микроорганизмы, поразившие легкие, проникают в кровоток и распространяются по всему организму. В результате у больного развивается септический шок, что и станет причиной неблагоприятного исхода. Несмотря на наличие большого количества антибиотиков последнего поколения, вероятность наступления сепсиса при воспалении легких довольно высока.
Инфекционно-токсический шок
Возникает, когда болезнетворные организмы в легких, выбрасывают в организм человека продукты своей жизнедеятельности. Они негативно сказываются на всех функционировании всех органов и систем, что приводит к следующим последствиям:
- критически снижаются показатели давления;
- нарушается деятельность сердца;
- останавливается фильтрация почек.

При развитии токсического шока из-за критического снижения давления нарушается кровообращение, останавливается дыхание и наступает клиническая смерть.
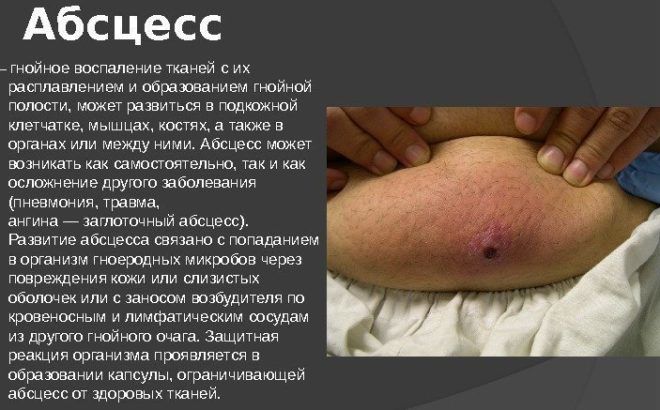
Абсцесс
Высокий уровень смертности от пневмонии объясняется развитием абсцесса. Он сопровождается образованием в легких ограниченных полостей, которые заполняются гноем. Характерный признак такого осложнения – выделение мокроты с неприятным запахом.
Лечение абсцесса может происходить хирургическим путем. Если своевременно не провести операцию, полости с гноем лопаются, и он распространяется по всей плевральной полости.
Дистресс-синдром
Смерть от пневмонии может наступить из-за резкого снижения уровня кислорода в крови и нарушением функционирования легких. На фоне таких негативных явлений развивается отек легочной ткани. Спасти больного можно только в том случае, если была своевременно выполнена искусственная вентиляция дыхания.

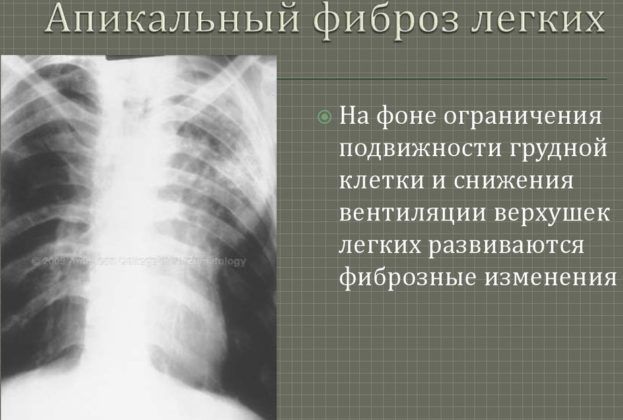
Фиброз
Смертельный исход пневмонии довольно распространен из-за развития фиброза. Он сопровождается замещением здоровой легочной ткани на соединительную. В таких условиях полноценное выполнение дыхательной функции невозможно. При развитии фиброза человек ощущает боль в груди, резкое ухудшение самочувствия.
Группы риска
 Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Риск смерти при пневмонии существенно выше у людей, достигших 60-летнего возраста. Это объясняется естественным износом всех органов и систем, которые неспособны эффективно противостоять негативному воздействию возбудителей заболевания. Около 15% случаев летального исхода при воспалении легких приходится на детей до 5 лет. Это объясняется несовершенностью их иммунной, дыхательной и прочих систем.
Молодые люди в возрасте 16–50 лет встречаются с пневмонией не так часто (5–10%). При этом риск летального исхода при таком заболевании не превышает 1–3%. Несмотря на данные показатели, молодые люди не должны пренебрегать обращением к врачу и своевременным лечением воспаления легких.
Какие люди чаще сталкиваются с осложнениями воспаления легких
В группе риска находятся люди, страдающие от следующих недугов:
- алкоголизм. Спиртные напитки нарушают работу всего организма, что делает его безоружным перед инфекциями;
- сердечные недуги – недостаточность, пороки, перенесенные инфаркты;
- сбои в работе дыхательной системы;
- сахарный диабет;
- иммунодефициты разной этиологии;
- выраженная почечная недостаточность;
- травматическое поражение грудной клетки.
Смерть от пневмонии чаще наступает у людей, которые по состоянию здоровья соблюдают постельный режим. Риск неблагоприятного исхода на фоне воспалительного заболевания выше у пациентов, проживающих в неблагоприятных условиях, имеющих вредные пристрастия.
Как предупредить развитие осложнений при пневмонии
Риск смерти при воспалении легких довольно высокий, несмотря на хорошо развитую медицину. Предупредить развитие опасных для жизни осложнений можно, если соблюдать следующие рекомендации:

Отказ от вредных привычек для предотвращения осложнений при пневмонии
- при появлении первых симптомов заболевания не стоит тянуть с обращением к врачу и сдачей необходимых анализов;
- не стоит пренебрегать рекомендациями специалистов относительно лечения;
- необходимо отказаться от всех вредных привычек – курения, злоупотреблением алкоголем и прочего;
- при наличии хронических заболеваний не нужно забывать об их лечении;
- на протяжении всего года необходимо закаливаться, заниматься физкультурой и постоянно двигаться;
- не следует пренебрегать рациональным питанием, что положительно сказывается на работе всех органов и систем;
- в холодное время года рекомендуется дополнительно принимать витаминно-минеральные комплексы;
- в период эпидемии гриппа рекомендуется не посещать мест большого скопления людей;
- следует постоянно гулять на свежем воздухе и регулярно делать проветривания.
Внимательное отношение к своему здоровью снизит вероятность гибели от пневмонии. Особенно это правило касается людей, находящихся в группе риска. При первых признаках респираторных заболеваний они должны обращаться к врачу, чтобы предупредить развитие тяжелых осложнений.
Видео по теме: Как не умереть от воспаления легких
Источник
Часть 1
Современные классификации, в зависимости от условий возникновения пневмонии, подразделяют их на две большие группы: внебольничные (ВП) и нозокомиальные (госпитальные) [1]. Отдельно выделяют пневмонии у больных с тяжелыми дефектами иммунитета и аспирационные [2]. В свою очередь ВП условно разделены на пневмонии, не требующие госпитализации, пневмонии, требующие госпитализации в стационар, и пневмонии, требующие госпитализации в отделения реанимации и интенсивной терапии (ОРИТ) [1–5].
Особое место занимает тяжелая ВП, проявляющаяся выраженной дыхательной недостаточностью и/или признаками тяжелого сепсиса или септического шока, характеризующаяся плохим прогнозом и требующая проведения интенсивной терапии в ОРИТ [6]. В настоящее время применяются различные шкалы и рекомендации по оценки факторов риска неблагоприятного исхода ВП у взрослых. Наиболее приемлемой с практической точки зрения являются шкалы РОRT (PSI) и СURB-65 [7, 8]. Среди критериев шкалы СURB-65 выделяются следующие: сonfusion — спутанность, urea — уровень мочевины в крови, respiration — число дыханий/мин — > 30/мин, blood pressure — артериальное давление: систолическое ≤ 90 мм рт. ст., диастолическое ≤ 60 мм рт. ст., age — возраст > 65 лет. В табл. 1 приведены характеристики пациентов по шкале РОRT (PSI) и число баллов в зависимости от изменения их состояния, а в табл. 2 — прогноз и место лечения в зависимости от суммарного количества баллов [5, 7–9].
.gif)
По данным отечественных авторов (А. И. Синопальников и соавт.) критерии тяжелого течения ВП представлены в табл. 3.
Помимо оценки факторов риска неблагоприятного исхода ВП у взрослых предложены индикаторы качества оказания медицинской помощи пациентам (МАКМАХ, 2010). Этому соответствует выполнение следующих параметров:
- рентгенография органов грудной клетки всем пациентам с клиническими признаками ВП;
- бактериологическое исследование мокроты (у всех госпитализированных пациентов), крови (при тяжелом течении ВП) до назначения антимикробных препаратов (АМП);
- начинать антибактериальную терапию (АБТ) у всех госпитализированных пациентов с ВП в первые 4 часа с момента поступления;
- соответствие стартового режима АБТ национальным рекомендациям или составленным на их основе локальным рекомендациям/стандартам терапии;
- использовать ступенчатую терапию у госпитализированных пациентов, нуждающихся в парентеральном введении АМП;
- проведение ежегодной вакцинации против гриппа у пациентов из группы риска.
В соответствии с представленными данными целью исследования явилось определение предикторов неблагоприятного исхода и адекватность оказания медицинской помощи на основании результатов аутопсий умерших больных в многопрофильном стационаре в 2006–2010 гг.
Исследование проведено в 2 этапа, на первом — все больные, у которых в патологоанатомическом диагнозе имела место пневмония (n = 1562), были разделены на 2 группы. В 1-ю группу вошли 198 пациентов, у которых пневмония была основным заболеванием, во 2-ю группу (n = 1364) — осложнением. Среди них наибольшую группу составили пациенты с цереброваскулярными заболеваниями (ЦВЗ, n = 784), затем болезни сердца и сосудов (ССЗ, n = 309), хроническая алкогольная интоксикация (ХАИ, n = 267). У 164 ВП была осложнением хронической обструктивной болезнью легких (ХОБЛ, n = 164) и онкопатологией (n = 128) (рис. 1).
.gif)
На втором этапе проведен выборочный ретроспективный анализ 120 историй болезни, в том числе 20 с ВП, явившейся основной причиной смерти (1-я группа) и 100 (2-я группа) — с ВП, послужившей осложнением основного заболевания, разделенных на 5 подгрупп по 20 наблюдений в каждой, соответственно с ХОБЛ, ЦВБ, ССЗ, ХАИ и онкопатологией.
Среди всех 120 умерших от ВП преобладали мужчины — 70 (58,3%), моложе 45 лет было 9 (7,5%), в возрасте от 45 до 59 лет — 31 (25,8%), от 60 до 74 — 35 (29,1%), от 75 до 90 — 41 (34,1%) и старше 90 — 4 (3,5%). В социальном плане рабочих было 13 (15,6%), служащих — 8 (6,6%), пенсионеров — 45 (37,5%) и неработающих — 54 (45%). Среди неработающих было 15 — без определенного места жительства.
Таким образом, подавляющее большинство умерших (114 из 120) составили больные с низкими материальными доходами (пенсионеры, неработающие, лица без определенного места жительства или лица с неопределенным социальным статусом), что в целом соответствует данным, полученным в исследованиях P. Pastor (1998), R. Dagan (2000).
Одним из критериев качества оказания медицинской помощи является досуточная летальность (А. Л. Вёрткин и соавт., 2008). В нашем исследовании 38 (31,6%) больных умерли в стационаре в первые 24 часа, остальные — на 3-и сутки — 40 (33,3%), на 10-е — 26 (21,8%) и более 10 — 16 (13,3%).
По локализации преобладали двусторонние ВП — 75 (62,5%), среди односторонней локализации — правосторонние ВП диагностированы в 28 (23,3%) случаях, левосторонние — в 17 (14,2%). Чаще встречались пневмонии с поражением нижних долей — 79 случаев (65,8%), у 58 (48,3%) — воспалительный процесс был полисегментарным. По характеру поражения преобладали деструктивные формы — очагово-сливные у 56 (46,6%) и абсцедирующие — у 26 (21,8%). При оценке тяжести пневмонии по шкале CURB-65 были исключены 5 случаев — в связи с кратковременностью пребывания. Следует обратить внимание, что в 102 случаях (88,6%) сумма баллов составила 3–4 и более, что соответствовало тяжелому состоянию и требовало госпитализации в ОРИТ, только у 13 (11,4%) больных ВП была нетяжелой (рис. 2).
Справедливости ради следует отметить, что шкала CURB-65 не учитывает декомпенсацию сопутствующей патологии вследствие влияния социальных факторов, ее эффективность недостаточна при использовании у пациентов пожилого возраста (снижается значимость двух основных критериев — нарушения сознания и азотемии). При анализе по шкале PORT исключены 39 случаев, в том числе 5 — в связи с кратковременным пребыванием, а в 34 случаях — из-за отсутствия параметров pH, pO2.
Из оставшихся 81 случая — 47 относились к V классу и, соответственно, к требующим госпитализации в ОРИТ (рис. 3). Необходимо отметить, что на практике использование шкалы PORT также имеет свои ограничения в связи с невозможностью оценить ряд лабораторных параметров, зависящих от оснащенности ОРИТ, а также не позволяет определить место лечения больного (домашние условия, госпитализация, ОРИТ), переоценивается роль возраста больного и недооценивается сопутствующая патология (например, ХОБЛ).
.gif)
Всем госпитализированным в первые часы пребывания в стационаре больным с ВП проводилось комплексное лабораторно-инструментальное обследование и консультации специалистов. В клиническом анализе крови в исследуемой группе больных отмечен лейкоцитоз 12,5–28,2 × 109/л у 98 человек (81,6%), у 7 (5,8%) количество лейкоцитов было в пределах нормы, у 18 (15%) — отмечена лейкопения. При этом нейтрофилез с палочкоядерным сдвигом от 15% до 42% отмечался практически у всех больных. У 31 (25,8%) больных отмечалось снижение эритроцитов до 3,9–3,5 × 1012/л и гемоглобина — 112–90 г/л, что, возможно, связано с перераспределением железа из клеток эритроидного ростка в клетки ретикулогистиоцитарной и лимфоидоплазмоцитарной систем при их активации у больных с ВП [3].
Все вышеперечисленное свидетельствует о формировании синдрома системного воспалительного ответа (ССВО) у больных с ВП [6]. Рентгенологическое исследование проводилось в 1-е сутки у 94 (78,3%) больных, при этом у 28 пациентов был получен ложноотрицательный результат. В 26 (21,7%) наблюдениях это исследование не проводилось по техническим причинам или из-за кратковременности пребывания.
В 1-й группе ВП выявлялась преимущественно у мужчин — в 75% случаев (15 больных). Чаще заболевание встречалось у больных в возрасте 45–59 лет, что составило 55%, реже в диапазоне 60–74, 75–90 и менее 45 лет, соответственно в 25%, 10% и 10%. При этом у большинства умерших — 11 пациентов (55%) — поражение легких было двусторонним, чаще выявлялось в нижних долях — 12 (60%), носило билобарный или очагово-сливной характер соответственно в 3 (15%) и 10 (50%) наблюдений. Все пациенты также имели коморбидную патологию (табл. 4).
.gif)
Только 11 пациентов были госпитализированы в ОРИТ, минуя приемное отделение, еще 7 — в ОРИТ через приемное отделение, а 2 — в ОРИТ были переведены из терапевтического отделения.
В 17 случаях пациенты госпитализированы на 7–10 сутки от начала заболевания, причем все они обращались за амбулаторной медицинской помощью, вызывая врача на дом, или посещали поликлинику. Только трое были госпитализированы врачом поликлиники. Оценка оказания медицинской помощи на амбулаторном этапе из-за отсутствия информации на этапе поликлиники или скорой помощи была невозможна.
При оценке тяжести пневмонии по шкале CURB-65 был исключен 1 случай в связи с кратковременностью пребывания — менее 30 мин. В 16 случаях сумма баллов составила 3–4 и более, что требовало госпитализации в ОРИТ, у 3 — ВП была нетяжелой (рис. 4).
При анализе по шкале PORT исключены 6 случаев, в том числе 1 — в связи с кратковременным пребыванием, а 5 — из-за отсутствия показателей pH, pO2. Из 14 оставшихся у 8 был V класс по шкале, что свидетельствовало о тяжести ВП и необходимости госпитализации в ОРИТ (рис. 3).
Во всех случаях АБТ была начата немедленно и преимущественно парентерально. При этом монотерапия у половины с использованием ампициллина (5 наблюдений), цефалоспоринов — у 3, пефлоксацина — у 1, левофлоксацина — у 1, комбинированная терапия проведена у 10 больных, в том числе у 4 в сочетании с ципрофлоксацином, в 4 — с метронидазолом, в 2 — амоксициллин/клавулановая кислота с ципрофлоксацином. Смена АБТ осуществлялась на 3–5 сутки, в основном, на меропенем.
Кроме АМП при лечении больных применялась оксигенотерапия — у 15 больных, небулайзерная терапия — у 12 и 7 — находились на искусственной вентиляции легких (ИВЛ). Таким образом, ВП как основное заболевание, приведшее к смерти, преимущественно встречается у мужчин трудоспособного возраста, имеющих коморбидную патологию. Анализ ВП у пациентов 2-й группы: пневмония как осложнение у больных с ХОБЛ (1-я подгруппа). В 1-й подгруппе ВП выявлялась преимущественно у мужчин — 13 пациентов (65%). Чаще заболевание встречалось у больных в возрасте 60–74 лет, что составило 55%, реже в диапазоне 75–90, 45–69 и менее 45 лет, соответственно в 30%, 10% и 5%. При этом у большинства умерших — 13 (65%) поражение легких было двусторонним, чаще выявлялось в нижних долях — 12 (60%), носило билобарный или очагово-сливной характер соответственно в 4 (20%) и 10 (50%) наблюдений. Все пациенты также имели коморбидную патологию (табл. 5).
.gif)
Только 10 пациентов были госпитализированы в ОРИТ, минуя приемное отделение, еще 7 больных — в ОРИТ через приемное отделение, а 1 — был переведен в ОРИТ из терапевтического отделения, 2 пациента умерли в профильном отделении.
В 17 случаях пациенты госпитализированы на 7–10 сутки от начала заболевания, причем все они обращались за амбулаторной медицинской помощью, вызывая врача на дом, или посещали поликлинику. Только шесть больных были госпитализированы врачом поликлиники. Оценка оказания медицинской помощи на амбулаторном этапе из-за отсутствия информации на этапе поликлиники или скорой помощи была невозможна.
При оценке тяжести пневмонии по шкале CURB-65 был исключен 1 случай, в связи с кратковременностью пребывания. В 17 случаях сумма баллов составила 3–4 и более, что требовало госпитализации в ОРИТ, у 2 пациентов ВП была нетяжелой (рис. 5).
.gif)
При анализе по шкале PORT исключены 4 случая летальных исходов из-за отсутствия показателей pH, pO2. Из 16 оставшихся у 8 был V класс по шкале, что свидетельствовало о тяжести ВП и необходимости госпитализации в ОРИТ.
Во всех случаях АБТ была начата немедленно и преимущественно парентерально. При этом терапия одним антибиотиком проводилась в 4 случаях (ампициллин — 2 пациента, цефазолин — 1, пефлоксацин — 1), а комбинированная терапия была проведена у 14 больных (ампициллин + ципрофлоксацин — 4,
цефазолин + метронидазол — 2, амоксициллин + клавулоновая кислота + ципрофлоксацин — 4, цефазолин + левофлоксацин — 2, ципрофлоксацин + меронем — 2).
Кроме АМП при лечении больных применялась оксигенотерапия — у 16 больных, небулайзерная терапия — у 14 и 5 — находились на ИВЛ. Следует отметить, что чаще пневмонией при ХОБЛ болеют мужчины — 13 (65%), в возрасте от 60 лет — 17 (85%), имеющих коморбидную патологию. Пневмония при ХОБЛ характеризуется более тяжелым течением, а ведение пациентов этой группы больше соответствует клиническим рекомендациям.
Анализ ВП у пациентов 2-й группы: пневмония как осложнение при цереброваскулярных заболеваниях (ЦВЗ) (2-я подгруппа).
В структуре ЦВЗ имели место инфаркты головного мозга — 10 (50%), кисты головного мозга 8 (40%), последствия острого нарушения мозгового кровообращения (ОНМК) — 4 (20%), дисциркуляторная энцефалопатия — 1 (5%), кровоизлияние — 1 (5%).
Во 2-й подгруппе ВП выявлялась преимущественно у женщин — в 14 (70%). Чаще заболевание встречалось у больных в возрасте 75–90 лет, что составило 45%, реже в диапазоне 60–74, 45–60, менее 45 лет, старше 90, соответственно в 35%, 10%, 5% и 5%. При этом у большинства умерших — 13 (65%) поражение легких было двусторонним, чаще выявлялось в нижних долях — 13 (65%), носило билобарный или очагово-сливной характер, соответственно в 3 (15%) и 9 (45%) наблюдений.
Все пациенты также имели коморбидную патологию (табл. 6).
Только 14 пациентов были госпитализированы в ОРИТ, минуя приемное отделение, еще 4 — в ОРИТ через приемное отделение, а 1 — в ОРИТ был переведен из терапевтического отделения, 1 умер в профильном отделении. В 17 случаях пациенты госпитализированы на 3–5 сутки от начала заболевания, причем 1/3 обращалась за амбулаторной медицинской помощью — вызывали врача на дом или посещали поликлинику. Только четверо из них были госпитализированы врачом поликлиники. Оценка оказания медицинской помощи на амбулаторном этапе из-за отсутствия информации на этапе поликлиники или скорой помощи была невозможна.
При оценке тяжести пневмонии по шкале CURB-65 был исключен 1 случай, в связи с кратковременностью пребывания. В 18 случаях сумма баллов составила 3–4 и более, что требовало госпитализации в ОРИТ, у 2 — ВП была нетяжелой (рис. 6).
.gif)
При анализе по шкале PORT исключены 12 случаев летальных исходов из-за отсутствия показателей pH, pO2. Из 8 оставшихся у 5 был V класс по шкале, что свидетельствовало о тяжести ВП и необходимости госпитализации в ОРИТ (рис. 7).
Во всех случаях АБТ была начата немедленно и преимущественно парентерально. При этом монотерапия в 4 случаях, из них у половины с использованием ампициллина, цефалоспоринов — у 2, комбинированная терапия проведена у 16 больных, в том числе у 8 в сочетании с ципрофлоксацином, у 5 — с метронидазолом, у 2 — амоксициллин/клавулановая кислота, меронем — 1. Смена АБТ на 3–5 сутки преимущественно на цефабол, только 1 случае — смена на меропенем. В 1 случае необоснованный перерыв в АБТ (ампициллин) на 7 дней, с последующим повторным назначением ципрофлоксацина и метронидазола.
Окончание статьи читайте в следующем номере
Литература
- Навашин С. М., Чучалин А. Г., Белоусов Ю. Б. Антибактериальная терапия пневмоний у взрослых // Клин. фармакол. терапия. 1999; 8 (1): 41–50.
- Чучалин А. Г., Синопальников А. И., Яковлев С. В. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике // Пособие для врачей. Смоленск, 2003. 53 с.
- Никонов В. В., Нудьга А. Н. Особенности патогенеза и лечения тяжелого течения пневмоний // Украинский терапевтический журнал. 1999. 1 (1). С. 61–67.
- American Thoracic Society. Guidelines for the management of adults with community — acquired pneumonia. Diagnosis, assessment of severity, antimicrobial therapy, and prevention // Am J Respir Crit Care Med. 2001; 163: 1730–1754.
- Fine M. J., Auble T. E., Yealy D. M. A prediction rule to identify low-risk patient with community–acquired pneumonia // N Engl J Med. 1997; 336: 243–250.
- Авдеев С. Н., Чучалин А. Г. Тяжелая внебольничная пневмония // Русский медицинский журнал. 2001. Т. 9. № 5. С. 177–181.
- Авдеев С. Н., Чучалин А. Г. Применение шкал оценки тяжести в интенсивной терапии и пульмонологии // Пульмонология. 2001. № 1. С. 77–86.
- Fein A., Grossman R., Ost D., Farber B. Daignosis and management of pneumonia and other respiratory infections // Professional Communications, Inc. 1999: 288 p.
- British Thoracic Society. Guidelines for the management of community-acquired pneumonia in adults — 2004 update.
А. Л. Вёрткин, доктор медицинских наук, профессор
Ж. М. Оралбекова, кандидат медицинских наук
А. С. Скотников1, кандидат медицинских наук
ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
1 Контактная информация: skotnikov.as@mail.ru
Источник
