Причинами затяжного течения пневмонии является

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
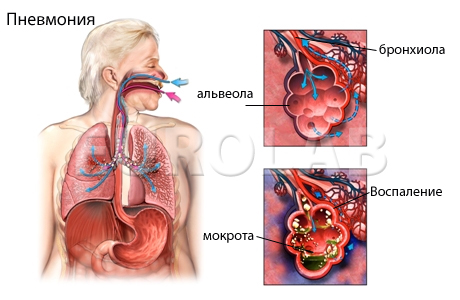
Затяжная пневмония – это воспалительный процесс в легких, начинавшийся остро, но разрешившийся в течение срока более 4 недель. В отличие от хронической пневмонии, затяжная пневмония обязательно заканчивается выздоровлением.
Патогенез затяжной пневмонии. Ведущая роль принадлежит нарушениям в системе местной бронхопульмональной защиты и реактивности организма: снижению функции Т- и В-лимфоцитов, уменьшению синтеза IgA в бронхопульмональной системе, подавлению системы комплемента, угнетению фагоцитоза, нарушению функций альвеолярных макрофагов, что снижает противоинфекционную защиту макроорганизма и способствует затяжному течению. Определенную роль играет нарушение глюкокортикоидной функции надпочечников.
Диагностические критерии затяжной пневмонии:
- пневмония, продолжающаяся более 4 недель;
- рентгенологически очаговая и перибронхиальная инфильтрация сегментарной локализации, не исчезающая в течение 4 недель;
- локальный сегментарный бронхит, определяющийся при бронхоскопии;
- сохранение лабораторных признаков воспалительного процесса: лейкоцитоза, повышенной СОЭ, увеличенного уровня в крови сиаловых кислот, фибрина, серомукоида;
- иммунологические нарушения – повышение содержания в крови IgA и снижение – IgM, C4, С3- и С9-компонентов и общей гемолитической активности комплемента, увеличение активности Т-лимфоцитов-супрессоров, снижение – Т-лимфоцитов-хелперов и киллеров;
- в отличие от хронической пневмонии – обязательное выздоровление (клиническое, рентгенологическое и лабораторное), сроки индивидуальны (до 3 мес по Хегглину, по другим данным – до года и дольше).
Лечение затяжной пневмонии
Затяжная пневмония – это пневмония, при которой разрешение остро начавшегося воспалительного процесса в легком происходит не в обычные сроки, а совершается медленно, в течение 4 недель и более, но, как правило, заканчивается выздоровлением. Острая пневмония приблизительно в 30% случаев принимает затяжное течение.
Приступая к лечению больного острой пневмонией, надо помнить, что развитию затяжной пневмонии способствуют следующие факторы:
- несвоевременное и неправильное лечение острой пневмонии;
- преждевременное окончание лечения и выписка больного острой пневмонией;
- недостаточный объем реабилитационных мероприятий;
- курение и злоупотребление алкоголем;
- выраженный хронический обструктивный бронхит;
- нарушение носового дыхания и частые рецидивы носоглоточной инфекции;
- сопутствующие заболевания, ослабляющие реактивность организма (сахарный диабет и др.);
- суперинфицирование;
- пожилой возраст больного.
Лечебная программа при затяжной пневмонии в целом аналогична программе, изложенной в “Лечение острой пневмонии”. Однако следует учесть некоторые особенности терапии при затяжной пневмонии:
- необходимо своевременно выявить приведенные выше факторы, способствующие развитию затяжного течения пневмонии, и устранить их (это прежде всего тщательная санация полости рта, носоглотки. устранение других очагов инфекции, прекращение курения, приема алкоголя);
- необходимо тщательно проанализировать методику и результаты предыдущей антибактериальной терапии и решить вопрос о необходимости ее продолжения в случае сохранения выраженной инфильтрации легочной ткани и симптомов интоксикации, но при этом антибактериальная терапия назначается с учетом результатов обязательного бактериологического исследования мокроты;
- обратить особое внимание на восстановление дренажной функции бронхов и организовать рациональное применение отхаркивающих средств, позиционного дренажа, бронходилататоров, массажа трудной клетки; в ряде случаев может возникнуть необходимость выполнения фибробронхоскопии и фибробронхоскопической санации при наличии симптомов стойкого хронического гнойного бронхита;
- широко использовать физиотерапевтическое лечение, ЛФК, дыхательную гимнастику, массаж, иглорефлексотерапию;
- следует тщательно исследовать систему иммунитета, оценить факторы неспецифической защиты и с учетом полученных результатов произвести иммунокоррекцию.
В. П. Сильвестров (1986) предлагает следующую программу исследования системного и местного иммунитета при затяжной пневмонии:
- Т-система
- Суммарное содержание Т-лимфоцитов (Е-РОК).
- Оценка регуляторного звена Т-системы:
- супрессорная активность: Т-клетки, теофиллин чувствительные РОК, конканавалин Α-индуцированные супрессоры, короткоживущие супрессоры;
- хелперная активность: Тμ-клетки, пролиферативный ответ на фитогемагглютинин, интерлейкин-2.
- Оценка эффективного звена Т-системы:
- естественная цитотоксичность;
- антителозависимая цитотоксичность.
- В-система
- Суммарное содержание В-лимфоцитов (ЕАС-РОК).
- Функциональная активность В-лифоцитов (пролиферативный ответ на митоген лаконоса и липополисахарида).
- Содержание иммуноглобулинов IgA, IgG, IgM, IgE.
- Местные факторы защиты (изучаются в бронхиальном секрете)
- Система местного иммунитета:
- определение суммарного содержания Т- и В-лимфоцитов;
- определение естественной и антителозависимой цитотоксичности;
- определение секреторных иммуноглобулинов;
- определение ферментов метаболизма ксенобиотиков (цитохрома-450, глутатион-8-трансферазы и эпоксидгидратазы) лимфоцитов.
- Альвеолярные макрофаги
- определение функциональной способности альвеолярных макрофагов;
- определение ферментов метаболизма ксенобиотиков и лизосомальных ферментов альвеолярных макрофагов.
- Система местного иммунитета:
Разумеется, полное иммунологическое обследование по представленной программе возможно далеко не в каждом лечебном учреждении, но больных с затяжной пневмонией надо обследовать в иммунологическом плане как можно полнее, потому что практически все они имеют вторичный иммунодефицит и его необходимо корригировать с учетом результатов иммунологического исследования.
При лечении больных затяжной пневмонией следует:
- шире использовать такие методы иммунокорригирующего воздействия, как лазерное и ультрафиолетовое облучение крови;
- использовать методы стимуляции надпочечников (ДКВ на область надпочечников, лечение этимизолом, глицирамом);
- в плане комплексной терапии обязательно предусмотреть санаторно-курортное лечение, при отсутствии такой возможности следует в полном объеме использовать программу реабилитации в отделениях реабилитации поликлиник, больниц или санаториях-профилакториях по месту жительства;
- срок диспансерного наблюдения для больных затяжной пневмонией увеличивать до 1 года, иногда и дольше (т.е. до полного выздоровления).
- Пневмония – Лечебный режим и питание
- Антибактериальные препараты для лечения пневмонии
- Патогенетическое лечение пневмонии
- Симптоматическое лечение пневмонии
- Борьба с осложнениями острой пневмонии
- Физиотерапия, ЛФК, дыхательная гимнастика при пневмонии
- Санаторно-курортное лечение и реабилитация при пневмонии
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Какие анализы необходимы?
Источник
Затяжная пневмония — остро начавшийся воспалительный процесс в легких, который разрешился за 4 недели и более. Затяжная пневмония, в отличие от того же заболевания в хронической форме, имеет выздоровление в исходе. Острая пневмония приблизительно в 30% случаев принимает затяжное течение.
- Патогенез
- Диагностические критерии затяжной пневмонии
- Лечение
- Глицирам
Патогенез
Основная роль в патогенезе отводится нарушениям в системе местной бронхопульмональной защиты и реактивности организма. Снижается функция В- и Т-лимфоцитов, подавляется система комплемента, уменьшается в бронхопульмональной системе синтез IgA, нарушается функция альвеолярных макрофагов, угнетается фагоцитоз. Эти факторы снижают защиту организма человека от инфекции, развивается затяжное течение болезни. Также в патогенезе важно нарушение глюкокортикоидной функции надпочечников.
Диагностические критерии затяжной пневмонии
Рентгенограмма обнаруживает перибронхиальную и очаговую инфильтрацию сегментарного расположения, которая не пропадает на протяжении 28 дней. Пневмония длится от 4 недель. Бронхоскопия выявляет локальный сегментарный бронхит. Сохраняются лабораторные проявления воспаления:
- СОЭ превышает норму
- лейкоцитоз
- превышение нормы фибрина
- увеличенный уровень сиаловых кислот
- превышение нормы серомукоида
Присутствуют иммунологические нарушения: в крови повышается количество IgA, а количество IgM, C4, С3- и С9-компонентов и общей гемолитической активности комплемента снижается. Снижается активность Т-лимфоцитов (киллеров и хелперов) и повышается активность Т-лимфоцитов-супрессоров, что также говорит об иммунологических нарушениях.
Выздоровление нужно подтвердить клинически (исчезновение патологических симптомов), лабораторными и рентгенологическими методами. Сроки выздоровления разные в каждом случае. По Хегглину выздоровление наступает в сроки до 3 месяцев, по другим данным человек может болеть затяжной пневмонией 12 месяцев и дольше.
Лечение
Приступая к терапии рассматриваемого заболевания, нужно учитывать, что некоторые факторы влияют на затяжное течение пневмонии:
- преждевременное окончание терапии и выписка пациента с острой формой пневмонии
- несвоевременное и неправильное лечение острой формы заболевания
- курение больного и злоупотребление алкоголем
- недостаточный объем реабилитационных мероприятий
- нарушение носового дыхания и частые рецидивы носоглоточной инфекции
- выраженный хронический обструктивный бронхит
- пожилой возраст пациента
- суперинфицирование
- сопутствующие болезни, которые ослабляют реактивность организма (сюда относится сахарный диабет)
Лечебная программа такая же, как и при острой форме болезни. Но такие особенности лечения затяжной пневмонии врачам всё же стоит учитывать:
- нужно вовремя обнаруживать факторы, которые затягивают заболевание, и ликвидировать их. Сюда относится в основном санация носоглотки, полости рта, прекращение курения, устранение других очагов инфекции, отказ от спиртных напитков
- рекомендуется тщательно проанализировать методику и результаты прошлого антибактериального лечения и решить, нужно ли продолжать ее, если сохраняется выраженная инфильтрация ткани легких и симптомы интоксикации. Но при этом лечение антибиотиками назначают, учитывая результаты бактериологического исследования мокроты, которое обязательно проводят всем больным
- особое внимание нужно обратить на восстановление дренажной функции бронхов. Следует назначить больному адекватную схему лечения отхаркивающими средствами, бронходилататорами, позиционным дренажом. Также для этого применяют массаж грудной клетки, а при симптомах стойкого хронического гнойного бронхита прибегают к фибробронхоскопии и фибробронхоскопической санации
- применяют часто физиотерапевтическую терапию, лечебную физкультуру, массаж, дыхательную гимнастику, иглорефлексотерапию
- нужно обратить внимание на систему иммунитета, провести исследования, оценив факторы неспецифической защиты. Учитывая полученные результаты, проводят коррекцию иммунитета больного
В. П. Сильвестров в 1986 году предложил программу исследования системного и местного иммунитета, которая включает три большие группы:
- Т-система
- В-система
- Местные факторы защиты
Первая группа исследований включает:
- оценку регуляторного звена Т-системы (хелперная активность и супрессорная активность)
- определение суммарного содержания Т-лимфоцитов
- оценку эффективного звена Т-системы (антителозависимая и естественная цитотоксичность)
Исследование В-системы включает:
- функциональную активность В-лифоцитов
- суммарное их содержание
- содержание иммуноглобулинов IgG, IgA, IgE, IgM
Местные факторы защиты (третья группа исследований по В. П. Сильвестрову) изучаются в бронхиальном секрете. Они включают систему местного иммунитета и альвеолярные макрофаги. Определяют суммарное содержание Т- и В-лимфоцитов, секреторные иммуноглобулины, функциональную способность альвеолярных макрофагов и т.д.
Не каждая больница может предоставить больному возможность пройти полное иммунологическое обследование по описанной выше развернутой программе. Но пациентов с затяжной формой пневмонии нужно исследовать касательно факторов, относящихся к иммунитету, поскольку подавляющее большинство их имеет вторичный иммунодефицит. Данное состояние нужно корригировать, а для этого важны результаты иммунологического исследования.
При лечении больных затяжной пневмонией рекомендуется:
- применять методы стимуляции надпочечников (лечение этимизолом, глицирамом, ДКВ на область надпочечников)
- активно применять методы иммунокорригирующего воздействия: ультрафиолетовое и лазерное облучение крови
- срок диспансерного наблюдения при затяжной пневмонии у больного должен составлять 1 год и дольше, пока человек не избавится от симптомов заболевания
- в составе комплексной терапии должно быть санаторно-курортное лечение, при отсутствии такой возможности следует в полном объеме использовать программу реабилитации в отделениях реабилитации поликлиник, больниц или санаториях-профилакториях по месту жительства
Глицирам
Препарат имеет умеренное противовоспалительное действие, оказывает стимулирующее влияние на кору надпочечников. Отхаркивающий эффект препарата выражен слабо. Его зачастую применяют для терапии легких форм бронхиальной астмы, при воспалении кожи и детских кожных заболеваниях. Дозу препарата для лечения затяжной пневмонии врач определяет индивидуально.
В инструкции указано, что взрослым нужно принимать препарат в количестве 1-2 таблетки (0,05-0,1 г) за пол часа до приема пищи, 2-4 раза в день. В тяжелых случаях прием от 3 до 6 раз в день по 0,1 г. Дети принимают глицерам в гранулированной форме. Препарат можно назначать детям в таблетированной форме (0/4-1/2-1 таблетку на прием в зависимости от возраста). Длительность лечения глицирамом строго индивидуальна и должна определяться вашим лечащим врачом. Курс может быть как 3-4 дня, так и 3-4 месяца. Противопоказаниями к приему глицерама являются нарушения функции печени и почек, а также органические поражения сердца.
Источник
Пневмония – воспалительное заболевание лёгких, которое возникает под воздействием различных возбудителей. Тяжелая пневмония развивается, когда воспаление лёгких вызывают бактериально-бактериальные, бактериально-вирусные и бактериально-микозные ассоциации микроорганизмов. Лечение тяжёлой пневмонии у взрослых требует особых подходов. Пациентов с тяжёлым воспалением лёгких госпитализируют в отделение реанимации и интенсивной терапии Юсуповской больницы.
В палаты централизовано подаётся кислород. Врачи-реаниматологи постоянно наблюдают за функционированием дыхательной и сердечно-сосудистой системы с помощью кардиомониторов, определяют уровень кислорода в крови. Всем пациентам проводят кислородотерапию. Пациентам с выраженной дыхательной недостаточностью выполняют искусственную вентиляцию лёгких с помощью стационарных и переносных аппаратов.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории.
Критерии тяжести течения пневмонии
Объективная оценка тяжести состояния пациента необходима для принятия решения о тактике ведения больного, его транспортировке, оптимальном месте проведения комплексной терапии. Различают 3 степени тяжести течения пневмонии. Лёгкое течение характеризуется невыраженными симптомами интоксикации, повышением температуры тела до невысоких цифр, отсутствием дыхательной недостаточности, нарушения гемодинамики и сопутствующей патологии. На рентгенограммах определяется легочная инфильтрация в пределах одного сегмента, в общем анализе крови отмечается увеличение количества лейкоцитов до 9,0-10,0 ×109/л.
Для средней степени тяжести течения воспаления лёгких характерны следующие признаки:
- повышение температуры тела до 38°С;
- умеренно выраженные симптомы интоксикации;
- наличие легочного инфильтрата в пределах 1-2 сегментов;
- частота дыхательных движений до 22 в минуту;
- увеличение частоты сердечных сокращений до 100 ударов в минуту;
- отсутствие осложнений.
Пневмония тяжелого течения проявляется выраженными симптомами интоксикации, тяжёлым общим состоянием пациента. Температура тела повышается до 38,0°С, имеют место признаки дыхательной недостаточности II- III степени. Отмечаются нарушения гемодинамики: артериальное давление ниже 90/60 мм рт. ст., частота сердечных сокращений более 100 уд/мин. У пациентов развивается септический шок, возникает потребность в применении вазопрессоров.
В клиническом анализе крови определяется снижение количества лейкоцитов менее 4,0 ×109 /л или лейкоцитоз 20,0 ×109/л с количеством незрелых нейтрофилов более 10%. На рентгенограммах видна многодолевая двусторонняя пневмоническая инфильтрация. Патологический процесс быстро прогрессирует – зона инфильтрации за 48 часов наблюдения увеличивается на 50%.
Развиваются следующие осложнения пневмонии: абсцессы, экссудативный плеврит, синдром диссеминированного внутрисосудистого свёртывания, сепсис, недостаточность других органов и систем. У пациентов нарушается сознание, происходит обострение сопутствующих заболеваний.
Причины тяжёлой пневмонии
Большинство тяжёлых пневмоний вызывает пневмококк и гемофильная палочка. Тяжёлое воспаление лёгких развивается при инфицировании дыхательных путей легионеллами, золотистым стафилококком, грамотрицательными бактериями, клебсиеллой. В зимнее время преобладают тяжёлые вирусные пневмонии. Довольно часто тяжело протекает воспаление лёгких, вызванное микоплазмами и хламидиями. Особое значение в происхождении тяжёлых пневмоний отводится устойчивым к антибиотикам штаммам бактерий.
Факторами риска для развития устойчивости пневмококков к антибиотикам являются:
- возраст пациентов менее 7 лет и более 60 лет;
- предшествующая антибиотикотерапия,
- наличие сопутствующих заболеваний;
- пребывание в домах ухода.
Более устойчивой к действию антибиотиков является синегнойная палочка.
Лечение тяжёлой пневмонии
Неадекватный выбор антибиотиков является независимым фактором риска неблагоприятного исхода тяжелых пневмоний. Врачи Юсуповской больницы для лечения тяжёлого воспаления лёгких применяют антибактериальные препараты, соответствующие следующим требованиям:
- широкий спектр противомикробной активности;
- способность вызывать гибель микроорганизмов;
- устойчивость к β-лактамазам;
- невысокий уровень невосприимчивости микроорганизмов;
- простота дозирования и применения;
- хорошее проникновение в легочную ткань;
- поддержание бактерицидных концентраций в течение всего интервала между введениями;
- хорошая переносимость;
- отсутствие токсичности.
Для лечения тяжёлой пневмонии применяют следующие антибиотики первого ряда: цефепим, клион или линкомицин, ванкомицин или рифампицин. В качестве альтернативных препаратов используют тикарциллин клавуланат или пиперациллин тазобактам. Препаратами резерва являются имипенем, фторхинолоны, меропенем.
Лечение острой дыхательной недостаточности, являющейся осложнением тяжёлой пневмонии, проводят в отделении реанимации и интенсивной терапии. При декомпенсированной форме дыхательной недостаточности кислород увлажняют и подают через носовые катетеры. В случае выраженной обструкции дыхательных путей, ателектазе лёгких пациентам выполняют лечебную бронхоскопию.
Клиническими показаниями к переводу пациентов с тяжёлой пневмонией на искусственную вентиляцию лёгких являются:
- возбуждение или потеря сознания;
- изменение величины зрачков;
- нарастающий цианоз;
- выраженная одышка (более 35 дыханий в минуту);
- активное участие в дыхании вспомогательной мускулатуры со сниженной вентиляцией.
Одна из сложных проблем является вентиляция пациента с асимметричным поражением лёгких. Для уменьшения риска развития баротравмы врачи Юсуповской больницы используют алмитрин. Периодически пациенту придают положения на здоровом боку.
При развитии у пациентов с тяжёлой пневмонией инфекционно-токсического шока врачи отделения реанимации и интенсивной терапии вводят назначают инфузии инотропных препаратов (допамина, добутамина, норадреналина или их комбинации), преднизолона или других кортикостероидов), проводят коррекцию метаболического ацидоза (сдвига кислотно-щелочного равновесия в кислую сторону).
Для предотвращения массивного распада микроорганизмов, высвобождения эндотоксинов и усугубления шока в начальном периоде лечения ограничивают антибиотики. При наличии сепсиса проводят антибактериальную терапию клавоцином, цефалоспоринами III—IV поколений в сочетании с аминогликозидами, имипенемом или меропенемом.
Наряду с синтетическими коллоидами вводят внутривенно капельно 25% раствор альбумина. Гепарином или низкомолекулярными гепаринами проводят коррекцию микроциркуляторных нарушений. Для подавления действия протеолитических ферментов внутривенно капельно вводят трасилол или контрикал. Повышает сократительную способность миокарда 0,05% раствор строфантина, допамин.
Позвоните по телефону Юсуповской больницы и вас запишут на прием к терапевту. Пациентов с тяжёлой пневмонией госпитализируют в отделение реанимации и интенсивной терапии круглосуточно 7 дней в неделю. Врачи-реаниматологи Юсуповской больницы применяют инновационные схемы лечения, используют новые наиболее эффективные препараты и методики лечения.
Источник
