Причина гиперурикемии при первичной подагре
Термин гиперурикемия означает увеличение значений мочевой кислоты в крови выше нормы.
Пациент считается гиперурикемическим, у которого после 5 дней соответствующей диеты с низким содержанием пуринов и без приема лекарств, влияющих на повышение кислотности, значения в крови превышают:
7 мг / дл, у мужчин;
6,5 мг / дл, у женщин.
Если значения в крови превышают 9 мг / дл, вам необходимо начать лекарственную терапию. Подагра является следствием хронической гиперурикемии.
Гиперурикемия классифицируется как:
- первичная: когда это наследственное заболевание и, следовательно, с генетическими характеристиками;
- вторичная: когда это заболевание является следствием других патологий или вызвано приемом, или злоупотреблением определенных медикаментов.
Гиперурикемия преимущественно влияет на мужской пол в возрастной группе от 30 до 50 лет.
Гиперурикемия: каковы причины и факторы риска
Одной из основных причин гиперурикемии является избыточное введение пуринов или азотистых веществ, которые образуют нашу ДНК. Они могут быть произведены метаболизмом нашего организма или получены из некоторых продуктов питания. Их катаболизм происходит из мочевой кислоты, которая, как правило, в избытке, сохраняется на уровне плазмы.
Другая причина увеличения мочевой кислоты в крови связана с ее уменьшением выведения через почки. Также некоторые патологии могут определять увеличение мочевой кислоты в крови. Вот некоторые примеры:
- некоторые формы рака также обусловлены применением антибластических препаратов;
- химиотерапия;
- псориаз;
- болезнь накопления гликогена типа 1;
- заболевание почек, которое явно уменьшает выведение мочевой кислоты из мочи;
- диета, богатая пуринами. В число продуктов богатых пуринами входят анчоусы, сардины, мидии, скумбрия, колбасы, печень, мясо и дичь;
- злоупотребление алкогольными напитками;
- сахарный диабет.
Симптомы гиперурикемии
Избыток мочевой кислоты в крови вызывает ее осаждение в суставах, а также в соединительных тканях в виде кристаллов. В этом случае мы отождествляем патологию также с подагрой. Кристаллы также могут накапливаться в почках, образуя почечные камни.
Наиболее частые симптомы, с которыми возникает гиперурикемия:
- суставные боли;
- зуд;
- опухшие и красные суставы;
- почечная колика и клиническая картина почечной недостаточности;
- высокое кровяное давление.
Диагностика гиперурикемии
Гиперурикемия часто диагностируется во время контрольных анализов крови или когда пациент испытывает вышеуказанные симптомы.
Полезен во время визита поиск признаков артрита с наличием покраснения, отека и болей в суставе. Приступы гиперурикемии / подагры обычно поражают большой палец ноги.
Лечение гиперурикемии
Медицинское лечение больного с гиперурикемией включает в себя:
- использование противовоспалительных препаратов;
- Колхицин;
- приостановка лекарств, которые могут вызвать или увеличить гиперурикемию, таких как аспирин и производные, кортизон, диуретики;
- использование лекарств, которые могут снизить выработку мочевой кислоты, таких как аллопуринол, или лекарств, способствующих его выведению, таких как пробенецид.
- Пациент должен резко сократить употребление продуктов, богатых пурином, сократить потребление алкоголя и увеличить потребление воды.
Статьи носят информативный характер и не отменяют консультацию специалиста!
Если вы хотите видеть в ленте свежие публикации канала Саквояж знаний – жмите “понравилось” и подписывайтесь на канал!
Источник
Гиперурикемия является одним из важнейших патогенетических механизмов и проявлений подагры. Поэтому ее коррекция считается неотъемлемой составляющей успеха в лечении подагры.
Основная цель антигиперурикемической терапии – достижение сывороточного уровня мочевой кислоты менее 360 мкмоль/л. Это позволяет снизить накопление уратов, размер тофусов и, как следствие, частоту приступов подагры.
Препаратами первой линии по-прежнему остаются ингибиторы ксантиноксидазы. Наиболее широко применяемым препаратом данной группы является аллопуринол. Однако его использование может быть ограничено по ряду причин. Альтернативой может стать фебуксостат. В статье рассмотрены преимущества фебуксостата, представлены данные его эффективности и безопасности.

Таблица 1. Обзор основных положений по ведению больных подагрой

Таблица 2. Основные уратснижающие препараты, применяемые при подагре

Таблица 3. Основные исследования по уратснижающей терапии с применением фебуксостата у пациентов с подагрой
Последние годы отмечается повышенный интерес к изучению подагры. В первую очередь это обусловлено высокой медико-социальной значимостью заболевания. Подагра считается наиболее частой причиной развития артрита [1]. Число больных увеличивается из года в год [2], особенно в развитых странах. Так, согласно эпидемиологическим исследованиям, проведенным в Великобритании [3–5], с 1975 по 1993 г. распространенность подагры возросла с 2,6 до 9,5 случая на 1000 населения.
Подагра – системное тофусное заболевание, характеризующееся отложением кристаллов моноурата натрия в разных органах и тканях, а также развивающимся в связи с этим воспалением у лиц с гиперурикемией, обусловленной внешнесредовыми и/или генетическими факторами [6, 7]. Мочевая кислота является конечным продуктом пуринового обмена. Она образуется в результате цепочки превращений: гипоксантин – ксантин – мочевая кислота.
Накопление кристаллов мочевой кислоты приводит к клиническому дебюту болезни – острому подагрическому приступу. Это происходит тогда, когда кристаллы уратов осаждаются в синовиальной жидкости.
В синовиальной жидкости кристаллы фагоцитируются нейтрофилами, вследствие чего активируются содержащие NALP3 (криопирин) инфламмасомы [8] и во внеклеточную среду высвобождается интерлейкин 1-бета. В результате развивается воспалительный процесс, для которого характерны сильная боль, покраснение, гипертермия и припухлость [9].
В связи с тем что гиперурикемия – один из важнейших патогенетических механизмов и проявлений подагры, ее коррекция считается неотъемлемой составляющей успеха в лечении подагры [7, 10].
Антигиперурикемическая (уратснижающая) терапия проводится с целью достижения целевого сывороточного уровня мочевой кислоты менее 360 мкмоль/л (для больных тяжелой тофусной подагрой – менее 300 мкмоль/л). Благодаря этому уменьшаются накопление уратов, размер тофусов и, как следствие, сокращается частота приступов подагры [7].
Эффект уратснижающей терапии очевиден в отношении лабораторных параметров, но не в отношении клинических показателей. Последние сложнее поддаются оценке. Согласно результатам одного из последних крупных обзоров, посвященных терапии подагры, уратснижающая терапия уменьшает риск развития острого подагрического артрита с достаточной степенью доказательности только через год от ее начала и не влияет на риск развития приступов подагры в первые шесть месяцев (табл. 1) [11–21]. В значительной степени это объясняется тем, что снижение уровня мочевой кислоты после приступа может происходить самостоятельно, а применение уратснижающих препаратов способно активировать выход кристаллов мочевой кислоты из депо с последующим обострением.
Длительный прием антигиперурикемических препаратов связан с риском развития нежелательных реакций (НР) и, следовательно, дополнительными расходами на лечение. Поэтому при рецидивирующих приступах эксперты Американского колледжа терапевтов [22] рекомендуют назначать уратснижающую терапию с осторожностью.
Тем не менее в большинстве рекомендаций указывается, что уратснижающая терапия относится к важным методам лечения [7, 10, 23]. Таковая является обязательной при упорном рецидивирующем течении заболевания, особенно при тофусной форме, поскольку может эффективно и радикально изменить прогноз даже в самых тяжелых случаях [24].
В настоящее время существует несколько антигиперурикемических препаратов (по данным Государственного реестра лекарственных средств) (табл. 2). Однако на российском фармацевтическом рынке пока не представлены урикозурические препараты, повышающие выведение мочевой кислоты почками, и препараты уриказы (уратоксидазы), катализирующие процесс окисления мочевой кислоты до аллантоина. Несомненно, это ограничивает возможности применения персонифицированного подхода к лечению.
Препаратами первой линии при подагре по-прежнему остаются ингибиторы ксантиноксидазы вследствие высокой эффективности, способности полностью контролировать течение заболевания, улучшать качество жизни пациентов, относительно доступной стоимости [7, 10, 24, 25].
Наиболее широко применяемым препаратом данной группы является аллопуринол. Опыт его использования при подагре насчитывает несколько десятилетий (зарегистрирован в 1966 г. в США) [26].
Однако применение аллопуринола может быть ограничено по ряду причин: низкий процент достижения целевого уровня мочевой кислоты в сыворотке при назначении малых доз, высокий риск неэффективности при клинически значимом уменьшении скорости клубочковой фильтрации, низкая приверженность терапии [24, 27–29]. Приблизительно 5% пациентов не переносят аллопуринол [30]. Кроме того, такая терапия ассоциируется с риском развития редких, тяжелых и потенциально опасных для жизни НР, в частности синдрома гиперчувствительности к аллопуринолу с летальностью до 25% [31]. Особенно высок риск развития тяжелых НР у пациентов с нарушением функции почек [32]. Немаловажную роль в этом играет стартовая доза препарата [33].
В связи со сказанным выше особого внимания заслуживает препарат фебуксостат – cелективный ингибитор ксантиноксидазы (в России зарегистрирован под двумя торговыми марками – Аденурик [34] (компания «Берлин-Хеми/А. Менарини», Германия) и Азурикс [35] (АО «Фармацевтическое предприятие „Оболенское“»)).
Фебуксостат – производное 2-арилтиазола. Это сильный селективный непуриновый ингибитор ксантиноксидазы. Селективное ингибирование ксантиноксидазы (как окисленной, так и восстановленной формы) приводит к снижению концентрации мочевой кислоты в сыворотке крови.
Фебуксостат был произведен японской фармацевтической компанией Teijin в 1996 г. [38], зарегистрирован в Евросоюзе в 2008 г. [39], в США – в 2009 г. [40], в Российской Федерации – в 2016 г. [41].
По фармакодинамическим характеристикам фебуксостат существенно отличается от аллопуринола [36, 37]. Он подавляет две формы ксантиноксидазы, и это действие более стойкое и сильное, в том числе за счет образования высокоаффинных связей. Препарат обладает высокой селективностью – в терапевтических концентрациях не ингибирует другие ферменты, участвующие в метаболизме пуринов или пиримидинов. Речь, в частности, идет о гуаниндезаминазе, гипоксантингуанинфосфорибозилтрансферазе, оротат-фосфорибозилтрансферазе, оротидин-монофосфатдекарбоксилазе или пурин-нуклеозидфосфорилазе.
При подагре препарат назначается перорально в дозе 80 мг/сут, при необходимости она может быть увеличена до 120 мг/сут.
Высокая эффективность фебуксостата доказана в рандомизированных клинических исследованиях (РКИ) и открытых наблюдениях. Результаты четырех больших исследований продемонстрировали его эффективность при подагре – РКИ FACT [16], РКИ APEX [17], открытое исследование EXCEL – продленная фаза исследований FACT и APEX [18], РКИ CONFIRMS [19]. Описание исследований и их результаты представлены в табл. 3. Во всех исследованиях фебуксостат в стандартной дозе 80 мг по эффективности был сопоставим или превосходил аллопуринол в дозе 300 мг. Частота НР и серьезных НР на фоне такой терапии была одинаковой.
Аналогичный результат получен в 2014 г. в РКИ продолжительностью 28 недель. В исследовании сравнивали эффективность, а также безопасность фебуксостата и аллопуринола у пациентов с гиперурикемией и подагрой [42].
Результаты постмаркетинговых исследований подтвердили результаты РКИ. Наблюдение за 374 пожилыми пациентами (старше 65 лет) с гиперурикемией свидетельствовало, что фебуксостат в стандартных дозах снижает уровень мочевой кислоты лучше, чем аллопуринол [43].
Согласно результатам многоцентрового исследования, проведенного в Германии (включало 5592 пациентов с подагрой), лечение фебуксостатом в течение четырех недель способствовало достоверному уменьшению уровня мочевой кислоты. Кроме того, 67% пациентов достигли целевых значений показателя [44]. Препарат хорошо переносился как в дозе 80 мг, так и в дозе 120 мг.
В отечественной литературе описаны случаи успешного лечения фебуксостатом тяжелых пациентов при неэффективности других методов терапии [24].
Специалисты Национального института здравоохранения и клинического совершенствования Великобритании пришли к заключению, что фебуксостат имеет более высокое соотношение «цена/качество» по сравнению с аллопуринолом, поэтому рекомендовали фебуксостат в качестве препарата второй линии уратснижающей терапии [45].
Анализ данных о применении фебуксостата в клинической практике позволил выявить потенциальные проблемы такой терапии. Так, 15 ноября 2017 г. было опубликовано предупреждение Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США о небезопасности такой терапии у пациентов с высоким риском развития сердечно-сосудистых событий (в анамнезе инфаркт, инсульт, застойная сердечная недостаточность) [46, 47]. В то же время большинство клинических наблюдений свидетельствуют о благоприятном профиле безопасности фебуксостата. Даже обсуждается возможность применения высоких доз [48].
В заключение необходимо отметить, что фебуксостат, несомненно, эффективен в качестве уратснижающего средства как в краткосрочной, так и в долгосрочной перспективе. По эффективности он превосходит аллопуринол в стандартной дозе. При длительном использовании фебуксостат оказывает влияние на тофусы и частоту обострений подагрического артрита.
При умеренной почечной недостаточности коррекции дозы фебуксостата не требуется. Это обусловливает возможность его применения у значительной части пациентов с подагрой [30].
Источник
Самым частым нарушением обмена пуринов является повышенное образование мочевой кислоты с развитием гиперурикемии. Особенностью является то, что растворимость солей мочевой кислоты (уратов) в плазме крови невелика и при превышении порога растворимости в плазме (около 0,7 ммоль/л) они кристаллизуются в периферических зонах с пониженной температурой.
В зависимости от длительности и тяжести гиперурикемия проявляется:
- Появление тофусов (греч. tophus – пористый камень, туф) – отложение уратных кристаллов в коже и подкожных слоях, в мелких суставах ног и рук, в сухожилиях, хрящах, костях и мышцах.
- Нефропатии в результате кристаллизации мочевой кислоты с поражением почечных канальцев и мочекаменная болезнь.
- Подагра – поражение мелких суставов.
Для диагностики нарушений используют определение концентрации мочевой кислоты в крови и моче.
Нарушения обмена пуринов
Подагра
Когда гиперурикемия принимает хронический характер, говорят о развитии подагры (греч. poclos – нога, agra – захват, дословно – “нога в капкане”).
В крови мочевая кислота находится в форме ее солей – уратов натрия. Из-за низкой растворимости ураты способны оседать в зонах с пониженной температурой, например, в мелких суставах стоп и пальцев ног. Накапливающиеся в межклеточном веществе ураты некоторое время фагоцитируются, но фагоциты не способны разрушить пуриновое кольцо. В результате это приводит к гибели самих фагоцитов, к выходу лизосомальных ферментов, активации свободнорадикального окисления и развитию острой воспалительной реакции – развивается подагрический артрит. В 50-75% случаев первым признаком заболевания является мучительная ночная боль в больших пальцах ног.
Длительное время подагру считали “болезнью гурманов”, однако затем внимание исследователей переместилось к наследственному изменению активности ферментов метаболизма пуринов:
- увеличение активности ФРДФ-синтетазы – приводит к избыточному синтезу пуринов,
- уменьшение активности гипоксантин-гуанин-фосфорибозил-трансферазы – из-за этого ФРДФ не используется для реутилизации пуриновых оснований, а участвует в первой реакции их синтеза. В результате возрастает количество разрушающихся пуринов и одновременно повышается их образование.
Оба ферментативных нарушения рецессивны и сцеплены с X-хромосомой. Подагрой страдает 0,3-1,7% взрослого населения земного шара, соотношение заболевших мужчин и женщин составляет 20 : 1.
Основы лечения
Диета – снижение поступления предшественников мочевой кислоты с пищей и уменьшение ее образования в организме. Для этого из рациона исключаются продукты, содержащих много пуриновых оснований – пиво, кофе, чай, шоколад, мясные продукты, печень, красное вино. Предпочтение отдается вегетарианской диете с количеством чистой воды не менее 2 л в сутки.

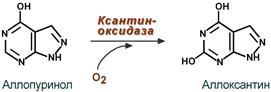
Реакция превращения аллопуринола
К лекарственным средствам лечения подагры относят аллопуринол, по структуре схожий с гипоксантином. Ксантиноксидаза окисляет аллопуринол в аллоксантин, и последний остается прочно связанным с активным центром фермента и ингибирует его. Фермент осуществляет, образно говоря, самоубийственный катализ. Как следствие, ксантин не превращается в мочевую кислоту, и поскольку гипоксантин и ксантин лучше растворимы в воде, то они более легко выводятся из организма с мочой.
Мочекаменная болезнь
Мочекаменная болезнь заключается в образовании солевых кристаллов (камней) разной природы в мочевыводящих путях. Непосредственно образование мочекислых камней составляет около 15% от всех случаев этой болезни. Мочекислые камни в мочевыводящих путях откладываются примерно у половины больных подагрой.
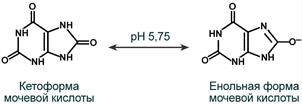
Две переходные формы мочевой кислоты при pH 5,75
Наиболее часто такие камни представлены в дистальных канальцах и собирательных трубочках. Причиной отложения кристаллов мочевой кислоты является гиперурикемия и повышенное выведение уратов натрия с мочой. Главным провоцирующим фактором кристаллизации является увеличение кислотности мочи. При понижении рН мочи ниже 5,75 ураты (енольная форма) переходят в менее растворимую кетоформу и кристаллизуются в почечных канальцах.
Закисление мочи (в норме 5,5-6,5) возникает по различным причинам. Это может быть избыточное питание мясопродуктами, содержащими большое количество нуклеиновых кислот, аминокислот и неорганических кислот, что делает такую пищу “кислой” и снижает рН мочи. Также кислотность мочи усиливается при ацидозах различного происхождения (Кислотно-основное состояние).
Кристаллы в почках могут иметь различную природу: 70-75% больных мочекаменной болезнью имеют камни щавелевой кислоты (оксалаты), 15% – мочевой кислоты, 10% – кальций-фосфатные, карбонатные, цистиновые камни. Самый большой почечный камень был извлечен 29.12.1952 из почки 80-летней женщины в Лондоне. Камень весил 6 кг 294 г.
Основы лечения
Так же, как при подагре, лечение сводится к беспуриновой диете и использованию аллопуринола. В дополнение рекомендуется растительная диета, приводящая к защелачиванию мочи, что увеличивает в моче долю более растворимой в воде енольной формы мочевой кислоты. Вместе с этим, уже имеющиеся кристаллы мочевой кислоты (а также кристаллы оксалатов) способны растворяться при подщелачивании мочи.
Лекарственное лечение непременно должно сопровождаться соблюдением беспуриновой диеты с большим количеством чистой воды, в противном случае неизбежно появление ксантиновых кристаллов в тканях и ксантиновых камней в почках.
Синдром Леша-Нихана
Болезнь Леша-Нихана (частота 1:300000) – это полное врожденное отсутствие активности гипоксантин-гуанин-фосфорибозил-трансферазы, фермента, отвечающего за реутилизацию пуриновых оснований. Признак рецессивный и сцеплен с Х-хромосомой. Впервые его описали в 1964 г в США студент-медик Майкл Леш и педиатр Уильям Нихан.
Дети рождаются клинически нормальными, только к 4-6 месяцу обнаруживаются отклонения в развитии, а именно – отставание физического развития (с трудом держит голову), повышенная возбудимость, рвота, периодическое повышение температуры. Выделение мочевой кислоты можно обнаружить еще раньше по оранжевой окраске пеленок. К концу первого года жизни симптомы нарастают, развивается нарушение координации движений, хореоатетоз, корковый паралич, спазм мышц ног. Наиболее характерный признак заболевания проявляется на 2-3-м году жизни – аутоагрессия или самокалечение – неодолимое стремление детей кусать себе губы, язык, суставы пальцев на руках и ногах. Агрессия больных распространяется также на неживые предметы и окружающих людей. Нарушения интеллекта выражены, его снижение может быть до IQ≈60.
Лечение основано на беспуриновой диете с большим количеством чистой воды и с использованием аллопуринола. Производится контроль деятельности пациента с помощью физических ограничений и психологической терапии.
Источник
