При пневмонии берут анализ мокроты

Пневмония — патология, которая несет тяжёлые последствия для всего организма. Чтобы определить состояние человека, проводится специальный анализ мокроты при пневмонии. Мокрота является главным признаком данного недуга. Она накапливается между трахеей и дыхательными органами, причём бронхиального секрета может быть так много, что становится сложно дышать. Откашливаемая слизь встречается практически у всех взрослых и маленьких пациентов.
Что важно знать?
Мокрота нужна для полноценной работы организма и для его развития. Бронхиальный секрет защищает клетки от агрессивного воздействия попавших в организм бактерий, очищает дыхательные пути (способствует выведению ненужных веществ, которые проникают внутрь при дыхании), поддержанию иммунитета (задерживает вирусы).
Мокрота при пневмонии появляется не сразу. Обычно сначала человек сталкивается с сухим кашлем, который затем становится продуктивным, начинает отходить бронхиальный секрет. Если этого не происходит, нужно принять лекарства, способствующие переходу сухого кашля во влажный.
Цвет бронхиального секрета
При пневмонии обязательно берётся общий анализ мокроты. Особое внимание уделяется цвету исследуемого биоматериала. Он зависит от продуктов распада крови, иммунных клеток и некоторых иных моментов.
Бронхиальный секрет может иметь разные оттенки. Когда человека заболевает, откашливаемая слизь меняет оттенок.
Откашливаемая слизь сероватого или белого цвета
Мокрота таких оттенков считается нормой. Обычно выделения приходятся на утро. Если слизи сероватого или белого цвета много, то это свидетельствует об аллергической реакции, хроническом бронхите и иной инфекционной патологии дыхательных путей.
Важно! При увеличенном уровне загрязнения воздуха либо курении может выделяться секрет сероватого оттенка.
Откашливаемая слизь жёлтого цвета
При хроническом бронхите, аллергической реакции, воспалении лёгких и остром бронхите цвет мокроты жёлтый. Нередко такие выделения появляются при астме. Также они могут свидетельствовать о нарушениях в работе иммунитета.
Откашливаемая слизь зелёного цвета
Бронхиальный секрет такого оттенка подтверждает тот факт, что пневмония у человека уже давно. Ещё подобное выделение свидетельствует о наличии гноя.
Зелёный оттенок мокроты сопровождается увеличенной температурой и общей слабостью. При наличии такой слизи следует без промедления обратиться к доктору.
Откашливаемая слизь тёмного или кровяного цвета
Мокрота при острой, затяжной, рецидивирующей пневмонии с кровью обычно имеет черноватый, коричневый, кровяной оттенок. Подобный секрет может свидетельствовать о начале рака лёгких либо туберкулёза.
Лабораторное исследование бронхиального секрета
Анализ мокроты при любой пневмонии показан в таких случаях:
- для диагностики острых и хронических патологий лёгких;
- при кашле, который долго не прекращается;
- при подозрении на рак, туберкулёз и иные серьёзные болезни;
- для контроля проводимого лечения.
Специальное исследование имеет огромное значение, т.к. удаётся точно установить наличие патологии, определить вид возбудителя и назначить максимально подходящую терапию.
Анализ берётся так.
- Пациент полощет ротовую полость, делает пару глубоких вдохов и выкашливает слизь.
- Затем выделение сплёвывается в баночку. Требуется минимум один кубический сантиметр материала.
Взятый биоматериал изучается в такой последовательности: - внимательно осматривается (определяются оттенок, консистенция, слоистость);
- проверяется под микроскопом;
- берётся бактериоскопия и посев на наличие различных питательных сред;
- выявленные данные прописываются в бланке;
- документ отдаётся доктору, который диагностирует заболевание.
Результаты анализа позволяют выделить два вида патологии: открытая и закрытая. В первом случае отмечаются выделения палочки Коха, при второй — подобных выделений нет. Если есть подозрения на наличие палочки Коха, делается дополнительный анализ на туберкулёз.
В некоторых случаях требуется уточнить возбудителя пневмонии. С этой целью проводится бактериальное исследование. Вот наиболее распространённые возбудители воспаления лёгких:
- клебсиеллы;
- пневмококки;
- микоплазмы;
- стрептококки;
- бактерии Фридлендера;
- стафилококки.
Что свидетельствует о наличии пневмонии?
Мокрота при воспалении одного или двух лёгких позволяет определить тяжесть патологии. Расшифровка полученных сведений начинается с установления объёма выделенного бронхиального секрета.
Когда при пневмонии выделяется много откашливаемой слизи, значит, организм борется с болезнью. Если человек здоров, в сутки у него вырабатывается до 100 мл мокроты. У больного человека за аналогичный период формируется около пол-литра откашливаемой слизи. Если мокроты ещё больше, то это говорит об отёке лёгких, наличии более серьёзной болезни (тканевый дерматит, туберкулёз, рак). Причём чем гуще выделения, тем сильнее отёчность.
Важно! Откашливаемая слизь может иметь в своём составе гной, примеси крови. Нередко она неприятно пахнет.
Пневмонию подтверждает наличие:
- альвеолярных макрофагов;
- спиралей Куршмана;
- кристаллов Шарко-Лейдена;
- элементов крови;
- эпителиальных клеток.
Правила подготовки к исследованию
Исследование мокроты при внебольничной, внутрибольничной, аспирационной и иной пневмонии предусматривает проведение определённых подготовительных манипуляций. Только так можно получить максимально точную информацию. Здесь необходимо руководствоваться такими правилами.
- Бронхиальный секрет берётся натощак. Перед анализом можно только выпить чистую воду.
- Перед забором материала пациент должен тщательно почистить зубы. Горло полоскать запрещено.
- Накануне исследования нужно употребить отхаркивающий препарат. Это позволит облегчить отхаркивание.
- Биоматериал берётся при откашливании, после кашля.
- Биоматериал должен помещаться исключительно в стерильную баночку.
- Если назначено антибактериальное лечение, то биоматериал забирать нельзя.
Важно! При самостоятельном заборе откашливаемой слизи её следует доставить в лабораторию в течение двух часов. Если во время перевозки биоматериал изменил начальный оттенок, для анализа он не подходит.
Пожалуйста, поделитесь этим полезным материалом в разных социальных сетях. Благодаря этому ещё больше людей узнает о том, какое исследование необходимо проходить при пневмонии, что позволит сберечь здоровье.
Источник
Такое опасное инфекционное заболевание как пневмония требует незамедлительного лечения. Если есть подозрения, обязательно нужно сдать анализы на пневмонию.
Симптоматика пневмонии
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:
- Больного бросает в жар, температура поднимается стремительно до 39-40 градусов;
- Частый кашель с обильной мокротой, в которой можно заметить кровянистые и гнойные массы;
- При небольших физических нагрузках и даже в состоянии покоя мучает одышка;
- В груди дискомфортное состоянии;
- Общая слабость, потливость, плохой аппетит и сон из-за воспалительного процесса и интоксикации.
Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Какие анализы нужны при подозрении на пневмонию
Пневмония успешно лечится. Но пациенту может грозить гибель. Вот почему так важно быстро определить болезнь и начать лечение. Если симптомы вызывают у доктора подозрения, то он обязательно направит на:
- Общий анализ крови;
- Тест на мокроту;
- Тест на мочу;
- Биохимический анализ крови;
- Флюорографию.
Особенно важный показатель — тест на кровь. Не всегда такой тест отражает проблему. Если иммунитет слабый, то в крови не будет никаких заметных изменений.
Дополнительные исследования
Нередко назначают (в дополнение к основным анализам) УЗИ сердца, так как при воспалении легких страдает и сердце. Нарушения в работе этого органа могут быть следствием пневмонии, либо самостоятельным заболеванием, требующим лечения. Так как наличие еще и воспаления легких приведет к ухудшению.
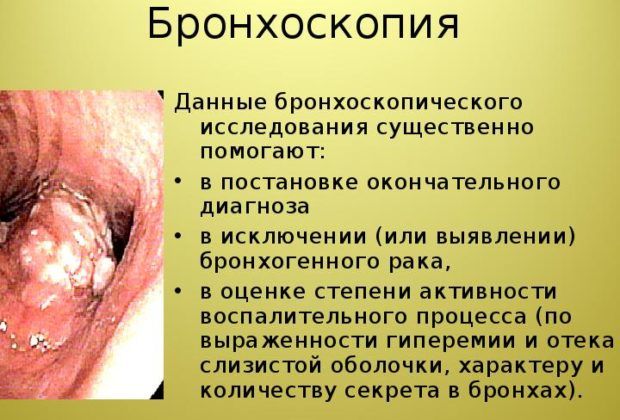
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.
Какие виды пневмонии бывают
Пневмония может возникать по разным причинам. Поэтому различают:
- Внебольничная форма. Встречается чаще всего;
- Госпитальное воспаление легких. Это в том случае, если до поступления в стационар у больного не было никаких признаков этого заболевания;
- Аспирационное воспаление легких. Такая форма недуга образуется при попадании в организм болезнетворных микроорганизмов – чаще вирусов и бактерий, реже кишечной палочки;
- Атипичная пневмония – самая тяжелая форма недуга. Она образуется на основе атипичной микрофлоры (различные грибки, хламидии, микоплазмы и так далее).
Любая форма пневмонии требует комплексного адекватного лечения, опирающегося на точные анализы.
Как передается инфекция
 Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Общий анализ крови при воспалении легких
Общий анализ крови показывает сразу несколько важных параметров.
Эритроциты
Эти компоненты крови разносят кислород по клеткам организма. При простудных заболеваниях их количество падает. А при воспалении легких может немного увеличиться, чтобы дать отпор болезнетворным бактериям и вирусам.

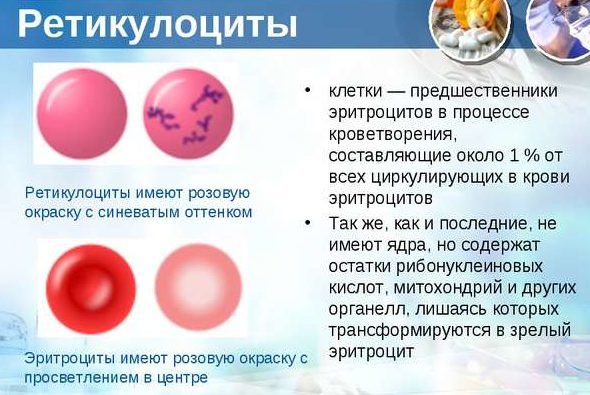
Ретикулоциты
Это такие клетки, которые образуются костным мозгом. Из них впоследствии рождаются истинные эритроциты. Если в организме проблемы, то ретикулоцитов в крови становится больше, для того, чтобы переродиться в эритроциты и пополнить ряды «борцов» с бактериями и вирусами. Массовая гибель эритроцитов – кровеносных телец, осаждение эритроцитов по результатам анализа говорит о воспалительном процессе.
Тромбоциты
Даже при воспалении их количество должно оставаться неизменным, количество имеет значение только при свертываемости крови.

Лейкоциты
Это клетки иммунной системы, которые непосредственно борются с чужеродными бактериями и выводят продукты их жизнедеятельности. Высокое содержание лейкоцитов говорит о том, что в данном случае идет воспалительный процесс с присутствием бактерий, например, пневмококковой пневмонии.

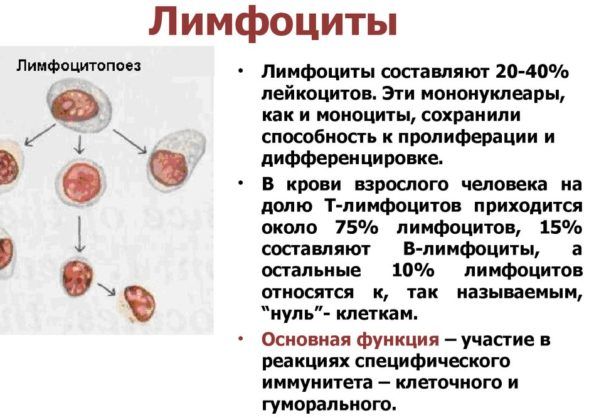
Лимфоциты
Их увеличение говорит о вирусном происхождении пневмонии. Эти клетки ответственны за распознавание болезнетворных «пришельцев», а также за выработку антител.
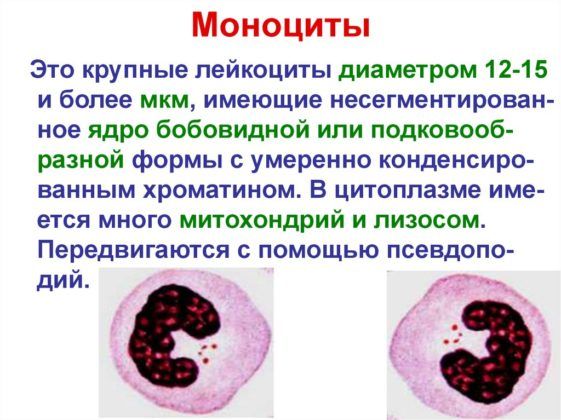
Моноциты
Это крупные иммунные клетки, которые борются с инфекцией. Если их много, то тест прямо указывает на наличие воспаления в легких. Эти клетки выводят болезнетворные микроорганизмы, а также обезвреживают мертвые клетки организма.
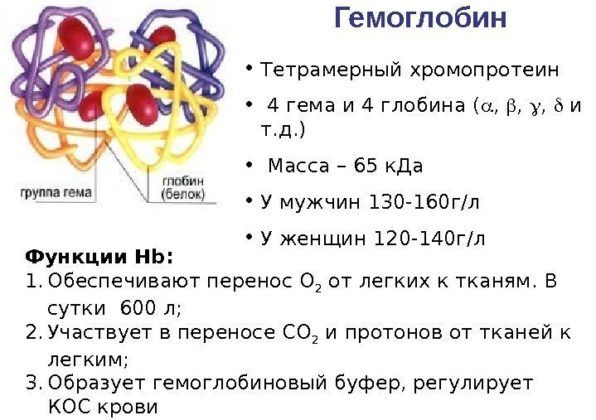
Гемоглобин
Это компонент эритроцитов, который способствует поглощению кислорода в легких и высвобождению его в тканях. Если гемоглобин падает, это говорит о воспалительном процессе и снижении иммунной защиты организма.
СОЭ
Это показатель скорости осаждения эритроцитов. То, с какой скоростью выпадают в осадок эритроциты, говорит о степени воспалительного процесса. СОЭ можно считать одним из главных показателей при сборе анализов на пневмонию. Существуют нормы СОЭ для детей, взрослых, беременных, показатели различны.

Биохимический анализ крови
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Берут такой тест из вены. И в бланке результата биохимического анализа крови указаны три графы: норма, реальное положение, степень отклонения от нормы. Ели бланк заполнен вручную лаборантом, значит анализы приводились вручную, если автоматически – то и система анализа также автоматическая.
Лучшими показателями считают те, что выполняются комбинированно – вручную и автоматически. Автомат не может дать реальную картину: состав крови может различаться в зависимости от изменений, связанных с гормональным сбоем, сменой питания, режима сна и отдыха и так далее. Биохимический анализ крови может меняться даже при прорезывании зубов.
Анализ мокроты
Анализ мокроты указывает на степень поражения организма пневмонией, а также на причину возникновения воспаления. Если и биохимический анализ крови, и общий указывает на наличие проблемы, то обязательно делается посев мокроты. И он указывает на конкретные грибки и бактерии, а также их реакцию на те или иные препараты. Можно получить и дополнительные сведения:
- Если в выделениях есть кровянистые вкрапления, то это свидетельствует об очаговой или крупозной пневмонии — поражении всей доли легкого;
- Если мокрота ярко-желтая, то, скорее всего, речь идет об аллергическом течении болезни;
- Желчные пигменты в мокроте указывают на очень серьезное поражение, когда часть легких уже начала постепенно заполняться кровью.
Сложно взять мокроту на анализ у малышей. Они склонны ее проглатывать. Поэтому чаще всего берут слизь из носа на анализы.
Общий анализ мочи
Еще один важный показатель – общий анализ мочи. У здорового человека моча прозрачная, без осадка, с характерным желто-коричневым цветом (цвет может меняться из-за употребления некоторых продуктов, но это не говорит о патологии). При воспалении легких и пневмонии в моче наблюдается осадок, сама жидкость мутная. Это говорит о наличии белка, а он свидетельствует о воспалении.

Рентгенологическое исследование
 При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
Есть еще и компьютерная томография. Она позволяет увидеть патологию в деталях, в самом ее зародыше. Это более точное обследование – даже небольшие рубцы от перенесенного ранее недуга не останутся незамеченными.
Все названные методы исследования дают в совокупности истинную картину происходящих процессов в организме, позволяют определить причины заболевания, степень поражения легких, а также состояние иммунной системы. В итоге врач назначит адекватное лечение.
В каких случаях полагается госпитализация
Не всегда больного с пневмонией направляют на стационарное лечение. Это необходимо только для пожилых людей и детей, а также беременных женщин. Остальные пациенты могут получить лечение и в домашних условиях. Но все зависит от состояния. Госпитализации подлежат те пациенты, у которых:

При тяжелой дыхательной недостаточности стоит госпитализировать больного
- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
При наличии хотя бы одного из признаков, больного направляют на больничное лечение в условиях стационара. Круглосуточное наблюдение з состоянием, принятие адекватных мер поможет быстрее справиться с критическим состоянием и полностью избавиться от болезни. Иммунитета против пневмонии не образуется. Но вакцинация от гриппа поднимает общий уровень иммунитета, что убережет от заражения пневмонией.
Видео по теме: Диагностика и лечение пневмонии
Источник
Мокрота – это слизь, которая образуется в бронхах и трахее при заболеваниях дыхательных путей. Анализ этого секрета выявляет возбудителя, определяет его чувствительность к лекарственным препаратам. Кроме того, исследования показывают стадию болезни, динамику лечения пациента.
Как подготовиться к анализу
Анализ на мокроту лучше сдавать утром, так как ночью во время сна она скапливается в органах дыхательной системы. Приготовьте заранее специальную емкость – стерильную баночку для анализов. Ее крышка должна быть широкой (не менее 35 мм в диаметре), плотно закрываться на внутреннюю резьбу.
После пробуждения почистите зубы, прополощите ротовую полость слабым антисептическим раствором (фурацилина, ромашки). Через полчаса снова выполните полоскание чистой водой, начинайте процедуру. Помните, перед тем, как сдавать мокроту, нельзя завтракать, пить чай, кофе, сок.
Как собрать мокроту
Общий анализ назначается при кашле, который трудно поддается лечению. Чтобы собрать нужное количество мокроты, сядьте на стул, сделайте два глубоких вздоха. На третий раз задержите воздух в легких, а после – резко выдохните.
Глубокое дыхание раздражает кашлевые рецепторы. Поэтому приложите баночку к нижней губе и тщательно откашляйтесь. Повторите процедуру несколько раз, пока в емкости не окажется 3-5 мл мокроты. Во время кашля примите наиболее удобную позу (наклонитесь вперед, лягте на бок, присядьте на корточки).
Если не удается откашлять достаточное количество секрета, можно сделать теплые ингаляции небулайзером. При этом заправляйте резервуар чистой кипяченой водой или физраствором.
Дети и лежачие больные не могут сдать анализ классическим способом. В этом случае помощник проводит тампоном в зоне корня их языка, вызывая кашлевой рефлекс. Влажным от мокроты ватным шариком он проводит по специальным стеклам. А после высушивания – направляет их в лабораторию для исследования.
Особенности сдачи анализа при различных заболеваниях
Врачи назначают анализ на атипичные клетки при подозрении на злокачественную опухоль в органах дыхательной системы. Пациенты сдают мокроту непосредственно в лаборатории, чтобы специалист как можно быстрее приступил к исследованию. Помните, через 2 часа после откашливания клеточные элементы слизи будут полностью разрушены микробной флорой.
Анализ на бактериологическое исследование назначают до приема антибиотиков. Мокроту помещают в культурную среду и создают благоприятные условия для роста бактерий. Через несколько дней врачи приступают к изучению колоний, определению возбудителя, его чувствительности к лекарственному препарату.
Анализ на туберкулез назначают при:
- субфебрильной лихорадке, не поддающейся лечению;
- затяжном кашле (более двух недель);
- затемнении легких на рентгенограмме;
- слабости днем, повышенном потоотделении ночью.
Больной сдает мокроту три раза (утром, вечером, утром следующего дня). Мазки осматривают под микроскопом для выявления микобактерий туберкулеза, оставляют в культурной среде на 2-2,5 месяца. Все это время проводится лечение больного. Но после результатов анализа фтизиатр может скорректировать терапию, подобрать наиболее эффективный лекарственный препарат.

Исследование мокроты методом бронхоскопии
Эта диагностическая процедура проводится для исследования дыхательных путей при подозрении на пневмонию, туберкулез, абсцессах в легких. С ее помощью можно взять анализ мокроты без примесей слюны и слизи из носовых пазух.
Исследование выполняется под местным или общим наркозом. В ходе процедуры бронхоскоп вводится в легкие через ротовую полость. Под контролем изображения с видеокамеры врач проводит забор плохо отделяемой слизи.
Из-за травматичности метода он противопоказан во время острой фазы болезни, а также для людей с легочной и сердечной недостаточностью.
Источник

