Препараты для снятия острого приступа подагры

В статье раскрывается, что такое подагра? Как давно люди столкнулись с этой болезнью и существуют ли способы лечения заболевания. Какие препараты врачи рекомендуют использовать, и может ли помочь в лечении народная медицина?
Люди, страдающие подагрой, часто задаются вопросом: «Существует ли средство, способное быстро снять боль?» Прежде чем ответить на него, стоит разобраться в том, что такое подагра и почему она возникает. На самом деле это заболевание связанно с нарушением обмена веществ, на фоне которого возникает повышение содержания мочевой кислоты. Она начинает формироваться в кристаллы и накапливаться в тканях. Такой тип болезни называют приступообразным, а повышение показателей в таком случае называют гиперурикемия.
Что такое подагра и почему она возникает?
Первые сведения о данной болезни пришли к нам еще со времен Гиппократа. Сегодня ее явление составляет 0,3%. Средний возраст людей, страдающих такой болезнью 40-50 лет. На данный момент в медицине выделяют два основных типа этой болезни: подагрическийартрит и появление тофусов. Тофус – это своего рода узел, который образуется вследствие отложения в мягких тканях кристаллов мочевой кислоты.
Основной причиной возникновения заболевания является повышения уровня уратов в организме. В наше время ученые выделяют две причины возникновения такого рода болезни:
- Происходит повышение выработки мочевой кислоты, что приводит к неспособности почек перерабатывать такое количество поступающей жидкости;
- Еще одна причина возникновения – это ожирение, когда человек ест абсолютно все, не думая о том, что почки могут не справляться с переработкой многих продуктов.
Иногда подагра может возникать еще и из-за нарушения работы самих почек. В таком случае ураты начинают откладываться в тех местах, которые плохо снабжаются кровью. В основном это происходит в хрящах, суставах и сухожильях. Возникновение такого рода болезни может ухудшить работу почек. Провоцировать болезнь могут и следующие факторы:
- Жирная еда;
- Бобовые;
- Предрасположенность, передающаяся по наследству;
- Потребление кофе;
- Злоупотребление алкоголем;
- Чрезмерное потребление красного мяса;
- Гиподинамия;
- Наличие ожирения;
- Врожденная или приобретенная патология, связанная с нарушением работы печени и почек.
- Недостаток потребления воды.
Первые признаки подагры и профилактика заболевания
В наше время подагру относят к неизлечимым болезням. Но отчаиваться не стоит, ведь ее можно стабилизировать и жить с ней спокойно. На самых первых этапах развития болезнь протекает практически незаметно. До появления первых болей в суставах, которые возникают чаще ночью. Вам кажется, что сустав кто-то выворачивает или грызет. Далее на нем начинает появляться покраснения, и он распухает. Зачастую болезнь начинает проявляться на большом пальце ноги. Днем болезненные ощущения становятся слабее. Так продолжается целую неделю. А потом подагра впадает в своего рода спячку, которая может быть длинною от трех месяцев до двадцати лет. Но то, что болезнь не проявляется, не значит, что вы здоровы. Это просто время ремиссии.
Как обезопасить себя от возможности заболевания? Так же, как и от большинства болезней. Начните правильно питаться и не забывайте про спорт. Ему стоит отводить не меньше, чем тридцать минут. Уменьшите до минимума потребление следующих продуктов:
- алкоголь;
- грибы;
- какао;
- напитки;
- жирная рыба;
- жирное мясо;
- бобовые и зерновые.
И обязательно пейте больше воды.
Какие медикаменты наиболее подходят для лечения подагры?
Для того чтобы прекратить приступы проявления болезни, необходимо сбить уровень мочевой кислоты. Врачи рекомендуют применять следующие лекарства:
- Угнетающий мочевую кислоту Аллопуринол. Благодаря тому, что он растворяет кислоту в почках и суставах, боль уходит в разы быстрее.
- Очень часто врачи применяют Фебуксостат, который мешает синтезировать мочевую кислоту, угнетая ксантиноксидазу.
- Содержащее энзимы, растворяющие мочевые соли лекарство Пеглотиказа.
- Пробенецид, помогающий мочевой кислоте всасываться назад в почечные канальцы.
- Чтобы не было безумно сильных болей, часто рекомендуют использовать Фулфлекс. Он снимает воспаление и отек.
- И очень хорошо снимающий боль Колхицин. Он купирует приступы подагры.
Какими народными средствами лечат подагру, и что можно сделать в домашних условиях?
Врачи рекомендуют использовать народные методы лечения не как основные, а как вспомогательные, потому как они скорее имеют общее применение, но на конкретный тип боли не реагируют.
К народным методам лечения относят: растирание больных мест с помощью настойки из цветов коровяка; использование мазей из жира барсука, можжевельника и лаврушки, мазь на основе каштана; прикладывание компрессов, сделанных из масел пихты и чеснока, дрожжей и пшеничной муки; применение ванн с добавлением трав; а также чаи и разные настойки.
Если дома с вами случился приступ подагры, то нет ничего страшного. Первое, что нужно сделать, – это обеспечить покой больной ноге. Найти или сделать с помощью подушки возвышение. Далее наиболее действенным средством будет лед. Приложите его к месту боли и повторяйте это, пока не станет легче. Конечно же, нужно пить как можно больше воды.
Лечение любого приступа подагры предполагает выполнение двух целей: обезболивание и профилактику. Поэтому, если вы знаете, что у вас есть такая проблема, лучше, чтобы в аптечке всегда было средство для обезболивания и что-либо для компрессов. Не лечитесь сами, а лучше обратитесь к врачу, потому как даже затишье не означает, что все хорошо, и это не повториться. лечение подагры – это сложный и трудоемки процесс, поэтому лучше обезопасить себя и делать профилактику заболевания. Но даже в случае, если вы выполняете все предписания, все равно существует вероятность приступа. А при нем снять боль сразу невозможно, поэтому постарайтесь просто уменьшить боль.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же

Владлена
2017-03-14 19:48:28Замечательный Доктор Александр Петрович Старков. Чуткий, внимательный. И очень добрый. Спасибо Вам, уважаемый Доктор! Читать дальше

Наталья
2019-03-13 15:46:21Михаил Анатольевич, большое Вам спасибо за то, что не бросили меня, когда так нужна была помощь! Спасибо, что помогли и помогаете до сих пор! Немного поделюсь своей историей, я перенесла 2 операции на позвоночник, установку и снятие конструкции. Была на консультациях и лечении у врачей, чьи… Читать дальше

Анна Сергеевна
2014-09-19 13:29:35Благодаря докторам в клинике «Бобыря» я полностью излечилась от болей в позвоночнике! Теперь я могу полноценно работать! Личную благодарность хочу выразить Безносову Анатолию Анатольевичу! Благодарю небо, что есть такие врачи! Читать дальше

Анна
2014-09-17 12:10:10Разрешите выразить свою благодарность всему персоналу клиники «Бобыря»! Ранее обследовалась во многих клиниках (называть клиники из этических соображений не буду), но желанного результата достичь не удалось. Однако случилось чудо! Я прошла лечение у докторов Бобыря М.А. и Торопцева Д.А.,… Читать дальше
Врачи клиники Бобырястаж работы от 10 лет
Источник
Медикаментозное лечение подагры: перечень препаратов от подагры
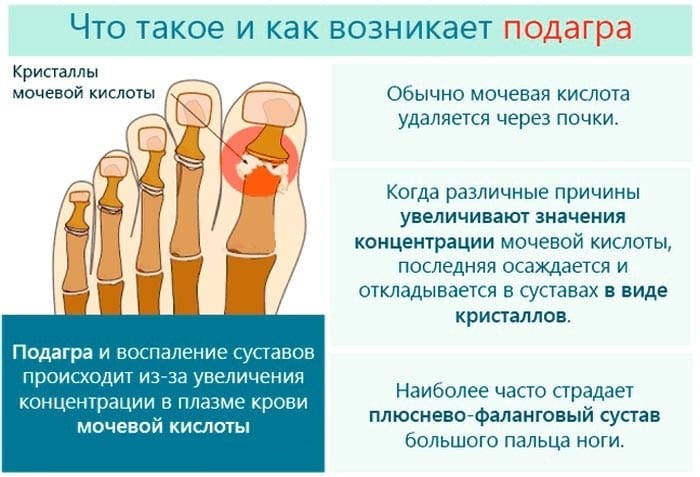
Подагра – это болезнь суставов, которая возникает при нарушениях белкового обмена в организме. Во время развития недуга в крови повышается уровень мочевой кислоты, которая, при накоплении в организме, кристаллизуется и образует мочекислые соли. Эти соли откладываются на сухожилиях и суставах.
Если мочевая кислота не выводится из организма, эти отложения растут, формируя на суставах характерные наросты, которые в медицине называют тофусами. Организм воспринимает их как инородные тела и пытается отторгнуть. В местах, где сформировались тофусы, лейкоциты активизируются, а это приводит к воспалениям поражённых мест.
Чаще всего подагра локализуется в суставах ног. Как правило, страдают фаланги больших пальцев.
Причины возникновения заболевания
В большинстве случаев подагрой страдают мужчины после 40 лет. Женщин также может поразить этот недуг, но обычно это происходит после наступления климактерического периода. По мнению медиков, молодых женщин эта болезнь обходит стороной благодаря эстрогену, который поддерживает гормональный баланс в организме.
Основными причинами, которые приводят к развитию заболевания, являются:
- Переедание, употребление большого количества мяса и продуктов с чрезмерным содержанием соли, сахара, специй, уксуса.
- Употребление спиртных напитков в больших количествах.
- Сидячая работа или малоподвижный образ жизни.
- Стрессы и нервное истощение.
- Наследственный фактор, особенно если члены семьи привыкли постоянно переедать и мало двигаться.
- Заболевания почек, которые могут стать причиной отложения солей и спровоцировать развитие подагры.
В медицине существуют понятия первичной и вторичной подагры. В первом случае болезнь развивается из-за того, что почки не могут вывести из организма то количество уратов, которое образовалось в крови. При вторичной подагре, которая возникает при продолжительной интоксикации организма, больные почки не справляются со своими функциями.
Основные признаки и симптомы
К основным признакам подагры относятся: воспалённый сустав (обычно большой палец на ноге или колено), покраснение кожного покрова, повышенная температура в поражённом месте. Приступ болезни начинается обычно ночью и проявляется постепенным нарастанием суставной боли, которая может длиться несколько часов. Наутро боль немного стихает. Нередко во время приступов учащается пульс, появляется озноб, повышается температура тела и наблюдается обильное потоотделение.
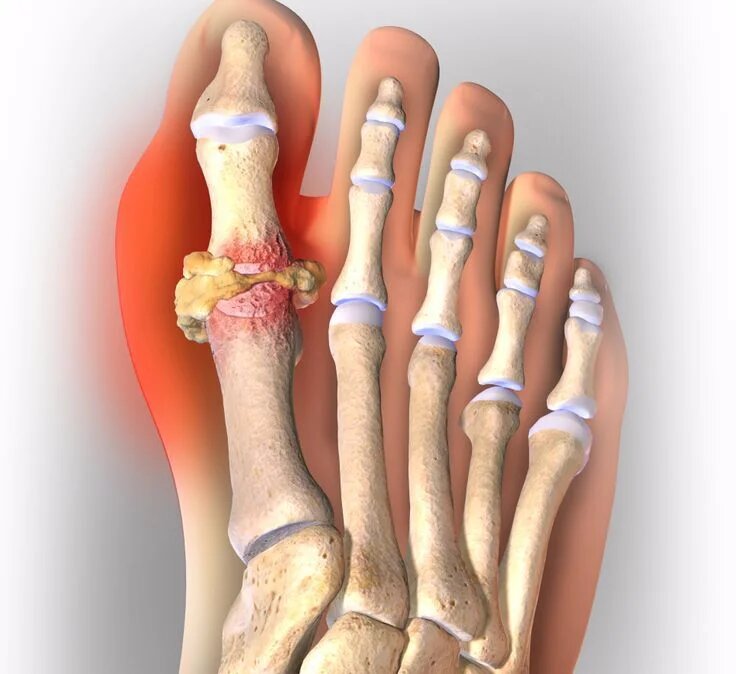
Повторный приступ подагры может возникнуть несколькими месяцами спустя. Бывают случаи, что болезнь никак себя не проявляет годами.
При отсутствии лечения подагра приобретает хроническую форму, при которой ураты в форме гранул накапливаются в тканях. Больше всего от них страдают почки и суставы. Соли мочевой кислоты в виде кристаллов могут скапливаться в кистях рук, стопах, языке, ушных раковинах, мошонке.
Хроническая подагра проявляется скованностью движений и хрустом в суставах. Среди других симптомов можно выделить потерю основных функций суставов и сильные боли, которые не проходят длительное время. Сопутствующие болезни: мочекаменная болезнь, цистит и острая почечная недостаточность.
Медикаментозное лечение подагры
Медикаментозное лечение проводится в два этапа. Вначале принимаются таблетки от подагры для снятия отёка, боли и покраснения. Обычно врач назначает приём нестероидных противовоспалительных препаратов, таких как Колхицин, Колхамин или Индометацин. Также могут быть назначены Преднизолон или Дексаметазон, которые показано принимать с интервалами в 6 часов.
Во время ремиссии, которая наступает после обострения, больные чувствуют значительное облегчение. Однако в этот период необходимо принимать препараты, которые снижают уровень мочевой кислоты в крови. Обычно врач рекомендует Цинхофен. Его ни в коем случае нельзя принимать при обострении болезни – лекарственное средство, спровоцировав движение солей, осложнит ситуацию. Чтобы исключить побочные эффекты, Цинхофен рекомендуется принимать с перерывами.
В течение 1-2 недель показан приём Этамида, а на протяжении месяца – Уродана. Такое лечение сводит к минимуму риск возникновения подагрических приступов. Продолжительность второго этапа лечения во многом зависит от количества мочевой кислоты, содержащейся в крови пациента.
Действие урикодепрессивных препаратов

Урикодепрессивные препараты, принимаемые пациентом на протяжении полугода, позволяют привести в норму уровень мочевой кислоты в крови. Однако на этом терапию не прекращают. Её корректируют в зависимости от того, какой формой подагры страдает больной. Эта группа препаратов используется при:
- подагре, при которой образуются тофусы;
- поражениях суставов, которые сопровождаются болезнями кровеносной системы;
- заболеваниях почек, при которых отмечается повышенное выделение солей мочевой кислоты;
- камнях в мочевом пузыре.
После снятия основных симптомов болезни, в случае выявления повышенного дневного образования кислоты, больному назначают приём урикодепрессантов. Их применение не рекомендуют комбинировать с урикозурическими препаратами. Лечение подагры средствами этой группы осуществляется на протяжении длительного времени с небольшими перерывами.
Применение урикозурических препаратов
При использовании урикозурических средств снижается канальцевая реабсорбция уратов, что приводит к повышенному выделению мочевой кислоты почками. Основным показанием к лечению препаратами этой группы является почечный тип подагры, при котором отсутствует выраженная подагрическая нефропатия. Также препараты назначают при смешанном типе подагры, если суточная экскреция мочевой кислоты не превышает 2,7 моль (ниже 450 мг), и при непереносимости Аллопуринола.
Таблетки группы урикозурических препаратов врач подбирает для каждого пациента индивидуально. Обязательным условием при их приёме является употребление воды в количестве 2-2,5 л в сутки. Помимо этого, необходимо ощелачивание мочи. Для этого нужно пить щелочные минеральные воды и каждое утро употреблять пищевую соду (по 1 ч. л.). Выполнение этих рекомендаций позволит предотвратить образование камней в почках.
Особенности препаратов смешанного действия
Лечение подагры препаратами смешанного действия, которые способствуют выведению из организма мочевой кислоты, считается самым оптимальным. Эти средства одновременно обладают урикодепрессивными и урикозурическими свойствами: снижая количество образованной печенью мочевой кислоты, они повышают выведение её почками.
При терапии препаратами этой группы нет необходимости в профилактике образования камней в почках, поэтому от употребления большого количества щелочной жидкости можно отказаться. Исключением являются только те пациенты, у которых камнеобразование было диагностировано ранее. В таких случаях приём назначенного препарата должен сопровождаться обильным питьём щелочных минеральных вод в течение 1-3 недель после начала лечения.
Эффективные препараты для лечения подагры
Аденурик
Для лечения подагры Аденурик начали использовать недавно. Он избирательно действует на ксантиноксидазу – фермент, который участвует в формировании мочевой кислоты. Благодаря этому поддерживается её нормальный уровень.
Перед использованием препарата нужно проконсультироваться с врачом, ведь таблетки противопоказаны людям, у которых есть аллергия на их компоненты. Кроме того, от лечения Аденуриком лучше отказаться пациентам, страдающим сердечно-сосудистыми заболеваниями.
Колхицин
Колхицин применяют чтобы снизить боль при воспалении, которая возникает во время подагрического приступа. При приёме препарата в самом начале приступа его эффективность ощущается очень быстро. Кроме того, он помогает выводить из организма соли. Однако побочные действия в виде расстройств со стороны ЖКТ возникают у больных достаточно часто.
Колхикум-Дисперт
Таблетки от подагры Колхикум-Дисперт изготавливают на основе того же действующего вещества, что и Колхицин. Этот австрийский препарат имеет аналогичный терапевтический эффект и снижает уровень лейкоцитов в очаге воспаления.
Действие Колхикум-Дисперта ощущается примерно через 10-12 часов после его приёма. Чтобы подавить приступ подагры, больной должен принять 1,5-2 мг препарата в первый день обострения болезни. В дальнейшем дозу можно уменьшить. При длительном применении возможно развитие миопатии, невропатии или агранулоцитоза.
Пробенецид
Таблетки от подагры Пробенецид способствуют торможению почечной тубулярной реабсорбции урата, а также повышают выделение мочевой кислоты через урину. Препарат показано принимать по одной таблетке (0,25 мг) дважды в сутки, постепенно увеличивая недельную дозу на 0,50 мг. Нежелательно принимать более 2 г/сутки. Недостатки Пробенецида – возможное развитие резистентности и возникновение аллергической сыпи или желудочной диспепсии.
Бензбромарон
Бензбромарон – ещё одно действенное урикозурическое средство. После его приёма у больных снижается уровень мочевой кислоты в крови, поскольку происходит блокирование канальцевой реабсорбции. Переносится больными в основном хорошо. В редких случаях может возникнуть диарея и кожная сыпь.
На сегодняшний день фармакология предлагает множество лекарств для лечения подагры. Правильно подобранные препараты быстро принесут желаемые результаты. Схема лечения должна назначаться только квалифицированным специалистом.
Источник: МКБ-10
——————————————————————————————————
Отзывы
Алла, 52 года:
Колхикум-Дисперт принимаю примерно год. О болях в суставах почти забыла. Побочные действия отсутствует, принимаю по таблетке в сутки. Теперь могу быстро ходить, правда, приходится соблюдать диету. Однако вывод однозначный – лекарство помогает!
Сергей, 45 лет:
Аденурик помогает отменно! Концентрация кислоты в крови снизилась, перестал принимать и Диклофенак и Аллопуринол. Курс лечения Аденуриком прохожу один раз в полгода.
Игорь, 49 лет:
Боль прошла ровно через 8 часов после однократного приёма Колхицина. На второй день я мог ходить без существенных болей. В результате вот уже почти год особых обострений у меня не было.
Источник
В статье рассмотрены механизмы развития подагры, критерии ее диагностики и способы лечения. Для локальной терапии острого подагрического артрита часто используют периартикулярное или внутрисуставное (при обязательном исключении септического артрита) введение глюкокортикостероидов, в частности Дипроспана. Применение Дипроспана имеет большие преимущества перед другими глюкокортикоидами из-за надежного, быстрого и длительного действия, хорошей переносимости, а также более низкой стоимости лечения.
Подагра – заболевание, связанное с нарушением пуринового обмена, характеризующееся повышением содержания мочевой кислоты в крови (гиперурикемией) и отложением уратов в суставных и/или околосуставных тканях, почках и других органах [1–3].
Подагрой страдают около 0,1% населения. Это преимущественно лица среднего или старшего возраста (80–90%) с предшествующей в течение 20–30 лет бессимптомной гиперурикемией. Установлено, что мужчины болеют подагрой в 20 раз чаще.
Европейская лига по борьбе с ревматизмом (European League Against Rheumatism – EULAR) рекомендует считать гиперурикемией уровень мочевой кислоты (МК) выше 360 мкмоль/л (6 мг/дл). Причинами гиперурикемии могут быть ожирение, артериальная гипертензия, прием лекарственных препаратов (диуретиков, малых доз ацетилсалициловой кислоты, аминофиллина, диазепама, дифенгидрамина, допамина, препаратов, содержащих кофеин, витаминов В12 и С, свинца), генетические дефекты, употребление алкоголя.
Накопление МК в крови может быть обусловлено либо ее высокой продукцией (повышен синтез эндогенных пуринов), либо низкой экскрецией, либо сочетанием этих механизмов. Первичная гиперпродукция связана с дефектами ферментативной системы синтеза МК (недостаточность гипоксантин-гуанинфосфорибозилтрансферазы и повышение активности рибозофосфатпирофосфокиназы). Вторичная гиперпродукция – с повышенным распадом клеток при гемобластозах, парапротеинемиях, хроническом гемолизе, проведении химиотерапии. Гиперурикемия часто сопутствует псориазу [4].
В результате кристаллизации МК формируются микротофусы (скопления кристаллов) в синовиальной оболочке и хряще. Из-за травмы, повышения температуры в суставе или изменения концентрации МК в крови или синовиальной жидкости микротофусы разрушаются и кристаллы попадают в суставную полость. Синовиальные клетки продуцируют цитокины (интерлейкины 1, 6, 8 и фактор некроза опухоли альфа), выполняющие роль хемоаттрактантов для нейтрофилов. Иммуноглобулины и компоненты комплемента опсонизируют ураты, стимулируя фагоцитарную активность нейтрофилов.
Снижение экскреции МК может быть индуцировано кристаллизацией уратов в почках на фоне повышения их выделения (больше 800 мг/сут) при первичной гиперпродукции МК. В результате развивается уратный тубулоинтерстициальный нефрит [5].
Клиническая картина подагры – наличие тофусов, поражение суставов и почек (интерстициального нефрита и нефролитиаза). Известно, что подагра оказывает существенное влияние на развитие атеросклеротического процесса и, следовательно, сердечно-сосудистых заболеваний, что определяет прогноз данного заболевания [6, 7].
Дебютом подагры считают первый приступ острого подагрического артрита, хотя нередко до его развития длительное время может наблюдаться гиперурикемия, способствующая развитию нефролитиаза [8, 9].
Острый подагрический артрит провоцируется травмой, физической нагрузкой, посещением сауны, эмоциональным стрессом, изменением диеты (как перееданием, так и голоданием), употреблением алкогольных напитков, инфекцией, хирургическими вмешательствами, применением лекарств (наиболее часто тиазидных диуретиков, химиотерапевтических противоопухолевых средств). В дебюте заболевания нередко наблюдается поражение одного сустава нижних конечностей, причем у 50% больных поражен первый плюснефаланговый сустав (ПФС).
Подагрические атаки чаще возникают ночью и протекают с быстрым нарастанием эритемы и температуры в области сустава, отека и боли. Воспаление может перейти на мягкие ткани, формируя клиническую картину воспаления подкожной клетчатки или флебита. Отмечается повышение температуры тела до фебрильных цифр. Обычная продолжительность приступа – от нескольких дней до нескольких недель. При этом сустав не деформируется.
В клиническом анализе крови во время острых приступов подагры у больных определяют лейкоцитоз с нейтрофильным сдвигом влево и увеличение СОЭ. В сыворотке крови – повышенное содержание МК (у мужчин более 7 мг% (0,42 ммоль/л), у женщин более 6 мг% (0,36 ммоль/л)).
Исследование экскреции МК должно проводиться после трехдневной диеты, исключающей пурины (мясо, бульоны, рыбу, птицу, бобовые, чай, кофе, какао, алкоголь, пиво). Определяют объем суточной мочи, pH, концентрацию МК и креатинина в моче и сыворотке крови. В норме за сутки экскретируется 300–600 мг (1,8–3,6 ммоль/л) МК.
При анализе синовиальной жидкости, полученной из пораженного сустава, обнаруживают повышенное содержание лейкоцитов (до 10–60 &s; 109/л) с преобладанием нейтрофилов. Диагностическое значение имеет наличие игольчатых кристаллов уратов, расположенных внутриклеточно и двоякопреломляющих свет при исследовании с помощью поляризационного микроскопа.
При рентгенологическом исследовании суставов стоп в случае хронического подагрического артрита наблюдаются краевые костные или кистовидные образования правильной формы с четкими, иногда склерозированными контурами (симптом пробойника). С течением времени выраженная деструкция отмечается не только на субхондральном участке кости, но и в эпифизе и даже в диафизе, развивается внутрисуставной остеолиз. Обычно данные изменения наиболее выражены в суставах стоп (в первую очередь в суставах большого пальца) [10].
В настоящее время наиболее широко используются критерии подагрического артрита, предложенные S. Wallace и соавт. и одобренные Всемирной организацией здравоохранения (2000) [11]:
А. Наличие характерных мононатриевых уратных кристаллов в синовиальной жидкости.
B. Подтвержденный тофус (химический анализ или поляризационная микроскопия).
С. Наличие 6 из 12 клинических, лабораторных и рентгенологических признаков:
- максимальное воспаление сустава в первый день;
- наличие более чем одной атаки артрита;
- моноартрит;
- покраснение суставов;
- боль и воспаление первого ПФС;
- асимметричное воспаление ПФС;
- одностороннее поражение тарзальных суставов;
- подозрение на тофусы;
- гиперурикемия;
- асимметричное воспаление суставов;
- субкортикальные кисты без эрозий при рентгенологическом исследовании;
- отсутствие микроорганизмов в культуре синовиальной жидкости.
Необходимо отметить, что у 95,5% больных подагрой пять и более признаков отмечаются уже на ранней стадии заболевания.
Лечение подагры предусматривает комплекс немедикаментозных и медикаментозных методов, направленных на снижение уровня МК в крови и профилактику поражения различных органов и систем. При подагрическом артрите назначается лечебное питание (стол № 6): исключаются продукты, содержащие большое количество пуринов, ограничивается потребление натрия, жиров, добавляются щелочные минеральные воды и цитрусовые (для повышения выведения из организма уратов). Общее количество свободной жидкости увеличивается до 2,5 л, если нет противопоказаний со стороны сердечно-сосудистой системы.
При отсутствии противопоказаний средствами выбора являются нестероидные противовоспалительные препараты (НПВП) в полных терапевтических дозах: индометацин (25–50 мг четыре раза в день), напроксен (500 мг два раза в день), диклофенак (25–50 мг четыре раза в день), нимесулид (100 мг два раза в день), эторикоксиб (Аркоксиа) (120 мг в день). При неэффективности НПВП или наличии противопоказаний (например, лечение варфарином) применяют колхицин (0,5–0,6 мг внутрь каждый час до купирования острого артрита). Этот препарат не следует назначать пациентам с тяжелым поражением почек, при заболеваниях ЖКТ, сердечно-сосудистой системы, поскольку увеличивается риск тяжелых побочных эффектов. Абсолютным противопоказанием для назначения колхицина является сочетание почечной и печеночной недостаточности, выраженное снижение скорости клубочковой фильтрации и внепеченочная билиарная обструкция.
В случае невозможности применения НПВП или колхицина назначают глюкокортикостероиды (ГКС) в следующих вариантах: преднизолон в дозе 40–60 мг в первые сутки (таблетированная форма) с последующим снижением дозы по 5 мг через день; триамцинолон – 60 мг в/м, при необходимости введение можно повторить через 24 часа; метилпреднизолон – 50–150 мг в/в капельно, в тяжелых случаях применяют малую пульс-терапию: однократно 250–500 мг, при необходимости введение можно повторить через 24 часа.
Необходимо отметить, что применение ГКС (в/в или в/м) при подагре может вызвать синдром рикошета и побочные эффекты, что требует пребывания больного в стационаре. Именно поэтому считается оправданным одновременный прием небольших доз колхицина (1–2 мг/сут) [9].
Для локальной инъекционной терапии острого подагрического артрита используют периартикулярное или внутрисуставное (при обязательном исключении септического артрита) введение ГКС.
Характеристика ГКС, применяемых для локальной инъекционной терапии острого подагрического артрита, представлена в табл. 1. Гидрокортизона ацетат (ГКС короткого действия) выпускается в виде микрокристаллической суспензии во флаконах по 5 мл, содержащих 125 мг препарата. По выраженности и длительности действия значительно уступает пролонгированным ГКС, в связи с чем в последние годы его применяют все реже – в основном для инфильтрации периартикулярных тканей или при слабо выраженных признаках синовита.
Кеналог 40 – водная кристал-
лическая суспензия синтетического фторированного ГКС (триамцинолона ацетонида). Выпускается в ампулах по 1 и 5 мл в концентрации 40 мг/мл. Противовоспалительное действие наступает через один – три дня после внутрисуставной инъекции и продолжается в среднем до одного месяца. Следует отметить, что препарат чаще других ГКС вызывает атрофию кожи и подкожной жировой клетчатки, некроз сухожилий, связок, мышц.
Дипроспан® является пролонгированной лекарственной формой бетаметазона – фторированного производного метилпреднизолона. Выпускается в ампулах по 1 мл, в которых содержится 2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата. Первая составляющая (хорошо растворимый, быстро всасывающийся эфир) обеспечивает быстрое наступление эффекта, а вторая (слабо растворимая, медленно абсорбирующаяся депо-фракция) – пролонгированное действие. Благодаря такой комбинации действие Дипроспана начинается уже через 2–4 часа после внутрисуставной инъекции и сохраняется до трех недель. Еще одно достоинство препарата заключается в том, что кристаллы суспензии микронизированы. Так, концентрация кристаллов в 1 мл Дипроспана равна 6,4 мг/мл, в то время как в 1 мл Кеналога –
40 мг/мл. Кроме того, средний размер кристаллов Дипроспана составляет от 2 до 6 мкм, тогда как величина кристаллов Кеналога
40 – около 12 мкм. Как следствие, внесуставные инъекции практически безболезненны и не сопровождаются осложнениями. Это позволяет применять Дипроспан без анестетика.
Собственный опыт применения Дипроспана и Кеналога 40 у больных с подагрическим артритом показал более высокую эффективность первого. Использование Дипроспана позволило сократить дозу принимаемых НПВП и тем самым уменьшить риск развития НПВП-гастропатии [9].
Следовательно, местное применение Дипроспана имеет большие преимущества перед другими ГКС.
Согласно рекомендациям EULAR по диагностике и лечению подагры наиболее безопасны и эффективны именно внутрисуставные инъекции пролонгированных ГКС. Дозирование и кратность их введения в крупные, средние и мелкие суставы представлены в табл. 2.
Перспективным методом купирования острого приступа подагры считается применение средств биологической терапии. Изучение действия анакинры и канакинумаба, рекомбинантных растворимых антагонистов интерлейкина 1 человека, позволило предположить, что блокирование интерлейкина 1 может иметь клиническое значение при указанной патологии [9, 10]. В частности, при подкожном введении препарата по 300 мг в сутки (инъекции повторяли три раза) отмечалось быстрое купирование подагрической атаки. Негативных явлений при этом не наблюдалось. Следовательно, в случае неэффективности традиционно используемых препаратов (НПВП, колхицина, ГКС) представляется возможным применение биологических препаратов.
Таким образом, раннее распознавание подагрического артрита и правильная медикаментозная тактика помогут сохранить трудоспособность пациентов на долгие годы и улучшить прогноз заболевания.
Источник
