Повреждения пищевода инородные тела ожоги

Инородное тело пищевода – это случайно или намеренно проглоченные чужеродные предметы или куски пищи, застрявшие в просвете пищеварительной трубки. Признаками патологии могут быть боль и спазм в пищеводе, дисфагия, гиперсаливация, респираторный синдром, удушье, отек тканей шеи, крепитация, кровавая рвота, лихорадка. Диагноз подтверждается путем сбора анамнеза и жалоб пациента, рентгенографии пищевода и фиброэзофагоскопии. Лечение заключается в экстренном удалении инородного тела через эндоскоп или хирургическим путем.
Общие сведения
В практической абдоминальной хирургии инородное тело пищевода – нередкое и довольно опасное явление. Чаще всего в качестве постороннего предмета выступают крупные, плохо пережеванные куски пищи (мясные завалы), косточки от рыбы, мяса или фруктов, зубные протезы, монеты, пуговицы, иголки, булавки, гвозди и др. Примерно в половине случаев патология выявляется у пациентов в возрасте старше 40 лет, около 25 % – у детей до 10 лет.
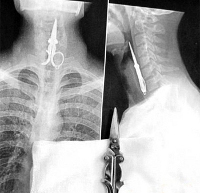
Инородное тело пищевода
Причины
Частыми причинами инородных тел пищевода являются поспешный прием большого количества пищи и ее плохое пережевывание, разговор или смех во время еды, попадание в пищу посторонних предметов при ее небрежном приготовлении. У пожилых пациентов посторонними объектами в пищеводе могут стать съемные зубные протезы при их плохой фиксации.
Кроме того, инородные тела могут застрять при заболеваниях пищевода – наличии стриктур, ожогов, опухолевых образований, дивертикулов, функциональных расстройств. Риск попадания чужеродного объекта в пищевод возникает из-за привычки портных, сапожников, плотников держать во рту во время работы различные предметы (иголки, скрепки, гвозди), неосторожности детей класть в рот случайные, несъедобные предметы.
Патогенез
Инородное тело при проглатывании может задерживаться в местах естественных сужений трубки пищевода. Большая часть предметов (особенно, острые объекты) застревает у входа в пищевод или в его шейном отделе. В области грудного сужения пищевода чаще обнаруживаются крупные и тупые предметы, а также монеты. В дистальной части органа находят препятствие крупные косточки от фруктов, куски мяса, зубные протезы. Иногда в пищеводе могут образоваться алиментарные комки из утрамбованных, плохо прожеванных кусочков плотной пищи, приводящие к его обтурации.
В случае длительного нахождения инородного тела в области пищевода могут наблюдаться пролежни, локальный некроз слизистой оболочки, декубитальные («целующиеся») язвы, гематомы и рубцовые изменения его стенок. Попадание постороннего объекта в пищевод сопряжено с получением травм пищевода (непроникающих, проникающих ранений его стенок), развитием воспаления (гнилостного эзофагита, абсцесса, медиастинита). Нахождение большого чужеродного объекта пищевода в проекции гортани, может вызывать асфиксию.
Симптомы
Присутствие инородного тела в пищеводе может проявляться местными и общими симптомами, обусловленными величиной, формой, местом и продолжительностью нахождения в нем предмета. Первыми признаками могут быть чувство сдавления и боль в горле, по ходу пищевода и в эпигастрии, связанные с эзофагоспазмом. Появление дисфагии различной степени выраженности свидетельствует о частичном или полном перекрытии просвета пищевода.
При обтурации пищевода чужеродным предметом возникает срыгивание, регургитация жидкости и пищи, находящихся над местом перекрытия, гиперсаливация, тахикардия, слабость. При сдавлении гортани и трахеи наблюдаются осиплость голоса, стридорозное дыхание, признаки удушья, цианоз. Наиболее опасно попадание объектов в пищевод у детей. При этом чаще развивается респираторный синдром в виде кашля, одышки, симптомов ложного крупа. Пациенты стараются принять фиксированное щадящее положение головы, приоткрыть рот.
Осложнения
Длительное нахождение постороннего предмета в пищеводе сопровождается повышением температуры, ухудшением общего состояния в связи с развитием гнойного воспаления – периэзофагита, медиастинита. Перфорация пищевода острым инородным телом проявляется острой болью, усиливающейся при глотании, отеком мягких тканей шеи, газовой крепитацией; может осложниться образованием пищеводно-трахеального свища, развитием подкожной эмфиземы и пневмоторакса. Ранение крупного сосуда (аорты, сонной артерии) приводит к кровавой рвоте, профузному кровотечению и летальному исходу.
Диагностика
При инородном теле пищевода диагностическое значение имеют оценка клинических проявлений, осмотр глотки, гортани и области шеи, результаты рентгенографии пищевода и эзофагоскопии. Важно исследовать целостность стенок пищеводной трубки и глубину возможного ранения для определения необходимости, объема и срочности хирургического вмешательства.
- Рентген. Выполняется обзорная рентгенограмма пищевода в двух проекциях. Большинство инородных тел (металлические предметы, крупные куриные или мясные кости) – рентгеноконтрастны, поэтому легко выявляются. Рентгенонегативные и слабоконтрастные объекты обнаруживают при рентгенографии с барий- или йодсодержащими препаратами либо в ходе дополнительного обследования (фистулографии, КТ, УЗИ и др.).
- Эндоскопия. Проведение эзофагоскопии позволяет точно определить характер предмета, уровень его нахождения, оценить целостность эзофагеальной стенки.

КТ органов грудной клетки. Вытянутое инородное тело в просвете пищевода (батарейка).
Патологию дифференцируют с острым эзофагитом, эзофагоспазмом, пептической язвой пищевода и заболеваниями, при которых отмечается паралич мускулатуры глотки (полиомиелитом, дифтерией). При диагностике может обнаружиться органическое поражение пищевода (наличие язвы, стриктуры, опухоли, грыжи, дивертикула).
Лечение инородного тела пищевода
Патология относится к неотложным состояниям и требует немедленного удаления объекта эндоскопическим или хирургическим методом. Способ удаления определяется абдоминальным хирургом в зависимости от характера инородного тела, его прилегания к стенкам, наличия повреждения пищевода. В некоторых случаях возможна консервативная тактика лечения с назначением обволакивающих анестетиков, антибиотиков, сульфаниламидов, местным промыванием раствором фурацилина, диетой.
Эндоскопическое извлечение
Эндоскопическое удаление инородного тела пищевода производят жестким или гибким эзофагоскопом (фиброэзофагоскопом): у взрослых процедура проводится под местной анестезией, у детей и эмоционально лабильных пациентов – под общим наркозом, введением миорелаксантов и интубацией трахеи. Зрительно контролируя происходящее, выполняют захват предмета специальными щипцами и аккуратно извлекают из пищевода раздельно и вместе с эндоскопом.
После удаления инородного тела проводят контрольную контрастную рентгенографию с целью выявления признаков возможной перфорации его стенки. При неглубоком ранении пищевода (дефект менее 0,5 см, ложный ход до 0,8 см) назначается антибиотикотерапия с обязательным исключением энтерального питания, промывание дефекта или ложного хода.
Хирургическое удаление
При невозможности удалить инородное тело с помощью эзофагоскопа, неэффективности консервативного лечения, глубокой перфорации или кровотечении пищевода применяются различные оперативные вмешательства.
В зависимости от высоты фиксации чужеродного объекта выполняют эзофаготомию, медиастинотомию, лапаротомию с последующим активным дренированием параэзофагеального пространства, аспирацией и санацией воспалительного очага. После операции, в ходе которой было произведено извлечение постороннего предмета, назначается интенсивное противовоспалительное и дезинтоксикационное лечение, питание через зонд, в дальнейшем – щадящая диета.
Прогноз и профилактика
Прогноз при ранней диагностике и своевременном удалении предмета обычно благоприятный; в случае перфорации стенок пищевода, развитии гнойного воспаления – может быть серьезным. Летальность составляет 2%. Профилактика заключается в выработке правильного пищевого поведения (неторопливом приеме пищи, ее тщательном пережевывании и т д.), надежной фиксации съемных зубных протезов и изъятии их из полости рта на ночь. Не допускается удерживание во рту посторонних предметов, которые случайно могут быть проглочены. Во избежание детских травм необходим присмотр за детьми, исключение из их игр мелких предметов.
Источник
Ожоги
Этиопатогенез.
Возникают
после случайного проглатывания
концентрированных растворов кислот
или щелочей. Наиболее часто поражаются
дети в возрасте от 1 года до 3 лет.
Степени
ожога пищевода.
Легкая (I) степень сопровождается
катаральным воспалением слизистой
оболочки, проявляющимся отеком, гиперемией
с повреждением поверхностных слоев
эпителия. Отек спадает на 3—4-е сутки, а
эпителизация ожоговой поверхности
заканчивается через 7—8 дней после
травмы. Средняя (II) степень характеризуется
более глубоким поражением слизистой
оболочки, некрозом ее эпителиальной
выстилки и образованием легко
снимающихся негрубых фибринозных
наложений. Как правило, заживление
происходит в течение 1,5— 3 нед путем
полной эпителизации или образования
нежных рубцов, не суживающих просвет
пищевода. Тяжелая (III) степень проявляется
некрозом слизистой оболочки, подслизистой,
а порой и мышечной стенки пищевода с
образованием грубых, долго не отторгающихся
(до 2 нед и более) фибринозных наложений.
По мере их отторжения выявляются язвы,
выполняющиеся на 3—4-й неделе грануляциями,
с последующим замещением рубцовой
тканью, суживающей просвет пищевода.
Клиника.
В первые 3-4 дня отмечается повышение
температуры, беспокойство, избыточная
саливация, затруднение или невозможность
глотания (дисфагия). При формировании
рубцового сужения сохраняется дисфагия,
появляется рвота непереваренной пищей,
нарастающая гипотрофия.
Диагностика.
ФГДС
– это исследование позволяет исключить
те случаи, когда ожога пищевода и желудка
не произошло или имеется ожог 1 степени,
не требующий специального лечения. При
наличии клинических проявлений ожога
пищевода первую диагностическую ФЭГДС
выполняют в конце первой недели после
приема прижигающего вещества. Она
позволяет дифференцировать ожоги I
степени, характеризующиеся гиперемией
и отеком слизистой оболочки, от ожогов
II—III степени, отличающихся наличием
фибринозных наложений. Точно
дифференцировать II степень от III
степени становится возможным спустя
3 нед с момента ожога, во время второй
диагностической ФЭГДС. Тогда, при ожогах
II степени, наступает эпителизация
ожоговой поверхности без рубцевания.
При ожогах III степени в этот период при
ФЭГДС можно видеть язвенные поверхности
с остатками грубых фибринозных налетов
и образование грануляций на участках
ожога. Такие поражения при отсутствии
профилактического бужирования приводят
к формированию стеноза пищевода. При
формировании рубцового сужения –
контрастное – рентгенологическое
исследование, которое позволяет
определить уровень, степень и протяженность
стеноза.
Лечение.
Обезболивающие препараты, антибактериальная
терапия, парентеральное питание, санация
ротовой полости. Кормление жидкой или
кашицеобразной пищей, облепиховое масло
внутрь. При ожогах И-Ш степени с 4-5 дня
проводится бужирование мягкими
эластичными бужами до восстановления
проходимости. При формировании рубцового
сужения пищевода – гастростомия,
бужирование «за нить», при безуспешности
и развитии рубцовой непроходимости
пищевода показана тотальная эзофагопластика
из толстой кишки в плановом порядке.
Профилактическое
бужирование
начинают в конце первой недели после
ожога пищевода, если при диагностической
ФЭГДС в пищеводе обнаружены фибринозные
наложения (II—III степень ожога). Для
бужирования используют тупоконечные
бужи, изготовленные из пластмассы.
При нагревании такого бужа в горячей
воде он становится мягким и гибким,
сохраняя жесткость при нагрузке по оси.
Подбирают буж, по диаметру равный
возрастному размеру пищевода. Номер
бужа по шкале Шарьера: до 6 мес – 28-30, 6
мес – 1 год – 30-32, 1-2 года – 32-36, 2-5 лет –
36-38, 5-8 лет – 38-40, старше 8 лет – 40-42.
Бужирование проводят в стационаре 3
раза в неделю. Длительность бужирования
определяют после повторной ФЭГДС через
3 нед после ожога пищевода. Если при этом
происходит полная эпителизация (ожог
II степени), бужирование прекращают и
больного выписывают под амбулаторное
наблюдение с последующим эндоскопическим
контролем через 2—3 мес. При глубоком
ожоге (III степень) продолжают бужирование
3 раза в неделю еще в течение 3 нед. Затем
выполняют контрольную ФЭГДС и
выписывают ребенка на амбулаторное
бужирование 1 раз в неделю в течение 2—3
мес, затем 2 раза в месяц в течение 2—3
мес и 1 раз в месяц в течение полугода,
контролируя течение ожогового
процесса в пищеводе с помощью ФЭГДС
каждые 3 мес. Не следует также начинать
прямое бужирование больным, поступающим
через 3—4 нед после ожога с первыми
клиническими признаками формирующегося
стеноза пищевода. В таких случаях надо
отказаться от прямого бужирования,
наложить гастростому и после сформирования
гастростомы проводить более безопасное
бужирование
за нить.
Большую
часть стенозов пищевода удается
ликвидировать с помощью бужирования.
Существует несколько его способов:
бужирование вслепую, через эзофагоскоп,
по проводнику и т. д. Для проведения
такого бужирования больному накладывают
гастростому. Гастростома также необходима
для полноценного питания больного и
дальнейшего обследования пищевода. В
детской практике следует использовать
наиболее простой метод гастростомии
(по Кадеру) с выведением трубки через
отдельный разрез. Через 2—3 нед после
наложения гастростомы повторяют
эндоскопическое исследование — прямую
и ретроградную (через гастростому)
эзофагоскопию. С помощью эндоскопических
щипцов, проведенных через канал
эндоскопа, ретроградно проводят через
стеноз нить для бужирования. Используя
проведенную нить, выполняют второе
рентгенологическое исследование —
встречное контрастирование. Постоянная
нить в пищеводе – для бужирования нить
в виде петли выводят изо рта наружу и
привязывают концы новой нити – проводят
две новые нити: одна для бужирования,
другая для замены старой – бужирование
осуществляют за нить, проведенную через
рот. Бужирование начинают с минимального
бужа, проходящего через стеноз; манипуляции
выполняют 2 раза в неделю, доводя размер
бужа до размера, превышающего возрастной.
После устранения стеноза дети начинают
питаться через рот, гастростомическую
трубку удаляют, а гастростомическое
отверстие суживается вокруг нити. Детей
выписывают на амбулаторное бужирование,
которое проводят по схеме, принятой для
бужирования ожогов пищевода III степени.
После прекращения бужирования ребенок
должен есть любую пищу, а дисфагия должна
отсутствовать. Неэффективность
бужирования и рецидив стеноза являются
показанием к операции — пластике
пищевода. Показанием к операции являются
также полная непроходимость пищевода
и протяженные стенозы пищевода, особенно
после ожога техническими кислотами.
В
настоящее время в детской практике
наибольшее распространение получила
тотальная пластика пищевода толстокишечным
трансплантатом. Для этого выкраивают
участок толстой кишки на сосудистой
ножке и проводят за грудиной на шею, где
соединяют с пересеченным пищеводом.
Нижний отдел толстокишечного
трансплантата соединяют с желудком.
При благоприятном завершении пластики
наступает практически полное
выздоровление.
Инородные
тела.
Клиника.
Нарушение акта глотания, затруднение
прохождения пищи, регургитация, рвота,
саливация. Иногда дети жалуются на
загрудинные боли.
Диагностика.
Обзорная и контрастная рентгенография
с бариевой взвесью.
Лечение.
После своевременного удаления инородного
тела из пищевода с помощью эзофагоскопа
наступает выздоровление. Из шейного
или верхнегрудного отдела пищевода
инородное тело может быть удалено путем
шейной эзофаготомии. При расположении
инородного тела ниже уровня второго
физиологического сужения оперативное
извлечение его осуществляют путем
дорсальной медиастинотомии.
Перфорация.
Клиника.
В первые часы дети становятся беспокойными,
жалуются на загрудинные боли или боли
в спине, появляется кряхтящее дыхание,
одышка, температура быстро повышается
до высоких цифр. Возбуждение может
сменяться вялостью и безучастностью,
нарастают признаки токсикоза и
сердечно-сосудистой недостаточности.
При повреждениях, проникающих в плевру,
симптомы шока и дыхательной недостаточности
более выражены из-за развития пневмоторакса.
Нередко при повреждении грудного отдела
пищевода на шее определяется крепитация
из-за проникновения воздуха в подкожную
клетчатку шеи.
Диагностика.
Экстренное рентгенологическое
исследование. При обзорной рентгеноскопии
и рентгенографии в случаях перфорации
грудного отдела пищевода определяются
расширение тени средостения, наличие
воздуха в виде полос просветления,
которые лучше всего выявляются по
контуру сердца. У детей младшей возрастной
группы воздух легко расслаивает
клетчатку, окутывает контуры вилочковой
железы и распространяется на шею.
Для
уточнения локализации и размеров
повреждения необходимо рентгенологическое
исследование с контрастным веществом
(йодолипол) в горизонтальном положении
ребенка. Затекание йодолипола в клетчатку
средостения следует расценивать как
свидетельство макроперфорации. Косвенным
симптомом микроперфорации может быть
задержка контрастного вещества на
определенном уровне, без его затекания
за контуры пищевода.
Лечение.
При микроперфорациях показана
консервативная терапия (противошоковая
и антибактериальная) с исключением
питания через рот. Больному накладывают
гастростому, хотя в сомнительных случаях
или при умеренных клинических симптомах
можно прибегнуть к кормлению через
тонкий полиэтиленовый зонд, введенный
через носовой ход в желудок.
При
макроперфорациях в сроки до 1 сут показано
экстренное оперативное вмешательство
с ушиванием перфоративного отверстия.
Доступ к грудному отделу пищевода должен
быть внеплевральным. В случаях перфорации
рубцово измененного пищевода и плохой
его проходимости следует предпочесть
резекцию пищевода с выведением на шею
проксимального конца и ушиванием
дистального. В средостение вводят
дренажную трубку. При поступлении
больного в сроки после 1 сут тактика
определяется не столько размерами
повреждения, сколько выраженностью и
формой гнойных осложнений.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
