После пневмонии может остаться пятно
Пневмония (воспаление легочных тканей) – это опасное заболевание легких. Поэтому и относиться к лечению этого недуга следует со всей серьезностью. Когда речь идет о остаточных явлениях после пневмонии, то под этим термином подразумевают нарушение различных функций человеческого организма после перенесенной болезни. Если этому не придавать надлежащего внимания, то такие остаточные явления могут привести к нежелательным последствиям.
Причины остаточный явлений

Во время пневмонии в альвеолах легкого накапливается определенный секрет. Из-за образовавшихся спаек происходит следующее:
- сужение просвета альвеол;
- блокировка газообмена;
- нарушение дыхания.
Легкие – это орган, который должен обогащать циркулирующую по сосудам кровь кислородом. Место, где происходит этот процесс, – альвеолы. Внешне они похожи на шарики, в которых расположено огромное количество маленьких кровеносных сосудов. Пневмония поражает легочную ткань, это также касается и альвеол. Болезнь нарушает дыхательную функцию органа.
Перенесенное заболевание снижает иммунитет, защитные силы организма ослабевают, и это часто становится причиной того, что происходит присоединение вторичных инфекций. Поэтому чаще всего причинами остаточных явлений после пневмонии бывают:
- сильное воздействие на организм вирусов;
- наличие хронического воспалительного процесса;
- нарушения в работе иммунной системы, низкий иммунитет.
После перенесенного воспаления легких иммунодефицит часто приводит к развитию различных заболеваний горла, носа, бронхов. У человека может появиться ангина, кашель, причиной которому могут быть бронхит или ларингит, насморк. Если пациент, недавно переболевший пневмонией, заболевает гриппом, то болезнь, как правило, протекает более тяжело.
Организму, ослабленному пневмонией, очень сложно бороться с чужеродными вирусами, которые его атакуют. Довольно часто причиной заболеваний легких и бронхов становится возбудитель, который носит название пневмококк. Этот вирус передается по воздуху, и уберечься от него очень непросто. По статистическим данным, наиболее распространенным недугом после перенесенного воспаления легких является бронхит. Кашель при таком бронхите затяжной и трудно поддается лечению.
Симптомы патологии
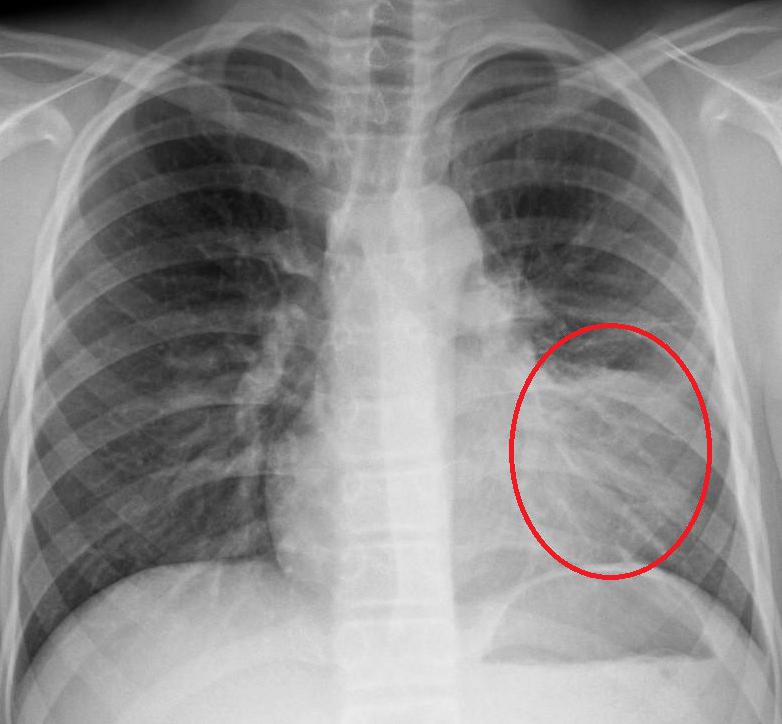
Как определить, что пневмония побеждена, если больной продолжает кашлять? Для этого необходимо сделать рентгеновский снимок легких. Иногда остаточные явления после пневмонии на рентгене наблюдаются как незначительные затемнения на легких. Их можно хорошо разглядеть на пленке.

После того как человек перенес воспаление дыхательного органа, на его тканях могут появиться:
- спайки разных размеров;
- рубцы;
- плеврит;
- эндокардит;
- плеврит.
Микробы, которые находятся в кровеносном русле, мешают крови нормально циркулировать в легких. Чтобы избавиться от остаточных изменений после перенесенного недавно заболевания, пациенту назначается дополнительное лечение, а также рекомендуется реабилитация в специальном санатории.
Последствия после пневмонии
Так как легкие и сердце работают в тесном контакте друг с другом, то довольно часто болезнь легких приводит к сбоям в работе сердца. Инфекция, продвигаясь по кровеносному руслу, попадает в сердечный орган и вызывает в нем воспалительный процесс, тем самым нарушая его функции. Это приводит к появлению эндокардита. При этом заболевании поражается сердечная оболочка и нарушается кровообращение.
Поражения дыхательных путей
Когда человек заболевает пневмонией, в воспалительный процесс иногда вовлекаются также и другие органы, связанные с дыхательной системой. Это могут быть бронхи и плевральная оболочка. Насколько они будут поражены, зависит от того, как тяжело протекает воспалительный процесс в легких и где именно расположен очаг воспаления. Самой тяжелой медики считают крупозную пневмонию, которая захватывает все легкие, листки плевры и большую часть бронхов.
Чтобы устранить воспалительный процесс в легких, назначается антибактериальная терапия. Процесс лечения легко контролировать с помощью рентгена. А вот бронхит как остаточное явление пневмонии на снимке можно не заметить. Это случается тогда, когда врач не имеет надлежащего опыта или рентгеновское оборудование низкого качества.
Иногда воспаления плевры и разных участков бронхов проходят самостоятельно, а иногда недуг затягивается на длительное время. Причиной этому может быть досрочное прекращение антибактериальной терапии. Такое явление может привести к тому, что ткани бронхиального дерева или плевры замещаются соединительными тканями. Такая патология вызывает снижение дыхательной функции. Полностью удалить ее почти невозможно.
О том, что антибактериальная терапия закончена, а воспалительный процесс продолжается, говорят следующие факты:
- непрекращающийся кашель;
- не нормализуется температура тела;
- присутствие боли в разных местах грудной клетки.
Можно увидеть остаточные явления после пневмонии на рентгене. Чтобы их не допустить, лечение антибактериальными препаратами должно продолжаться от 10 до 14 дней и никак не меньше. Кроме противовоспалительных средств, больной также должен принимать и отхаркивающие лекарства.
Астенический синдром
Под этим термином скрываются симптомы, которые в народе называют общим упадком сил. Астенический синдром проявляется в следующем:
- человеку трудно справляться даже с самой незначительной нагрузкой;
- даже умственная работа дается с большим трудом;
- в дневное время появляется быстрая усталость;
- даже утром, сразу же после сна, человек чувствует себя уставшим.
Чтобы побыстрее избавиться от астенического синдрома, врачи рекомендуют следующее:
- после окончания антибактериальной терапии принимать витаминные комплексы;
- в пище пациента должно быть как можно больше овощей, фруктов и белковых продуктов;
- для выздоравливающего человека очень полезны прогулки на свежем воздухе, только они должны быть умеренными и не слишком утомительными;
- следует повременить с выходом на работу, даже если она не требует применения физических усилий, физические нагрузки необходимо увеличивать постепенно и соблюдать щадящий режим не менее недели после окончания острого периода болезни.

Дисбактериоз
Остаточные явления после пневмонии как у детей, так и у взрослых могут проявляться в нарушении нормальной микрофлоры кишечника. Также такая патология может быть вызвана побочным эффектом сильных антибиотиков. Дисбактериоз имеет следующие симптомы:
- стул жидкой консистенции, но патологический примесей нет;
- неприятные ощущения в кишечнике;
- вздутый живот;
- частая отрыжка, тошнота и рвота редко.
Чтобы не появился дисбактериоз, необходимо, принимая антибиотики, одновременно с ними употреблять лекарственные препараты, относящиеся к группе пребиотиков или пробиотиков. В состав пребиотиков входят различные питательные вещества, стимулирующие собственную микрофлору кишечника пациента. Пробиотики – это полезные лакто- и бифидобактерии, которые, попадая в кишечник человека, вытесняют из него патогенную микрофлору.
Если профилактика не была сделана своевременно и дисбактериоз развился, то эти препараты применяются для его лечения. Следует знать, что быстро вылечить патологию не удастся, это достаточно трудоемкий и длительный процесс.

Иммунодефицит
У переболевшего пневмонией человека часто появляется так называемый вторичный иммунодефицит. Он характеризуется повышением восприимчивости к разным инфекциям. Чтобы этого не случилось, рекомендуется:
- не перегружать себя в физическом плане;
- не переохлаждаться;
- питаться полноценно;
- принимать поливитамины.
Как лечить
Остаточные явления после пневмонии исчезнут достаточно быстро и легко, если лечение этого заболевания проводилось правильно и во время реабилитации пациент уделял своему здоровью должное внимание.
Как сама пневмония, как и применяемые для ее лечения лекарства действуют на организм негативно. Изматывающий кашель, постоянная температура, антибиотики и другие лекарственные препараты истощают иммунную систему больного. Поэтому, чтобы полностью восстановиться после болезни, врачи рекомендуют соблюдать некоторые правила.
Следует одеваться по погоде, не допуская даже малейшего переохлаждения. Из-за того что иммунная система после перенесенного недуга ослаблена, холод может стать причиной нового заболевания. Но это не значит, что нужно отказаться от прогулок на свежем воздухе. Такие прогулки очень полезны, так как они улучшают работу легких, подготавливают сердце к полноценным нагрузкам после окончательного выздоровления. Следует только учитывать, что прогулки должны быть не утомительными.
После перенесенного заболевания следует правильно питаться. Никакая особенная диета не нужна, но еда должна быть полезной, с большим количеством витаминов. В дневной рацион нужно включить много свежих овощей и фруктов, уменьшить количество жиров, мясные блюда рекомендуется готовить на пару.
Не следует очень переутомляться на работе, так как это может ухудшить общее состояние здоровья. Также необходимо избегать различных стрессовых ситуаций.
Дыхательная гимнастика
Этот метод восстановления после болезни помогает наладить газообмен и уменьшает повреждения на стенках бронхов. Некоторые рекомендуемые упражнения:
- махи руками в разные стороны;
- приседания;
- чтение вслух, проговаривание скороговорок.
Реабилитация с помощью массажа
Воздействие этой процедуры на организм, ослабленный болезнью, трудно переоценить. Благодаря массажу происходит следующее:
- крово- и лимфообращение улучшается;
- в легких уменьшаются спайки;
- подвижность грудной клетки восстанавливается;
- значительно улучшается общее состояние здоровья.
Народные методы
Если человека интересует, чем лечить остаточные явления от пневмонии, то кроме уже сказанного можно также посоветовать использовать методы народной медицины. После того как пациент переболел воспалением легких, его еще на протяжении 1-2 месяцев может преследовать кашель. Причиной этому является мокрота, которая осталась в легких после болезни.
В этом случае могут пригодиться бабушкины рецепты. Они могут быть использованы как вспомогательные методы. Настойки и отвары из лекарственных трав применяются как внутрь, так и для ингаляций и растирок. Лечение народными методами помогает значительно уменьшить время реабилитации.
Но если кашель сильный и не проходит долгое время, то лучше всего обратиться за помощью к врачу. Специалист определит, насколько опасны остаточные явления пневмонии, на рентгене.
Осложнения после болезни
Иногда бывает, что осложнения могут быть более опасными, чем сама пневмония. Поэтому очень важно как можно раньше обнаружить осложнение.
Существует два вида осложнений – те, которые локализуются в легких, и те, которые вне легких.
Легочные:
- абсцесс легкого;
- плеврит;
- недостаточность дыхательной функции;
- хронический бронхит;
- появление астматического элемента.
Внелегочные:
- миокардит;
- перикардит;
- гепатит;
- менингит.
Срок госпитализации
Пневмония – довольно серьезное заболевание, и чаще всего его лечат в условиях медицинского учреждения. Некоторые пациенты задают вопрос: выпишут ли при остаточных явлениях пневмонии? Срок нахождения в стационаре зависит от степени заболевания и от того, насколько эффективным является выбранное лечение.
Часто для успешной терапии этого недуга бывает достаточно 3-4 дней. Но бывают случаи, когда пациента еще оставляют в больнице для наблюдения за его состоянием. При осложненных формах срок пребывания в стационаре может составлять до 10 дней. Если же заболевание проходит в легкой форме, то больного через несколько дней выписывают домой, где он должен самостоятельно продолжать лечение. При повышенной температуре тела больной должен соблюдать постельный режим. Также, находясь дома, больной должен следовать всем рекомендациям врачей.
Источник
Слово фиброз пугает многих, кто пережил ковидную пневмонию. Добавляют тревоги и результаты КТ-исследований с описанием уплотнений и фиброзных изменений в легких. Почему не стоит сразу паниковать, кто в группе риска и что общего между ковидной пневмонией и винтажными украшениями из кожи, узнал «Доктор Питер».
О фиброзе «Доктор Питер» поговорил с заведующей пульмонологическим отделением №1 Городской многопрофильной больницы №2 Ириной Крошкиной. Стационар в Озерках только на прошлой неделе вернулся к обычному режиму работы, последние 4 месяца здесь принимали пациентов с ковидом.
– Ирина Юрьевна, одни говорят, что после коронавирусной пневмонии легкие полностью не восстанавливают свои функции. Другие, что представления о «рубцевании» или фиброзе после COVID-19 сильно преувеличены. Вам какая точка зрения ближе?
– Вторая. У подавляющего большинства перенесших вирусную пневмонию, вызванную вирусом COVID-19, функция легких восстановится полностью. В группе риска пациенты с тяжелым течением заболевания и находившиеся на искусственной вентиляции легких. Но нужно понимать, что нахождение в «группе риска» не равняется необратимым изменениям в легочной ткани.
– Почему тогда у перенесших ее КТ часто выявляет в легких фиброзные изменения, уплотнения? Это разве не говорит о формировании пневмофиброза?
– Настоящий фиброз после пневмонии формируется не сразу. Должно пройти не меньше трех месяцев. Поэтому о фиброзе после ковидной пневмонии говорить еще рано – пандемия не закончилась. Для анализа реальных последствий пневмонии прошло мало времени и мы только приступаем к накоплению данных для их дальнейшего анализа. Достоверные выводы можно будет делать не ранее, чем через 6 месяцев, применительно к Петербургу в октябре-ноябре. С другой стороны, уже сейчас понятно, что ковидная пневмония не похожа на обычную, внебольничную пневмонию – она отличается по клинике, на рентгене выглядит иначе и разрешается по-другому. К примеру, после неосложненной бактериальной пневмонии ближе к выписке у пациентов зона воспалительного процесса в легких постепенно уменьшается по площади, интенсивности. Есть такой термин «рассасывание» или обратная динамика. Так вот, обратная динамика при ковидной пневмонии на КТ-исследовании выглядит чрезвычайно необычно. Красивые «матовые стекла» начинают сжиматься, уплотняться, консолидироваться и рентгенологически действительно напоминают фиброзные изменения. Эти изменения похожи на поствоспалительный пневмофиброз у пациентов, перенесших очень тяжелую бактериальную пневмонию. Только здесь так выглядит на КТ практически любая ковидная пневмония в определенной стадии, что пугает пациентов и настораживает врачей. На «картинке» это очень некрасиво, но, по сути, фиброза там еще нет, потому что не прошло достаточно времени для его формирования.
– Вы сказали про консолидацию на определенной стадии болезни. Когда она наступает?
– Появление всем уже известных «матовых стекол» в легких – это начало болезни. Напомню, «матовое стекло» – не симптом, не синдром, это просто рентгенологический термин. Далее в разгар болезни «стекла» увеличиваются в объеме, количестве, растет зона поражения. Когда же дело идет ближе к выздоровлению появляются как раз зоны консолидации. Помните, раньше, во времена дефицита, рукодельницы делали разные украшения, в том числе из кожи. Это было очень популярно. Они брали кусок голенища от кожаного сапога и ставили на него горячий утюг. Кожа под воздействием температуры сжималась и приобретала причудливую форму – узор. Так вот участки, которые принимают за фиброз, чем-то похожи на такой узор.
– Что происходит с «картинкой» на КТ дальше, через пару месяцев после выписки?
– Через 1-2 месяца мы видим у таких пациентов положительную динамику. Участки легочной ткани, уплотнения, которые мы раньше принимали за фиброз, уменьшаются по площади, некоторые из них исчезают, легочная ткань постепенно приобретает нормальный вид. Мы уже понимаем, что при ковидной пневмонии люди болеют и поправляются по-другому. Сейчас можно сказать, что в зоне риска по формированию поствоспалительного пневмофиброза пациенты, переболевшие тяжело и/или находившиеся на искусственной вентиляции легких.
– Если даже у человека было поражено 70-80% легких, но он не был на аппарате ИВЛ, риск формирования фиброза у него будет меньше?
– Шансов, что все полностью нормализуется, у него намного больше, чем у тех, кто был на ИВЛ.
– Как часто после обычных пневмоний формируется фиброз?
– Например, свиной грипп – А(H1N1), эпидемии которого мы пережили в 2009-2010 годах и в 2015-2016-м, тоже вызывал тяжелые пневмонии. Анализ данных тех эпидемий показал, что при вирусных пневмониях формирование фиброзов было нечастым явлением.
После тяжелых бактериальных пневмоний с деструкцией пневмофиброз образуется чаще. Насколько он выражен, зависит от тяжести воспалительного процесса, объема поражения легких и его локализации. Что будет с нашими сегодняшними пациентами, говорить все же преждевременно. Но даже в рамках одной госпитализации мы наблюдали тенденцию к улучшению у многих из тех, кто болел тяжело. За длительное время пребывания в стационаре мы имели возможность проследить положительную динамику рентгенологических изменений в легких.
– Многие пациенты жалуются, что после выздоровления испытывают одышку, боли в ребрах, у некоторых не одну неделю сохраняется субфебрильная температура. Как долго в норме могут продолжаться такие нарушения после пневмонии? Или сразу есть повод тревожиться?
– Если говорить в целом, то любое сомнение пациента насчет собственного самочувствия трактуется в его сторону. Если у человека есть необъяснимые с его точки зрения жалобы, то лучше побеспокоить доктора. Врачи для того и существуют, чтобы выслушать пациента, назначить необходимое дополнительное обследование и подтвердить или опровергнуть его опасения.
Что касается субфебрильной температуры. После любых пневмоний она может еще какое-то время держаться, но это все-таки нечастые случаи. Процесс выздоровления зависит во многом от того, какой человек болел. Если молодой, с хорошим здоровьем, то, конечно, он поправляется достаточно быстро. Если пожилой, тем более с отягощенным пульмонологическим или кардиологическим анамнезом, с сахарным диабетом, то ему, скорее всего, не удастся быстро достигнуть «идеального» самочувствия. Более того, у пожилых есть так называемый «step down» или «шаг вниз». После серьезного воспалительного процесса больной поправляется, но к прежнему самочувствию не возвращается, не хватает резервов организма.
– Говорят, что достоверно установить фиброз может только патологоанатом на вскрытии. Это шутка?
– Нет, не шутка. Фиброз – исход любого воспалительного процесса. Если сильно порезать палец, на нем навсегда останется шрам. Чтобы рана на пальце зажила, должна образоваться соединительная ткань. Сначала в очаг воспаления «прибегают» лейкоциты, которые должны держать «оборону» от возможных врагов – бактерий, вирусов, токсинов. Потом «приходят» макрофаги (клетки, способные поглощать и переваривать чужеродные или вредные для организма частицы – Прим. ред.), которые удаляют погибшие клетки и стимулируют клетки-фибробласты (клетки соединительной ткани организма – Прим. ред.), чтобы вырабатывалась эта самая соединительная ткань. Как правило, если воспалительный процесс небольшой, не тяжелый, то функция органа полностью сохраняется. При выраженном воспалении, например, как при тяжелой аспирационной или деструктивной пневмонии, когда в легком образуется полость, на месте воспаления остается шрам или как его называют рубец из соединительной ткани – фиброз. Сам по себе фиброз – не болезнь, он не опасен, но останется на всю жизнь и увидеть его сможет рентгенолог на КТ-исследовании или патологоанатом на вскрытии.
– А как повлияет рубец на функциональные возможности легких?
– Если он маленький, то никак не повлияет. Большие по распространенности пневмофиброзы, действительно, могут повлиять на функции органа – могут уменьшить жизненную емкость легких, повлиять на газообмен.
– Как это проявится в обычной жизни? Человек будет задыхаться при подъеме на лестницу, не сможет поднимать тяжелые вещи?
– У таких пациентов снижается толерантность к физическим нагрузкам, и этот процесс может прогрессировать со временем. Если раньше человек с сумкой спокойно поднимался на 5-й этаж, то теперь даже без сумки вынужден будет по дороге отдыхать 1-2 раза. Или не побежит за троллейбусом, а подождет следующего. Но опять же, это в тяжелых случаях при большой площади поражения легких.
– За время пандемии сообщалось о спасении ковидных пациентов с поражением легких по результатам КТ от 90 до 100 процентов. Как это можно объяснить, за счет чего происходит выздоровление? У вас такие случаи были?
– Случаи были, но объяснить их практически невозможно. COVID-19 – болезнь, к которой очень много вопросов без ответов. Она часто протекает непредсказуемо. К нам поступали пациенты, которые должны были вылечиться и выписаться, но происходило все по другому сценарию. И были очень тяжелые больные, у которых прогноз на ближайшие дни был очень печальным, а они «цеплялись» за жизнь и с нашей помощью поправлялись. Были пациенты практически с тотальным поражением легких. Одна из пациенток, к примеру, заболела 14 апреля, долго была на ИВЛ, ей была установлена трахеостома – выписали ее только в июне, в общей сложности она провела в больнице 55 дней! У нее при поступлении на КТ легких были минимальные изменения, расцененные как КТ-1. Через 5 дней на фоне адекватного лечения наступило ухудшение самочувствия, появилась выраженная отрицательная динамика по КТ, еще через месяц в процессе лечения описание было «КТ-4», а через 10 дней после этого при описании КТ «отмечается положительная динамика в виде снижения интенсивности ранее выявленных инфильтративных изменений за счет снижения консолидации. Новых участков по типу «матового стекла» не выявлено». Это хороший пример того, о чем мы говорили ранее. Даже самые выраженные изменения носят обратимый характер. При выписке мы довезли пациентку до выхода из больницы в кресле, а дальше она встала и сама пошла. Кстати, скоро она должна к нам прийти на контрольную томографию.
– Еще всегда страшно видеть в списках умерших от ковида молодых, 30-40-летних. У них были тяжелые сопутствующие заболевания?
– Молодой возраст и отсутствие хронических заболеваний не защищают от заражения вирусной инфекцией и тяжелого течения пневмонии, хотя риск смерти в этой группе больных действительно ниже. Я хорошо помню двух пациентов: женщину 28 лет и мужчину 39 лет, умерших в реанимации. У них не было тяжелой сопутствующей патологии. Все же это исключение из правил. Конечно, тяжелее болеют пожилые люди, особенно имеющие проблемы с сердцем или страдающие сахарным диабетом, с избыточным весом. Практически у всех пациентов с ранее диагностированным диабетом на фоне ковида он ухудшился. Были у нас и пациенты, у которых диабет 2-го типа впервые был диагностирован во время болезни. Причем сразу с достаточно высоких показателей уровня глюкозы – 23-27 ммоль/л (норма 4–5,9 ммоль/л).
– Возвращаясь к теме пневмофиброза. Компьютерная томография как метод исследования точный, но дает достаточно большую лучевую нагрузку – каждый день ее делать не будешь. Есть еще какие-то методы, которые могут определить маркеры фиброза? Например, спирометрия может?
– Спирометрия – один из самых простых методов обследования. Она показывает жизненную емкость легких и проходимость бронхов, а также обратимость бронхоспазма – когда пациенту после процедуры дают подышать специальным лекарством, а потом повторяют исследование. Но к фиброзу это мало имеет отношения, если только принять за косвенный признак уменьшение жизненной емкости легких.
Есть более информативные методы диагностики – бодиплетизмография (показывает соотношение разных объемов легких) и исследование диффузионной способности легких (показывает, есть ли нарушения при диффузии газов через мембрану альвеолоцита — клетки плоского эпителия, выстилающего стенки лёгочных альвеол). Такие исследования стоит делать только после консультации пульмонолога, когда заподозрено серьезное поражение легких.
Петербургский пульмонолог: Что скрывается за матовым стеклом – признаком «ковидной» пневмонии
– Фиброз обратим?
– Уже сформировавшийся фиброз мало обратим. На стадии формирования на него можно подействовать, чем собственно и занимаются реабилитологи. Пульмонологическая реабилитация бывает медикаментозная и немедикаментозная. Есть препараты, которые уменьшают риск фиброзообразования. Есть физиотерапевтическое лечение – к примеру, электротерапия (лечение при помощи воздействия электрического тока или электромагнитного поля – Прим. ред.), массажи, дыхательная гимнастика. На сегодняшний день идет накопление опыта реабилитации пациентов, перенесших вирусную пневмонию. По поводу дыхательной гимнастики после ковидной пневмонии сейчас высказывают разные мнения. Одни специалисты считают, что более полезны дыхательные упражнения с резким коротким вдохом и выдохом. Китайские коллеги, наоборот, говорят, что больше пользы будет от глубокого, медленного дыхания. Поэтому специалисты по реабилитации подбирают для каждого пациента индивидуальный комплекс упражнений с учетом возраста, сопутствующей патологии и ее выраженности. И насколько я знаю, многие пациенты после этого чувствуют себя лучше.
– В интернете дают разные советы по восстановлению легких после ковидной пневмонии. Например, надувать воздушные шарики, дуть через соломинку в воду. Это может помочь?
– Шарики надувать не советую, так как при таком занятии требуется прилагать большое усилие. Если легочная ткань не пришла в норму, то вместо восстановления можно реально получить пневмоторакс (скопление воздуха в плевральной полости, что приводит к частичному или полному коллапсу легкого – Прим. ред.).
А вот от дыхания через трубочку ничего кроме пользы не будет. Главный принцип действия – создать сопротивление на выдохе. Выбираете соломинку – не очень узкую и с гладкими стенками (не гофрированную), наливаете воду в большой стакан до половины (чтобы не расплескалась), опускаете в воду трубочку, делаете медленный вдох, считая до четырех, а потом выдыхаете через соломинку – выдох должен быть в 1,5 раза длиннее вдоха. Считать надо уже до шести.
Очень полезно ходить пешком. Не надо бегать, ускоряться – ходите так, чтобы чувствовать себя комфортно. Начинайте с маленьких дистанций, по мере восстановления сил увеличивайте маршрут и интенсивность. Также можно рекомендовать дозированную ходьбу с палками, при которой задействованы все группы мышц: плечевого пояса, грудной клетки, рук и ног.
«Коронавирус вызывает химический пожар в легких. Это несколько заболеваний в одном»
– Кроме шариков, есть еще что-то такое, что точно делать нельзя?
– Не стоит делать масляные ингаляции. Не только после ковидной пневмонии, а в принципе никогда. Некоторые добавляют эфирные масла прямо в небулайзер, после чего аппарат можно выкидывать. Другие капают масло в горячую воду и дышат им, накрывшись полотенцем. Пациенты считают, что при вдыхании эфирного масла происходит «обеззараживание» бронхов, уменьшается отек слизистой, воспаление. На самом деле, масляные растворы испаряются плохо и глубоко в дыхательные пути испарившееся масло не проникает, в основном оседает в начальных отделах. Но если эфирное масло все-таки попадает в респираторный тракт, оно само может спровоцировать заболевание – альвеолит (воспалительное поражение легочных пузырьков – альвеол с тенденцией к формированию фиброза – Прим. ред.). В медицинской литературе описаны «масляные пневмонии», которые, кстати, протекают тяжело. В дыхательные пути не должно попадать ничего, кроме воздуха. Длительное постоянное вдыхание чужеродных агентов вызывает заболевание – так угольная пыль у шахтеров вызывает профессиональный силикоз.
Надежда Крылова
© Доктор Питер
Источник
