Подвижность нижнего края при пневмонии
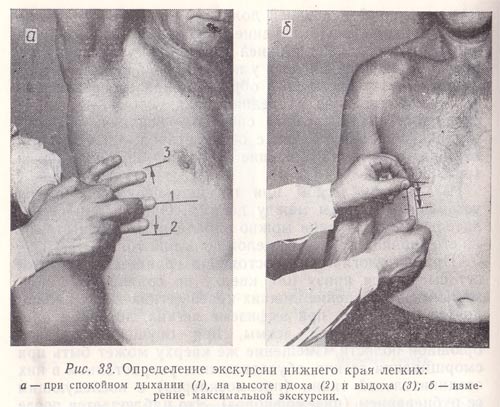
Определение подвижности нижнего легочного края относится к топографической перкуссии грудной клетки.
Различают активную и пассивную подвижность нижнего легочного края. Активная подвижность — это способность легочных краев менять свое положение в зависимости от фаз дыхания. Пассивная подвижность легочных краев заключается в их способности смещаться в зависимости от перемены положения тела.

Рис. 33. Определение экскурсии нижнего края легких:
а — при спокойном дыхании (1), на высоте вдоха (2) и выдоха (3);
б — измерение максимальной экскурсии.
Обычно определяют подвижность только нижнего края легких (причем справа) по трем линиям — срединно-ключичной, средней подмышечной и лопаточной (слева—по двум последним). При определении активной подвижности нижнего легочного края вначале находят нижнюю границу легкого при нормальном дыхании и отмечают ее на коже дермографом. Затем исследуемому предлагают сделать максимальный вдох и на высоте его задержать дыхание, после чего приступают к перкутированию вниз от первоначально найденной границы легких до появления абсолютно тупого звука и делают вторую отметку по верхнему краю пальца-плессиметра, обращенному к ясному легочному звуку. Далее исследуемого просят сделать максимальный выдох, задержать дыхание и вновь определяют положение края легкого, перкутируя снизу вверх от первоначально найденной границы до появления ясного легочного звука; третью отметку делают по нижнему краю пальца-плессиметра (рис. 33, а). Подвижность нижнего легочного края на выдохе можно определить, перкутируя сверху вниз, т. е. от ясного легочного звука к тупому.
Расстояние между средней и нижней отметками (подвижность нижнего края на вдохе), а также между средней и верхней (подвижность нижнего края на выдохе) измеряют в сантиметрах. Подвижность нижнего легочного края по линиям срединно-ключичной (справа) и лопаточной в среднем составляет 2—3 см, по средним подмышечным линиям — 3—4 см как на вдохе, так и на выдохе.
Расстояние между крайними отметками (верхней и нижней) составляет максимальную (дыхательную) экскурсию нижнего края легкого (рис. 33, б). По срединно-ключичной (справа) и лопаточным линиям она составляет 4—6 см, по средним подмышечным 6—8 см. У женщин величина дыхательной экскурсии нижнего легочного края несколько меньше, чем у мужчин, поскольку диафрагма меньше участвует в акте дыхания.
Когда из-за тяжести состояния больной не может задерживать дыхание, определяют пассивную подвижность краев легких. При этом следует помнить, что при смене вертикального положения больного на горизонтальное (на спине) передний край печени смещается кзади. В результате в костно-диафрагмальном синусе создается отрицательное давление и нижний край легкого опускается на 1—2 см.
При эмфиземе легких, очагах уплотнения в области легочных краев и сморщивании их активная и пассивная подвижность краев легких частично или полностью отсутствует, что связано с изменением способности легочной ткани к расправлению и эластическому спадению. Это может быть при высоком стоянии диафрагмы (асцит, метеоризм, беременность), плевральных сращениях (спайках), при заполнении плеврального синуса экссудатом, транссудатом или кровью и вызывается не патологическими изменениями легочной ткани, а препятствием к ее расправлению при вдохе.
Источник
Правосторонняя нижнедолевая пневмония развивается чаще, чем левостороннее воспаление лёгких. Это обусловлено особенностями анатомического строения дыхательных путей справа. Правый нижнедолевой бронх имеет косое направление, поэтому по нему микроорганизмы быстрее проникают в легочную ткань. В Юсуповской больнице пульмонологи для диагностики пневмонии и определения очага воспаления используют современные методы обследования. Для лечения применяют эффективные препараты, зарегистрированные в РФ, которые обладают минимальным спектром побочных эффектов.
Пациентов с лёгким течением правосторонней нижнедолевой пневмонии госпитализируют в клинику терапии. При угрожающем жизни состоянии их переводят в отделение реанимации и интенсивной терапии. Им при наличии показаний выполняют искусственную вентиляцию лёгких с помощью современных переносных и стационарных аппаратов ИВЛ. Все тяжёлые случаи правосторонней нижнедолевой пневмонии обсуждаются на заседании экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории.

Причины
Подавляющее большинство правосторонних пневмоний, вызванных микроорганизмами, являются самостоятельным заболеванием. Реже встречается воспаление лёгких, являющееся проявление острого инфекционного заболевания. Правостороннюю нижнедолевую пневмонию преимущественно вызывают следующие возбудители:
- пневмококки;
- стафилококки;
- гемофильная палочка;
- микоплазма.
Реже правосторонняя нижнедолевая пневмония развивается под воздействием хламидии и клебсиеллы. У пациентов, которые находятся в стационаре, причиной правосторонней долевой пневмонии может быть инфицирование грамотрицательными микроорганизмами (энтеробактериями, синегнойной палочкой, ацинетобактерией), золотистым стафилококком и анаэробами. При правосторонней нижнедолевой пневмонии у больных с иммунодефицитом, помимо грамотрицательных палочек и пневмококков, воспаление лёгких часто вызывают цитомегаловирусы, грибы, микобактерии. Основной причиной аспирационной правосторонней нижнедолевой пневмонии является попадание в дыхательные пути микрофлоры желудка или ротоглотки (анаэробных бактерий, грамотрицательной микрофлоры и золотистого стафилококка).
Основными возбудителями атипично протекающего воспаления нижней доли правого лёгкого являются микоплазма, хламидия, легионелла. При вирусно-бактериальных правосторонних нижнедолевых пневмониях респираторные вирусы являются причиной воспаления лёгких лишь в начальном периоде болезни. Основными возбудителями, определяющим клиническую картину, тяжесть течения и исход заболевания, остаётся бактериальная флора.
Признаки
Для пневмонии нижней доли правого лёгкого характерны следующие синдромы:
- интоксикационный (бледность кожи, снижение аппетита, разбитость, общая слабость, мышечные и головные боли, одышка, сердцебиение);
- синдром общих воспалительных изменений (повышение температуры тела, чувство жара, озноб);
- синдром воспалительных изменений легочной ткани (кашель с выделением мокроты, усиление голосового дрожания и бронхофонии, укорочение перкуторного звука, изменение частоты и характера дыхания, влажные хрипы и крепитация);
- синдром вовлечения в патологический процесс других органов и систем.
Рентгенологическим признаком правосторонней нижнедолевой пневмонии является наличие больших участков просветления, захватывающих нижнюю долю правого лёгкого. В Юсуповской больнице пациентам делают рентгенографию в двух проекциях или крупнокадровую флюорографию. Бактериологическое исследование мокроты или бронхиальных смывов проводят до назначения антибиотиков. Оно помогает обнаружить возбудитель и определить его чувствительность к антибиотикам.
Для уточнения природы воспаления лёгких применяют иммунологические исследования. Вирусные и вирусно-бактериальные пневмонии выявляют с помощью вирусологических и серологических исследований. Сложные процедуры пациенты могут пройти в клиниках-партнёрах.
Общий анализ крови позволяет определить выраженность воспалительного процесса в правой доле нижнего лёгкого. У пациентов с пневмонией увеличивается количество лейкоцитов и скорость оседания эритроцитов. При выраженном интоксикационном синдроме уменьшается количество эритроцитов и появляется токсическая зернистость нейтрофилов. В крови появляется С-реактивный белок, повышается содержание фибриногена и уровень сиаловых кислот.
Для бактериальной пневмонии характерен лейкоцитоз, при вирусной пневмонии количество лейкоцитов в крови уменьшается. При микоплазменных и орнитозных воспалениях лёгких лейкопения сочетается с очень высокой скоростью оседания эритроцитов. Пациентам с затяжным течением правосторонней нижнедолевой пневмонии и осложнениями воспаления лёгких определяют иммунологическую реактивность организма. Для того чтобы выяснить степень вовлечения в патологический процесс других органов, регистрируют электрокардиограмму, выполняют эхокардиографию, определяют показатели функции внешнего дыхания с помощью спирометрии.
Лечение
Если у пациента диагностирована правосторонняя нижнедолевая пневмония, лечение проводят в клинике терапии. Больным с вирусно-бактериальной ассоциацией микроорганизмов назначают антибиотики широкого спектра действия в комбинации с полусинтетическими и защищёнными пенициллинами. Пациентам с правосторонней нижнедолевой пневмонией лёгкой и средней степени тяжести препаратами вводят следующие антибиотики:
- амоксициллин клавуланат внутривенно;
- ампициллин внутривенно или внутримышечно;
- бензилпенициллин внутривенно;
- цефотаксим, цефтриаксон, цефуроксим внутривенно или внутримышечно.
Для лечения тяжёлой пневмонии препаратами выбора является сочетание кларитромицина или спирамицина для внутривенного введения, либо эритромицина для приёма внутрь со следующими антибиотиками: амоксициллин клавуланат, цефепим, цефотаксим или цефтриаксон, которые вводят внутривенно.
При тяжёлых и затяжных правосторонних нижнедолевых пневмониях используют препараты иммуномодулирующего действия (интерферон, зимозан, диуцифон). Больным вирусной пневмонией вводят противогриппозный γ-глобулин и противовирусные препараты (рибавирин, интерферон). Для восстановления неспецифической сопротивляемости организма назначают витаминно-минеральные комплексы, биогенные стимуляторы и адаптогенные средства. Бронхиальную проходимость восстанавливают бронхолитическими средствами и препаратами, разжижающими бронхиальный секрет, к которым относится N-ацетилцистеин, амброксол, бромгексин. Пациентам дают горячее щелочное питьё.
Больным правосторонней нижнедолевой пневмонией в Юсуповской больнице делают ингаляции с помощью небулайзера. Ингаляционным путём вводят щелочные растворы, и бронхолитические препараты: фенотерол (беротек), сальбутамол, ипратропия бромид (атровент). При затяжном течении пневмонии восстанавливают бронхиальный дренаж с помощью бронхоскопической санации. При сухом кашле назначают противокашлевые средства (кодеин, тусупрекс, глауцина гидрохлорид). Для улучшения отхождения мокроты пациенты принимают внутрь настой травы термопсиса, мукалтин, лазолван, флуимуцил или халиксол.
Пациентам с сопутствующей патологией сердечно-сосудистой системы делают инъекции сульфокамфокаина, кордиамина, а при сердечной недостаточности – сердечные гликозиды. При наличии одышки и цианоза проводят кислородную терапию. Кислород централизовано подаётся в каждую палату.
При выраженной интоксикации внутривенно капельно вводят реополиглюкин, гемодез, 5% раствор глюкозы. При их малой эффективности делают плазмаферез. Уменьшает проявления интоксикации обильное питьё.
При лечении больных правосторонней нижнедолевой пневмонией используют отвлекающие процедуры: горчичники, горчичные обёртывания. После снижения температуры тела для ликвидации воспалительных изменений назначают органный электрофорез, диатермию, индуктотермию, УВЧ. Рассасыванию очага воспаления в нижней доле правого лёгкого способствуют массаж грудной клетки и лечебная физкультура. В стадии разрешения правосторонней нижнедолевой пневмонии проводят аэрозольную терапию с использованием бронхолитических смесей отдельно или в комбинации с различными антибактериальными препаратами.
Получите консультацию пульмонолога, предварительно записавшись на приём по телефону. Врач проведёт обследование с помощью аппаратов ведущих фирм мира и новейших лабораторных методов исследования. После определения локализации патологического процесса и степени тяжести пневмонии назначит комплексную терапию.
Источник
1. Определение Под уплотнением легочной ткани понимается появление в легком различных по величине безвоздушных участков как воспалительной, так и невоспалительной природы. Потеря воздушности за счет воспаления наблюдается при пневмонии. В зависимости от величины пораженной части уплотнение легочной ткани может быть очаговым (несколько долек) и долевым. При долевом (сегментарном) уплотнении, характерном для крупозной пневмонии, вся доля (сегмент) легкого поражена воспалительным процессом, находящимся на одной стадии развития, что обусловливает соответствующую симптоматику. Значительная часть легкого не участвует в дыхании, поэтому развивается острая дыхательная недостаточность, характеризующаяся одышкой, соответствующей обширности поражения.
2 Предрасполагающие факторы Курение и алкоголизм способствуют развитию хронического бронхита и эмфиземы легких, которые предрасполагают к заболеванию пневмонией и ее переходу в хроническую форму. Таким же действием обладают запыленность и загазованность рабочих помещений, сквозняк на рабочем месте. Перенесенные в детском возрасте корь, коклюш, хронический бронхит и простудные заболевания могут создавать условия для повышенной предрасположенности к воспалению легких, возникновению хронической пневмонии. Лекарственная аллергизация может быть причиной ухудшения течения основного заболевания, осложнений и смертельных исходов.
3. Клиническая картина Кашель сухой, редкий, безболезненный, со скудной и трудноотделяемой мокротой; он может быть также грубым, звучным и лающим, особенно в начале заболевания бронхитом или очаговой пневмонией; приступообразным кашель становится при аспирационной пневмонии вследствие попадания (аспирации) инородного тела в дыхательные пути. Для пневмонии характерен сухой кашель с усилением в вечернее время. На 2-3-й день болезни начинает откашливаться кровянистая (ржавая) мокрота (в стадии красного опеченения), а затем – слизисто-гнойная (в стадии серого опеченения). Болезненный кашель в грудной клетке наблюдается при переходе пневмонического воспаления на плевру, он становится тихим, “щадящим”. Для крупозной пневмонии характерно появление ржавой мокроты. Внезапное отхождение мокроты гнойного характера “полным ртом” с примесью крови и гнилостным запахом типично для осложнения пневмонии – абсцедирования легочной ткани. Лихорадочный синдром сопровождается комплексом ощущений: общей слабостью, разбитостью, ломотой в теле и суставах, головной болью, отсутствием аппетита, чувством жара, потливостью различной степени выраженности (от легкой испарины до “проливного”, профузного (“хоть выжимай белье”) пота. Резкое начало с температурой 39-40 °С характерно для крупозной пневмонии. Субфебрильная или фебрильная температура более характерна для очаговой пневмонии. Возникновение болей в грудной клетке при пневмонии связано с воспалением плевры (плевритом). Эти боли связаны с дыханием, резко усиливаются при кашле, положении на здоровом боку (вследствие увеличения экскурсии листков плевры). При диафрагмальном плеврите боль может ощущаться в брюшной полости, симулируя заболевание органов брюшной полости. Если заболевание началось с чихания, кашля, насморка, сухого, а затем влажного кашля, постепенного увеличения слабости, потливости, повышения температуры следует предположить присоединение к острому респираторному вирусному заболеванию бронхопневмонии. Внезапное острое начало характерно для крупозной пневмонии. Необходимо уточнить фазу болезни (спад, ухудшение), чем лечился больной и каков эффект проведенного лечения. Нужно выяснить с какого времени больной находится на больничном листе по временной нетрудоспособности, что необходимо учитывать при решении вопроса о направлении на ВКК и ВТЭК. Если у больного с тромбозом вен нижних конечностей или малого таза вначале появилась острая боль в грудной клетке при дыхании, возникли кашель и кровохарканье, а затем через 2-3 дня обнаружилось повышение температуры, следует подумать о тромбоэмболии легочной артерии или инфарктной пневмонии.
4. Данные объективного исследования При осмотре часто отмечаются наличие цианоза и снижение подвижности пораженной стороны грудной клетки при дыхании. Состояние больного с крупозной пневмонией может быть удовлетворительным, средней тяжести и тяжелым. У больного с очаговой пневмонией состояние обычно удовлетворительное или средней тяжести, в исключительных случаях оно может быть тяжелым. Сознание у больного пневмонией сознание может быть ясным, спутанным (сопор, ступор, кома, бред, галлюцинации, возбуждение), что зависит от степени интоксикации. Выявление вынужденного положения помогает распознаванию болезни. Больные с крупозной пневмонией обычно занимают вынужденное положение на больном боку. В этом положении движения плевральных листков ограничены, что уменьшает боли в грудной клетке и одновременно улучшает вентиляцию здорового легкого. В исключительно редких случаях у больного с крупозной пневмонией может наблюдаться положение “легавой собаки” (вынужденное положение с запрокинутой головой и притянутыми к животу согнутыми ногами) вследствие осложнения заболевания пневмококковым менингитом. Следует обратить внимание на выражение лица больного с пневмонией, которое имеет характерный внешний вид: это лихорадочное лицо (Facies febrilis) с наличием румянца на щеках, обычно на стороне поражения, глаза блестящие, губы ссохшиеся. На губах и вокруг носа имеются герпетические высыпания в виде пузырьков. Нередко у больного выявляется цианоз. У больного очаговой пневмонией гиперемия и цианоз выражены нерезко, а иногда отсутствуют полностью. Иногда может наблюдаться субиктеричность склер у больных с тяжелой крупозной пневмонией вследствие токсического поражения печени. Во время кризиса при крупозной пневмонии может быть обильное отделение пота – так называемый критический пот. Вне кризиса потоотделение незначительное. При тяжелом течении пневмонии может наблюдаться синюшная окраска кожи; такая окраска возникает вследствие накопления в организме восстановленного гемоглобина из-за нарушения вентиляционной функции легких и газообмена. Выраженность и распространенность цианоза у больных пневмонией обусловлены распространенностью воспалительного процесса в легких и степенью интоксикации. Грудная клетка при осмотре может быть асимметричной за счет выбухания ее половины при осложнении пневмонии экссудативным плевритом, при этом выбухание межреберных промежутков наблюдается на пораженной стороне. Дыхательная экскурсия грудной клетки на пораженной стороне может отставать по сравнению со здоровой половиной. При пневмонии наступает тахипноэ вследствие обширного поражения легких. Соотношение дыхания и частоты пульса (у здорового 4:1) изменяется за счет более значительного учащения дыхания. У больных крупозной пневмонией, протекающей с плевральной реакцией, сопровождающейся накоплением воспалительной жидкости в плевральной полости, при осмотре можно выявить некоторое отставание грудной клетки при дыхании по сравнению со здоровой стороной, выбухание пораженной части грудной клетки; голосовое дрожание и бронхофония в этих случаях резко ослаблены из-за накопления экссудата. При перкуссии выявляется тупой перкуторный звук в зоне накопления жидкости. При аускультации над зоной экссудата выслушивается резко ослабленное дыхание или оно вообще не проводится. Течение такой пневмонии может приводить к осложнениям со стороны ряда систем. Со стороны сердечно-сосудистой системы интоксикация проявляется тахикардией и изменением наполнения и напряжения пульса вследствие падения сосудистого тонуса; при кризисе пульс становится малым и даже нитевидным с соответствующим снижением артериального давления. Размеры сердца определяются с помощью пальпации и перкуссии. Они могут изменяться вследствие поражения сердечной мышцы. Миокардит и дистрофия миокарда характеризуются ослаблением I тона на верхушке; ослабление левого желудочка и застой крови в малом круге проявляются акцентом II тона над легочной артерией, его расщеплением или раздвоением. В тяжелых случаях могут появиться ритм галопа, систолический шум функционального характера на верхушке сердца. У больного пневмонией наблюдаются понижение аппетита и задержка стула, нередко отмечается метеоризм, особенно в тяжелых случаях. Печень часто увеличена, может наблюдаться желтуха. В тяжелых случаях может появиться картина гломерулонефрита. Пальпаторно определяют наличие болезненности и резистентности грудной клетки, исследуют голосовое дрожание. У больного крупозной пневмонией наблюдается усиление голосового дрожания на стороне поражения в зависимости от стадии заболевания: наиболее выраженное голосовое дрожание наблюдается во II стадии заболевания (стадии опеченения). У больных очаговой пневмонией усиление голосового дрожания может наблюдаться при наличии крупного очага, расположенного на периферии легочной ткани, а также при наличии сливной пневмонии. При небольшом пневмоническом фокусе голосовое дрожание усилено незначительно или может быть неизмененным. В начале процесса (в стадии прилива), когда происходят отек и инфильтрация легочной ткани, но доля еще сохраняет воздушность, перкуторно над ней определяется притупленно-тимпанический звук. В стадии разгара (собственно уплотнения) перкуторный звук становится тупым. В это время в зависимости от локализации процесса (верхняя или нижняя доля) затруднено определение верхней или нижней границы легкого. Уменьшается подвижность легочного края. В стадии разрешения, когда происходит рассасывание экссудата и восстановление воздушности легкого, вновь определяется притупленно-тимпанический звук, переходящий по мере выздоровления больного в ясный легочный. Топографическая перкуссия легких: границы легочного звука изменены в зависимости от локализации воспалительного очага. Аускультативно в начальный период над пораженной долей определяются ослабленное вследствие понижения эластического напряжения легочной ткани везикулярное дыхание и крепитация. В период разгара, когда формируется однородная зона уплотнения между крупным бронхом и периферией легкого, выслушивается бронхиальное дыхание. Определяется положительная бронхофония. По мере рассасывания экссудата бронхиальное дыхание сменяется ослабленным везикулярным (которое при выздоровлении переходит в везикулярное), выслушивается крепитация и влажные мелкопузырчатые хрипы. Обращают внимание на добавочные шумы: при очаговой пневмонии могут выслушиваться звонкие влажные мелкопузырчатые хрипы. В конце I стадии крупозной пневмонии (прилива) вследствие накопления экссудата, достаточного для разлипания альвеол, появляется крепитация. В стадию опеченения она исчезает и вновь появляется в стадию разрешения пневмонии.
5. Диагностика При долевом уплотнении диагностически наиболее значимыми симптомами являются тупой перкуторный звук над зоной поражения, а также усиление голосового дрожания, бронхиальное дыхание и положительная бронхофония. Очаговое уплотнение, наиболее часто встречающееся при очаговой пневмонии, характеризуется наличием в легком конгломератов сливающихся очагов (воспаления, пневмосклероза), между которыми сохраняются участки нормальной или эмфизематозной легочной ткани. Поэтому даже при сливном поражении доли или сегмента легкого наблюдается картина, отличная от симптоматики долевого уплотнения при крупозной пневмонии. Одышка, как признак дыхательной недостаточности, появляется лишь при сливном поражении целой доли легкого. Специфических для этого синдрома жалоб нет. Осмотр и пальпация, как правило, не выявляют изменений. При сливном поражении доли (долей) легкого наблюдается отставание больной половины при дыхании. При наличии достаточно обширного (более 4 см в диаметре) уплотнения (сливная очаговая пневмония), расположенного близко к поверхности грудной клетки, выявляется тупой (или притупленный) перкуторный звук над пораженным участком. Данные топографической перкуссии зависят от распространенности поражения и при небольшом участке уплотнения могут не изменяться. Над зоной очагового уплотнения выслушивается жесткое дыхание (иногда ослабленное везикулярное) и звучные влажные мелкопузырчатые хрипы. Жесткое дыхание в данной ситуации образуется вследствие наложения везикулярного, выслушиваемого над окружающей очаг уплотнения тканью легкого, на бронхиальное в самом очаге. Доказательными признаками синдрома очагового уплотнения являются притупление перкуторного звука и влажные звучные мелкопузырчатые хрипы на фоне жесткого дыхания. Чрезвычайно важно, что при небольшом размере участка очагового уплотнения легочной ткани единственным физикальным признаком этого синдрома могут быть звучные влажные мелкопузырчатые хрипы.
6. Лабораторные и инструментальные исследования План обследования больного с пневмонией должен включать в себя клинический анализ крови, мочи, мокроты, бактериологический посев мокроты на чувствительность флоры к антибиотикам, биохимическое исследование крови – на общий белок, электрофорез белков сыворотки крови, фибриноген, билирубин; рентгенологическое исследование органов грудной клетки – просвечивание грудной клетки, рентгенография легких в 2-х проекциях, ЭКГ, исследование функции внешнего дыхания, в отдельных случаях по показаниям предусматривается проведение плевральной пункции. Анализ крови: для воспаления легких в лейкоцитарной формуле характерны нейтрофильный лейкоцитоз со сдвигом влево, эозинопения, ускорение СОЭ. В анализе мочи может выявляться белок, появление которого является показателем тяжести интоксикации. Наличие лейкоцитов или эритроцитов в осадке мочи свидетельствует о поражении почек – пиелонефрите или гломерулонефрите. При крупозной пневмонии I стадии мокрота имеет слегка красноватый оттенок, в стадию красного опеченения она имеет ржавый цвет, количество ее скудное. При микроскопическом исследовании видны измененные эритроциты, лейкоциты, нити фибрина и диплококки. Появление эластических волокон свидетельствует о нагноении в легком. Бактериологический посев мокроты позволяет выделить возбудителя заболевания, что дает возможность точнее подобрать этиотропное лечение. В связи с изменением чувствительности бактерий к антибиотикам это исследование необходимо повторно проводить в течение болезни. Биохимическое исследование крови выявляет изменения в протеинограмме у больных пневмонией: снижение уровня общего белка плазмы, значительное повышение содержания фибриногена и снижение альбумино-глобулинового коэффициента. При осложнении со стороны печени (токсическом гепатите) может наблюдаться повышение содержания сывороточных трансаминаз, билирубина. Рентгеноскопия и рентгенография грудной клетки при мелкоочаговой пневмонии обнаруживает нерезкое очаговое затемнение, а при сливной – пятнистое; отмечается расширение корней легких. При крупозной пневмонии выявляется долевое поражение. Нагноение пораженного участка: в этих случаях выявляется округлое просветление с горизонтальным уровнем. Присоединение экссудативного плеврита создает интенсивное равномерное затемнение с его верхним косым уровнем. На ЭКГ могут выявляться признаки перегрузки правых отделов сердца, которые постепенно исчезают по мере ликвидации воспалительных явлений. При наличии пневмонии тяжелого течения с явлениями интоксикации на ЭКГ регистрируются низкий вольтаж зубца R, снижение интервала ST вследствие токсического влияния на миокард, могут выявляться экстрасистолия, мерцательная аритмия, нарушение проводимости, изменения зубца Т. При исследовании функции внешнего дыхания выявляется смешанный тип респираторных расстройств, снижение резервных возможностей легких, жизненной емкости легких (ЖЕЛ) в зависимости от распространенности воспалительного процесса. Радиоизотопное исследование легких выявляет значительное нарушение микроциркуляции в зоне воспаления.
Источник
