Подагра или вальгусная деформация стопы

Здравствуйте, уважаемые читатели! Сегодня хочется
рассказать о подагре. Начну сразу с недоразумения. Ко мне
часто приходят на прием достаточно молодые женщины и не очень
молодые, и сходу заявляют: “Меня беспокоит подагра”. Оказывается
под подагрой они понимают деформацию, подвывих суставов больших
пальцев стопы. На нашем сайте вы можете увидеть фотографию
стопы при остром приступе подагры и фотографию
Халюс Вальгус (подвывиха 1 плюсне-фалангового сустава стопы).
Зачем это знать? Да затем, что Халюс Вальгус
встречается, в основном, среди женщин и довольно часто и лечить
это должен ортопед, иначе ситуация усугубляется, и женщина
вместо изящных туфелек вынуждена носить не очень-то симпатичные
тапочки или ботинки типа “ПрощайМолодость”. Напротив, подагра
преимущественно мужская болезнь, лечить должен ревматолог,
и довольно-таки интенсивно, иначе приступы подагры становятся
все чаще и интенсивнее. Болезнь может инвалидизировать хозяина. Ну,
вроде бы на то они и доктора, чтобы разбираться кому чего
и как лечить . Ан, нет. Придете вы, например, к участковому
терапевту… А у него 50 человек в коридоре. И дальше следующий
диалог:
– Ну, что у Вас?
– У меня ПОДАГРА!
– Подагра, говорите? Ну, вот Вам таблеточки, лечитесь. Следующий.
(Посмотреть – то некогда. Бывает такое).
При халюс вальгус таблеточки-то не очень нужны.
Когда болит очень, можно обезболить, но проблемы решать нужно
ортопедически. Силиконовые катушечки, обувь, физиотерапия,
ванночки с травами, операция в конце-концов. Если интересно,
пишите. О халюс вальгус поднимем вопрос отдельно.
Теперь наконец-то о подагре. Острый приступ
подагры обычно возникает, как гром среди ясного неба. Ну,
не всегда ясного, нередко после хорошего застолья и выпивки.
Нередко пациент может назвать день и час возникновения у него
болей. Припухлость, краснота, выраженные боли возникают часто
в области большого пальца стопы (отсюда и путаница). Определяется
местное повышение температуры кожных покровов. Нередко повышение
температуры тела. Боль настолько интенсивная, что становится
нестерпимой даже при прикосновении простыни к суставу. Конечно,
подагра может начинаться и с коленного сустава и с голеностопного,
но это проблемы ревматологов (главное – к ним вовремя попасть).
Важным симптомом (не у всех, правда, встречается)
являются подагрические тофусы. Тофусы – это узелки, белесоватые, обычно
встречаются на мочке уха, кистях, стопах, в области локтевых
сгибов. Тофусы могут вскрываться, из них сочится белесоватая
жидкость. Через некоторое время свищ самопроизвольно закрывается,
оставляя небольшой рубчик. Был один случай, когда начинающий
хирург чуть не прооперировал сустав, увидя белесоватое отделяемое
из сустава (читай: из тофуса), и приняв его за гнойное. И
СЛАВА БОГУ, что не прооперировал. Иногда путают с рожистым
воспалением, так как краснота и припухлость бывают весьма
похожи.
Протекает подагра приступообразно. Нарушение
диеты – застолье -> приступ подагры -> постепенное уменьшение
боли и воспаления -> спокойный период (ремиссия). Чем тяжелее
течение, тем короче ремиссия. Лечение подагры должен проводить
ревматолог. Оно направлено на подавление продукции мочевой
кислоты, на ускоренное выведение ее из организма. Применяются
обезболивающие препараты с наиболее быстрым эффектом (раптен
рапид, трамал, вольтарен и другие). Обязательна диета с пониженным
содержанием продуктов – источников синтеза мочевой кислоты.
Диета
при подагре
Диета
при подагре крайне важна. Лечение без соблюдения диеты зачастую
бессмысленно. Подагра связана с нарушением обмена мочевой
кислоты. Источником синтеза (в случае подагры избыточного)
мочевой кислоты являются азотистые вещества (пуриновые основания).
Поэтому
диетические рекомендации направлены на
1.
Выведение из организма избытка небелковых азотистых компонентов.
2. Ограничение поступления пуринов извне.
Способствует
выведению из организма излишков пуринов огуречный сок (до
1 стакана в день), щелочные минеральные воды (мало минерализованные),
а также содержащие органические вещества (“Нафтуся”, “Ессентуки
№17”, “Нарзан”, “Боржоми”). Принимать необходимо не
менее 1 стакана 3 раза в день за час до еды, в течение всего
периода обострения. Требуется ограничение следующих продуктов:
кофе, чая, какао, шоколада, мяса, рыбы, особенно субпродуктов
(печени, почек, мозгов), икры, рыбных консервов (шпрот, сардин),
грибов, бобовых, цветной капусты, свеклы и зелени (салата,
петрушки, шпината, щавеля).
При
обострении заболевания ограничивают или даже вовсе исключают
мясо, рыбу, а через день устраивают разгрузочные дни (молочные,
овощные, фруктовые, соковые) и минеральные воды. Вне обострения
разрешается мясо и рыба( не чаще 3-х раз в неделю), но только
отварные (в бульон уходит более половины пуриновых веществ).
Можно использовать некрепкий костный (говяжий) бульон. Из
отварного мяса (рыбы) хорошо сделать котлеты, тефтели, суфле,
можно готовить блюда и на пару, а также запекать. Овощи, картофель
отваривают или готовят на пару. Хороши кисели, компоты (ежедневно
до 500 г).
Широко
используют молоко (его обязательно давали больным подагрой
еще в средние века), различные продукты из него, в том числе
кисломолочные (кефир, ацидофилин, ряженка, простокваша). Мало
пуринов в хлебе, яйцах, фруктах, овощах, большинстве ягод.
Все вышеперечисленные рекомендации могут подвергаться коррекции
и уточнению. Потому, что подагра подагре рознь (подагра бывает
и вторичной, т.е. вследствие других заболеваний). Разгрузочные
дни: огуречный – 1,5 кг огурцов и 150 г хлеба (в 5
приемов) в день; молочный (кефирный) – молоко (кефир)
– 1,5 литров (в 6 приемов); рисовый, овсяный –
200 г крупы, 15 г растительного масла, вода – 1 литр
(в 5 приемов); апельсиновый – 1,5 кг (в 5 приемов);
арбузный – 3000 г (в 5 приемов); творожено-кефирный
(молочный) – 300 г творога, кефир (молоко) – 800
г (в 5 приемов).
Разрешение
на проведение разгрузочного дня желательно получить у врача.
Некоторые из перечисленных продуктов могут быть не показаны
по другим причинам.
Иванов Г.Ю.
Смотрите также:
У нас также читают:
Источник
Подагра или Косточки?
- сходства и отличия двух болезней
- как различить их по симптомам
- методы лечения
Запись на консультацию
Если в области большого пальца стопы появляется шишка или гулька (выпирание), мы часто называем это подагрой.
Однако, это не совсем верно. Косточки (hallux valgus) и подагра – это два различных заболевания, хотя они и могут иметь схожие симптомы.
Далее мы подробно рассмотрим, в чем отличие косточек от подагры, как их различить, и как лечить.
ГЛАВНЫЕ ОТЛИЧИЯ
 Косточки – это ортопедическое заболевания.
Косточки – это ортопедическое заболевания.
В медицине косточки называются «вальгусная деформация первого пальца стопы».
Эта деформация возникает из-за смещения костей и суставов стопы. Передняя часть стопы становится шире, кости как бы «расползаются», смещаются в стороны, подобно раскрывающемуся вееру. При этом первая плюсневая кость, которая связана с большим пальцем, сильно отклоняется кнаружи и начинает выпирать из-под кожи. Сустав большого пальца выворачивается и сам палец отклоняется в противоположную сторону (кнутри) – в сторону остальных пальцев.
Все это происходит из-за того, что слабые мышцы не могут удержать кости на своих местах. При длительной нагрузке, кости постепенно смещаются. Этот процесс может длиться годами, косточка растет и увеличивается постепенно.
 Подагра – это заболевания обмена веществ.
Подагра – это заболевания обмена веществ.
Подагра или подагрический артрит -возникает из-за нарушения обменных процессов и излишнего накопления мочевой кислоты.
Мочевая кислота образуется при расщеплении пуринов – веществ, присутствующих практически во всех клетках нашего тела и во многих продуктах питания.
При повышении уровня мочевой кислоты в организме, ее кристаллы откладываются в различных тканях. Большое скопление таких кристаллов приводит к образованию «тофуса» – уплотненного подагрического узла.
Тофусы у большого пальца ноги многие путают с косточками при ортопедическом заболевании hallux valgus .
Чаще всего тофусы возникают у больших пальцев ног, но бывают также на руках, коленях, голеностопе.
 Внимание! Даже неподготовленный человек способен отличить подагру от косточек на ногах, если знает их симптомы. Тем не менее, обращение к врачу обязательно в обоих случаях, так как любое из этих заболеваний переходит в хроническую форму и имеет затяжной характер.
Внимание! Даже неподготовленный человек способен отличить подагру от косточек на ногах, если знает их симптомы. Тем не менее, обращение к врачу обязательно в обоих случаях, так как любое из этих заболеваний переходит в хроническую форму и имеет затяжной характер.
КАК ОТЛИЧИТЬ КОСТОЧКИ ОТ ПОДАГРЫ ПО СИМПТОМАМ

1. Осмотрите выпуклость у большого пальца стопы:
При косточках – шишка твердая, имеет четкие границы, ведь это выпирающая головка кости. По структуре она похожа на костяшки пальцев или сгиб локтя. Допускается некоторая припухлость, покраснение.
2. Отклонение большого пальца
Попробуйте провести воображаемую линию, от основания большого пальца строго вверх. На 2-4 стадии hallux valgus даже невооруженным глазом заметно отклонение большого пальца в сторону остальных пальцев.
3. Угол между костями
Подтвердить смещение костей может рентгеновский снимок. Измеряется угол между первой и второй плюсневой костью. При здоровой стопе он не превышает 9 градусов. На практике рентген редко применяется для диагностики, чтобы избежать облучения пациента.

1. Осмотрите выпуклость у большого пальца стопы:
При подагре – подагрический узел (тофус) плотный, но не твердый, более похож на опухоль или отек, часто имеет расплывчатые границы и охватывает большую зону, чем область над суставом. В отличие от косточки тофус часто имеет неоднородную узелковую структуру.
2. Отсутствие смещения костей
При подагре кости не смещаются, большой палец обычно расположен правильно.
3. Анализы
При подозрении на подагру назначаются анализы, выявляющие повышенное содержание мочевой кислоты в крови.
ЛЕЧЕНИЕ КОСТОЧЕК И ЛЕЧЕНИЕ ПОДАГРЫ В ЧЕМ ОТЛИЧИЯ?
 При косточках следует обращаться к врачу ортопеду.
При косточках следует обращаться к врачу ортопеду.
При лечении косточек преследуется две цели: устранение болевого синдрома и устранение самой деформации.
Лечение косточек в CRB clinic проводится по европейским протоколам в 3 этапа:
1. Восстановление мышц и связок
На этом этапе устраняется окостенелость мышц и связок, удаляются накопленные кальцинаты. На первом этапе обычно полностью устраняется боль.
2. Коррекция суставов
Целью данного этапа является восстановить правильное положение костей и суставов.
3. Формирование мышечной памяти
Чтобы мышцы удерживали кости и суставы в правильном положении, пациент нарабатывает так называемую мышечную память.
Результатом становится – восстановление правильной архитектуры стоп.
Подробнее о лечении косточек, причинах и стадиях болезни читайте на нашем сайте в разделе Косточки на ногах.
 Лечением подагры занимается врач нефролог, также ревматолог.
Лечением подагры занимается врач нефролог, также ревматолог.
Лечение подагры заключается в купировании симптомов (снятие боли, воспаления) и стимулировании правильного метаболизма.
Назначается специальная диета, а также лекарственные препараты.
При наличии острой боли также назначаются обезбаливающие и противовоспалительные препараты.
Современным стандартом в лечении подагры является проведение дополнительных исследований (анализы, УЗИ), чтобы выяснить состояние почек и мочевыводящих путей. Диагностирование мочекаменной болезни у больных подагрой наблюдается в 10 -20 % случаев.
В период ремиссии врач может снижать дозу лекарственных средств, однако диета должна соблюдается пациентом всю жизнь.
 Внимание! CRB clinic проводит диагностику и безоперационное лечение косточек на ногах. Чтобы записаться на консультацию главного врача CRB clinic Коломийца К.Ю. , воспользуйтесь формой ниже.
Внимание! CRB clinic проводит диагностику и безоперационное лечение косточек на ногах. Чтобы записаться на консультацию главного врача CRB clinic Коломийца К.Ю. , воспользуйтесь формой ниже.
Источник
Дата публикации 23 января 2018Обновлено 22 июля 2019
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса.[2][6][13]
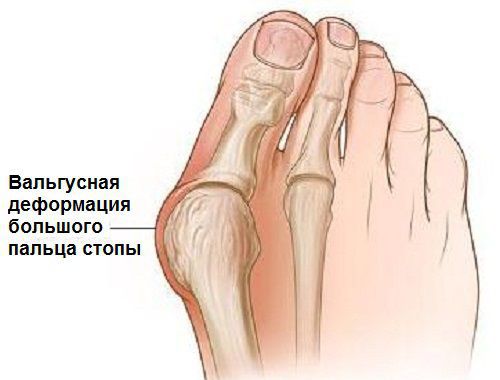
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%.[3][8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность;[10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной.[15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца;[13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок;[9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава.[13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
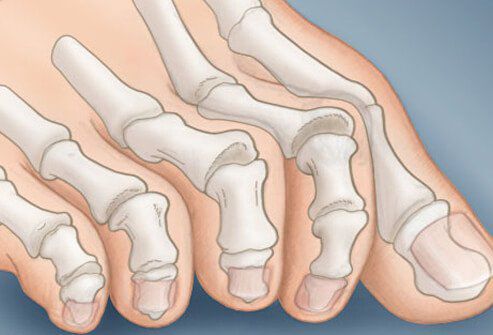
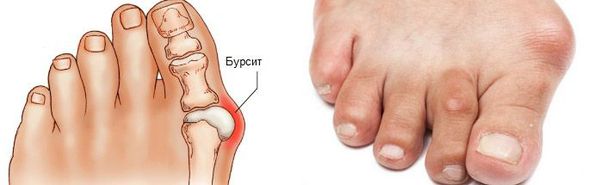
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость.[11][15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник.[2][7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
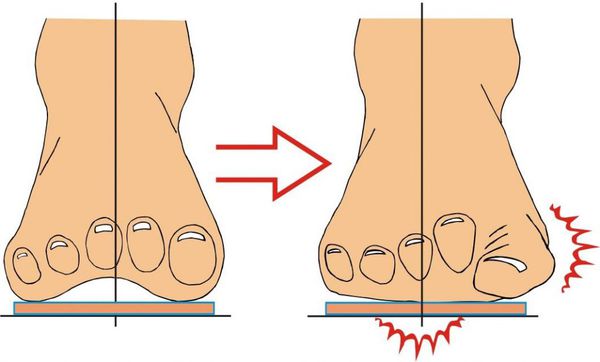
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы.[4][15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
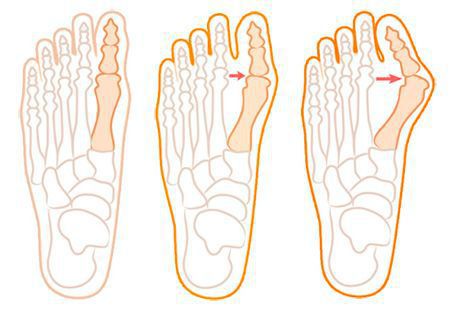
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака.[6][13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V.[5][8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах.[12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава.[10] Данная патология встречается нечасто и обычно является следствием травм.
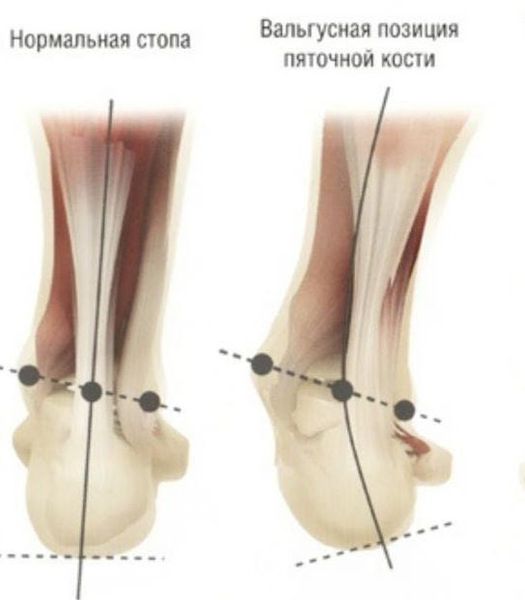
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
| I степень | II степень | III степень |
|---|---|---|
| Межплюсневый угол | ||
| Угол вальгусного отклонения первого пальца (Hallux valgus angle) |
Существует другая классификация степени галюксной деформации, где оценивается только межплюсневый угол. Она менее точна и используется для первичной постановки диагноза:
I ст. — 15 градусов;
II ст. — 20 градусов;
III ст. — 30 градусов;
IV ст. — больше 30 градусов.
Для характеристики деформации заднего отдела при плосковальгусной стопе существует своя классификация, и одним из показателей учитывается установка пятки к оси голени:
I стадия — стопа располагается плоско, но отклонение небольшое: 10-15°;
II стадия — угол уже составляет 15-20°;
III стадия — искривление 20-30°, и его еще можно устранить;
IV стадия — тяжелая степень, стопа полностью распластана, а отклонение от нормы равно 30° и более.
Конечно, необходимо различать степени собственно плоскостопия (поперечного и продольного) — виновника всех деформаций, так как они напрямую связаны с ним.
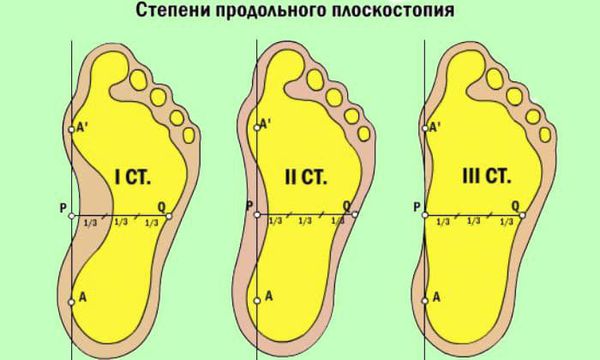
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы.[16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм.[2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине.[7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы.[13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс).[12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
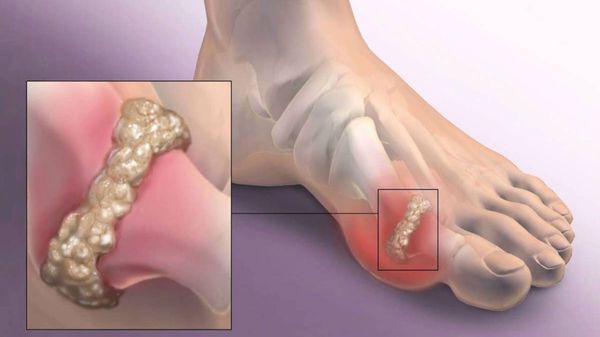
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией.[9][12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции.[10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
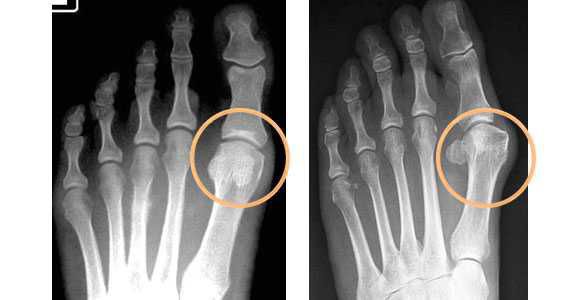
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования.[13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы.[5][16]
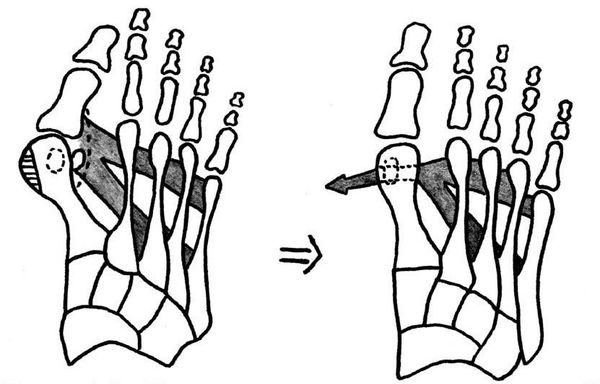
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена.[13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
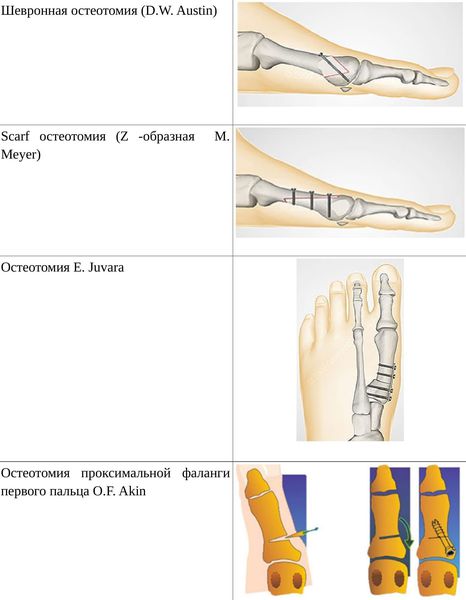
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами.[12][15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга).[13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование.[16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO.[9][15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез.[1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению.[18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы.[13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли.[6] Кроме того, возможны инъекции кортикостероидов.[11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию.[10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп.[17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы.[12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива.[13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Источник
