Подагра и бурсит локтевого сустава
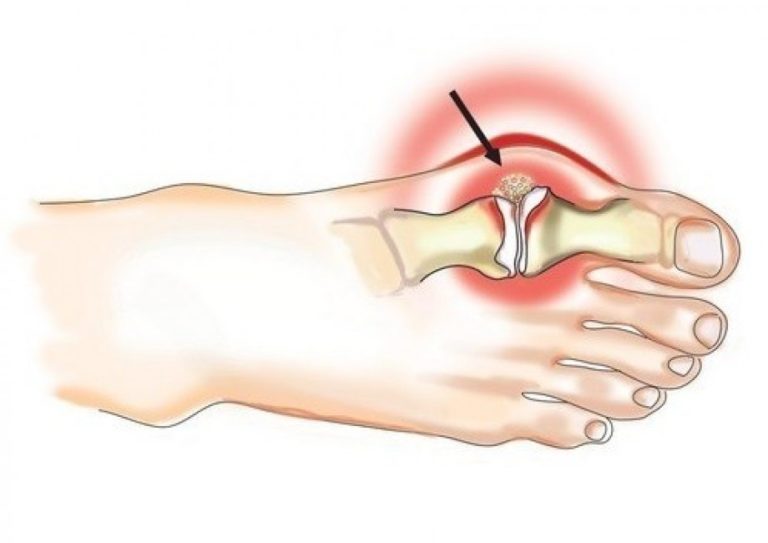
Подагра локтевого сустава встречается значительно реже, чем поражение мелких суставов. Данная патология представляет опасность, так как при отсутствии подходящего лечения возможна полная потеря двигательных функций в локте. Современная медицина позволяет избавиться от заболевания, если терапия начата своевременно.
Особенности подагры локтевого сустава
Особенно к этому заболеванию склонны женщины после 40 лет
Подагрическое заболевание является следствием неспособности организма перерабатывать мочевую кислоту. Избыточное количество мочевой кислоты циркулирует в крови, после чего она кристаллизуется, откладываясь в виде солей (уратов) на суставных хрящах. Локализоваться этот процесс может в любом суставе.
Солевые отложения травмируют синовиальную сумку локтевого сустава, что в дальнейшем может привести к развитию бурсита. Суставная сумка способствует нормальному функционированию локтевого сочленения, при поражении ее подагрой движения затрудняются, а на более поздних этапах патологического процесса локоть может стать полностью обездвиженным. Развитию подагры локтевого сустава способствуют следующие факторы:
- аутоиммунные заболевания;
- нарушения в работе почек;
- повышенное артериальное давление;
- сердечно-сосудистые заболевания;
- вредные привычки;
- несбалансированное питание;
- недостаточная физическая активность;
- побочный эффект приема некоторых лекарственных препаратов.
В группе риска по развитию подагры локтевого сустава находятся люди в возрасте после 40 лет. Особенно к этому заболеванию склонны женщины в период менопаузы.
Симптомы и клиническая картина
Подагра на локтях отличается высокой скоростью развития. Болевой синдром при этом проявляется резко и чаще всего сопровождается ощущением жжения. Также присутствуют следующие симптомы:
- покраснение и отечность локтя.
- при прикосновении болевой синдром усиливается.
- повышение температуры в зоне локтя;
- в ряде случаев — подъем общей температуры тела;
- на поздних этапах в локте прощупывается уплотнение.
Острый приступ подагры вызывает симптомы общей интоксикации, которые проявляются тошнотой, повышением температуры тела, скачками артериального давления и головной болью.
При хронической форме патологии происходит образование наружных свищей. Хроническая форма заболевания может сопровождаться нарушениями в работе почек. Возможно распространение патологического процесса на другие суставы.
Что будет без лечения?
При отсутствии должного лечения заболевания возможны следующие осложнения:
- образование камней в почках;
- развитие дегенеративных процессов в костной ткани;
- деформация локтевого сустава;
- развитие острого сахарного диабета;
- потеря двигательной функции сустава локтя.
По мере прогрессирования патологии суставные воспаления при подагре будут развиваться все чаще, что сопровождается сильным болевым синдромом, препятствующим привычной жизнедеятельности человека.
Диагностика
Магнитно-резонансная томография (МРТ) – один из способов определения подагры локтевого сустава
Диагностика при подозрении на подагру локтевого сустава начинается с осмотра пациента врачом и сбора анамнеза. Осмотр обязательно сопровождается пальпацией.
Затем необходимы следующие исследования:
- биохимические анализы мочи и крови.
- КТ и МРТ.
- рентгенография.
В некоторых случаях может быть назначена пункция сустава.
Как правило, сложностей в постановке диагноза при подагре не возникает.
Лечение
Лечение суставных поражений должно проводиться в комплексе. В основе терапии лежит применение лекарственных препаратов, дополнительно необходима диета, физиопроцедуры и физические упражнения.
Что принимать при приступе?
Основные препараты, используемые при подагре, — НПВС и обезболивающие, так как основной задачей является купирование болевого синдрома. Среди этой группы препаратов наиболее часто применяются Ибупрофен, Анальгин, Диклофенак, Найз и др.
При тяжелом течении заболевания используются глюкокортикостероиды, которые могут быстро избавить от воспаления.
При остром приступе рекомендуется принять Колхицин, который является экстренной помощью при острой подагре.
Для лечения также используются препараты, способствующие выводу мочевой кислоты (Аллопуринол, Пробенецид, Фебукостат и др.
Если осложнением подагры стала почечная недостаточность, то необходим прием Этамида, Пробенецида или Алломарона.
Диета
При подагре локтевого сустава не рекомендуется крепкий чай, кофе, какао
Сбалансированное питание является обязательным пунктом в лечении подагры локтевого сустава. Разрешенные и запрещенные продукты представлены в таблице:
| Разрешенные продукты | Запрещенные продукты |
|
|
Рекомендуется все блюда готовить на пару либо варить. В сыром виде можно есть только овощи, фрукты и ягоды. Раз в неделю рекомендуется проводить разгрузочный день с употреблением овощей, фруктов или кефира.
При остром приступе подагры необходимо употреблять только жидкую пищу. Это могут быть нежирные супы, свежевыжатые соки, молочные продукты, травяные отвары или жидкие каши. Из напитков стоит отдавать предпочтение негазированной минеральной воде, зеленому чаю или травяным отварам.
Упражнения
Лечебная гимнастика способствует снижению уровня мочевой кислоты в организме. Физическая активность считается лучшей профилактической мерой для суставных заболеваний, поэтому в лечении подагры локтей специальные упражнения применяются достаточно часто.
Начинать заниматься гимнастикой необходимо постепенно, избегая перегрузок. Рекомендуется проводить первые занятия под контролем специалиста.
Общеукрепляющие упражнения подойдут тем пациентам, у кого заболевание перешло в стадию ремиссии. При этом должны отсутствовать нарушения функций сердечно-сосудистой системы, а также болевой синдром в области локтевого сустава.
Лучше отдать предпочтение дыхательной гимнастике, активным играм, водному спорту, конькам или лыжам. Если во время занятий у пациента ухудшилось самочувствие, то гимнастику необходимо прекратить.
Прогноз
Своевременное распознавание и начало рационального лечения дает прогностически благоприятные результаты
Если лечение при подагре локтевого сустава было начато на начальных этапах ее развития, то прогноз благоприятен. На начальных стадиях удается полностью сохранить двигательные функции руки, при этом избежать осложнений.
При запущенных стадиях возможно распространение патологического процесса на другие суставы, что негативно скажется на состоянии всего организма и может привести к потере трудоспособности.
Источник
Бурсит при подагре — не такое уж редкое явление. По данным ревматологов, подобное сочетание составляет 3,9% от всех суставных недугов. Наложение симптоматики разных по сути поражений затрудняет диагностику и осложняет лечение. Рост заболеваемости и факторов риска характерен для богатых и развитых стран. Так, исследования центра NHANES показали, что за прошедшие 10 лет распространенность подобной комбинации увеличилась на 1%. Это совпало с наблюдаемым ростом гиперурикемии среди населения.

Подагра как основная причина бурсита
Наличие подагры — известный фактор риска бурсита. В отдельных случаях синовиальная сумка воспаляется из-за уратных солей, которые откладываются на внутренних стенках капсулы. Многие карманы изолированы от смежных тканей, другие частично сообщаются с полостью сустава. Через эти каналы мочевая кислота проникает в бурсы.
В других случаях вместе с воспалением сочленений поражаются все структуры вокруг, в том числе и синовиальные сумки. В них может скапливаться не только синовия, но и гнойный экссудат либо жидкость с примесью крови и фибриновых волокон.
По МКБ10 воспаление слизистых сумок классифицируют как болезни костно-мышечного аппарата и выделяют в группу артропатий.
Другие причины возникновения бурсита
Бурсит — это воспалительное заболевание, причиной которого не всегда является подагра. Существует немало других факторов, способных спровоцировать недуг
Среди них особо выделяют:
- травмы;
- чрезмерные нагрузки на сустав;
- инфицирование синовиальной сумки;
- диатез;
- возраст.
Чаще всего причиной бурсита становятся многократно повторяющиеся движения, вызывающие минитравмы тканей. Повреждению больше подвержены полости в зоне колена, локтя и голеностопа. К воспалению слизистой сумки в области лодыжки приводит ношение неудобной обуви или туфель на каблуке, а также продолжительная ходьба по твердой поверхности. Подобная проблема наиболее характерна для представительниц слабого пола.
Виновником инфекционного бурсита может быть снижение иммунитета, СПИД, онкология, химио- и лучевая терапия, цирроз печение, алкоголизм и вялотекущие очаги инфекции в организме.
Обострить течение недуга может обувь на высоком каблуке
Хроническое воспаление синовиальной сумки возникает как результат недостаточного лечения острой формы либо вследствие спортивной или профессиональной деятельности. Иногда причины недуга остаются неизвестными. Тогда говорят о развитии идиопатической формы заболевания.
Разница между подагрой и бурситом
МКБ10 классифицирует подагру как одну из форм артрита. Уратная болезнь чаще всего поражает сустав большого пальца ноги и другие крупные сочленения, в то время как бурсит захватывает мягкие ткани, заполняя полости патогенным экссудатом.
Разнятся и причины недугов. Если подагра возникает только из-за нарушения пуринового обмена и чрезмерной выработки мочевой кислоты при недостаточной экскреции, то воспаление слизистой сумки может быть спровоцировано множеством обстоятельств.
Еще одно отличие между системным поражением организма и бурситом заключается в факторах риска. На развитие подагры большое влияние оказывает питание, излишний вес, наличие гипертонии, наследственная предрасположенность, прием некоторых лекарственных средств, а также пол и возраст больного.
Для бурсита все это неважно. Риск поражения синовиальной полости заметно повышается у людей, занятых продолжительной и однообразной работой, а также страдающих хроническими недугами.
Как правильно диагностировать заболевание
Выявлением и лечением воспаления бурс занимается врач-ортопед или травматолог, но при подагрическом поражении синовиальных сумок лучше обратиться к ревматологу.
Одним из методов диагностики бурсита при подагре является осмотр и пальпация
Диагностика недуга осложняется наложением симптомов и схожестью клинической картины с другими заболеваниями суставов. Поэтому для дифференциации подагрического бурсита прибегают к инструментальным и лабораторным методам диагностики:
- УЗИ. Доступная и безопасная манипуляция помогает обнаружить воспаленную полость, оценить ее размеры и содержимое;
- рентгенография в двух проекциях. Методика исключает недуги, приводящие к разрушению сустава, и выявляет участки отложения солей;
- КТ и МРТ. Более точные способы диагностики. Дают послойное изображение исследуемого участка, обнаруживают поражение бурс, расположенных глубоко в мышцах;
- пункция и бактериологическое изучение экссудата. Помогают исключить инфекционную природу недомогания;
- клинический анализ крови. Необходим для определения уровня мочевой кислоты в организме.
При подтверждении диагноза рекомендуется как можно скорее приступать к терапии. На раннем этапе недуг прекрасно поддается коррекции медикаментами и диетой. Диагностика на запущенной стадии усложняет лечение и приводит к разрушению сустава.
Виды и формы бурсита
Травматологи и хирурги классифицируют несколько форм воспаления слизистых сумок:
- По клиническому течению недомогание может быть острым и хроническим.
- С учетом места расположения недуг подразделяют на плечевой, локтевой, коленный, голеностопный.
- По характеру экссудата рассматривают серозный, гнойный, геморрагический и фибринозный бурсит.
Некоторые клиницисты дополнительно выделяют асептическую и инфицированную форму воспаления. Для подагрического типа характерно хроническое неинфекционное течение недуга.
Как лечить болезнь
 Неудовлетворенность жизнью и невысказанные чувства нередко приводят к подагре
Неудовлетворенность жизнью и невысказанные чувства нередко приводят к подагре
Если развивается метаболический бурсит — лечение должно включать препараты, направленные на коррекцию мочевой кислоты и предотвращение ее отложений в синовиальных сумках и полостях сустава.
Пораженное сочленение на время лечения необходимо обездвижить
К хирургическому вмешательству прибегают при нагноении и резком ухудшении самочувствия больного, а также в случае неэффективности консервативной терапии либо травмы. Во время процедуры выполняют вскрытие бурсы с иссечением отмерших тканей и последующим введением склерозирующих растворов. При возникновении флегмоны слизистую сумку удаляют без вскрытия, с обработкой и ведением раны.
Медикаментозное лечение
Поскольку возникновение бурсита при подагре никак не связано с инфекционным началом, в основной курс терапии не включают антибиотики. Пораженному суставу обеспечивают полный покой с помощью бандажа и рекомендуют постельный режим.
Из медикаментозных препаратов назначают следующие:
- противовоспалительные и обезболивающие лекарства — Вольтарен, Ортофен, Мелоксикам, Диклофенак, Нурофен, Ибупрофен, Нимулид, Целебрекс, Ксефокам, Аспирин, Анальгин;
- мази для наружного применения — Диклак гель, Эмульгель, Вольтарен, Капсикам, Коллаген Ультра;
- средства для снижения количества мочевой кислоты — Аллопуринол, Аллогексал;
- противоподагрические препараты — Колхицин.
Если воспаление слизистых сумок осложняется вторичной инфекцией, терапию дополняют антибиотиками: Ампициллин, Гентамицин, Цефикс.
В терапии подагрического бурсита обязательно используют Аллопуринол
Одним из лучших препаратов для лечения метаболического бурсита признаны таблетки Аркоксиа. Это новый для России медикамент, хотя в Европе его используют уже несколько лет, причем с самыми хорошими отзывами.
Назначают лекарство в максимальной дозировке 120 мг в день на протяжении недели. Средство Аркоксиа противопоказано детям до 16 лет и женщинам в период беременности и кормления грудью. Единственным аналогом препарата является испанский Эксинеф.
Методы физиотерапии
Для облегчения симптоматики при воспалении синовиальной сумки часто назначают физиотерапевтические процедуры. Базовыми считаются:
- ударно-волновая терапия;
- ультразвук;
- воздействие лазером;
- электрофорез с обезболивающими и противовоспалительными средствами;
- ультравысокочастотная терапия;
- минеральные ванны;
- аппликации озокеритом и парафином.
В острой фазе больному рекомендуется пройти курс УВЧ и СВЧ-терапии, в стадии ремиссии более полезны электрофорез, ультразвук и ультрафонофорез. Для улучшения самочувствия назначают не менее 10–12 сеансов.
Народные методы лечения недуга
В нетрадиционной медицине существует масса рецептов, способных облегчить течение бурсита и подагры. Перед тем, как применять их, необходимо посоветоваться с врачом и установить негнойную природу воспаления.
Народные средства чаще всего используют наружно в виде мазей, примочек, растирок и ванночек.
Для уменьшения боли и отека на пораженное место накладывают компресс, приготовленный из 10 г прополиса и 100 мл спирта. Хорошо справляется с воспалением лист капусты или лопуха — его разминают или раскатывают скалкой до появления сока, накладывают на пораженный сустав и прибинтовывают. Держат такой компресс несколько часов или всю ночь.
 От отеков и боли при бурсите спасет капустный лист
От отеков и боли при бурсите спасет капустный лист
Еще одним прекрасным способом справиться с подагрическим бурситом являются ванночки из лекарственных трав или шишек и веточек сосны. Растения заваривают кипятком, настаивают и остужают до комфортной температуры. Раствор процеживают и применяют для водных процедур.
Отличный противовоспалительный эффект дает смесь из меда, натертой свежей луковицы и стружки хозяйственного мыла. Все ингредиенты берутся поровну, смешиваются и помещаются на больной сустав. Сверху компресс укрывается полиэтиленом и утепляется. Делать процедуру лучше на ночь.
Осложнения заболевания
Бурсит при подагре редко приводит к серьезным последствиям. Единственное, чего стоит опасаться — развития гнойного воспаления. Подобный процесс может осложняться артритом, остеомиелитом, свищами, появлением флегмоны.
Прорвавшийся гной оставляет долгозаживающие повреждения на стенках бурсы, а при аномальном заживлении образуются многочисленные спайки и рубцы, вызывающие контрактуру сустава.
Профилактика бурсита
Профилактика недуга не так сложна, как кажется. Людям, имеющим в анамнезе подагру и склонным к воспалению синовиальных сумок, следует беречь суставы, чаще отдыхать и носить защитные повязки.
Другие меры профилактики:
- держать под контролем уровень уратов в организме;
- своевременно лечить заболевания почек;
- укреплять иммунитет;
- избегать переохлаждения и заражения вирусной инфекцией.
Перед любыми спортивными и физическими нагрузками следует разогреть сустав, а после тренировки мягко выйти из процесса, выполнив комплекс упражнений на расслабление и растяжку.
И отдельная рекомендация для представительниц прекрасного пола — не злоупотреблять ношением узких и неудобных туфель на каблуке.
Заключение
Бурсит, развившийся на фоне подагры, ни в коем случае нельзя игнорировать. Если на ранних стадиях его можно легко и быстро вылечить, то затянувшийся недуг нередко приводит к потере подвижности и хирургическому вмешательству.
Источник
Подагра локтевого сустава: симптомы и клиническая картина, диагностика и способы лечения
Подагра локтевого сустава встречается значительно реже, чем поражение мелких суставов. Данная патология представляет опасность, так как при отсутствии подходящего лечения возможна полная потеря двигательных функций в локте. Современная медицина позволяет избавиться от заболевания, если терапия начата своевременно.
Особенности подагры локтевого сустава
Особенно к этому заболеванию склонны женщины после 40 лет
Подагрическое заболевание является следствием неспособности организма перерабатывать мочевую кислоту. Избыточное количество мочевой кислоты циркулирует в крови, после чего она кристаллизуется, откладываясь в виде солей (уратов) на суставных хрящах. Локализоваться этот процесс может в любом суставе.
Солевые отложения травмируют синовиальную сумку локтевого сустава, что в дальнейшем может привести к развитию бурсита. Суставная сумка способствует нормальному функционированию локтевого сочленения, при поражении ее подагрой движения затрудняются, а на более поздних этапах патологического процесса локоть может стать полностью обездвиженным. Развитию подагры локтевого сустава способствуют следующие факторы:
- аутоиммунные заболевания;
- нарушения в работе почек;
- повышенное артериальное давление;
- сердечно-сосудистые заболевания;
- вредные привычки;
- несбалансированное питание;
- недостаточная физическая активность;
- побочный эффект приема некоторых лекарственных препаратов.
В группе риска по развитию подагры локтевого сустава находятся люди в возрасте после 40 лет. Особенно к этому заболеванию склонны женщины в период менопаузы.
Симптомы и клиническая картина
Подагра на локтях отличается высокой скоростью развития. Болевой синдром при этом проявляется резко и чаще всего сопровождается ощущением жжения. Также присутствуют следующие симптомы:
- покраснение и отечность локтя.
- при прикосновении болевой синдром усиливается.
- повышение температуры в зоне локтя;
- в ряде случаев — подъем общей температуры тела;
- на поздних этапах в локте прощупывается уплотнение.
Острый приступ подагры вызывает симптомы общей интоксикации, которые проявляются тошнотой, повышением температуры тела, скачками артериального давления и головной болью.
При хронической форме патологии происходит образование наружных свищей. Хроническая форма заболевания может сопровождаться нарушениями в работе почек. Возможно распространение патологического процесса на другие суставы.
Что будет без лечения?
При отсутствии должного лечения заболевания возможны следующие осложнения:
- образование камней в почках;
- развитие дегенеративных процессов в костной ткани;
- деформация локтевого сустава;
- развитие острого сахарного диабета;
- потеря двигательной функции сустава локтя.
По мере прогрессирования патологии суставные воспаления при подагре будут развиваться все чаще, что сопровождается сильным болевым синдромом, препятствующим привычной жизнедеятельности человека.
Диагностика
Магнитно-резонансная томография (МРТ) – один из способов определения подагры локтевого сустава
Диагностика при подозрении на подагру локтевого сустава начинается с осмотра пациента врачом и сбора анамнеза. Осмотр обязательно сопровождается пальпацией.
Затем необходимы следующие исследования:
- биохимические анализы мочи и крови.
- КТ и МРТ.
- рентгенография.
В некоторых случаях может быть назначена пункция сустава.
Как правило, сложностей в постановке диагноза при подагре не возникает.
Лечение
Лечение суставных поражений должно проводиться в комплексе. В основе терапии лежит применение лекарственных препаратов, дополнительно необходима диета, физиопроцедуры и физические упражнения.
Что принимать при приступе?
Основные препараты, используемые при подагре, — НПВС и обезболивающие, так как основной задачей является купирование болевого синдрома. Среди этой группы препаратов наиболее часто применяются Ибупрофен, Анальгин, Диклофенак, Найз и др.
При тяжелом течении заболевания используются глюкокортикостероиды, которые могут быстро избавить от воспаления.
При остром приступе рекомендуется принять Колхицин, который является экстренной помощью при острой подагре.
Для лечения также используются препараты, способствующие выводу мочевой кислоты (Аллопуринол, Пробенецид, Фебукостат и др.
Если осложнением подагры стала почечная недостаточность, то необходим прием Этамида, Пробенецида или Алломарона.
Диета
При подагре локтевого сустава не рекомендуется крепкий чай, кофе, какао
Сбалансированное питание является обязательным пунктом в лечении подагры локтевого сустава. Разрешенные и запрещенные продукты представлены в таблице:
| Разрешенные продукты | Запрещенные продукты |
|
|
При остром приступе подагры необходимо употреблять только жидкую пищу. Это могут быть нежирные супы, свежевыжатые соки, молочные продукты, травяные отвары или жидкие каши. Из напитков стоит отдавать предпочтение негазированной минеральной воде, зеленому чаю или травяным отварам.
Упражнения
Лечебная гимнастика способствует снижению уровня мочевой кислоты в организме. Физическая активность считается лучшей профилактической мерой для суставных заболеваний, поэтому в лечении подагры локтей специальные упражнения применяются достаточно часто.
Начинать заниматься гимнастикой необходимо постепенно, избегая перегрузок. Рекомендуется проводить первые занятия под контролем специалиста.
Общеукрепляющие упражнения подойдут тем пациентам, у кого заболевание перешло в стадию ремиссии. При этом должны отсутствовать нарушения функций сердечно-сосудистой системы, а также болевой синдром в области локтевого сустава.
Лучше отдать предпочтение дыхательной гимнастике, активным играм, водному спорту, конькам или лыжам. Если во время занятий у пациента ухудшилось самочувствие, то гимнастику необходимо прекратить.
Прогноз
Своевременное распознавание и начало рационального лечения дает прогностически благоприятные результаты
Если лечение при подагре локтевого сустава было начато на начальных этапах ее развития, то прогноз благоприятен. На начальных стадиях удается полностью сохранить двигательные функции руки, при этом избежать осложнений.
При запущенных стадиях возможно распространение патологического процесса на другие суставы, что негативно скажется на состоянии всего организма и может привести к потере трудоспособности.
Подагра локтя
Причиной появления подагры в локтевом суставе может быть отсутствие спорта, употребление вредных веществ с едой и напитками, а также генетическая расположенность к болезням подобного рода. Правильный подход к лечению, полезные упражнения, диета и препараты вернут былое здоровье и активность жизни.
Причины поражения
Подагра — это заболевание, связанное с отложением в суставах уратов. Болезнь возникает вследствие неспособности организма нормально перерабатывать и выводить мочевую кислоту.
Врачи разделяют подагру на первичную и вторичную. Если в первом случае болезнь возникает из-за неспособности отдельных ферментов принимать участие в обменных процессах или генетической мутации человека, то вторичная подагра является следствием других патологий:
- нарушенная работа почек;
- болезнь кровеносной системы;
- сахарный диабет;
- гипертония;
- аутоиммунные заболевания;
- сердечно-сосудистая патология.
Общие причины, способствующие развитию подагры в локтевом суставе:
Спровоцировать заболевание может алкоголизм.
- неправильное питание;
- курение;
- алкоголизм;
- сидячий образ жизни;
- побочные эффекты лекарственных препаратов;
- травмы;
- хирургическое вмешательство.
Вернуться к оглавлению
Симптомы болезни
- Отечность.
- Изменение цвета кожи и внешней формы сустава.
- Повышение температуры кожного покрова в пораженной области.
- Острая боль.
- В тяжелых случая повышается общая температура тела.
- Появления тофусов. Тофус — новообразование из кристаллов соли, напоминающее по форме снежинку. Обычно безболезненные, но вызывают воспаление в мягких тканях вокруг сустава и околосуставных сумках;
- Широкое поражение органа.
- Распространение на другие суставы.
Вернуться к оглавлению
Диагностика
В медицине диагноз ставят, когда у больного:
- Время от времени обостряется артрит.
- В крови большая концентрация мочевой кислоты.
- Ураты присутствуют в околосуставной сумке локтя.
- Тофусы расположены в местах концентрации кристаллов.
- Соли в тканях организма.
Вернуться к оглавлению
Лечение подагры локтевого сустава
Подагра требует комплексного подхода и серьезного отношения. Заболевание суставов нуждается в длительном и ответственном лечении сразу по нескольким направлениям, включая вывод из организма мочекислых соединений, борьбу с острыми приступами боли в локте, устранении постоянного полиартрита и предупреждения осложнений, поточных заболеваний. Физиопрецедуры (компрессы, лечение ультразвуком и высокой температурой) начинают проводить после устранения болей и острого воспалительного процесса.
Лекарства, периоды и продолжительность их приема назначается квалифицированным врачом после обследования и точно установленного диагноза.
Препараты
Так как это болезненное заболевание, основу составляют обезболивающие и противовоспалительные средства. НПВС, колхицин и кортикостероиды прописываются для снижения воспалительных процессов в суставе. «Пробенецид» и «Аллопуринол» используются с целью вывода мочевой кислоты из тканей. А также для контроля над метаболическими процессами, нарушения работы которых вызывают гиперурикемию и подагру. Кроме этого, препараты снижают уровень концентрации мочевых кристаллов в крови.
Правильная диета
Здоровая еда для пациентов с подагрой — залог эффективности прилагаемых усилий. Больным нужно употреблять больше овощей и фруктов, молочных продуктов, цельных злаков и обязательно 2—3 л очищенной воды в сутки. Следует отказаться от жареного, мяса, кофеина, алкоголя, сладостей и курения. Избегать сидячего образа жизни.
Упражнения
К снижению количества мочевой кислоты в тканях, уменьшению ее концентрации в крови и мочи способствует лечебная гимнастика. Лучшей профилактикой заболевания суставов, контрактур и ригидности является физическая активность. Спорт при подагре должен вводится под присмотром врача, желательно «малыми дозами». Общие упражнения подходят для тех, чья патология находится в стадии ремиссии, отсутствуют боли в пораженных местах и сердечно-сосудистая система работает хорошо. Для таких пациентов подходит дыхательная гимнастика, активные игры, плаванье, водный спорт, коньки, лыжи, вольные упражнения.
Подагра локтевого сустава
Подагра локтевого суставного сочленения встречается реже, чем поражение мелких суставов нижних конечностей. Как правило, отмечается воспаление синовиальной сумки локтя, что приводит к образованию бурсита. В зоне риска находятся мужчины старше 40 лет и женщины в период менопаузы. Если вовремя не остановить воспалительный процесс, это может привести к потере функциональности локтевого сочленения.
Причины развития
Нарушение белкового обмена в организме приводит к повышению концентрации мочевой кислоты в крови вследствие дисфункции почек. Путем кровотока кристаллы солей, которые образовываются с кислоты, транспортируются во многие органы и скапливаются на суставных оболочках. Большое количество солевых отложений становится причиной травмирования элементов сочленения и околосуставных мягких тканей, что вызывает воспалительную реакцию и приводит к дегенеративным изменениям в хрящевой ткани.
Подагрический приступ имеет острое начало и поражает большие пальцы ног, по мере прогрессирования патологии воспаление распространяется на область коленей и локтей.
При подагре локтевого сустава в основном страдает суставная сумка, что обусловлено большими нагрузками и особой подвижностью этой части сочленения. Чаще подобное явление считается следствием естественных возрастных изменений. А также существует ряд негативных факторов, которые способны спровоцировать подагрический приступ в локтевой области:
- генетическая предрасположенность,
- избыточный вес,
- злоупотребление алкогольными напитками,
- курение,
- употребление большого количества белковой пищи,
- функциональные нарушения работы почек,
- сахарный диабет,
- гиподинамия,
- прием некоторых лекарственных препаратов.
Симптоматика
одагрическое воспаление в локте развивается быстро и проявляется сильными болевыми ощущениями, которые возникают резко и сопровождаются жжением. Отмечается гиперемия и отечность околосуставных мягких тканей и кожных покровов. Прикосновение к пораженным участкам усиливает болевой синдром. Прогрессирование патологического состояния приводит к повышению местной температуры. На поздних стадиях болезни, при пальпации локтевого сочленения, на сгибе отмечается образование уплотнений в виде тофусов, которые легко передвигаются под кожей. Сильное воспаление сопровождается большим скоплением солей и дистрофией хрящевой ткани, что приводит к нарушению подвижности сустава.
Острый приступ подагры нередко вызывает интоксикацию организма и проявляется повышенной температурой тела, слабостью, скачками давления, тошнотой и снижением активности. Если патология перерастает в хроническую форму, тогда на месте формирования тофусов образовываются наружные свищи. Хроническое течение воспалительного процесса в локтевом сочленении нередко сопровождается дисфункцией почек.
Диагностика подагры на локтевом суставе
Чтобы установить точную причину локтевых болей, врач собирает анамнез жалоб и сопутствующих недугов. Далее проводится пальпация и внешний осмотр сочленения. При подозрении на подагру проводится пункция клеток. А также используются методы диагностики, что наведены в таблице:
Загрузка…
Источник
