Пневмония верхней доли легкого лечение

Пневмония верхней доли правого легкого характеризуется воспалением паренхимы, в большинстве случаев развивается из-за инфекционного поражения, проявляется сильным кашлем, недостаточностью дыхательной функции, образованием экссудата, высокой температурой тела, изменениями, которые определяются во время рентгенологического исследования. Пневмонией чаще всего болеют маленькие дети, пожилые и ослабленные после болезни люди, причиной заболевания служит снижение иммунитета.
Воспаление правой верхней доли легкого протекает менее тяжело, чем пневмония верхней доли левого легкого, во время которого происходит поражение до пяти сегментов органа. Сегментарная пневмония чаще всего развивается в правом легком, почти в 95% случаев поражает сегмент только одного легкого. Лечение сегментарной пневмонии проводят в отделении терапии Юсуповской больницы. Современное диагностическое оборудование больницы обеспечивает эффективность обследования.

В половине случаев правосторонняя пневмония развивается с инфицированием средней доли легкого из-за анатомической особенности строения среднедолевого правого бронха. Тяжесть течения заболевания зависит от возбудителя, вызвавшего пневмонию. В случае правосторонней верхнедолевой пневмонии воспалительный процесс охватывает от одного до трех сегментов органа. Верхнедолевая пневмония протекает тяжелее, чем нижнедолевое воспаление легких. При диагностике верхнедолевой пневмонии часто возникают сложности – воспалительный процесс нередко имеет схожесть с туберкулезом легких.
Пневмония верхних долей легких: причины и симптомы
Пневмония верхних долей легкого может быть первичным или вторичным поражением органа. Вторичный тип заболевания возникает как осложнение других заболеваний. Сначала пневмония имеет признаки простуды, затем поднимается высокая температура, усиливается кашель, мучает тошнота, больной чувствует слабость, появляется одышка, которая усиливается с каждым днем, желтеет белок глаз из-за гибели эритроцитов, пропадает аппетит. Пневмония протекает на начальной стадии заболевания без выраженных признаков, с постепенным нарастанием симптомов. Больной чувствует недомогание, слабость. Если пневмонию не лечить, состояние больного будет стремительно ухудшаться с каждым днем, у больного могут появиться галлюцинации, бред, развиться тяжелая дыхательная недостаточность.
Причиной развития пневмонии становятся вирусы, грибы, микробы. Чаще всего пневмонию вызывают микробы: пиогенные стрептококки, стафилококки, палочка Финдлера, пневмококки. Нередко причиной развития пневмонии становится сочетание нескольких инфекций. Развитие воспалительного процесса начинается на слизистых оболочках носа, гортани. При ослабленном иммунитете происходит проникновение инфекции из верхних дыхательных путей в нижние дыхательные пути (трахею, бронхи, легкие).
Пневмония верхней доли правого легкого: диагностика
Для диагностики воспаления легких назначают анализ крови, рентгенологическое исследование, бактериальный посев мокроты. Врач-терапевт прослушивает пациента каждый день, определяя усиление или ослабление хрипов в легких. Лечение воспаления верхней доли правого легкого проводится с помощью антибактериальной терапии. Проводится стабилизация состояния пациента с помощью дезинтоксикации, оксигенотерапии (для лечения заболевания применяется кислород), устранения сердечно-сосудистых нарушений, бронхообструкции.
Пневмония верхней доли правого легкого: лечение
При назначении адекватного и своевременного лечения происходит регрессирование признаков воспалительного процесса в легких, в то же время в течение нескольких недель сохраняются изменения на рентгеновских снимках. При ателектазе (безвоздушности ткани легкого, спадании альвеол правостороннего верхнего сегмента легкого) может развиться хроническая пневмония, которая протекает медленно, процесс затягивается на несколько месяцев. Пневмония верхней правой доли легкого нередко осложняется абсцессом легкого, плевритом, эмпиемой плевры, может вызвать острую сердечную недостаточность, коллапс, нейротоксикоз, кардиоваскулярный синдром, артериальную гипертензию и другие осложнения.
Врачи Юсуповской больницы оказывают помощь пациентам при остром течении заболевания, стабилизируют состояние больного, применяя инновационные методики лечения и диагностики. Главное направление деятельности больницы – это восстановление и сохранение здоровья пациентов. В терапевтическом отделении можно получить консультацию пульмонолога, пройти исследования: рентген органов грудной клетки, исследование дыхательной функции, МСКТ органов грудной клетки. Записаться на прием к врачу-пульмонологу можно по телефону Юсуповской больницы.
Источник
Термином пневмония обозначается процесс воспаления в легочной ткани. Легкие являются парным органом, который отвечает за функцию дыхания в организме, проводит газообмен. Правое и левое не одинаковы. Долевая пневмония является самой опасной, так как из всех разновидностей может поражать самую большую часть органа. Верхнедолевая пневмония представляет собой воспаление в верхней части, которое затрагивает 1 – 3 сегмента. Левостороннее верхнедолевое воспаление протекает тяжелее правостороннего.
Общая информация
Пневмония верхнедолевая – это воспаление легких, которое локализуется в верхней доле легкого, может затрагивать от 1 до 3 сегментов. Чаще всего возбудителями данной формы становятся клебсиеллы и пневмококки. Они проникают, и некоторое время находятся на слизистой, а при ослаблении иммунитета происходит заражение. Такое случается и при контакте с больным – микроорганизмы попадают в легкие и начинают свое размножение.
Инфекционный процесс провоцирует резкое ухудшение состояния человека, он может влиять и на здоровье других органов и систем. Главная особенность верхнедолевого воспаления – это тяжелое течение, сопровождающееся помутнением сознания, сильной и длительной лихорадкой.
Чаще болезнь диагностируется в пожилом возрасте, у детей или у людей с очень слабым иммунитетом.

Пневмония поражает верхнюю часть легких реже, чем нижнюю. Также воспаление в основном диагностируется в правой верхней доле из-за того, что правый бронх короче и шире, поэтому инфекция распространяется в нем быстрее и легче.
Диагностировать верхнедолевое воспаление легких сложнее. Пациенты с такой формой нуждаются тщательной дифференциальной диагностике. Сразу же врач должен исключить возможность того, что симптоматику спровоцировал туберкулез. Рентгенография обязательно всесторонняя, потому что результаты могут быть схожи с туберкулезом.
Причины болезни
Причиной поражения верхних долей обычно являются стафилококки, пневмококки, стрептококки, реже дрожжеподобные грибы. Почти никогда верхнедолевая пневмония не имеет вирусной природы, подобная этиология характерна для нижних отделов легких.
Симптомы заболевания
Верхнедолевая пневмония характеризуется тяжелым протеканием. Происходит резкое ухудшение самочувствие после заражения. Человек ощущает продолжительную лихорадку с периодическим помутнением сознания. Возникает интоксикация всего организма, нарушается нормальная работа других систем.
Болезнь обычно диагностируется у пожилых людей и у людей с проблемами в функционировании иммунитета.

Общие симптомы такого воспаления легких схожи с лихорадкой:
- ломота в мышцах;
- непроходящий озноб;
- нестерпимые головные боли.
Болезнь развивается резко. Если вечером проявлялось небольшое недомогание, то уже утром могут возникать сложности дыхательного процесса. Человек при этом боится сделать глубокий вдох, так как испытывает интенсивную боль. Также развивается сухой, изматывающий и причиняющий боль кашель.
Высокую температуру не получается сбить, если и есть эффект от жаропонижающих, то он кратковременный. Постепенно состояние ухудшается присоединением других признаков патологии:
- проблемы с пищеварением и тошнота;
- пожелтение белков глаз из-за разрушения эритроцитов в крови;
- на губах образуется сыпь;
- одышка не отступает даже в состоянии покоя.
Иногда общее состояние напоминает проявления менингита, иногда у пациента развиваются галлюцинации.
Очаги локализации недуга
Левосторонняя верхнедолевая пневмония возникает на фоне инфекционного поражения бронхов, как осложнение после ОРВИ или гриппа при ухудшении функций иммунитета. Она характеризуется такой клинической картиной:
- болевые ощущения в грудной клетке, они становятся сильнее при глубоком вдохе,
- проходить при выдохе;
- продуктивный кашель, мокрота при этом может содержать гной или кровь;
- першение в горле, которое постепенно переходит в мучительное откашливание;
- резкий подъем температуры – особенно ближе к вечеру и в ночное время;
- озноб;
- общая слабость;
- одышка, частое дыхание и повышение ЧСС;
- тошнота с рвотой;
- беспричинное психическое возбуждение, чрезмерная эмоциональность.

Правосторонняя верхнедолевая пневмония – редкая форма поражения легких. Болезнь не всегда диагностируется вовремя, а при отсутствии необходимой терапии может спровоцировать опасные осложнения.
Развивается воспаление медленно, патологический процесс начинает с простого легкого недомогания, а только потом возникают тяжелые признаки. Заболевание характеризуется такими проявлениями:
- лихорадка с температурой до 40 градусов;
- непродуктивный навязчивый кашель;
- боль справа в грудной клетке;
- пожелтение белков глаз;
- одышка;
- из-за сильного кашля и отравления организма может развиваться тошнота с рвотой.
Методы терапии
Когда развивается верхнедолевая пневмония, требуется обязательное антибактериальное лечение. Начинать его надо как можно быстрее, не ожидая результатов диагностики. Важно помнить, что антибиотики для лечения пневмонии должен подобрать специалист, а самолечение только навредит состоянию. На вопрос, сколько лечится правосторонняя и левосторонняя пневмония верхней доли легкого, врачи отвечают, что не менее 3 недель, а затем по состоянию пациента.
На протяжении всего лечения доктор контролирует состояние пациента посредством рентгенографии.
Медикаментозным способом
При верхнедолевой пневмонии назначаются такие медикаменты:
- антибиотики;
- пробиотики;
- жаропонижающие;
- муколитики и отхаркивающие.
Задача терапии – это подавление всех возбудителей болезни. При неправильном выборе антибиотика появляется риск летального исхода. В связи с этим при данной форме показаны препараты широкого спектра действия.
Народными средствами
Невозможно провести адекватное лечение верхнедолевой пневмонии без использования антибиотиков. Данная форма не бывает вирусной. В качестве дополнения при разрешении врача можно применять рецепты народной медицины. Они помогают сбить температуру, уменьшить воспаление и облегчить откашливание.

- Взять 3 большие ложки измельченных листьев подорожника и столько же меда. Смешать и принимать по ложке за 30 минут до еды по 4 раза в сутки. Это улучшит и облегчит процесс отхождения мокроты.
- Чеснок актуален при любой поражении пневмонией. Взять 30 г измельченного чеснока, смешать с 1 л кагора и настоять в течение 2-х недель, периодически взбалтывая настой. Потом процедить и принимать по столовой ложке каждый час и для растирки спины, груди 2 раза в сутки.
- Смешать стакан сока алоэ, 600 г меда и 1 л кагора в стеклянной таре, настоять 5 дней без доступа света. Принимать по ложке 3 раза в день до еды, через неделю увеличить дозу.
Профилактика
Самым действенным методом профилактики заражения является предупреждение поражения простудными патологиями. Следует своевременно проводить вакцинации от гриппа, а при ОРВИ соблюдать постельный режим, есть больше витаминов, пить много жидкости. При первых симптомах сбоя в работе органов дыхательной системы следует обращаться к врачу, не откладывая визит, чтобы не запустить патологический процесс.
Источник
Левосторонняя пневмония – это самая редкая форма воспаления лёгкого, которое фиксируется значительно реже, чем правого, однако является более опасной формой заболевания, которое отличается тяжелыми клиническими симптомами.
Если анализировать всю заболеваемость пневмонией, вызванной внегоспитальными факторами, то показатель смертности составляет около 5%. Подавляющее большинство летальности приходится именно на левостороннее воспаление лёгких.
Тяжесть патологии зависит от типа возбудителя, общего иммунного статуса больного, масштаба воспалительного очага. В ряде случаев пневмония протекает без характерной симптоматики. Установить диагноз может профильный специалист на основании дополнительных, аппаратных методов диагностики.
Как возникает заболевание?
Лёгкие — главный парный орган дыхательной системы, в котором осуществляется преобразование кислорода в углекислый газ. Лёгочная ткань состоит из специфических клеток — альвеол, которые выполняют основную дыхательную функцию.
Анатомически левое и правое лёгкое отличаются друг от друга. Правое — выполнено тремя долями, левое — двумя, так как имеет сердечную вырезку. Каждая из долей включает в себя более мелкие сегменты.
Воспалительный очаг в альвеолярной ткани появляется после внедрения, фиксации и активной жизнедеятельности патогенного возбудителя — вируса, бактерии, грибка. В начале заболевания под удар попадают бронхи, а в последствии — масштабы болезнетворного процесса выходят за их пределы.
Особенность левосторонней пневмонии в том, что патологические преобразования воспалительного характера могут сформироваться после травмы, оперативного вмешательства, инъекций, проведенных с нарушением правил стерильности. В этом случае происходит распространение инфекции с током лимфатической жидкости или крови.
Нисходящий путь зарождения левостороннего воспаления лёгких наблюдается при инфекционном эндокардите. При этом состоянии бактериальное воспаление эндокарда (средняя оболочка сердца) может распространиться на близлежащую легочную ткань.
Признаки пневмонии, как правило, определяются только в одном лёгком — левом или правом. Одностороннее воспаление может охватывать разную площадь, от которой зависит форма заболевания:
На небольшой участок — очаговая форма.
В одном или нескольких сегментах — сегментарная/полисегментарная форма. В правом лёгком наиболее часто страдают II, VI, X сегменты, в левом — VI, VIII, IX, X.
В отдельной доле — верхнедолевая или нижнедолевая пневмония.
Во всех долях лёгкого — долевая форма.
Если процесс распространяется на всё лёгкое, регистрируется тотальная форма воспаления.
Левосторонняя пневмония возникает не только при воздушно-капельном заражении человека. Источником заболевания могут стать хирургические вмешательства, бактериальные инфекции внутренних органов, эндокардит.
Отличие правосторонней и левосторонней пневмонии
Формирование левосторонней пневмонии наблюдается достаточно редко. Это обусловлено анатомическими свойствами бронхиального дерева. Дело в том, что левый бронх уже правого, что значительно осложняет его дренирование, кровоснабжение. Своеобразное строение негативно влияет на полноту получаемого лечения. Активные соединения лекарственных препаратов не могут транспортироваться к очагу воспаления в полном объёме. Недостаточное медикаментозное воздействие может существенно затянуть терапию, способствовать трансформации заболевания в затяжную форму, провоцировать развитие тяжелых последствий.
Анатомические особенности позволяют возбудителям пневмонии легче и быстрее проникать именно в правое лёгкое. Самые распространенные патогены — гемофильная палочка, пневмококк, стафилококк. Левое лёгкое наиболее уязвимо для атипичных возбудителей, которые поражают его клетки на фоне ослабленного иммунитета.
Формирование воспаления в верхней доле левого лёгкого отличается стремительным характером, быстрым нарастанием и усугублением клинической картины. Нижнедолевая левосторонняя пневмония чаще всего регистрируется у больных с сердечно-сосудистыми расстройствами.
Клиническая картина
Тяжесть заболевания, тип возбудителя, его восприимчивость к специфической терапии, иммунный статус и возраст больного, масштабы патологического очага — всё это факторы, влияющие на клиническую картину пневмонии.
Внегоспитальная пневмония может протекать в соответствии с двумя основными синдромами:
Типичный синдром. Заболевание проявляется внезапно, характеризуется резким нарастанием температуры тела, возникновением кашля с гнойным отделяемым. Больные жалуются на болезненные ощущения в груди. При исследовании определяются зоны уплотнения в лёгочной ткани. Типичный синдром развивается при инфицировании аэробными и анаэробными микроорганизмами, часть которых развивается в ротовой полости.
Атипичный синдром. Пневмония отличается постепенным усугублением симптомов. Для заболевания характерно появление внелегочной симптоматики — головной боли, миалгии, расстройства пищеварительной функции. Рентгенография показывает незначительные изменения в лёгком. Заболевание развивается при инфицировании хламидия пситаки, туляремией, гистоплазмой, микоплазмой, легионеллой, клебсиеллой.
Признаки заболевания в зависимости от типа возбудителя
Симптомы пневмонии обусловлены типом инфекционного агента. Отличия можно наглядно представить в виде таблицы.
Возбудитель | Особенности клинической картины |
Микоплазма | Зачастую приводит к гемолитической анемии, мультиформной эритеме, энцефалиту, поперечному миелиту, поражению барабанных перепонок |
Легионелла | Характеризуется нарушениями сознания, расстройством функций печени и почек, снижением уровня солей натрия в моче |
Хламидии | При осмотре определяются свистящие хрипы, признаки ангины, осиплость голоса |
Золотистый стафилококк | Первичными признаками являются лихорадка, нарушение дыхания в виде одышки. В дальнейшем присоединяется мокрота, уплотняется легочная ткань |
Нокардии | Для патологии характерно образование своеобразных метастатических очагов на коже, в отделах центральной нервной системы |
Пневмония может развиться, как осложнение, на фоне основной инфекции:
При сезонной вспышке определенного штамма вируса гриппа.
Во время кори, ветряной оспы в сочетании с появлением характерной сыпи.
При синцитиальном вирусе — респираторная инфекция, которая чаще всего наблюдается у детей и взрослых с иммуносупрессией.
Цитомегаловирус— у пациентов с ВИЧ, больных, проходящих иммуноподавляющую терапию после трансплантации органов.
Если пневмония является основной патологией, то клиническая картина проявляется в виде стремительного нарастания температуры тела, лихорадки, упорного сухого кашля без выделения мокроты. Характерно присоединение внелегочных симптомов. На фоне кори, гриппа или ветряной оспы проявляется нарушение дыхательных функций, которые провоцируют развитие вторичного воспаления лёгких.
Пневмония вторичного происхождения может сформироваться одновременно с основным инфекционным заболеванием, независимо от его вирусного или бактериологического происхождения. В ряде случаев воспаление лёгких проявляется, как отдаленное осложнение, спустя несколько дней после ослабления основной симптоматики.
Основные симптомы

Клинические проявления мало чем отличаются от пневмонии другой локализации. Больные жалуются на:
Значительное повышение температуры до 40°С.
Надсадный кашель.
Приступы ночной потливости.
Вязкую мокроту.
При осмотре определяется тахипноэ, синюшность ногтей, акроцианоз.
Одна и та же форма пневмонии протекает совершенно по-разному у разных пациентов. Верификация одинакового возбудителя не может означать одинаковое протекание заболевания и схожий прогноз у различных больных.
Диагностика
Первые признаки левосторонней пневмонии врач может заметить при осмотре больного. Во время дыхательных движений визуально определяется отставание левой части грудной клетки. При перкуссии над пораженными участками левого лёгкого фиксируется более короткий звук. Аускультативно определяются мелкопузырчатые хрипы, признаки крепитации.
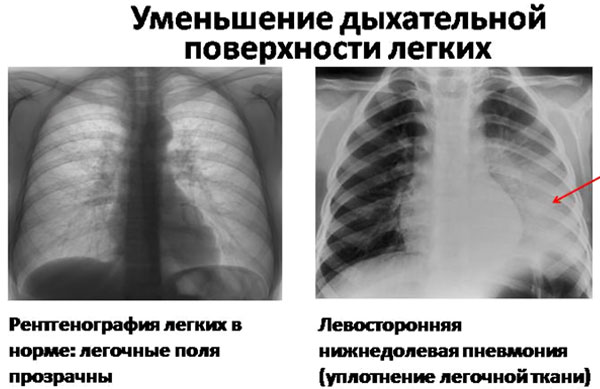
Окончательный диагноз устанавливается после рентгенологического исследования. На снимках в верхней или нижней доле регистрируются участки инфильтрации. Если требуется более детальная, уточняющая информация, показано выполнение компьютерной томографии, бронхоскопии.
Лабораторная диагностика. Для установления типа возбудителя проводят бактериологический анализ мокроты.
Исследование крови позволяет установить уровень лейкоцитоза со сдвигом формулы, более высокую СОЭ. Биохимия крови определяет параметры основного плазменного белка.
Лечение
Как мы уже неоднократно говорили, левосторонняя пневмония требует назначения длительного комплексного лечения.
Перед врачами ставится ряд задач:
Ликвидация инфекционного агента.
Восстановление дренажной функции бронхов.
Стабилизация общего иммунитета и устойчивости лёгких к внешним факторам.
Антибактериальная терапия

Антибиотики прописывают как можно раньше, при малейшем подозрении на пневмонию. Этот шаг позволяет облегчить основную симптоматику, предупредить развитие осложнений. Назначение того или иного препарата осуществляется врачом. Он же устанавливает продолжительность приема антибиотика.
Если воспаление лёгких проходит без обострения других хронических расстройств в легкой или среднетяжёлой форме, назначают препараты класса аминопенициллинов, макролидов. В случае, когда пневмония усугубляется сопутствующими патологиями, целесообразно применение цефалоспоринов II-III поколения, амоксиклава в сочетании с макролидами последнего поколения.
Если в течение 2-3 суток не происходит улучшение состояния больного, антибактериальный препарат меняют. Определенный положительный эффект наблюдается при назначении фторхинолонов III-IV поколения (моксифлоксацин, левофлоксацин). В случае, когда пневмония проходит без осложнений, разрешено лечение дома. Больной принимает все предписанные фармсредства, а лечащий врач периодически навещает его и следит за динамикой заболевания. Когда человек отмечает положительные результаты терапии, нельзя самостоятельно прекращать прием того или иного препарата. Это может усугубить общую картину заболевания, особенно у младенцев, детей, возрастных пациентов. Только врач назначает или отменяет лечение.
Пневмония в тяжёлой форме требует госпитализации больного в специализированное отделение. Антибактериальные препараты вводят внутримышечно или внутривенно. Сначала назначают аминопенициллины. Если лечение не даёт положительных сдвигов, начинают использование цефалоспоринов последнего производства, макролидов, респираторных фторхинолонов.
Дополнительные терапевтические методы
Для разжижения мокроты и смягчения её удаления назначают муколитики. Это группа препаратов, способных активизировать функциональность ресничек бронхиального эпителия. В целях детоксикации показаны вливания солевых растворов, глюкозы, альбумина. Для стимулирования общих защитных свойств организма показаны иммунные препараты.
На повышение дренажных свойств бронхов положительно влияет щелочное питьё. Когда стабилизируется температура, разрешается массаж, выполнение некоторых упражнений прямо в постели. Для облегчения устранения отделяемого пациенты с левосторонней пневмонией должны больше лежать на правом боку. Определенную пользу приносит дыхательная гимнастика.
После того, как пациент с левосторонней пневмонией выздоравливает, рекомендован длительный курс иммуностимулирующих препаратов, витаминных комплексов для усиления иммунитета.
Полное восстановление больных после перенесенной левосторонней пневмонии наблюдается практически в 70% случаев. Достаточно высокие показатели обусловлены ранним обращением пациентов в лечебные учреждения, всесторонней диагностикой и комплексным лечением. Вероятность появления осложнений чаще всего связана с наличием параллельных хронических заболеваний, подавляющих защитные функции организма.
Видео – как не умереть от воспаления легких:
Источник
