Пневмония у детей с вич
Пневмония у ВИЧ-инфицированных характеризуется особенностью возбудителей инфекции, течения заболевания и лечения. Нередко клиническая картина ничем не отличается от других видов воспаления лёгких, однако в виду отсутствия у врачей настороженности в отношении ВИЧ-инфекции, диагностика иммунодефицитных пневмоний затруднительна.

В Юсуповской больнице пульмонологи применяют современную аппаратуру и инновационные методы обследования, позволяющие быстро установить точный диагноз. Для лечения пациентов пульмонологи используют современные препараты, эффективно действующие в условиях иммунодефицита. В клинике терапии работают врачи, имеющие огромный опыт лечения иммунодефицитных пневмоний. Все сложные случаи воспаления лёгких обсуждаются на заседании экспертного Совета.
Причины пневмонии при ВИЧ-инфекции
Пневмонию у ВИЧ-инфицированных вызывают грамотрицательные палочки. Часто при наличии иммунодефицита в виде пневмонии протекает туберкулёз. Одними из наиболее известных и значимых возбудителей оппортунистических пневмоний у ВИЧ-инфицированных пациентов в эру ретровирусной терапии остаются пневмоцисты.
Развитие пневмоцистной пневмонии определяет не только степень выраженности иммунодефицита, но и его характер. Средняя частота пневмоцистной пневмонии при ВИЧ-инфекции в настоящее время составляет 50 %, а при других иммунодефицитных состояниях не превышает 1 %. Развитию воспаления лёгких способствует нарушение клеточного и гуморального иммунитета.
Клинико-диагностические критерии пневмонии
Диагностика пневмонии у ВИЧ-инфицированных является сложной из-за отсутствия патогномоничных клинических признаков, частого сочетанного течения нескольких оппортунистических заболеваний одновременно на фоне глубокого поражения иммунной системы. Отсутствуют и точные лабораторные критерии, которые позволяли бы подтвердить диагноз.
Пневмония у ВИЧ-инфицированных начинается подостро. На протяжении нескольких недель нарастают следующие симптомы:
- лихорадка;
- одышка;
- сухой кашель;
- чувство тяжести в грудной клетке;
- утомляемость;
- похудание.
Во время физикального исследования врачи обнаруживают лихорадку и учащённое дыхание, перкуссия и аускультация грудной клетки изменений не выявляют. В Юсуповской больнице пациентам с подозрением на иммунодефицитную пневмонию делают крупнокадровую флюорографию или рентгенографию в двух проекциях. На рентгенограммах можно увидеть двусторонние изменения – ограниченные затемнения легочных полей или сетчатую перестройку легочного рисунка. Иногда пульмонологи видят множественные очаговые тени или круглые полости. У некоторых ВИЧ-инфицированных больных изменений, характерных для воспаления лёгких, может совсем не быть. В этом случае в Юсуповской больнице пациентам делают компьютерную томографию.
Изменения лабораторных показателей неспецифичны. В большинстве случаев пневмоний у ВИЧ-инфицированных увеличивается активность лактатдегидрогеназы, однако это бывает и при других респираторных заболеваниях на фоне СПИДа. При измерении газового состава крови врачи иногда обнаруживают гипоксемию, увеличение парциального давления кислорода и респираторный алкалоз (смещение рН в кислую сторону). Характерным признаком инфекции является снижение парциального давления кислорода при физической нагрузке.
Поскольку пневмоцистную пневмонию легко спутать с другими свойственными ВИЧ-инфицированным заболеваниями, а курс лечения долгий и сопряжён с тяжелыми побочными эффектами, врачи Юсуповской больницы для подтверждения диагноза используют лабораторные методы. Сначала прибегают к иммунофлюоресцентному окрашиванию мокроты с использованием моноклональных антител. Если возбудитель не найден, выполняют диагностическую бронхоскопию и трансбронхиальную биопсию лёгкого. Если бронхоскопия оказалась неинформативной или состояние пациента ухудшается, врачи клиник-партнёров проводят открытую биопсию лёгкого.
Золотым стандартом диагностики пневмонии у ВИЧ-инфицированных является микроскопическая визуализация возбудителя. В настоящее время часто используют иммунофлюоресцентную диагностику с использованием моноклональных антител. Серологические методы могут быть малоинформативными из-за выраженного иммунодефицита. В клиниках-партнёрах проводят молекулярную диагностику иммунодефицитных пневмоний.
При исследовании периферической крови специфических изменений при пневмоцистной пневмонии не наблюдается. Диагностировать пневмоцистную пневмонию помогает высокий уровень скорости оседания эритроцитов. Часто имеют место изменения в крови, характерные для поздних стадий СПИДа.
Лечение пневмонии у ВИЧ-инфицированных
Основным препаратом для лечения пневмонии у ВИЧ-инфицированных пациентов является ко-тримоксазол (комбинация триметоприма и сульфаметоксазола). При недостаточной эффективности или непереносимости ко-тримоксазола пациентам в европейских странах назначают пентамидин для внутривенного введения. Данный препарат не зарегистрирован в РФ и врачи Юсуповской больницы его не применяют.
Резервной схемой лечения пневмоцистной пневмонии умеренной степени тяжести является комбинация клиндамицина с примахином. Схема лечения пневмонии у ВИЧ-инфицированных обязательно включает комбинированную антиретровирусную терапию, если пациент не получал её ранее. Кортикостероидные гормоны назначают на фоне начала антибактериальной терапии с целью предупреждения усиления дыхательной недостаточности.
Запишитесь на приём к пульмонологу по телефону клиники. Контакт-центр Юсуповской больницы работает круглосуточно. Пациентов с симптомами пневмонии в зависимости от тяжести течения заболевания госпитализируют в клинику терапии или отделение реанимации и интенсивной терапии. Пульмонологи лечат пациентов с воспалением лёгких согласно европейских рекомендаций, используют индивидуальные схемы терапии.
Источник
Библиографическое описание:
Ташматова, Г. А. Особенности течения пневмонии у ВИЧ-инфицированных детей / Г. А. Ташматова. — Текст : непосредственный // Молодой ученый. — 2016. — № 26 (130). — С. 208-211. — URL: https://moluch.ru/archive/130/36085/ (дата обращения: 08.03.2021).
Проблема пневмоний у больных со вторичными иммунодефицитами в клинической медицине имеет особое значение. Ее актуальность определяется значительным ростом заболеваемости, трудностью диагностики и терапии, высокой летальностью. С каждым годом в структуре пневмоний все больший процент приходится на долю пациентов с иммунодефицитными состояниями у детей.
Ключевые слова: пневмоцисты, пневмония, ВИЧ-инфекция, вторичный иммунодефицит
Clinical features of pneumonia in HIV-infected children
Tashmatova Gulnoza Aloyevna
The problem of pneumonia in patients with secondary immunodeficiencies in clinical medicine is of particular importance, its relevance is determined by a significant increase in incidence, difficulty of diagnosis and treatment, high mortality. Every year a greater percentage accounted for by patients with immunodeficiency in children pneumonia structure.
Keywords: pneumocystis pneumonia, HIV infection, secondary immunodeficiency.
Пневмония является одной из самых распространенных инфекций при всех видах иммунодефицитных состояний и часто первым симптомом, позволяющим заподозрить иммунодефицит у детей. Причем нередко клиническая картина имеет типичную характеристику, однако в виду отсутствия у врачей настороженности в отношении ВИЧ-инфекции, диагностика иммунодефицитных пневмоний затруднительна. Дети, страдающие пневмонией на фоне вторичного иммунодефицита, с момента обращения до выявления природы заболевания вынуждены проходить широкий круг диагностических мероприятий с целью исключения разнообразной патологии, что приводит к трудностям в лечении, ухудшению в состоянии пациентов и при определенных условиях к неблагоприятному исходу.
У иммунокомпроментированных лиц высокий риск развития не только обычных бронхолёгочных инфекций, но и оппортунистических заболеваний. В эру комбинированной антиретровирусной терапии одним из наиболее известных и значимых возбудителей оппортунистических пневмоний у ВИЧ-инфицированных пациентов остаются пневмоцисты (Pneumocystisjirovecii) [8]. В структуре иммунодефицитных пневмоний у ВИЧ-инфицированных пациентов пневмоцистная инфекция является наиболее распространенным заболеванием, с которым приходится сталкиваться врачу общей практики. Число больных пневмоцистной пневмонией составляет от 5,6 до 8,5 % относительно всех госпитализируемых больных с диагнозом СПИДа [5].
Цель. Изучение клинических проявлений и лабораторных исследовании пневмоний у ВИЧ-инфицированных детей.
Материалы иметоды. Был проведен ретроспективный анализ историй болезней детей с положительной ВИЧ-инфекцией, которые находились на стационарном лечении в пульмонологическом отделении 1 клиники ТМА за период с 2013 по 2016 годы. Всего было 34 случая. Всем детям данный диагноз был поставлен в отделении впервые. У детей, с подозрением на ВИЧ-инфицировании, после письменного согласия родителей был взят анализ крови на ИФА. После первого положительного ответа, был взят анализ на иммуно-блот. Только после повторного положительного ответа ребенок считался ВИЧ-инфицированным. Всем детям были проведены лабораторные и инструментальные методы исследования (рентгенография грудной клетки, УЗИ печени, Эхо-КГ), консультация невропатолога, ЛОР, фтизиатра, инфекциониста.
Результаты исследований. Из 34 детей с положительной ВИЧ-инфекцией, мальчики составили 60 %, девочки 40 %. Больные с пневмоцистной пневмонии было 4.3 %. В возрастном аспекте преобладали дети старше 4 лет (70 %). Изучение анамнестических данных детей выявило, что все дети часто болели бронхолегочными заболеваниями (бронхит, пневмония, ОРВИ), которые имели затяжное течение, несколько раз находились на стационарном лечении. У всех детей в анамнезе отмечены стоматиты, воспаление уха, беспричинные расстройства стула, аллергические высыпания на коже и слизистых (рис.1).
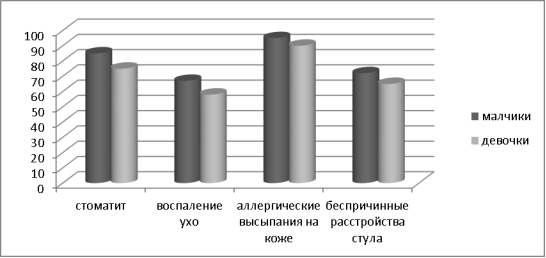
Рис. 1. Анамнестические данные
При поступлении в стационар отмечалось повышение температуры тела, одышка, кашель, слабость. Периферические лимфатические узлы были увеличенными у 87 % детей. Они имели мягко эластическую консистенцию, групповые, безболезненные (рис. 2). Все дети отставали в физическом развитии (белково-энергетическая недостаточность I-II степени).
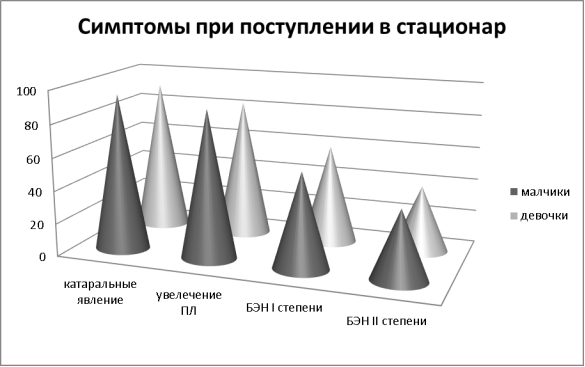
Рис. 2 Симптомы при поступлении в стационар
При исследовании периферической крови специфических изменений при пневмоцистной пневмонии не наблюдается. Часто регистрируются изменения, характерные для поздних стадий ВИЧ-инфекции: анемия, лейко- и тромбоцитопения [2]. Следует отметить, что диагностике пневмоцистной пневмонии помогает высокий уровень СОЭ. Другой лабораторный, хотя и неспецифический, но тоже важный диагностический признак — высокий уровень суммарной активности лактатдегидрогеназы, как отражение дыхательной недостаточности [1]. На УЗИ отмечена картина реактивного гепатита (78 %), вторичного кардита (57 %). При рентгенологическом исследовании у всех детей было выявлено: картина интерстициальной пневмонии, увеличение прикорневых лимфоузлов, сетчато-узелковая перестройка легочного рисунка. У 5 детей после консультации фтизиатра подтвержден диагноз туберкулез легких.
Заключение. Клинико-диагностические критерии пневмоцистной пневмонии у больных ВИЧ-инфекцией сложна из-за отсутствия патогномоничных клинических признаков, частого сочетанного течения нескольких оппортунистических заболеваний одновременно на фоне глубокого поражения иммунной системы на поздних стадиях ВИЧ-инфекции, а также из-за трудностей лабораторного подтверждения в виду отсутствия точных лабораторных критериев. Хотя клинически её можно заподозрить по ведущим симптомам и ряду лабораторных показателей. Общим клиническим признаком пневмоний у ВИЧ-инфицированных детей было склонность к затяжному течению, резистентность к проведенной антибактериальной терапии, поражение печени и сердца, отставание в физическом развитии.
Выводы.
Таким образом, верификация диагноза пневмоцистной пневмонии основана на выявлении характерной клинической картины (ведущий синдром — прогрессирующая дыхательная недостаточность); определении иммунодефицитного состояния у пациента; высоких показателей СОЭ и суммарной активности ЛДГ, артериальной гипоксемии (снижение РаО2); выделении возбудителя из биологического материла респираторного тракта; рентгенологически — двусторонних интерстициальных инфильтративных изменений в легких; положительного клинико-рентгенологического эффекта противопневмоцистной химиотерапии триметоприм/сульфометаксозолом. Болезни органов дыхания занимают одно из ведущих мест в структуре заболеваемости ВИЧ-инфицированных детей. Каждый врач при обращении к нему часто болеющих детей должен быть настороженным в плане ВИЧ-инфицированности ребенка. Ранняя диагностика ВИЧ-инфекции у детей позволит своевременно начать антиретровирусную терапию и продлить жизнь ребенка.
Литература:
- Ермак Т. Н. Оппортунистические (вторичные) заболевания у детей ВИЧ-инфекцией структура, клиническая диагностика, лечение. Ч. 1. Туберкулез. Пневмоцистная пневмония / Т. Н. Ермак // Фарматека. — 2010. — № 4. — С. 54–56.
- Ермак Т. Н. Лечение пневмоцистной пневмонии при ВИЧ-инфекции / Т. Н. Ермак // Фарматека. — 2013. — № 13. — С. 17–21.
- Кауфман Кэрол А. Атлас грибковых заболеваний / Кэрол А. Кауфман, Л. Манделла. — М.: ГЭОТАР-МЕДИА, 2010. — С. 202–211.
- Потехин Н. П. СПИД-ассоциированная пневмоцистная пневмония / Н. П. Потехин [и др.] // Воен.-мед. журн. — 2005. —№ 10. — С. 42–48.
- Самитова Э. Р. Диагностика пневмоцистной пневмонии у больных ВИЧ-инфекцией / Э. Р. Самитова [и др.] // Инфекционные болезни. — 2010. — Т. 5, № 4. — С. 66–68.
- Carmona Eva M. Update on the Diagnosis and Treatment of Pneumocystis Pneumonia / М. Eva Carmona [et al.] // Ther. Adv. Resp. Dis. — 2011. — Vol. 5, N 1. — Р. 41–59.
- Laurence HuangAn Official ATS Workshop Summary: Recent Advances and Future Directions in Pneumocystis Pneumonia (PCP) / Laurence Huang [et al.] // Proceedings of the American Thoracic Sociеty. — 2010. — Vol.3. — Р. 655–664.
- Matthew W. Fei Severity and outcomes of Pneumocystis pneumonia in patients newly diagnosed with HIV infection: an observational cohort study / Matthew W. Fei [et al.] // J. Infect. Dis. — 2009. — Vol. 41, N 9. — P. 672–678.
- Utili R. Efficacy of caspofungin addition to trimethoprim-sulfamethoxazole treatment for severe pneumocystis pneumonia in solid organ transplant recipients / R. Utili [et al.] // Transplantation. — 2007. — Vol. 84. — Р. 685–688.
- Wright T. W. Immune-mediated inflammation directly impairs pulmonary function, contributing to the pathogenesis of Pneumocystis carinii pneumonia / T. W Wright [et al.] // J. Clin. Invest. — 2004 — Vol. 104. — Р. 1307–1317.
Основные термины (генерируются автоматически): ребенок, пневмония, вторичный иммунодефицит, высокий уровень, затяжное течение, поздняя стадия ВИЧ-инфекции, положительная ВИЧ-инфекция, стационарное лечение, суммарная активность, физическое развитие.
Источник
Распространенные симптомы ВИЧ-инфекции
На самом деле примерно у половины инфицированных ВИЧ уже через 2-4 нед от момента заражения повышается температура тела, это повышение продолжается до 2 недель, увеличиваются лимфатические узлы, печень и селезёнка. Нередко обнаруживают ангину. Возникающий при этом симптомокомплекс называют «мононуклеозоподобным синдромом». В крови у таких больных обнаруживают довольно выраженную лимфопению. Общая продолжительность этого синдрома – 2-4 нед, вслед за чем наступает скрытый период, длящийся многие годы. У другой половины больных первичной манифестации болезни по типу «мононуклеозного синдрома» не бывает, но все же и у них на каком-то этапе скрытого периода появляются отдельные клинические симптомы ВИЧ / СПИДа. Особенно характерно увеличение задне-шейных, надключичных, локтевых и подмышечных групп лимфатических узлов.
Подозрительным на ВИЧ-инфекцию следует считать увеличение более одного лимфатического узла более чем в одной группе (кроме паховых), длящееся более 1,5 мес. Увеличенные лимфатические узлы при пальпации болезненные, подвижные, не спаяны с подкожной клетчаткой. Из других клинических симптомов в этом периоде болезни возможны немотивированный субфебрилитет, повышенная утомляемость и потливость. В периферической крови у таких больных лейкопения, непостоянное снижение Т4-лимфоцитов, тромбоцитопения, постоянно присутствуют антитела к ВИЧ.
Эту стадию ВИЧ обозначают как синдром хронической лимфаденопатии, поскольку она проявляется в основном перемежающимся неопределенно длительным увеличением лимфатических узлов. Пока неясно, с какой частотой и в какие конкретно сроки болезнь переходит в следующую стадию – пре-СПИД. В этой стадии ВИЧ-инфекции больного беспокоят не только увеличенные лимфатические узлы, но и повышение температуры тела, потливость, особенно по ночам и даже при нормальной температуре тела. Часто бывают поносы и похудания. Очень характерны повторные ОРВИ, рецидивирующие бронхиты, отиты, пневмонии. На коже возможны элементы простого герпеса или грибковые поражения, гнойничковые высыпания, часто возникают упорные кандидозные стоматиты и эзофагиты.
При дальнейшем прогрессировании болезни развивается клиническая картина собственно СПИДа, которая проявляется в основном тяжёлыми оппортунистическими инфекциями и различными новообразованиями.
В периферической крови при ВИЧ-инфекции отмечают лейкопению, лимфопению, тромбоцитопению, анемию и повышенную СОЭ.
[8], [9], [10], [11], [12]
Симптомы ВИЧ-инфекции у детей
Симптомы ВИЧ-инфекции у детей определяются стадией онтогенеза, на которой произошло проникновение ВИЧ в организм (внутриутробно или после рождения) и от возраста ребенка в случае постнатального заражения.
Врожденная ВИЧ-инфекция проявляется характерными синдромами. Клиническими критериями диагностики врожденной ВИЧ-инфекции являются: задержка роста {75%), микроцефалия (50%), выступающая лобная часть, напоминающая по форме коробку (75%), уплощение носа (70%), умеренно выраженное косоглазие (65%), удлиненные глазные щели и голубые склеры (60%), значительное укорочение носа (6S%).
При заражении ребенка в перинатальном периоде или после рождения, этапы течения ВИЧ-инфекции не отличается от взрослых, однако имеют свои особенности.
Наиболее частыми признаками как врожденной, так и приобретенной ВИЧ-инфекции у детей является персистирующая генерализованная лимфаденопатия, гепатоспленомегалия, снижение веса, лихорадка, диарея, задержка психомоторного развития, тромбоцитопения с геморрагическими проявлениями, пиемия.
Иммунодефицит повышает восприимчивость детского организма к различимы инфекциям и усугубляет их течение. Дети чаще переносят ОРВИ, тяжелые инфернальные инфекции с тенденцией к затяжному, рецидивирующему течению и генерализации. У ВИЧ-инфицированных детей часто отмечается диссеминированная цитомегаловирусная инфекция, герпетическая инфекция, токсоплазмоз, кандидозные поражения кожи и слизистых. Реже встречается кобактериоз, криптослоридиоз, криптококноз.
ВИЧ-инфекция у детей, рожденных ВИЧ-инфицированными матерями
Вертикальная передача ВИЧ от матери ребёнку может происходить во время беременности, родов и при грудном вскармливании.
Дети, инфицированные ВИЧ внутриутробно, часто рождаются недоношенными, с признаками внутриутробной гипотрофии и различными неврологическими нарушениями. В постнатальном периоде такие дети плохо развиваются, страдают рецидивирующими инфекциями, у них обнаруживают персистирующую генерализованную лимфаденопатию (особенно важно увеличение аксиллярных и паховых лимфатических узлов), гепато- и спленомегалию.
Первыми признаками болезни часто бывают упорный кандидоз полости рта, задержка роста, нарушения прибавки массы тела, отставание в психомоторном развитии. Лабораторные исследования показывают лейкопению, анемию, тромбоцитопению, повышение трансаминаз, гипергаммаглобулинемию.
Приблизительно у 30% детей, инфицированных ВИЧ от матерей, заболевание быстро прогрессирует. Состояние отягощают поздние стадии ВИЧ-инфекции у матери, высокая вирусная нагрузка у матери и ребёнка в первые 3 мес жизни (РНК ВИЧ>100 000 копий/мл плазмы), низкие показатели СD4+-лимфоцитов, инфицирование плода на ранних сроках гестации.
При прогрессировании ВИЧ-инфекции у детей раннего возраста многократно возрастает частота различных инфекционных заболеваний, таких как ОРВИ, пневмония, острые кишечные инфекции и др. Чаще всего развиваются лимфоидная интерстициальная пневмония, рецидивирующие бактериальные инфекции, кандидозный эзофагит, кандидоз лёгких, ВИЧ-энцефалопатия, цитомегаловирусная болезнь, атипичные микобактериозы, тяжёлая герпетическая инфекция, криптоспоридиоз.
Наиболее частой оппортунистической инфекцией у детей 1-го года жизни, не получавших химиопрофилактику, бывает пневмоцистная пневмония (7-20%).
Неблагоприятным прогностическим фактором ВИЧ служит задержка речевого развития, особенно с рецептивными и экспрессивными языковыми нарушениями.
Источник
