Пневмония у больных инфарктом миокарда

Ежегодно более 1,5 миллиона жителей только нашей страны заболевают пневмонией. Особый интерес представляет факт развития пневмонии у больных, перенесших инфаркт миокарда. Частота таких случаев составляет около 11%, среди которых: 70% — внебольничная, 30% — нозокоминальная (внутригоспитальная).
Специфика пневмонии при инфаркте миокарда
Как показывает статистика, сердечная пневмония — распространенное явление. Деятельность легких во многом зависит от состояния сердца. Инфаркт миокарда характеризуется тромбозом венечных артерий, приводящим к частичному некрозу сердечной мышцы и развитием нарушений циркуляции крови. В частности, патология приводит к застою в малом круге кровообращения. Такие изменения в системе способствуют развитию воспалительных реакций и возникновению постинфарктного синдрома.
Постинфарктный синдром — это сочетанное инфекционное поражение ряда органов (легкие, бронхи, суставы, перикард), выявляющееся у больного, перенесшего острую коронарную недостаточность. Неспецифическое воспаление начинается приблизительно после четырнадцати дней от начала приступа, но возможно и более позднее проявление, вплоть до 12-й недели после удара. В большинстве случаев синдром является проявлением реакции организма на антитела, образующиеся при распаде некротизированной ткани миокарда.
Причины развития пневмонии после инфаркта миокарда
Пневмония или воспаление легких — заболевание, при котором поражение распространяется на легочную ткань. На фоне сердечной недостаточности чаще всего формируется гипостатическая пневмония (застойная). Наибольшую опасность она представляет для людей пожилого возраста и является причиной смертельного исхода для 21% больных.
В основе патогенеза постинфарктной пневмонии находится нарушение венозного оттока крови, ее застой и, как результат, инфильтрация альвеол. Такой патологический процесс приводит к отеку, воспалению и фиброзу легочной ткани. Это заболевание легких может возникать при осложнении сердечно-сосудистых патологий:
• острая коронарная недостаточность (инфаркт);
• кардиосклероз;
• атеросклероз;
• гипертоническая болезнь;
• варикоз, флебит, тромбофлебит;
• правожелудочковая сердечная недостаточность;
• пороки сердца.
При всех перечисленных заболеваниях отмечаются гемодинамические нарушения, снижающие дренажную функцию легких. Образующаяся мокрота ухудшает вентиляцию легочной ткани и благоприятствует присоединению патогенной флоры, что еще больше усугубляет процесс.
Существует ряд отягощающих факторов, наличие которых у постинфарктного больного увеличивает вероятность развития пневмонии в несколько раз:
• возраст старше 60 лет;
• избыточный вес, ожирение;
• вредные привычки: курение, прием алкоголя;
• гиподинамия;
• прием эстрогенов;
• длительный постельный режим;
• деформированная грудная клетка;
• хроническая венозная недостаточность;
• повышенная свертываемость крови;
• сахарный диабет.
Большое значение имеет и правильно составленный режим питания больного. Диета должна состоять из легких продуктов, содержать минимум животных жиров и соли.
Признаки присоединившегося осложнения и диагностика
В отличие от первичной пневмонии, воспаление легких при инфаркте миокарда имеет более размытую клиническую картину. Симптоматика будет зависеть от степени тяжести основного заболевания, выраженности нарушения циркуляции крови и присоединения инфекции. В зависимости от времени появления первых признаков заболевания, различают раннюю и отсроченную (позднюю) застойную пневмонию. Ранняя появляется спустя несколько дней после начала постельного режима. Поздняя — по истечении несколько недель.
Воспаление, возникающее вследствие нарушения кровообращения имеет следующие признаки:
1. Боль в груди.
2. Сухой кашель, сопровождающийся одышкой. Со временем может появиться мокрота с примесью крови.
3. Присоединение инфекции вызывает повышение температуры тела, слабость, учащение пульса.
4. При аускультации легких слышны мелкопузырчатые хрипы и жесткое дыхание. Начало плеврита дает симптом «шум трения плевры».
Заболевание опасно развитием воспаления околосердечной сумки — перикардита. Дополнительными признаками могут выступать вынужденное положение тела, облегчающее состояние и цианоз кожных покровов.
Начальные этапы болезни протекают скрыто, без выраженных симптомов. Для подтверждения диагноза необходимо провести ряд исследований. Обследование включает следующие мероприятия:
• развернутые анализы крови (клинический + биохимический) и мочи;
• исследование мокроты;
• электрокардиографию;
• УЗИ сердца и плевральной полости;
• рентгенография легких.
В некоторых случаях врач может назначить компьютерную томографию сердца и ангиографию легочных артерий. Изменения показателей крови чаще всего незначительны. При постановке диагноза требуется дифференцировать воспаление легких с туберкулезом, пневмотораксом, крупозной пневмонией и другими патологиями.
Лечение заболевания
Лечение осуществляется комплексно, консервативными методами. Наличие инфекции делает необходимым применение антибактериальных препаратов: пенициллины, цефалоспорины, макролиды. Если причина пневмонии после инфаркта — тромбоз легочной артерии, то терапию начинают с использования антикоагулянтов и фибринолитиков. Для купирования болевого приступа назначают анальгетики. Для нормализации кровообращения используются статины.
Одним из принципиальных методов лекарственной терапии при сердечной пневмонии является применение стероидных гормонов. Они быстро снимают воспаление, нормализуют состояние. При наличии отека легких необходимы мочегонные препараты. В качестве вспомогательных средств используют иммуномодуляторы и витамины.
Важную роль при пневмонии занимают физиопроцедуры, массаж, кислородотерапия и лечебная гимнастика. Если больному не противопоказано вставать с пастели и ходить, то это надо делать в обязательном порядке. Пациентам с постельным режимом требуется чаще менять положение тела и лежа выполнять несложные физические упражнения.
Источник
Инфаркт-пневмония – это воспаление, возникающее после локального стойкого нарушения кровообращения в легочной ткани. Основной причиной такого явления считается тромбоэмболия ветвей легочной артерии. При массивном распространении она приводит к моментальной смерти. При поражении мелких ветвей наблюдаются только локальные инфаркты легочной паренхимы.

Причины, по которым развивается инфарктная пневмония
Выделяют следующие состояния, провоцирующих развитие тромбов:
- варикозное расширение вен;
- сердечная недостаточность правожелудочковая;
- пороки сердца;
- отрыв тромба или воспаление вены.
При наличии сопутствующих факторов, отягощающих течение основного заболевания, риск развития инфарктной пневмонии в разы увеличивается. Такими факторами выступают:
- венозная недостаточность в хронической форме;
- избыточный вес;
- прием эстрогенов;
- ослабление мышц;
- системные заболевания.
Но даже при таких состояниях тромбофлебит возникает не у каждого больного. Есть несколько причин, приводящих к такому состоянию:
- перелом трубчатой кости;
- мерцательная аритмия;
- долгое нахождение в лежачем положении, например, когда пациент находится в коме;
- плохое кровообращение.
В конечном счете, совокупность вышеперечисленных факторов приводит к отрыву небольших частей тромбов, которые в дальнейшем оседают в сосудах легких, что впоследствии приводит к закупорке артерии. Нарушение кровообращения в легком по причине сужения артерии приводит к инфаркту легкого.
В месте возникновения инфаркта может наблюдаться полное отсутствие поступления крови. При инфицировании такого участка различными бактериями и микроорганизмами наблюдается инфарктная пневмония.
Симптомы инфаркт-пневмонии и ее диагностика
Развитие инфаркта сопровождается появлением сильной боли в области груди. Через некоторое время появляется сухой кашель с одышкой. Также можно наблюдать мокроту с примесями крови.
При развитии инфарктной пневмонии у пациента отмечается слабость, лихорадка и тахикардия. Людям с выраженными симптомами сердечной недостаточности необходимо быть крайне внимательным к сигналам, которые подает организм, и своевременно обращаться за медицинской помощью. Пройти обследование можно в Юсуповской больнице в любое удобное время. При резком ухудшении самочувствия в больнице окажут помощь больному в любое время – 24 часа в сутки, 7 дней в неделю.
При присоединении плеврита выслушивается шум трения плевры. На рентгене хорошо прослеживается характерное затемнение треугольной формы с основанием к периферии легкого в базальных и средних сегментах.
При стертой клинической и инструментальной симптоматике довольно сложно отличить инфаркт миокарда и тромбоэмболию легочной артерии. Постинфарктный синдром также может включать воспалительные изменения плевры и легких. В данном вопросе важно тщательно наблюдать за динамикой электрокардиограммы.
Пневмония после инфаркта миокарда характеризуется следующими факторами:
- возникает спустя две недели после перенесенного приступа;
- беспокоит сухой кашель или кашель с умеренным выделением мокроты;
- плеврит;
- кровохарканье.
Определить инфарктную пневмонию может только врач с высокой квалификацией, основываясь на своём врачебном опыте. Общий анализ крови не покажет каких-либо специфических особенностей, по которым можно отличить инфаркт легкого от инфаркта миокарда.
Лечение инфаркт-пневмонии
Если причиной пневмонии после перенесенного инфаркта легкого послужили тромбоэмболические осложнения, то терапию начинают с приема фибринолитических средств и антикоагулянтов.
Симптоматическое лечение подразумевает уменьшение болей путем приема анальгетиков. Этиотропное лечение предполагает курс антибиотиков в зависимости от характера возбудителя. Принцип терапии после перенесенного инфаркта миокарда основан на применении стероидных гормонов, способствующих быстрому улучшению общего самочувствия.
Назначить лечение может только опытный врач, основываясь на результатах полученных исследований, и учитывая индивидуальные особенности организма каждого пациента. Пульмонологи, кардиологи, терапевты, неврологи и другие врачи Юсуповской больницы всегда назначают курс лечения своим пациентам в индивидуальном порядке. При этом берется во внимание общее состояние больного, возрастной фактор, наличие сопутствующих заболеваний и многое другое. Доктора Юсуповской больницы ставят на ноги даже тех пациентов, от которых отказались в других медицинских центрах.
Записаться на консультацию к доктору в Юсуповскую больницу можно по телефону и заполнив форму обратной связи на сайте.
Автор
Врач-пульмонолог, д.м.н, профессор
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Профильные специалисты
Консультация врача-терапевта, к.м.н., первичная
5 150 руб.
Эхокардиография (ЭхоКГ)
7 510 руб.
Цены на диагностику инфаркт-пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Инфаркт легкого симптомы и лечение
Инфаркт легкого развивается вследствие закрытия просвета одной из ветвей легочной артерии сгустком крови, т. е. развития тромбоза или эмболии. Давайте подробнее рассмотрим, что такое инфаркт легкого, симптомы и лечение этой болезни.
Инфаркт легкого — симптомы заболевания
Клиническая картина симптомов инфаркта легкого характеризуется прежде всего внезапным (в течение нескольких минут) началом с появлением немотивированной, казалось бы, инспираторной одышки (ортопноэ при этом не наблюдается) и острой боли в груди. Этот симптом инфаркта легкого возникает в момент эмболии.
Боль при инфаркте легкого нередко локализуется за грудиной, она может быть обусловлена растяжением легочной артерии; кроме того, в острейшей стадии болезни нередко развивается ишемия миокарда вследствие уменьшения сердечного выброса и коронарного кровотока.
В этот момент у больных часто возникает симптомы инфаркта легкого в виде острой сосудистой недостаточности с появлением бледности кожных покровов, тахикардии с ЧСС более 100 в 1 мин, падением АД вплоть до развития коллапса вследствие уменьшения притока крови к левым отделам сердца, потерей сознания вследствие гипоксии головного мозга.
Механизм развития симптомов инфаркта легкого
Закрытие просвета одной из ветвей легочной артерии при инфаркте легкого, с одной стороны, сопровождается спазмом других ветвей вследствие выделения из тромбоцитов серотонина, гистамина и влечет за собой нарушение насыщения венозной крови в легочных сосудах кислородом. Вследствие симптомов инфаркте легкого повышается содержание углекислого газа в крови, появляются одышка и цианоз. С другой стороны, уменьшение объема сосудистого русла легких ведет к быстрому повышению давления в сосудах малого круга кровообращения, значительному увеличению нагрузки на правый желудочек сердца и нередко к появлению признаков правожелудочковой сердечной недостаточности.
Тромбоэмболия легочных артерий (ТЭЛА)при инфаркте легкого ведет к ишемии участка легочной ткани, нарушению проницаемости сосудов этой зоны и последующему переполнению ишемизированного участка кровью, поступающей из соседних областей с ненарушенной васкуляризацией. Таков механизм формирования симптомов инфаркта легкого геморрагической формы. В зоне нарушения кровообращения за счет присоединения инфекции нередко развивается инфарктная пневмония.
В некоторых случаях при инфаркте легкого происходят распад легочной ткани и формирование абсцесса. Такой исход чаще наступает при закрытии просвета ветви легочной артерии инфицированным эмболом.
Диагностические симптомы инфаркта легкого
Помимо одышки и цианоза, при инфаркте легкого определяются набухание и пульсация шейных вен, правая граница сердца смещается кнаружи от правого края грудины, иногда появляется пульсация в подложечной области, усиливающаяся на вдохе.
При аускультации сердца выслушиваются такие симптомы инфаркта легкого как:
Инфаркт легкого: причины, лечение и последствия
Инфаркт легкого — болезнь, обусловленная тромбоэмболическими процессами в сосудистой системе легких. Это достаточно серьезный недуг, способный в особо тяжелых случаях привести к смерти.
Причины заболевания
Развиться болезнь может по причине хирургического вмешательства, нарушения нормальной работы сердца, перелома костей, злокачественных опухолей, в послеродовой период, после продолжительного постельного режима. Образовавшийся тромб закрывает просвет сосуда, в результате чего повышается давление в системе легочной артерии и происходит кровоизлияние в легочную ткань. В пораженный участок проникают болезнетворные бактерии, что приводит к воспалению.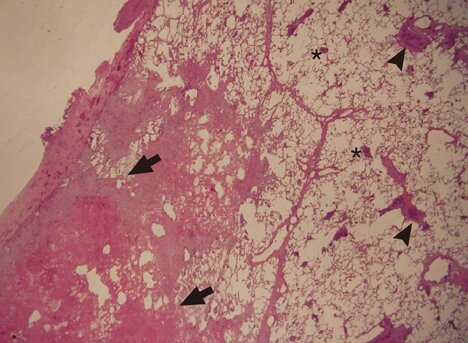
Развитие инфаркта легкого
Острая легочная гипертензия с повышенной нагрузкой на правые отделы сердца может быть обусловлена обтурацией просвета сосуда, вазоконстрикцией, связанной с выделением биологически активных веществ: гистамина, серотонина, тромбоксана, а также рефлекторным спазмом легочной артерии. При этом происходит сбой диффузии кислорода и возникает артериальная гипоксемия, которую усугубляет выброс недоокисленной крови через межсистемные и легочные артериовенозные анастомозы. Развитие инфаркта легкого происходит на фоне уже имеющегося застоя в венах. Спустя сутки после обстурации сосуда легкого происходит формирование инфаркта, полное его развитие заканчивается примерно на 7 сутки.
Патологическая анатомия
Участок легких, пораженный инфарктом, имеет форму неправильной пирамиды, ее основание направлено к периферии. Пораженный участок может быть различной величины. В некоторых случаях присоединяется экссудативный плеврит или инфарктная пневмония. Под микроскопом пораженная ткань легких имеет темно-красный цвет, она плотная на ощупь и выступает над уровнем здоровой ткани. Плевра становится матовой, тусклой, часто в плевральной полости собирается жидкость.
Инфаркт легкого: симптомы заболевания
посинение носа, губ, кончиков пальцев;
снижение артериального давления;
появление мерцательной аритмии.
Поражение крупных ветвей артерии легкого может спровоцировать правожелудочковую недостаточность, удушье. В крови обнаруживается лейкоцитоз, реакция оседания эритроцитов (РОЭ) значительно ускорена.
Диагностика
Часто установить диагноз достаточно трудно. Очень важно выявить заболевания, которые потенциально могут осложнить инфаркт легкого. Для этого необходимо провести тщательный осмотр больного (особенно нижние конечности). При инфаркте, в отличие от воспаления легких, боль в боку возникает раньше лихорадки и озноба, мокрота с кровью появляется также после сильных болей в боку. Для диагностики заболевания применяются следующие методы:
ЭКГ — для выявления признаков перегрузки правых отделов сердца.
Эхокардиография — определяются проявления перегрузки правого желудочка.
Доплеровское ультразвуковое исследование вен нижних конечностей — диагностирование тромбоза глубоких вен.
Радиоизотопное сканирование легких — для обнаружения участков снижения перфузии легких.
Ангиопульмонография — для выявления обструкции ветвей артерии легкого, внутриартериальных дефектов наполнения.
Инфаркт легкого: последствия
Данное заболевание, как правило, не несет большой угрозы для жизни человека. Однако после такого недуга, как инфаркт легкого, последствия могут быть тяжелейшими. Возможно развитие разнообразных осложнений. Например, таких как постинфарктная пневмония, нагноение и распространение воспаления на плевру, отек легких. После инфаркта есть большой риск попадания гнойного эмбола (сгустка крови) в сосуд. Это, в свою очередь, вызывает гнойный процесс и способствует абсцессу на месте инфаркта. Отек легких при инфаркте миокарда развивается, прежде всего, при снижении сократительной способности мышцы сердца и при одновременной задержке крови в малом круге. Так как интенсивность сердечных сокращений снижается внезапно, происходит развитие острого синдрома малого выброса, который провоцирует тяжелую гипоксию. При этом наблюдается возбуждение головного мозга, выброс биологически активных веществ, способствующих проницаемости альвеолярно-капиллярной мембраны, и усиленное перераспределение крови в малый круг кровообращения из большого. Прогноз инфаркта легкого зависит от основного недуга, величины пораженного участка и тяжести общих проявлений.
Лечение заболевания
При выявлении первых признаков, указывающих на инфаркт легкого, лечение должно быть начато незамедлительно. Больного требуется как можно скорее доставить в реанимационное отделение медицинского учреждения. Лечение начинают с введения препарата «Гепарин», данное средство не растворяет тромб, однако оно препятствует увеличению тромба и способно приостановить тромботический процесс. Медикамент «Гепарин» способен ослаблять бронхоспастическое и сосудосуживающее действие тромбоцитарного гистамина и серотонина, что способствует уменьшению спазма легочных артериол и бронхиол. Гепаринотерапию проводят на протяжении 7-10 дней, при этом осуществляется контроль за активированным частичным тромбопластиновым временем (АЧТВ). Также применяют низкомолекулярный гепарин — дальтепарин, эноксапарин, фраксипарин. Для того чтобы ослабить болевой синдром, снизить нагрузку на малый круг кровообращения, уменьшить одышку, применяют наркотические анальгетики, например средство «Морфин» (внутривенно вводится 1-процентный раствор). Если инфаркт легкого провоцирует боль плеврального характера, на которую влияет дыхание, положение тела, кашель, то рекомендовано применять ненаркотические анальгетики, например «Анальгин» (внутривенное введение 50-процентного раствора). При диагностировании поджелудочковой недостаточности или шока для лечения используют вазопрессоры (допамин, добутомин). Если наблюдается бронхоспазм (при нормальном атмосферном давлении), необходимо медленно внутривенно ввести 2,4-процентный раствор эуфиллина. Если развивается инфаркт— пневмония легкого, для лечения требуются антибиотики. Спокойная гипотония и гипокинез правого желудочка предполагают использование тромболитических средств («Альтеплаз», «Стрептокиназ»). В некоторых случаях может потребоваться оперативное вмешательство (тромбэктомия). В среднем небольшие инфаркты устраняются за 8-12 дней.
Для того чтобы ослабить болевой синдром, снизить нагрузку на малый круг кровообращения, уменьшить одышку, применяют наркотические анальгетики, например средство «Морфин» (внутривенно вводится 1-процентный раствор). Если инфаркт легкого провоцирует боль плеврального характера, на которую влияет дыхание, положение тела, кашель, то рекомендовано применять ненаркотические анальгетики, например «Анальгин» (внутривенное введение 50-процентного раствора). При диагностировании поджелудочковой недостаточности или шока для лечения используют вазопрессоры (допамин, добутомин). Если наблюдается бронхоспазм (при нормальном атмосферном давлении), необходимо медленно внутривенно ввести 2,4-процентный раствор эуфиллина. Если развивается инфаркт— пневмония легкого, для лечения требуются антибиотики. Спокойная гипотония и гипокинез правого желудочка предполагают использование тромболитических средств («Альтеплаз», «Стрептокиназ»). В некоторых случаях может потребоваться оперативное вмешательство (тромбэктомия). В среднем небольшие инфаркты устраняются за 8-12 дней.
Профилактика заболевания
Чтобы предупредить инфаркт легкого, необходимо в первую очередь не допустить венозного застоя в ногах (тромбоз вен нижних конечностей). Для этого рекомендуется проводить массаж конечностей, для больных, перенесших операции, инфаркт миокарда, применять эластичный бинт на голени. Также рекомендуется исключить использование лекарственных препаратов, повышающих свертываемость крови, и ограничить применение внутривенного метода введения медикаментов. По показаниям возможно назначение препаратов, понижающих свертываемость крови. Для профилактики сопутствующих инфекционных заболеваний назначается курс антибиотиков. Для того чтобы предупредить легочную гипертензию, рекомендуется применение средства «Эуфиллин».
ИНФАРКТ МИОКАРДА, ОСЛОЖНЁННЫЙ ПНЕВМОНИЕЙ Текст научной статьи по специальности « Медицина и здравоохранение »
Новости науки
Созданы робопальцы c изменяемой жесткостью
Исследователи из Берлинского технического университета разработали актуатор с изменяемой жесткостью. Результаты работы продемонстрированы на конференции ICRA 2015, текст доклада опубликован на сайте университета.
Читать полностью
Мягкость стейка научились определять при помощи рентгена
Ученые из норвежской частной исследовательской организации SINTEF создали технологию для проверки качества сырого мяса при помощи слабого рентгеновского излучения. Пресс-релиз новой методики опубликован на сайте gemini.no.
Руководство миссии приняло решение о проведении разворачивания солнечного паруса спутника «LightSail» в две стадии. Боковые панели с фотоэлементами будут открыты в среду, а отправка команды о раскрытии паруса запланирована на пятницу.
Читать полностью
Источник