Пневмония пропедевтика внутренних болезней презентация

Описание презентации { Пневмонии Кафедра пропедевтики внутренних болезней и лучевой по слайдам
 { Пневмонии Кафедра пропедевтики внутренних болезней и лучевой диагностики лечебного факультета
{ Пневмонии Кафедра пропедевтики внутренних болезней и лучевой диагностики лечебного факультета
 Пневмонии – это группа различных по этиологии, патогенезу, морфологической картине и клиническим проявлениям острых инфекционных воспалительных заболеваний легких, характеризующихся преимущественным поражением альвеол и развитием в них воспалительной экссудации.
Пневмонии – это группа различных по этиологии, патогенезу, морфологической картине и клиническим проявлениям острых инфекционных воспалительных заболеваний легких, характеризующихся преимущественным поражением альвеол и развитием в них воспалительной экссудации.
 Классификация пневмоний Учитывает условия, в которых развилось заболевание, особенности инфицирования легочной ткани и состояние иммунологической реактивности 1. Внебольничные пневмонии 2. Госпитальные (нозокомиальные) пневмонии, (через 48– 72 ч после госпитализации) 3. Аспирационные пневмонии 4. Пневмонии у больных с иммуннодефицитными состояниями
Классификация пневмоний Учитывает условия, в которых развилось заболевание, особенности инфицирования легочной ткани и состояние иммунологической реактивности 1. Внебольничные пневмонии 2. Госпитальные (нозокомиальные) пневмонии, (через 48– 72 ч после госпитализации) 3. Аспирационные пневмонии 4. Пневмонии у больных с иммуннодефицитными состояниями
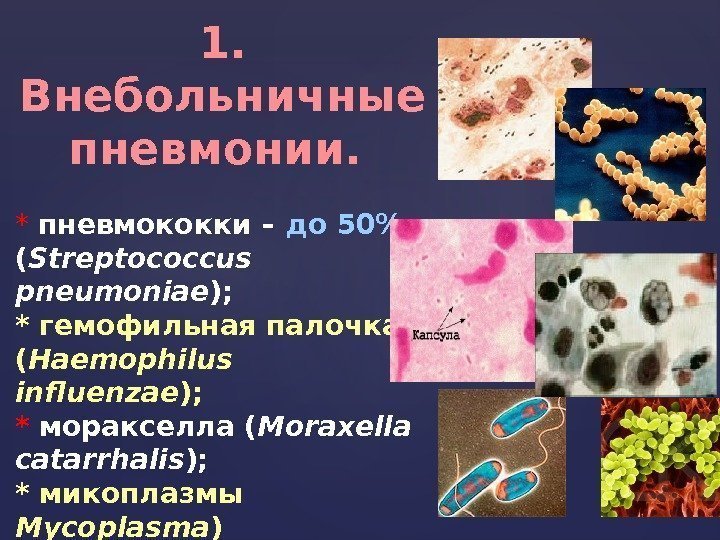 1. Внебольничные пневмонии. * пневмококки – до 50% ( Streptococcus pneumoniae ); * гемофильная палочка ( Haemophilus influenzae ); * моракселла ( Moraxella catarrhalis ); * микоплазмы Mycoplasma ) * хламидии ( Chlamydia pneumoniae ); * легионеллы ( Legionella ).
1. Внебольничные пневмонии. * пневмококки – до 50% ( Streptococcus pneumoniae ); * гемофильная палочка ( Haemophilus influenzae ); * моракселла ( Moraxella catarrhalis ); * микоплазмы Mycoplasma ) * хламидии ( Chlamydia pneumoniae ); * легионеллы ( Legionella ).
 2. Госпитальные (нозокомиальные ) * пневмококк ( Streptococcus pneumoniae); * золотистый стафилококк ( Staphylococcus aureus ); * клебсиелла ( Klebsiella pneumoniae ); * кишечная палочка ( Escherichiae coli ); * протей ( Proteus vulgaris ); * синегнойная палочка ( Pseudomonas aeruginosa ); * легионелла ( Legionella pneumophilla ); * анаэробные бактерии
2. Госпитальные (нозокомиальные ) * пневмококк ( Streptococcus pneumoniae); * золотистый стафилококк ( Staphylococcus aureus ); * клебсиелла ( Klebsiella pneumoniae ); * кишечная палочка ( Escherichiae coli ); * протей ( Proteus vulgaris ); * синегнойная палочка ( Pseudomonas aeruginosa ); * легионелла ( Legionella pneumophilla ); * анаэробные бактерии
 3. Аспирационные пневмонии 1. Анаэробные бактерии: 2. Аэробные грамположительные кокки: • Streptococcus pyogenes; • Staphylococcus aureus; 3. Аэробные грамотрицательные бактерии: • Haemophilus influenza; • Escherichia coli; • Klebsiella pneumonia; • Proteus mirabilis; • Enterobacter cloacae; • Pseudomonas aeruginosa и др.
3. Аспирационные пневмонии 1. Анаэробные бактерии: 2. Аэробные грамположительные кокки: • Streptococcus pyogenes; • Staphylococcus aureus; 3. Аэробные грамотрицательные бактерии: • Haemophilus influenza; • Escherichia coli; • Klebsiella pneumonia; • Proteus mirabilis; • Enterobacter cloacae; • Pseudomonas aeruginosa и др.
 4. Пневмонии у больных с иммунодефицитными состояниями * Hemophilus influenzae; * Legionella species; * Staphylocjccus aurens; * Pneumocystis carini; * Простейшие; * Грибы; * Вирусы (вирус Herpes , цитомегаловирус); * Микобактерии туберкулеза;
4. Пневмонии у больных с иммунодефицитными состояниями * Hemophilus influenzae; * Legionella species; * Staphylocjccus aurens; * Pneumocystis carini; * Простейшие; * Грибы; * Вирусы (вирус Herpes , цитомегаловирус); * Микобактерии туберкулеза;
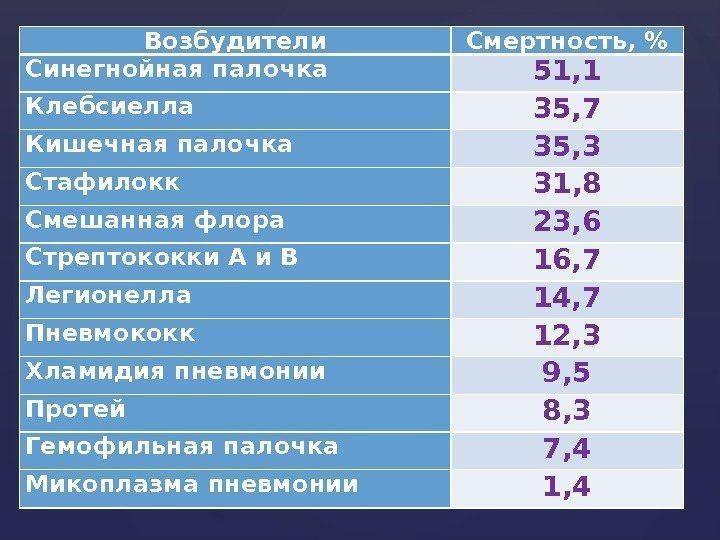 Возбудители Смертность, % Синегнойная палочка 51, 1 Клебсиелла 35, 7 Кишечная палочка 35, 3 Стафилокк 31, 8 Смешанная флора 23, 6 Стрептококки А и В 16, 7 Легионелла 14, 7 Пневмококк 12, 3 Хламидия пневмонии 9, 5 Протей 8, 3 Гемофильная палочка 7, 4 Микоплазма пневмонии 1,
Возбудители Смертность, % Синегнойная палочка 51, 1 Клебсиелла 35, 7 Кишечная палочка 35, 3 Стафилокк 31, 8 Смешанная флора 23, 6 Стрептококки А и В 16, 7 Легионелла 14, 7 Пневмококк 12, 3 Хламидия пневмонии 9, 5 Протей 8, 3 Гемофильная палочка 7, 4 Микоплазма пневмонии 1,
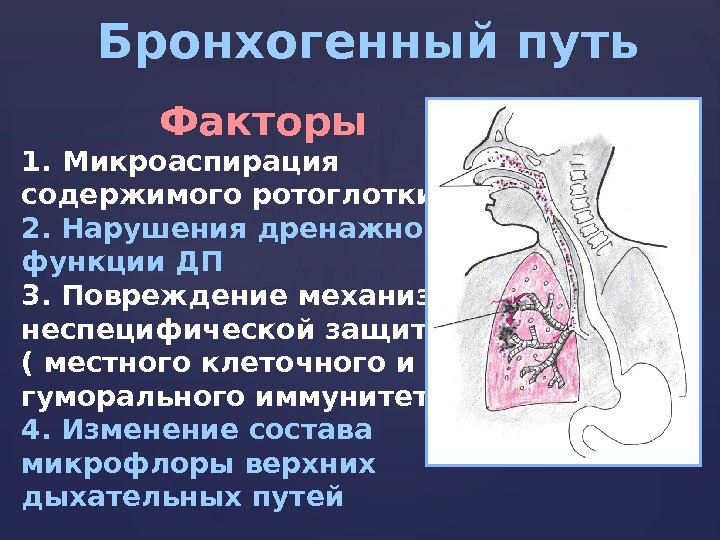 Бронхогенный путь Факторы 1. Микроаспирация содержимого ротоглотки, 2. Нарушения дренажной функции ДП 3. Повреждение механизмов неспецифической защиты ( местного клеточного и гуморального иммунитета). 4. Изменение состава микрофлоры верхних дыхательных путей
Бронхогенный путь Факторы 1. Микроаспирация содержимого ротоглотки, 2. Нарушения дренажной функции ДП 3. Повреждение механизмов неспецифической защиты ( местного клеточного и гуморального иммунитета). 4. Изменение состава микрофлоры верхних дыхательных путей
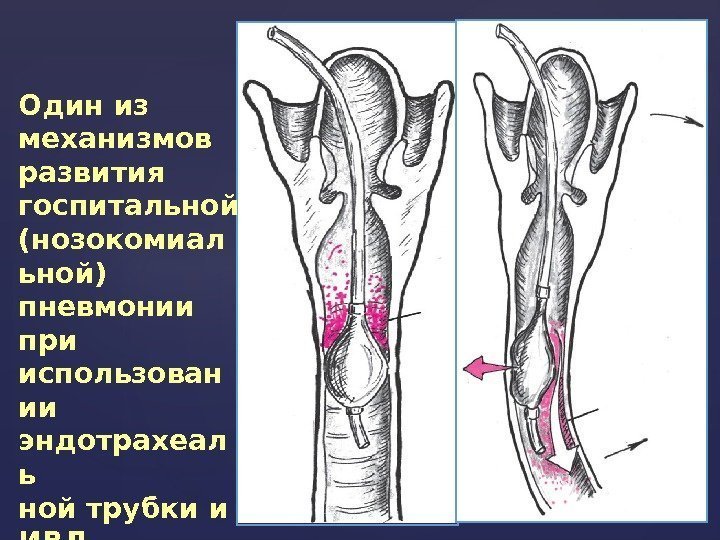 Один из механизмов развития госпитальной (нозокомиал ьной) пневмонии при использован ии эндотрахеал ь ной трубки и ИВЛ.
Один из механизмов развития госпитальной (нозокомиал ьной) пневмонии при использован ии эндотрахеал ь ной трубки и ИВЛ.
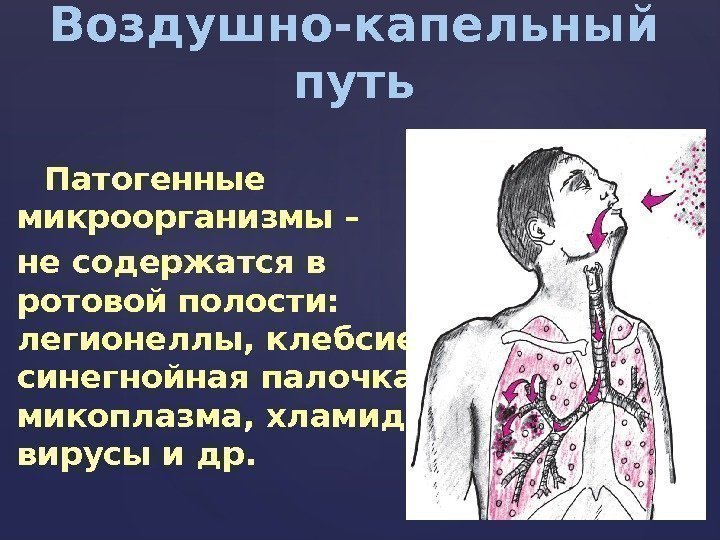 Воздушно-капельный путь Патогенные микроорганизмы – не содержатся в ротовой полости: легионеллы, клебсиела, синегнойная палочка, микоплазма, хламидии, вирусы и др.
Воздушно-капельный путь Патогенные микроорганизмы – не содержатся в ротовой полости: легионеллы, клебсиела, синегнойная палочка, микоплазма, хламидии, вирусы и др.
 Контагиозный путь Распространен ие возбудителей из соседних с легкими инфицированн ых органов
Контагиозный путь Распространен ие возбудителей из соседних с легкими инфицированн ых органов
 Патогенез пневмонии
Патогенез пневмонии
 III. Клинико-морфологич. признаки 1. Очаговая (бронхопневмония), в т. ч. полисегментарная 2. Долевая пневмония (в т. ч. крупозная) 3. Тотальная пневмония (все легкое)
III. Клинико-морфологич. признаки 1. Очаговая (бронхопневмония), в т. ч. полисегментарная 2. Долевая пневмония (в т. ч. крупозная) 3. Тотальная пневмония (все легкое)
 Признаки Крупозная пневмония Бронхопневмо ния Объем поражения Доля (реже сегмент) Дольки, сегменты (сливная) Поражение плевры Всегда Возможно, но не всегда Распространение воспаления Непосредственно по альвеолярной ткани (поры Кона) Воспаление бронхов «переходит» на паренхиму легкого Вовлечение в воспалительный процесс бронхов Не характерно Характерно Проходимость бронхов Сохранена Обструкция (бронхит) Характер экссудата Фибринозный Слизисто-гнойный Реакция гиперчувствительн ости немедленного типа в зоне респираторных отделов легких Характерна Не характерна Стадийность Характерна Не характерна
Признаки Крупозная пневмония Бронхопневмо ния Объем поражения Доля (реже сегмент) Дольки, сегменты (сливная) Поражение плевры Всегда Возможно, но не всегда Распространение воспаления Непосредственно по альвеолярной ткани (поры Кона) Воспаление бронхов «переходит» на паренхиму легкого Вовлечение в воспалительный процесс бронхов Не характерно Характерно Проходимость бронхов Сохранена Обструкция (бронхит) Характер экссудата Фибринозный Слизисто-гнойный Реакция гиперчувствительн ости немедленного типа в зоне респираторных отделов легких Характерна Не характерна Стадийность Характерна Не характерна
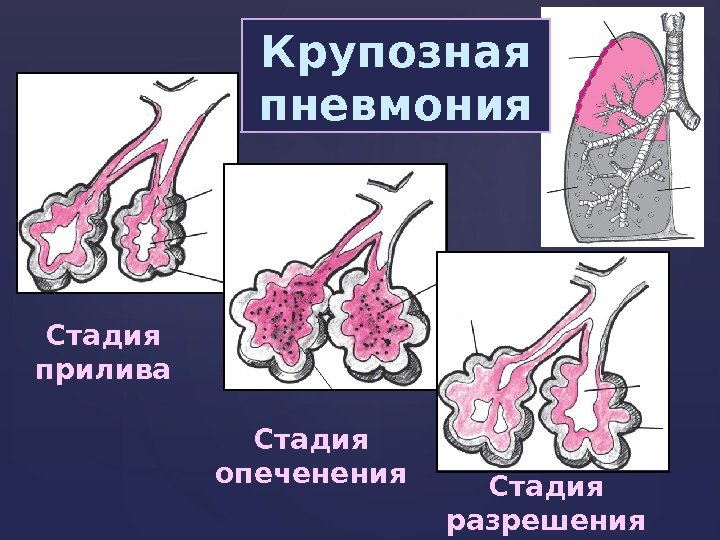 Стадия прилива Стадия опеченения Стадия разрешения Крупозная пневмония
Стадия прилива Стадия опеченения Стадия разрешения Крупозная пневмония
 * воспалительная гиперемия и отек стенок со снижением эластичности легочной ткани; * пристеночное расположение небольшого количества фиброзного экссудата; * сохранение воздушности альвеол в очаге воспаления. Стадия прили ва
* воспалительная гиперемия и отек стенок со снижением эластичности легочной ткани; * пристеночное расположение небольшого количества фиброзного экссудата; * сохранение воздушности альвеол в очаге воспаления. Стадия прили ва
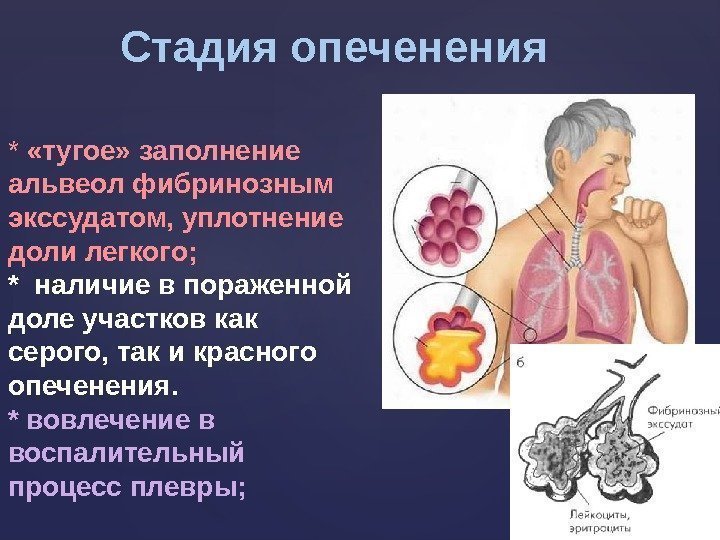 * «тугое» заполнение альвеол фибринозным экссудатом, уплотнение доли легкого; * наличие в пораженной доле участков как серого, так и красного опеченения. * вовлечение в воспалительный процесс плевры; Стадия опеченения
* «тугое» заполнение альвеол фибринозным экссудатом, уплотнение доли легкого; * наличие в пораженной доле участков как серого, так и красного опеченения. * вовлечение в воспалительный процесс плевры; Стадия опеченения
 * «растворение» и рассасывание фибринозного экссудата, который располагается в альвеолах пристеночно; * постепенное восстановление воздушности альвеол; * длительно сохраняющаяся отечность межальвеолярных перегородок и снижения эластичности легочной ткани Стадия разрешения:
* «растворение» и рассасывание фибринозного экссудата, который располагается в альвеолах пристеночно; * постепенное восстановление воздушности альвеол; * длительно сохраняющаяся отечность межальвеолярных перегородок и снижения эластичности легочной ткани Стадия разрешения:
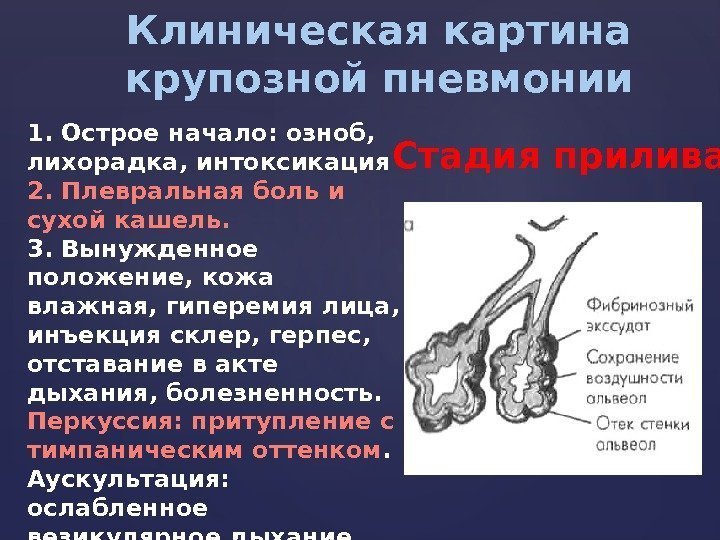 Клиническая картина крупозной пневмонии 1. Острое начало: озноб, лихорадка, интоксикация 2. Плевральная боль и сухой кашель. 3. Вынужденное положение, кожа влажная, гиперемия лица, инъекция склер, герпес, отставание в акте дыхания, болезненность. Перкуссия: притупление с тимпаническим оттенком. Аускультация: ослабленное везикулярное дыхание, крепитация ( crepitatio indux) Стадия прилива
Клиническая картина крупозной пневмонии 1. Острое начало: озноб, лихорадка, интоксикация 2. Плевральная боль и сухой кашель. 3. Вынужденное положение, кожа влажная, гиперемия лица, инъекция склер, герпес, отставание в акте дыхания, болезненность. Перкуссия: притупление с тимпаническим оттенком. Аускультация: ослабленное везикулярное дыхание, крепитация ( crepitatio indux) Стадия прилива

 Крепитация
Крепитация
 Стадия опеченения (7 -10 дней) 1. Сохранение высокой лихорадки, симптомов интоксикации, слабость, адинамия. Возможно нарушение сознания. Тахикардия. 2. Кашель с «ржавой» мокротой. 3. Одышка (тахипноэ или нспираторная). 4. Боль Осмотр: вынужденное положение, гиперемия лица и инъекция склер. Центр. Цианоз. ЧДД — до 25– 30 и более в 1 мин, Отставание в акте дыхания. Пальпация: голосовое дрожание усилено. Появляется бронхофония. Перкуссия: выраженное притупление Аускультация : патологическое бронхиальное дыхание и шум трения плевры
Стадия опеченения (7 -10 дней) 1. Сохранение высокой лихорадки, симптомов интоксикации, слабость, адинамия. Возможно нарушение сознания. Тахикардия. 2. Кашель с «ржавой» мокротой. 3. Одышка (тахипноэ или нспираторная). 4. Боль Осмотр: вынужденное положение, гиперемия лица и инъекция склер. Центр. Цианоз. ЧДД — до 25– 30 и более в 1 мин, Отставание в акте дыхания. Пальпация: голосовое дрожание усилено. Появляется бронхофония. Перкуссия: выраженное притупление Аускультация : патологическое бронхиальное дыхание и шум трения плевры
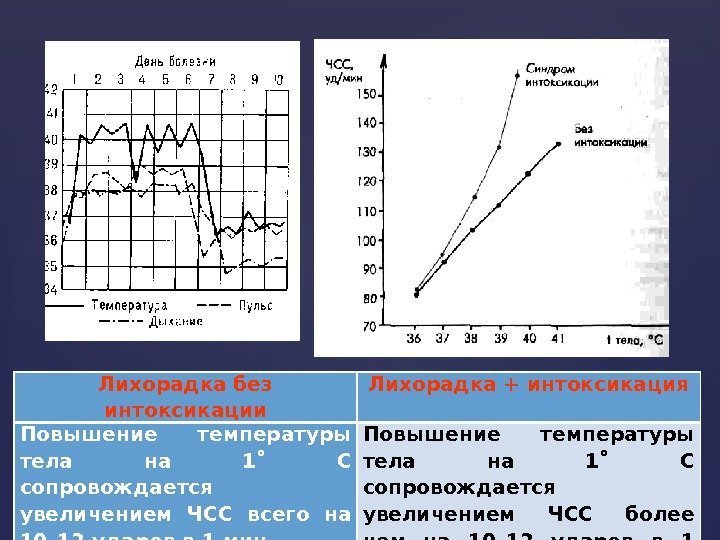 Лихорадка без интоксикации Лихорадка + интоксикация Повышение температуры тела на 1˚ С сопровождается увеличением ЧСС всего на 10– 12 ударов в 1 мин. Повышение температуры тела на 1˚ С сопровождается увеличением ЧСС более чем на 10– 12 ударов в 1 мин.
Лихорадка без интоксикации Лихорадка + интоксикация Повышение температуры тела на 1˚ С сопровождается увеличением ЧСС всего на 10– 12 ударов в 1 мин. Повышение температуры тела на 1˚ С сопровождается увеличением ЧСС более чем на 10– 12 ударов в 1 мин.
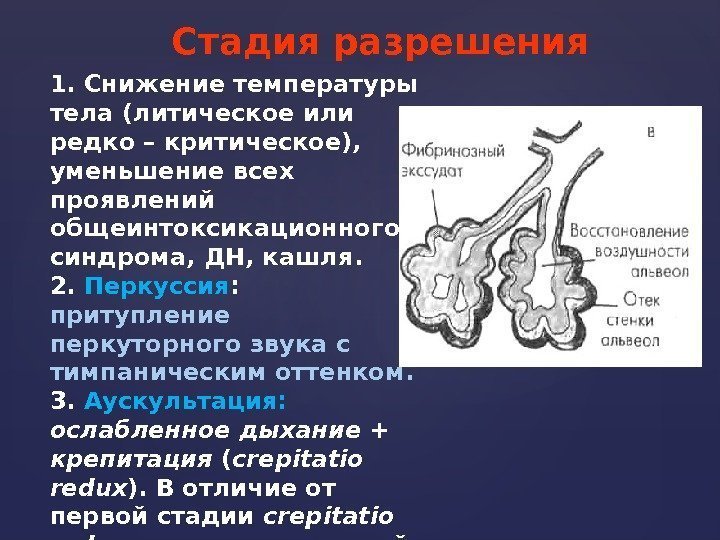 Стадия разрешения 1. Снижение температуры тела (литическое или редко – критическое), уменьшение всех проявлений общеинтоксикационного синдрома, ДН, кашля. 2. Перкуссия : притупление перкуторного звука с тимпаническим оттенком. 3. Аускультация: ослабленное дыхание + крепитация ( crepitatio redux ). В отличие от первой стадии crepitatio redux становится звучной. Затем – везикулярное дыхание.
Стадия разрешения 1. Снижение температуры тела (литическое или редко – критическое), уменьшение всех проявлений общеинтоксикационного синдрома, ДН, кашля. 2. Перкуссия : притупление перкуторного звука с тимпаническим оттенком. 3. Аускультация: ослабленное дыхание + крепитация ( crepitatio redux ). В отличие от первой стадии crepitatio redux становится звучной. Затем – везикулярное дыхание.
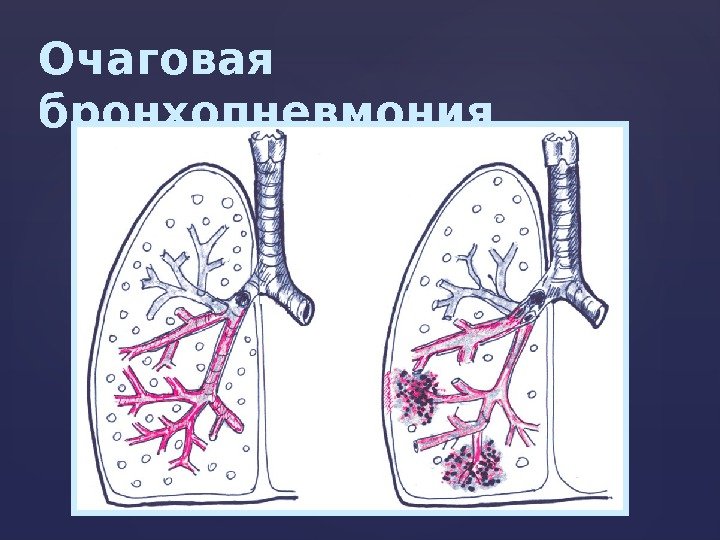 Очаговая бронхопневмония
Очаговая бронхопневмония
 Клиническая картина очаговой бронхопневмонии 1. Начало – острое или постепенное (после ОРВИ или обострения ХБ): Темп. 38, 0– 38, 5˚ С, насморк, слезотечение, недомогание и общая слабость. 2. Кашель с отделением слизисто-гнойной мокроты, 3. Боли – при поверхностном расположении 4. Одышка, в т. ч. экспираторная 5. Осмотр: вынужденное положение, гиперемия лица и инъекция склер. ЧДД — до 25 и более в 1 мин, поверхностное. Отставание в акте дыхания. 6. Пальпация: голосовое дрожание усилено 7. Перкуссия: притупление перкуторного звука 8. Аускультация: ослабленное или бронховезикулярное дыхание + влажные мелкопузырчатые звучные хрипы. Редко — шум трения плевры.
Клиническая картина очаговой бронхопневмонии 1. Начало – острое или постепенное (после ОРВИ или обострения ХБ): Темп. 38, 0– 38, 5˚ С, насморк, слезотечение, недомогание и общая слабость. 2. Кашель с отделением слизисто-гнойной мокроты, 3. Боли – при поверхностном расположении 4. Одышка, в т. ч. экспираторная 5. Осмотр: вынужденное положение, гиперемия лица и инъекция склер. ЧДД — до 25 и более в 1 мин, поверхностное. Отставание в акте дыхания. 6. Пальпация: голосовое дрожание усилено 7. Перкуссия: притупление перкуторного звука 8. Аускультация: ослабленное или бронховезикулярное дыхание + влажные мелкопузырчатые звучные хрипы. Редко — шум трения плевры.
 Признаки Крупозная пневмония Бронхопневмония Начало заболевания Острое (озноб, лихорадка, боль в грудной клетке) Острое или постепенное (после ОРВИ, о. бронхита) Боль Характерна Редко Кашель, мокрота Вначале сухой, затем с «ржавой» мокротой Продуктивный со слизисто-гнойной мокротой Интоксикаци я Выражены Реже и в меньшей степени Одышка Характерна Возможна, но реже Притупление перкут. звука В стадии опеченения выраженное Выражено в меньшей степени Тип дыхания при аускультаци и * Ослабленное , * Бронхиальное, * Ослабленное Чаще ослабленное дыхание Побочные дыхательны е шумы * Крепитация * Шум трения плевры * Крепитация Влажные хрипымелкопузырчатые звучные хрипы Бронхофони я Характерна Не характерна
Признаки Крупозная пневмония Бронхопневмония Начало заболевания Острое (озноб, лихорадка, боль в грудной клетке) Острое или постепенное (после ОРВИ, о. бронхита) Боль Характерна Редко Кашель, мокрота Вначале сухой, затем с «ржавой» мокротой Продуктивный со слизисто-гнойной мокротой Интоксикаци я Выражены Реже и в меньшей степени Одышка Характерна Возможна, но реже Притупление перкут. звука В стадии опеченения выраженное Выражено в меньшей степени Тип дыхания при аускультаци и * Ослабленное , * Бронхиальное, * Ослабленное Чаще ослабленное дыхание Побочные дыхательны е шумы * Крепитация * Шум трения плевры * Крепитация Влажные хрипымелкопузырчатые звучные хрипы Бронхофони я Характерна Не характерна

 IV. Тяжесть пневмонии V. Осложнения 1. Тяжелое течение 2. Течение средней тяжести 3. Легкое течение 1. ДН, в т. ч. бронхообструктивный c-м 2. Плевральный выпот, в т. ч. экссудативный плеврит 3. Абсцедирование 4. Отек легких (токсический) 5. Сепсис и др.
IV. Тяжесть пневмонии V. Осложнения 1. Тяжелое течение 2. Течение средней тяжести 3. Легкое течение 1. ДН, в т. ч. бронхообструктивный c-м 2. Плевральный выпот, в т. ч. экссудативный плеврит 3. Абсцедирование 4. Отек легких (токсический) 5. Сепсис и др.


Источник
1
2
Пневмония Лекция подготовлена доцентом 1-й кафедры внутренних болезней Грибом Валерием Мечеславовичем.
3
Пневмонии – группа различных по этиологии, патогенезу и патоморфологии острых инфекционно-воспалительных (преимущественно бактериальной природы) процессов в легких с преобладающим поражением альвеол легких и формированием в них внутриальвеолярной воспалительной экссудации. Пневмонии – группа различных по этиологии, патогенезу и патоморфологии острых инфекционно-воспалительных (преимущественно бактериальной природы) процессов в легких с преобладающим поражением альвеол легких и формированием в них внутриальвеолярной воспалительной экссудации.
4
Наиболее частые возбудители пневмонии Str. pneumoniae ( %) Str. pneumoniae ( %) Mycoplasma pneumoniae ( 10-25%) Mycoplasma pneumoniae ( 10-25%) Hemophilus influenzae ( 8-10%) Hemophilus influenzae ( 8-10%) Chlamydia pneumoniae ( 2-10%) Chlamydia pneumoniae ( 2-10%) Viruses ( 2-10%) Viruses ( 2-10%) Legionella sp. ( 2-8%) Legionella sp. ( 2-8%)
5
Основные патогенетические механизмы формирования пневмонии Аспирационный ( микроаспирация инфицированного секрета ротоглотки — ведущий механизм (особенно при больших дозах микробов и их высокой вирулентности) Аспирационный ( микроаспирация инфицированного секрета ротоглотки — ведущий механизм (особенно при больших дозах микробов и их высокой вирулентности) Бронхогенный ( вдыхание аэрозоля, содержащего облигатные микробы — менее частый механизм, обычно отмечается при инфицировании патогенами) Бронхогенный ( вдыхание аэрозоля, содержащего облигатные микробы — менее частый механизм, обычно отмечается при инфицировании патогенами) Гиповентиляционный (застойный) ( Пневмония возникает при кардиогенном, венозном полнокровии сосудов легких (интерстициальном отеке легких) вследствие снижения пропульсивной способности миокарда, нарушений гемодинамики или нарушения оттока. Часто развивается при: митральных пороках сердца, ИМ или ФП. Эти пневмонии появляются постепенно, протекают вяло, зависят от выраженности ХСН и наличия внутрибольничной инфекции. Гиповентиляционный (застойный) ( Пневмония возникает при кардиогенном, венозном полнокровии сосудов легких (интерстициальном отеке легких) вследствие снижения пропульсивной способности миокарда, нарушений гемодинамики или нарушения оттока. Часто развивается при: митральных пороках сердца, ИМ или ФП. Эти пневмонии появляются постепенно, протекают вяло, зависят от выраженности ХСН и наличия внутрибольничной инфекции. Гематогенный (эндогенное распространение). Редко встречающийся вариант, возникает при распространении микробов в капиллярное русло легких из внелегочных очагов инфекции (абсцесс печени) или септической эмболизации легкого с последующим развитием паренхиматозной инфекции) Гематогенный (эндогенное распространение). Редко встречающийся вариант, возникает при распространении микробов в капиллярное русло легких из внелегочных очагов инфекции (абсцесс печени) или септической эмболизации легкого с последующим развитием паренхиматозной инфекции)
6
Современная классификация пневмоний Внебольничная пневмония (домашняя, ненозокомиальная) ВБП: первичная (со здоровыми до этого легкими) или вторичная — на фоне имеющихся заболеваний (ХОБЛ, ХСН, СД и др.) или предрасполагающих факторов Внебольничная пневмония (домашняя, ненозокомиальная) ВБП: первичная (со здоровыми до этого легкими) или вторичная — на фоне имеющихся заболеваний (ХОБЛ, ХСН, СД и др.) или предрасполагающих факторов Госпитальная пневмония (нозокомиальная) Госпитальная пневмония (нозокомиальная) Аспирационная пневмония Аспирационная пневмония Пневмония у лиц с тяжелыми приобретенными или врожденными дефектами иммунитета ((ВИЧ- инфекция, ятрогенная иммунносупрессия). Пневмония у лиц с тяжелыми приобретенными или врожденными дефектами иммунитета ((ВИЧ- инфекция, ятрогенная иммунносупрессия).
7
Диагностика пневмоний анамнез анамнез клиника клиника лабораторные данные лабораторные данные рентгенологическое исследование рентгенологическое исследование
8
9
Дифференциальный диагноз ВБП : прежде всего – по рентгенологическому признаку – наличие инфильтрата на рентгенограмме Туберкулез легких Рак легких Застойные явления, отек легких ТЭЛА мелких ветвей (инфаркт-пневмония) ; экзогенный аллергический пневмонит; синдром Леффлера (эозинофильная пневмония). Пневмосклероз, изменения плевры Для ВБП более характерны: острое начало, большая выраженоость воспалительных и физикальных изменений, положительный клинический ответ на лечение АБ, рентгенологически неоднородные круглые, тени с нечеткостью границ и положительной динамикой через 7-10 дней.
10
Рекомендации по антибактериальной терапии Антибактериальная терапия должна назначаться эмпирически и соответствовать индивидуальному риску летального исхода. Тяжесть пневмонии (легкая, среднетяжелая, тяжелая) подразумевает соответствующие условия лечения больного (амбулаторно, ста- ционар, ОИТ). Антибиотики должны назначаться как можно раньше.
11
Оптимальные сроки антибактериальной терапии внебольничной пневмонии : нетяжелая дней микоплазменная, хламидийная – 14 дней легионеллезная – 21 день Основной критерий отмены антибактериального препарата- стойкая нормализация температуры в течение 3-4 дней Длительность антибактериальной терапии тяжелых внебольничных пневмоний определяется индивидуально
12
Лечение госпитальных (нозокомиальных) пневмоний
13
Госпитальная пневмония – пневмония, развившаяся через 48 часов и позднее после госпитализации, при исключении инфекционных заболеваний с поражением легких, которые могли находится в момент госпитализации в инкубационном периоде. Смертность от госпитальных пневмоний достигает 70% Выделяют ранние ( до 5 суток от поступления) и поздние ( после 5 суток) госпитальные пневмонии Микрофлора при ранних – близкая к внебольничной при поздних % аэробные грамотрицательные бактерии, 20-40% стафилококк.
14
Антибактериальная терапия нозокомиальных пневмоний 1. Эмпирическая : цефалоспорин 3 поколения + аминогликозид Альтернатива: имепенем, тикарциллин-клавуланат (тиментин) или азтреонам ( азактам). После установления специфического патогена, антибактериальная терапия может быть соответственно скорректирована.
15
Антибактериальная терапия больных с тяжелой ранней и поздней госпитальной пневмонией, при наличии факторов риска* Основные микроорганизмы: P. aeruginosa, acinetobacter sp., предполагаемый метициллинрезистентный Staphylococcus aureus Терапия: аминогликозиды или фторхинолоны + один из следующих препаратов: антипсевдомонад- ный пенициллин, β-лактамный антибиотик/ ингибитор β- лактамазы, цефтазидим, или цефоперазон, имепенем, азтреонам +/- ванкомицин * Хронические легочные заболевания, подавление сознания, длительная ИВЛ, торакальные или абдоминальные операции, назогастральный зонд, бронхо- скопия и др.
Источник
