Пневмония процент смертности в россии
Ковид я не отрицаю. Просто хочу честно разобраться, в этом потоке лживой информации,- заявил Денис из Сибири и решил сравнить смертность от пневмонии и коронавируса. Ему несколько раз пытались обьяснить, что сравнение не корректно, т.к. пневмония бывает разной, а течение любой эпидемии волнообразно, но Денису это было не важно, т.к. он сравнивал “силу” заболевания, а не его источник.
Летальность “обычной”, как вы ее называете пневмонии, в сезоны 2017-2018 годов составляла около 4% от всех зарегистрированных случаев пневмонии.
Эту “силу” в 4% он получил разделив данные по внебольничной пневмонии, взятые на сайте Роспотребназдора из статистики по инфекционной заболеваемости в РФ на данные Росстата по умершим от пневмонии…
Ну, что сказать, желая разобраться в лживой информации по коронавирусу Денис ее только приумножил, хотя сделал он это скорее всего не со злым умыслом, а по незнанию.
Пневмония представляет собой не одно заболевание, а обширную группу заболеваний, где фиксируются разные патогены, варианты локализации, клинические формы, степени выраженности, масштабы поражения, типы течения и т.д. Для различных научных и практических целей разработано множество классификаций пневмонии, которые базируются на клиническом, этиопатогенетическом, триггерном и прочих критериях. Исходя из этого различают внебольничную пневмонию и пневмонию госпитальную (внутрибольничную, нозокомиальную, – связанную с искусственной вентиляцией легких в условиях стационара), первичную и вторичную, типичную и атипичную, очаговую и тотальную, острую и хроническую, радиационную и иммунодефицитную, и т.д.
Вот что об этом говорит медицинская энциклопедия:
ПНЕВМОНИЯ (pneumonia; греческий pneumon легкое) — заболевание, объединяющее большую группу различных по этиологии, патогенезу и морфологической характеристике экссудативных воспалительных, чаще инфекционных, процессов в легких с преимущественным поражением их респираторных отделов. По клиническому течению и морфологическим изменениям, происходящим в легочной ткани, различают острую и хроническую пневмонии.
Понятно, что чаще всего умирают от острой пневмонии, к ней и обратимся:
Острая пневмония является полиэтиологичным заболеванием. Основной причиной пневмонии является бактериальная и вирусная (вирусно-бактериальная) инфекция, возбудители которой характеризуются выраженной пневмотропностью. В последние годы увеличилась частота микоплазменных, риккетсиозных, грибковых и других видов пневмоний. Вместе с тем возможно развитие острой пневмонии, непосредственно не связанной с первичной инфекцией. Это пневмония от воздействия различных физических и химических факторов (аспирационные, лекарственные, лучевые и др.).
Острые пневмонии могут сопровождать и осложнять различные инфекционные болезни (коклюш, корь, ветряную оспу, туляремию, бруцеллез, лептоспироз, сибирскую язву, сап, чуму, скарлатину, сальмонеллез, брюшной тиф), при которых пневмония может быть вызвана специфическим возбудителем данной инфекционной болезни или присоединившимися бактериальными или вирусными агентами. Пневмонии могут быть вызваны также гельминтами во время их миграции, например, аскаридами.
Острые пневмонии могут возникнуть при поражении отравляющими веществами удушающего типа, от вдыхания паров различных раздражающих веществ, при бытовых отравлениях хлорофосом и тиофосом (токсические пневмонии). К острой пневмонии может привести аспирация даже небольших количеств бензина, керосина, лигроина, нефти, жиров минерального, растительного или животного происхождения, а также желудочного содержимого при алкогольном опьянении и во время наркоза.
Часто пневмония возникает при ожоговой травме, особенно ожогах дыхательных путей.
При применении лучевой терапии может возникнуть острая пневмония, вызванная облучением (синоним лучевая пневмония).
Острой пневмонией может сопровождаться лекарственная аллергия.
Аллергические пневмонии, известные под названием «экзогенные аллергические альвеолиты», развиваются в результате повреждения, обусловленного активацией иммунных механизмов на действие экзогенных аллергенов. Роль экзогенных аллергенов выполняют самые различные вещества (например, споры грибков, антигены домашней пыли, лекарственные средства и др.), которые попадают в организм ингаляционным путем с вдыхаемым воздухом. Заболевание развивается обычно после длительного контакта с источником аллергена, проявляется недомоганием, лихорадкой, ознобом, а также кашлем и другими симптомами, характерными для нарушения функции легких.
Ну, и т.д.
Для составления медицинской статистики все заболевания и причины смерти имеют свои классификации (коды, номенклатуру).
Пневмония – заболевания :
Номенклатура причин смерти от пневмонии:
159 | Вирусная пневмония |
160 | Бактериальная пневмония |
161 | Другие острые пневмонии |
162 | Пневмония без уточнения возбудителя |
Итак, Covid-19, скажем так, однородное и первичное вирусное заболевание, пневмония – целый спектр разных по этиологии заболеваний. Опять же, короновирусная инфекция может привести к пневмонии и тогда как быть – где эту инфекцию будет учитывать Денис? В общем, сравнивать заболеваемость и смертность от короновируса (как и всех других вирусов) со смертностью всех типов и классов пневмоний – это не просто не корректно, это как сравнивать ежа и лошадь…
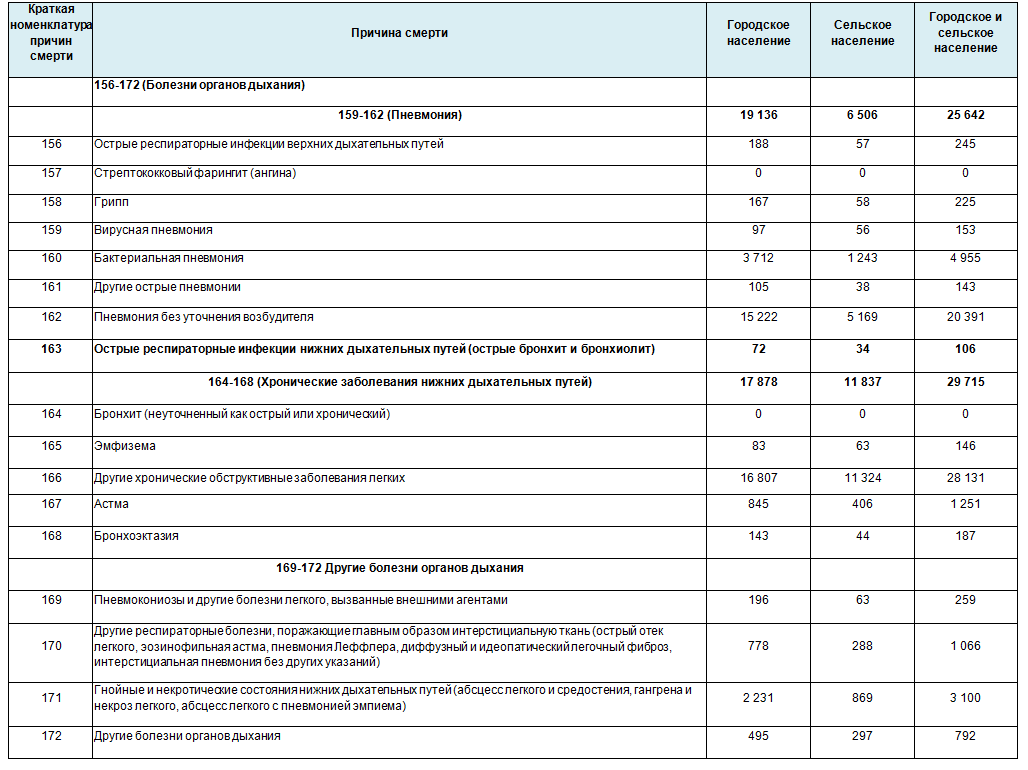
Однако, мы можем посмотреть динамику по заболеваемости по “Острым инфекциям верхних дыхательных путей” и “Гриппу” и динамику смертности от “ОРЗ, Гриппа” и “Пневмонии” (по данным ЗАГС) за несколько лет, включая 2009 г и 2016 гг – вспышек “свиного” гриппа. А так же смертность по номенклатуре причин смерти от болезней органов дыхания за 2018 г (новый класс статистических данных Росстата)

Смертность населения по справкам о результатах вскрытия.
Не смотря на то, что не все данные удалось найти, тем не менее представление о том, как может протекать эпидемия, когда она не контролируется (не проводится изоляционных,самоизоляционных и других мероприятий) получить можно.
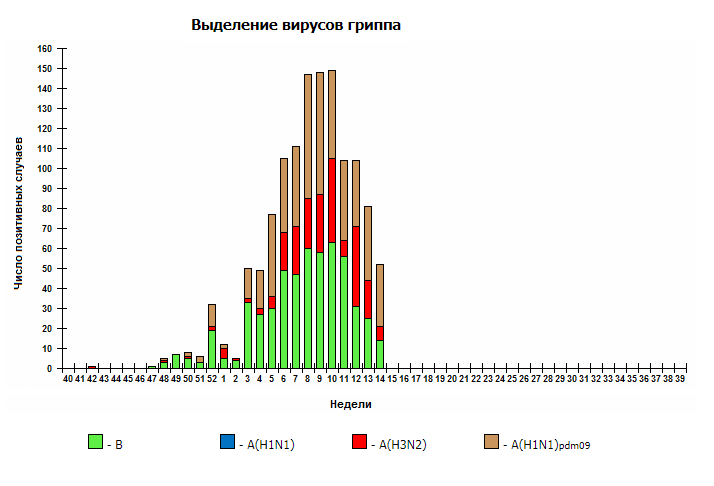
Есть один важный момент во вспышках “свиного” гриппа 2009 и 2016 гг – данный вирус не был новым. Этот вирус давно ежегодно “бродит” по миру, т.к. он внук или даже правнук известной “испанки” (H1N1)

Всего с начала сезона (2019-2020) выделено 1207 вирусов гриппа, в том числе 460 вирусов А(H1N1)pdm09, 234 вируса A(H3N2) и 513 вирусов гриппа типа В.
Источник
Люди перестали бояться пневмонии (воспаления лёгких). Многие считают эту болезнь неопасной. И совершенно зря, смертность от неё выше, чем от коронавируса.
– Основной причиной воспаления лёгких является бактерия пневмококк, более 60% случаев пневмонии вызывает именно она, – объясняет главный пульмонолог Министерства здравоохранения РФ по ЦФО, генеральный секретарь Российского научного медицинского общества терапевтов и заместитель начальника управления науки МГМСУ им. А. И. Евдокимова Андрей Малявин. – И смертность при этом заболевании достаточно высокая. Среди людей старше 65 лет от пневмококкового воспаления лёгких погибают 32% больных, в среднем возрасте 40–65 лет смертность составляет 11%, а среди молодых людей – почти 2%. Такая ситуация сохраняется уже много лет, и это при том, что мы можем сократить летальность при данном заболевании. Для этого у нас есть эффективные способы профилактики и лечения.
Вакцина для бабушек
– Отличный эффект дают прививки против пневмококковой инфекции, – продолжает Андрей Георгиевич. – На Западе они очень широко используются: например, в США вакцина от пневмококков входит в десятку самых популярных препаратов, занимая 7-е место. Там ею прививается практически всё население. В России есть приказ Минздрава, регламентирующий проведение таких прививок, и зарегистрированы две вакцины. На федеральном уровне бесплатно прививают детей от 2 до 5 лет и призывников. Деньги выделяются, и такая вакцинация проводится хорошо, но в той части, которую должны финансировать регионы, катастрофа. По планам нужно прививать 10% взрослого населения, а реально прививки против пневмококка делают только 1–1,5%. Единственный регион, где она выполняется в полном объёме, – Сахалин. И это сильно влияет на смертность, ведь из региональных бюджетов должны финансироваться прививки тем категориям пациентов, у которых пневмония протекает особенно тяжело и чаще заканчивается летально. Это пожилые люди старше 65 лет, а также пациенты с хроническими заболеваниями – хронической обструктивной болезнью лёгких (ХОБЛ), бронхиальной астмой, сердечной недостаточностью, ишемической болезнью сердца (ИБС), сахарным диабетом, алкоголизмом и наркоманией. К сожалению, в некоторых регионах из-за низкого охвата вакцинацией даже отмечается рост смертности от пневмонии.
И это при том, что вакцины против пневмококка не из дорогих. Людям старше 65 лет вводят их один раз в пять лет. Делать это можно круглый год, но лучше летом или в начале осени, чтобы был месяц до начала холодного сезона, во время которого заболеваемость пневмонией увеличивается. Этот срок нужен для выработки иммунитета.

Правила лечения
– К сожалению, есть проблемы и с правильным лечением, говорит Андрей Малявин. – Особенно важно в плане прогноза начало болезни. И прежде всего, назначение эффективных антибиотиков. У нас часто упорно продолжают назначать неэффективные препараты, к которым пневмококки устойчивы. Из-за этого болезнь приобретает более тяжёлое течение и прогноз существенно ухудшается. Также необходимо с самого начала понять, где пациенту нужно лечиться: дома, в больнице или даже сразу в условиях отделения интенсивной терапии. Для этого есть чёткие рекомендации, но и они не всегда выполняются, в том числе из-за нежелания пациентов или их близких. Для лечения нетяжёлых случаев на дому достаточно антибиотиков и других лекарств в виде таблеток, инъекции не нужны. В стационаре лечат более серьёзные случаи, и кроме уколов там часто требуется кислородная терапия. Не интубация трахеи и искусственная вентиляция лёгких, как при интенсивной терапии, а просто подача кислорода через маску или носовые канюли. И вот именно таких аппаратов в наших больницах не хватает. Данную проблему надо решать, тем более что эта техника часто необходима и для больных коронавирусной инфекцией.
Смотрите также:
- Александр Чучалин: «К введению вакцины нужен индивидуальный подход…» →
- Болезнь, которая лечится год. Чем коварна пневмония? →
- Нелёгкая для лёгких. Что вызывает пневмонию? →
Оставитькомментарий (0)
Также вам может быть интересно
Источник

Директор НИИ пульмонологии, главный пульмонолог комитета по здравоохранению правительства Санкт-Петербурга, председатель секции «Пульмонология» проблемной комиссии №7 Первого медицинского университета им. И. П. Павлова, доктор медицинских наук Ольга Титова рассказала Федеральному агентству новостей, как устанавливаются причины смертности от коронавирусной инфекции или внебольничной пневмонии, почему вирус особенно бьет по больным диабетом и ожирением и чем смертельно опасны рекламируемые ингаляции.
— Ольга Николаевна, в конце 2019 года был отмечен резкий рост пневмоний, в том числе внебольничных. Это уже было начало коронавирусной инфекции?
— Для постановки диагноза «коронавирусная инфекция COVID-19» необходимо специальное лабораторное обследование с подтверждением возбудителя или наличие сформировавшегося позже по мере накопления опыта диагностического алгоритма, включающего наиболее частые клинико-лабораторные признаки и данные компьютерной томографии. Поэтому однозначно ответить на этот вопрос невозможно.

— Губернатор Петербурга Александр Беглов недавно заявил, что внебольничной пневмонией с марта заболели 13 793 человека. Неделей ранее этого сообщения их было на 2,5 тысячи меньше. Выздоровели 7 250. При этом периодически заболеваемость была выше среднего многолетнего показателя в 5,5 раза. Скончались за 2,5 месяца 697 человек. Действительно ли у нас такой огромный прирост? Вызван ли он исключительно ковидной инфекцией и как считаются эти данные?
— Мы живем в период пандемии коронавирусной инфекции COVID-19. До сих пор не существует доказанной клиническими исследованиями этиотропной терапии, то есть терапии, которая бы воздействовала на сам возбудитель. Нет вакцины, которая бы эффективно профилактировала заболевание. Пока мы можем сказать, что эпидемия продолжается. Возможно, достигнут пик заболеваемости в Санкт-Петербурге. Появились первые оптимистичные тенденции: несколько дней не растет число заболевших, уменьшается индекс заражения, увеличивается число выздоровевших… Оперативные сводки ежедневно меняются. Уточненные данные содержатся в ежемесячном мониторинге Петростата и в МИАЦ.
Что касается внебольничной пневмонии. Это заболевание, которое может быть вызвано различными патогенами — бактериями, вирусами, имеет различный морфогенез, и сказать, что все пневмонии, которые фиксируются в оперативных сводках, связаны с ковидом, мы не можем. При обращении к врачу пациенту может быть поставлен предварительный диагноз «внебольничная пневмония», который попадает в оперативную сводку. В дальнейшем при обследовании больного он может уточняться и изменяться.

— Непонятна ситуация со статистикой смертности — от COVID-19 или от внебольничной пневмонии?
— Вопросом определения смертности от COVID-19 занимается специальная комиссия, которая создана по распоряжению комитета по здравоохранению Петербурга. В нее входят эксперты — инфекционисты, патологоанатомы, пульмонологи. Комиссия по изучению летальных исходов работает постоянно, ежедневно. Рассматривает детально каждый случай смерти, потому что есть гибель пациента от COVID-19 и с COVID-19. Коронавирусная инфекция, вызванная COVID-19, часто осложняющаяся ковидной пневмонией, может быть при детальном рассмотрении первой основной причиной смерти, может быть вторым основным или сопутствующим заболеванием, которое способствовало развитию неблагоприятного исхода. Таким образом, одной из задач комиссии является определение роли новой коронавирусной инфекции в танатогенезе.
Для этого нужно проанализировать не только клинико-диагностические данные из истории болезни, но обязательно иметь патологоанатомическое заключение, результаты гистологии и иметь лабораторное подтверждение (прижизненное или посмертное) этиологии (болезнетворного патогена) той же внебольничной пневмонии. Например, если она вызвана SARS-CoV-2, то положительный тест на коронавирус. Чтобы все это собрать, необходимо время. Выводы комиссии регистрируются в соответствующем протоколе и отражаются в окончательном свидетельстве о смерти. Примерно в половине проанализированных случаев основной причиной смерти была признана коронавирусная инфекция COVID-19.

— Почему коронавирус поражает в первую очередь бронхи?
— Если говорить, почему бронхи, то надо остановиться на тех данных, которые мы сегодня знаем о вирусе SARS-CoV-2. Входными воротами возбудителя является эпителий верхних дыхательных путей и эпителиоциты желудка и кишечника. Затем, на начальном этапе заражения, вирус проникает в клетки-мишени. Такими клетками становятся те, которые имеют особые рецепторы. Например, рецепторы ангиотензинпревращающего фермента II типа (ACE2). Их много в клетках дыхательного тракта, сердца, почек, пищевода, центральной нервной системы (ЦНС)… Альвеолярные клетки второго типа легких становятся основной и быстро достижимой мишенью, что и определяет развитие пневмонии.

— А почему говорят про потерю обоняния и вкуса?
— Вирус может распространяться с током крови или через пластину решетчатой кости, через отверстия в которой проходят обонятельные нервы, и вызывать отек слизистой оболочки носоглотки или поражение ЦНС. Поэтому уже на ранней стадии заболевания могут возникать изменения обоняния.
— На какие симптомы надо обращать внимание, чтобы не вызывать врача на обычную ОРВИ?
— Наиболее частыми симптомами заболевания являются лихорадка — 37,5 ⁰C и выше, это происходит в 90% случаев; сухой кашель — 80%; одышка или затрудненное дыхание при обычной физической нагрузке — у 55% пациентов. Обычные симптомы инфекции верхних дыхательных путей, симптомы ОРВИ — насморк, слезотечение, першение в горле — встречаются реже. Иногда единственными проявлениями в самом начале заболевания могут быть так называемые симптомы общей интоксикации. Выраженная слабость, боли в мышцах, потеря обоняния и вкуса, головные боли. При появлении всех этих жалоб необходимо обратиться к врачу. Во время визита он оценит тяжесть состояния, измерит частоту дыхания, сердечных сокращений, артериальное давление. Определит с помощью простого прибора степень насыщения капиллярной крови кислородом, что поможет ему сделать выводы о состоянии дыхательной системы. По результатам осмотра будет принято решение о госпитализации или лечении на дому.

— Почему люди с ожирением и сахарным диабетом становятся наиболее частыми жертвами ковида?
— Особенностью коронавирусной инфекции COVID-19 является возможность развития синдрома избыточного высвобождения цитокинов, «цитокинового шторма», который приводит к тяжелому осложнению — острому респираторному дистресс-синдрому, часто становящемуся причиной смерти. В настоящее время существует несколько теорий формирования этого синдрома. Одна из них предполагает возникновение избыточного высвобождения цитокинов в ответ на проникновение вируса в здоровую клетку человека в результате воспалительного каскада, запускаемого в иммунных клетках, другая — в клетках эпителия или эндотелия. У пациентов с ожирением и сахарным диабетом нарушен метаболизм, а при нарушении метаболизма значительно снижается способность синтеза противовоспалительных цитокинов. Кроме того, у больных с диабетом имеют место выраженная дисфункция, повреждение эндотелиальных клеток сосудов, где располагаются АСЕ-2-рецепторы. В конечном счете эти изменения могут приводить к тяжелому и осложненному течению COVID-19.
— Сейчас в сети Интернет множество советов о том, что достаточно подышать парами, например, соды с кипятком и все пройдет. Как вы к этому относитесь?
— Основной путь распространения коронавирусной инфекции — воздушно-капельный. Практически любые ингаляции связаны с генерацией аэрозоля. Если пациент, использующий этот метод лечения, болен COVID-19, то частицы аэрозоля могут быть инфицированы, разлетаться на значительное расстояние, оседать на окружающие предметы, быть опасными для окружающих и способствовать распространению инфекции. Поэтому пациентам с хронической обструктивной болезнью легких, бронхиальной астмой, муковисцидозом, которые при тяжелом течении заболевания или его обострении используют небулайзеры, рекомендуется перейти на спейсеры, где есть загубник, который можно плотно охватить губами, или хорошо прилегающая маска.
— Почему так часто заражаются медики?
— Медицинские работники первыми встретили пандемию коронавирусной инфекции COVID-19. Потребовалось время, чтобы была осознана опасность, разработана система противоэпидемических мероприятий, пережит этап перепрофилирования стационаров, с их адаптацией под работу с заболеваниями, вызванными патогенами II-III классов, чтобы сотрудники были оснащены соответствующими СИЗами и научились ими правильно пользоваться. По-прежнему наиболее уязвимыми остаются амбулаторные звено-участковые врачи, врачи скорой помощи.

— Чем опасны бессимптомные носители вируса?
— У четверти заразившихся коронавирусом не наблюдается симптомов инфицирования и не развивается заболевание COVID-19. Таких людей называют носителями коронавируса. Зараженный человек, являясь источником инфекции, сам может не знать об этом. Обычно частота носительства оценивается ретроспективно после эпидемии при скрининговом обследовании населения с определением антител к вирусу. Признание факта носительства SARS-CoV-2 — еще одна из причин необходимости соблюдения противоэпидемических мероприятий и личных санитарно-гигиенических правил профилактики коронавирусной инфекции.
Источник