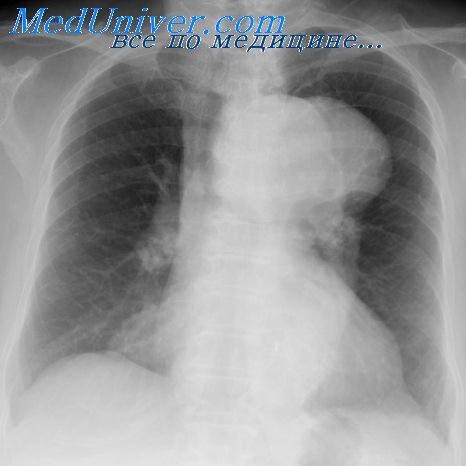
Пневмония на фоне порока сердца
Болезни легких у детей с пороком сердца. Частота повторных пневмоний при ВПСИзучение повторных заболеваний органов дыхания у больных врожденными пороками сердца имеет важное значение, так как заболевания легких значительно отягощают их течение. До настоящего времени имеется лишь небольшое количество работ, указывающих на значение заболеваний органов дыхания в клинике врожденных пороков сердца. Во многих отечественных и зарубежных руководствах по кардиологии о сопутствующих заболеваниях органов дыхания сказано вскользь или вообще не упоминается. Исключением является работа К. Ф. Ширяевой (1965), посвященная изучению клинического течения врожденных пороков сердца. Автор наблюдала пневмонии у 93% детей, страдающих врожденными пороками сердца. Повторные пневмонии и переход их в хронические она часто отмечала в раннем детском возрасте. Известно, что пневмонии у больных врожденными пороками сердца, особенно в раннем детском возрасте, могут привести к летальному исходу или явиться причиной сердечной недостаточности. Среди больных, страдающих хронической пневмонией, по данным М. Г. Чукловиной (1961, 1962, 1963), 12,4% составляют дети, страдающие врожденными пороками сердца. При анализе материала Института хирургии им. А. В. Вишневского мы пытались установить не только частоту повторных пневмоний при различных врожденных пороках сердца, но и зависимость их от легочной гемодинамики, влияние на течение врожденных пороков сердца, развитие легочной гипертензии при них. Многие исследователи, изучавшие клинику врожденных пороков сердца с лево-правым сбросом, указывают, что в анамнезе у больных, страдающих этими пороками, отмечены многократные пневмонии (Metniani, 1954; Downing, Goldberc, 1956; М. С. Маслов, 1958; А. А. Кешишева, 1958; Gall, Cooleg, 1961; Ф. X, Кутушев, 1962; К. Ф. Ширяева, 1962, 1965).
Следует отметить, что еще Roger в 1879 г. подчеркивал, что больные, страдающие дефектом межжелудочковой перегородки, могут быть подвержены простудным заболеваниям. Maxwell (1957) отмечал, что «респираторные» инфекции характерны для больных как с левоправым, так и с право-левым шунтом. Проводя анализ частоты этих осложнений и влияния их на гемодинамику, он не указывал, какие респираторные инфекции имеет в виду: катары верхних дыхательных путей, повторные бронхиты или пневмонии. По его данным, для обеих групп больных характерны частые респираторные инфекции — 54% для больных тетрадой Фалло, 59—69% для больных с лево-правым сбросом. Исключение составляют больные с открытым артериальным протоком и дефектом межжелудочковой перегородки в стадии легочной гипертензии. У этих больных он не наблюдал респираторных инфекций. Частота повторных пневмоний при открытом артериальном протоке, по литературным данным, ко.леблется. Воr, Samanek (I960) отметили повторные пневмонии и бронхиты у 39% обследованных больных. Helsingen, Huson, Efsking (1958)—у 23% оперированных, Ф. Х. Кутушев (1959, 1962) — у 30% больных, при этом у 3 — открытый артериальный проток сочетался с бронхоэктазами. А. А. Кешишева (1958) из 46 больных, оперированных по поводу открытого артериального протока, пневмонии и бронхиты наблюдала у 41 (89%), причем у 20 — более 3 раз. О сочетании открытого артериального протока и бронхоэктатической болезни сообщают и другие авторы (B.C. Шапкин, 1955; С. А. Либов и К. Ф. Ширяева. 1955, 1962; И. К Охотин, 1960; М. Г. Чухловина, 1961). При дефекте межпредсердной перегородки также отмечены частые повторные пневмонии. Так, М. И. Бурмистров (1959) наблюдал повторные пневмонии у 20 из 38 больных, Dawning, Goldberg (1956) —у 26 из 100, Smuhl, Lamb (1952) —у 5 из 15, Swan с соавторами (1959) —у 31 из 100, Maxwell — у 27 из 41 больного. При- этом также возможно развитие третьей фазы хронической пневмонии — бронхоэктатической болезни (Edwards с соавт., 1955; С. Л. Либов, 1962; А. П. Колесов, Ф. X. Кутушев, 1963). Столь же часты повторные пневмонии и бронхиты при дефекте межжелудочковой перегородки. По наблюдениям С. Э. Островского (1911), из 17 детей, страдавших дефектом межжелудочковой перегородки, от пневмонии погибло 11 (65%)). Такие же данные приводит Н. И. Рагоза (1913). Dawning, Goldberg (1956) отметили повторные пневмонии у 33%, Н. С. Кухарева (1965) — у 77% больных. Заболеваниям повторными пневмониями подвержены больные с большими размерами артериовенозного шунта (Кау с соавт., 1957; С. А. Колесников и М. В. Муравьев, 1962; К. Ф. Ширяева, 1965). При врожденных пороках сердца с уменьшенным легочным кровотоком также бывают респираторные инфекции (Mason, 1955; Maxwell, 1957; Н. К. Галанкин, 1958; Crafford, 1959). – Также рекомендуем “Причины повторных пневмоний при пороке сердца. Патогенез повторных пневмоний у детей с ВПС” Оглавление темы “Нарушения ритма, пневмонии у детей с пороком сердца”: |
Источник
Причины повторных пневмоний при пороке сердца. Патогенез повторных пневмоний у детей с ВПС
При пороках сердца с неизмененным легочным кровотоком (аортальный стеноз, коарктация аорты) Maxwell (1957) совсем не наблюдал респираторных заболеваний.
Мы изучили заболеваемость повторными пневмониями у 2499 больных. В это количество не вошли больные, у которых не был уточнен характер врожденного порока сердца.
Сравнение частоты повторных пневмоний при различных врожденных пороках сердца показывает, что для всех пороков с увеличенным легочным кровотоком характерны повторные пневмонии. Из 1246 больных, страдающих пороком сердца с увеличенным легочным кровотоком, 627 (51%) перенесли пневмонии, из них 477 (39%) более 2 раз.
Больные врожденным пороком сердца с увеличенным легочным кровотоком и цианозом (транспозиция магистральных сосудов без стеноза легочной артерии) также страдают повторными заболеваниями легких. Для больных врожденными пороками сердца с уменьшенным легочным кровотоком характерны одно-двукратные пневмонии в раннем детском возрасте, повторные — у них наблюдаются значительно реже.
При пороках сердца с неизмененным легочным кровотоком повторные заболевания легких наблюдались лишь у 7 больных из 176. Этот факт еще раз указывает на значение легочной гемодинамики в развитии повторных пневмоний.
Повторные катары верхних дыхательных путей и бронхиты отмечены нами во всех группах больных независимо от легочной гемодинамики.
Повторные респираторные заболевания отмечены нами при всех врожденных пороках сердца (в среднем около 30%). Несколько реже наблюдаются повторные бронхиты.

Патогенез – механизмы развития повторных пневмоний. Ведущую роль в возникновении воспалительного процесса легких имеет состояние макроорганизма, сопротивляемость его возбудителю инфекции (В. И. Молчанов, 1932; И. В. Давыдовский, 1956; Ю. Ф. Домбровская, 1957; М. С. Маслов, 1957).
Микробная флора, являющаяся постоянным обитателем дыхательных путей здорового человека, вызывает воспалительный процесс при условии понижения сопротивляемости организма.
Известно, что у новорожденных и детей раннего возраста без врожденного порока сердца формирование бронхиального дерева еще не закончено. Деление бронхов и образование новых альвеол продолжается до 11— 13 лет (Broman, 1923; Emery, Mithal, 1960).
Наряду с недоразвитием альвеол в раннем возрасте имеет место значительное развитие соединительной ткани, обильно снабженной кровеносными и лимфатическими сосудами. Относительная широта респираторных бронхиол и ацинусов способствует легкому распространению инфекции (М. А. Скворцов, 1951).
Частота заболеваний органов дыхания у больных врожденными пороками сердца с увеличенным и уменьшенным легочным кровотоком различна.
В основе патогенеза повторных пневмоний при врожденных пороках сердца с увеличенным легочным кровотоком, по мнению большинства исследователей, лежит гиперволемия сосудов малого круга кровообращения (Taussig, 1947; М. С. Маслов, 1957; Ф. X. Кутушев, 1959; 1962), а при пороках с уменьшенным легочным кровотоком — измененная реактивность организма, сенсибилизация его (А. Н. Петрова, 1965).
Для больных, страдающих врожденными пороками сердца с увеличенным легочным кровотоком, характерным является полнокровие легких, обусловленное сбросом крови слева направо. Переполнение легочных сосудов кровью приводит к застойным явлениям в легких. Вследствие этого уменьшается эластичность легочной ткани, нарушается дренажная функция бронхов, что благоприятствует возникновению воспалительных явлений в легких. Имеет значение также низкое сосудистое сопротивление и большая емкость сосудов малого круга кровообращения. При повышении сосудистого сопротивления заболеваемость пневмониями уменьшается.
Ф. X. Кутушев у больных с незаращением артериального протока обнаружил утолщение альвеолярных мембран; в связи с этим возникают затруднения для свободного газообмена в легких с нарушением диффузного компонента внешнего дыхания. Это является предрасполагающим моментом к возникновению повторных пневмоний и затяжному их течению.
– Также рекомендуем “Хронические пневмонии у детей с пороком сердца. Легочная гипертензия и повторные пневмонии”
Оглавление темы “Нарушения ритма, пневмонии у детей с пороком сердца”:
1. Мерцательная аритмия при ВПС. Атрио-вентрикулярная блокада при пороке сердца у детей
2. Врожденная атрио-вентрикулярная блокада у детей. Приступ Морганьи—Эдемс—Стокса
3. Синдром Вольф — Паркинсон — Уайта (WPW) у детей. Аневризма легочной артерии и аорты при пороке сердца
4. Болезни легких у детей с пороком сердца. Частота повторных пневмоний при ВПС
5. Причины повторных пневмоний при пороке сердца. Патогенез повторных пневмоний у детей с ВПС
6. Хронические пневмонии у детей с пороком сердца. Легочная гипертензия и повторные пневмонии
7. Клиника повтороных пневмоний у детей. Течение повторных пневмоний при пороке сердца
8. Пример повторных пневмоний у ребенка. Хроническая пневмония при открытом артериальном протоке
9. Сочетание порока сердца и бронхоэктатической болезни. Зависимость частоты пневмоний от гипертензии в малом круге
10. Внешнее дыхание у детей при пороке сердца. Степень легочной гипертензии и хронические пневмонии
Источник
Хронические пневмонии у детей с пороком сердца. Легочная гипертензия и повторные пневмонии
Развитию хронической пневмонии у здоровых детей способствуют также повторные катары верхних дыхательных путей на фоне экссудативно-катарального диатеза, дистрофия, рахит, неблагоприятные условия внешней среды и питания. Это относится к больным, страдающим врожденными пороками сердца.
Что касается обратного влияния повторных пневмоний на развитие легочной гипертензии, то указания на этот процесс немногочисленны (М. И. Бурмистров, 1959; Ф. И. Заргарли, 1961; Р. М. Гофман, 1968), хотя известно, что хроническая пневмония приводит к развитию легочной гипертензии и легочного сердца.
Вопросам легочной гемодинамики и развитию легоч-: ной гипертензии посвящено большое число работ отечественных и зарубежных авторов. Однако до настоящего времени остаются невыясненными причины и механизм развития ее.
Большинство исследователей считают, что легочная гипертензия при врожденных пороках сердца — вторичная, обусловленная длительным артерио-венозным сбросом. При наличии сообщения между правым и левым желудочком (или аортой и легочной артерией) возникает сброс крови из камеры с более высоким давлением в камеру с низким давлением, то есть слева направо. Благодаря этому резко возрастает кровоток по малому кругу кровообращения. Чем больше размеры дефекта или соустья, тем больше ток крови через шунт, увеличение легочного кровотока и последующие вторичные расстройства гемодинамики. Легочный кровоток может в несколько раз превысить циркуляцию по большому кругу кровообращения.
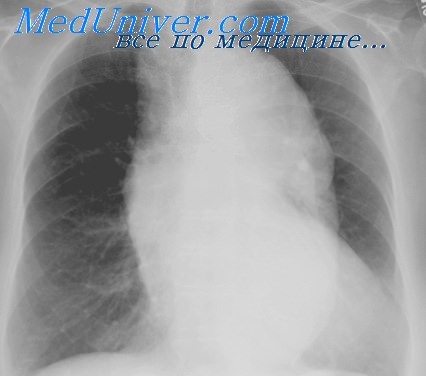
Механизм регуляции легочного кровотока при врожденных пороках сердца со сбросом крови слева направо подобен таковому при митральном стенозе, теория которого была предложена Ф. И. Китаевым в 1931 г., а впоследствии стала общепризнанной. Согласно этой гипотезе, при повышении давления в левом предсердии и легочных венах раздражается рецепторный аппарат, заложенный в их стенках. Возникает рефлекторное сужение легочных артериол. В результате давление в легочной артерии повышается, а в капиллярах уменьшается, благодаря чему уменьшается угроза отеков легкого.
Этот спазм вначале носит функциональный характер. В дальнейшем развивается склероз легочных сосудов, приводящий к стойкому повышению давления в легочной артерии. Исследованиями Adams (1952), К. Л. Семеновой (1957) установлена их последовательность. Вначале развивается эластическая гиперплазия внутренней оболочки легочных артериол, затем наступает разрастание коллагеновой ткани.
Edwards (1957) различает три формы изменений в легочных сосудах при врожденных пороках сердца. При первом типе сосуды легких в основном сходны с сосудами нормального плода. Изменения сосудов второго типа с разрастанием интимы и вторичной облитерацией сосудов, по мнению Edwards, являются врожденными и входят как неизбежная часть в анатомо-функциональный комплекс дефекта межжелудочковой перегородки.
Сосудистые изменения третьего типа, характерные для высокой легочной гипертензии, — вторичные, обусловленные воспалительными, облитерирующими и артериосклеротическими процессами во внутренней оболочке артерий мышечного типа и артериол.
– Также рекомендуем “Клиника повтороных пневмоний у детей. Течение повторных пневмоний при пороке сердца”
Оглавление темы “Нарушения ритма, пневмонии у детей с пороком сердца”:
1. Мерцательная аритмия при ВПС. Атрио-вентрикулярная блокада при пороке сердца у детей
2. Врожденная атрио-вентрикулярная блокада у детей. Приступ Морганьи—Эдемс—Стокса
3. Синдром Вольф — Паркинсон — Уайта (WPW) у детей. Аневризма легочной артерии и аорты при пороке сердца
4. Болезни легких у детей с пороком сердца. Частота повторных пневмоний при ВПС
5. Причины повторных пневмоний при пороке сердца. Патогенез повторных пневмоний у детей с ВПС
6. Хронические пневмонии у детей с пороком сердца. Легочная гипертензия и повторные пневмонии
7. Клиника повтороных пневмоний у детей. Течение повторных пневмоний при пороке сердца
8. Пример повторных пневмоний у ребенка. Хроническая пневмония при открытом артериальном протоке
9. Сочетание порока сердца и бронхоэктатической болезни. Зависимость частоты пневмоний от гипертензии в малом круге
10. Внешнее дыхание у детей при пороке сердца. Степень легочной гипертензии и хронические пневмонии
Источник
Пациентам, имеющим воспаление легких, и сердце надо беречь, ведь очаг заражения расположен слишком близко к нему. По статистике пневмония часто даёт осложнение на «мотор», а это, в свою очередь, провоцирует минимум пять его патологий. Лечащий доктор легко может диагностировать новое заболевание по симптомам и назначить дополнительную терапию, если человек лежит в стационаре или своевременно обратился за помощью.
Пневмония и сердце
Повышается риск сепсиса других участков, связанных с областью воспаления только кровью, лимфой или выделениями. Из-за болезни легких у сердечной мышцы первой в зоне поражения является её внутренняя оболочка эндокарда.
Важно своевременно начинать профилактику пневмонии при возникновении болезней ЛОР-органов (ринит, отит, бронхит, ангина), ОРВИ, гриппе. Её суть заключается в щепетильном устранении (терапия) причин патологии, чтобы исключить возможность разноса бактерий и токсинов (продуктов их жизнедеятельности) дальше.
Касательно воспаления лёгких и его воздействия на сердце: высокая температура тела повышает вязкость крови, из-за чего мышце трудно жидкость продвигать по сосудам, сбивается ритм и частота сокращений, появляются боли, а заражение крови микроорганизмами может вызвать бактериальный эндокардит или другие заболевания.
Осложнения воспаления легких
Пройдя диагностику пневмонии и начав терапию болезни, пациенту следует регулярно получать консультации доктора, поскольку патология является сложной, а её последствия бывают катастрофическими. Все усугубления тяжести течения разделены на легочные и внелегочные варианты. Каждый тип может возникнуть у людей разных возрастов, но первыми в группе риска стоят те, что лечатся в больнице, маленькие дети, пожилые и инвалиды с ограниченной физической подвижностью.
Легочные осложнения:
- плеврит;
- абсцесс легких;
- пиопневмоторакс.
Они непосредственно связаны с патологическим процессом в дыхательных путях и развиваются на его фоне стремительно, в острой форме. При неверной тактике лечения воспаления легких или несвоевременному обращению за квалифицированной медицинской помощью часто возникают худшие осложнения.
Внелегочные болезни вследствие пневмонии:
- бактеремия – патогены проникли в кровоток, вызвав сепсис;
- поражение сердца – недостаточность, миокардит, перикардит, эндокардит;
- ДВС-синдром – внутрисосудистое заболевание, при котором нарушается поставка крови к тканям.
Вследствие воспаления легких сердечно-сосудистая система прекращает правильно функционировать, ухудшая прогноз выздоровления. Интоксикация может вызвать упадок сил человека. В связи с возможным заражением крови – будут вовлечены все области тела, включая мозг, спровоцировав общий коллапс, а это не совместимо с жизнью и любое промедление терапии пневмонии приближает к летальному исходу.
Симптомы осложнений на сердце
При попадании патогенной микрофлоры внутрь сердечно-сосудистой системы начинается процесс заражения крови. Он носит острый характер протекания, вызывает общий токсикоз организма продуктами распада и жизнедеятельности болезнетворных возбудителей.
Всё это негативно воздействует на человеческую физиологию, ухудшая его состояние ещё больше и порождая кучу осложнений в течение/после воспаления легких. Типичные симптомы: дыхательная или сердечная недостаточность, высокая температура тела не сбивается медикаментозно, возможны обмороки, апатия.
Доктор непременно должен провести диагностику, чтобы выявить причины такой формы проявлений, то есть наличие сепсиса, заболеваний сердца и подобное. Лечащий врач одновременно наблюдает за состоянием больного: контроль пульса и ритмичность сокращений мышцы, измерение давления. Также отслеживается частота дыхания, кислородное насыщение крови, систематичность и характер диуреза (объём мочи) и прочее.
Признаки осложнений
Эндокардит:
- лихорадка;
- сердечная недостаточность;
- температура больше 39 C;
- инфекционный токсикоз;
- артериальное давление (АД) часто скачет в стороны повышения или понижения;
- септические поражения слизистых оболочек, хрящей и тромбообразование;
- тахикардия;
- слышны шумы в сердце;
- пациент жалуется на боли в его области, в суставах, ознобы, обильное потоотделение.
Миокардит:
- утомляемость и сонливость;
- раздражительность;
- скачки АД и сокращений сердца (аритмия, брадикардия и другие);
- периодически возникают “блуждающие” боли за грудиной;
- температура держится 37-37,7 C;
- синюшный или бледный цвет кожи, отёки;
- одышка.
Перикардит:
- аритмия или тахикардия;
- общая слабость;
- нарушена частотность пульса;
- лихорадка;
- одышка;
- кашель сухой;
- боль в области сердца.
Сердечная недостаточность:
- орган теряет силу и снижается его способность сокращения;
- вследствие возникает застой крови.
Жалобы частично включают вышеперечисленные симптомы миокардита и перикардита. Основными признаками является быстрая утомляемость при отсутствии физических нагрузок, кашель приступообразный, отдышка.
Назначается терапия, часто длительная. Пациент считается выздоровевшим, если на протяжении года после курса лечения не было повторных или хронических рецидивов, показатели анализов соответствовали нормам и прочее.
Профилактика осложнений на сердце
Основной мерой предотвращения является своевременная диагностика, а после этого незамедлительный курс медикаментозной терапии. Осложнениями сердечно-сосудистой системы вследствие воспаления легких занимаются кардиохирурги, кардиологи, микробиологи, другие узкоквалифицированные специалисты.
Следующим шагом профилактики будет восстановление организма путём коррекции графика жизни (деятельность-отдых), режима питания, отказ от вредных привычек, подобное. Завершающий этап защиты – регулярные плановые посещения доктора с целью осмотра и консультаций, ведь забота о себе считается залогом здоровья.
Заключение
Болезнь сложна в выявлении и терапии. Если человек игнорирует симптомы, занимается самолечением без наличия точного диагноза или безответственно относиться к исполнению врачебных предписаний – он автоматически попадает в группу риска. Летальность исхода от осложнений пневмонии наступает в 90% случаев из-за халатности к собственному здоровью или вследствие несвоевременного либо неоконченного лечения воспаления лёгких.
Источник