Пневмония или рак на рентгене

Фиброз, туберкулёз или рак?
Многие исследователи и врачи-практики указывают на данные, что 65 – 90 пациентов из ста, страдающих раком легкого, особенно на первых стадиях, подвергаются неграмотному лечению по поводу банальной простуды, пневмонии, астмы, фиброза легких, туберкулёза и других патологий, имеющих сходную симптоматику.

Первичные признаки напоминают проявления обычного воспаления, которые часто игнорируют, и время для полного излечения онкологии оказывается упущенным. Даже явные симптомы рака 3 – 4 стадии, когда нарушается дренажная функция бронхов, спадаются стенки легкого, а воспаление становится агрессивным, путают с проявлениями фиброза лёгких.
Поэтому точная дифференциальная диагностика рака легкого имеет ключевое значение для раннего начала лечения.
Основные методы диагностики
При подозрении на раковые изменения в легочной ткани проводят обязательный стандартный комплекс диагностических исследований:
Физическое обследование и анализ всех, даже слабых признаков, указывающих на легочную патологию;
Цитологическое исследование образца мокроты. Клетки опухоли обычно выявляют при раке центрального отдела (при периферической онкологии их обнаруживают только при многократных анализах).
- Рентгенография грудной клетки в двух проекциях, прицельная рентгенография.
- Крупнокадровая флюорография.
- НСКТ — компьютерная низкодозированная спиральная томография.
- Магнитно-резонансное обследование (томография МРТ)
- ПЭТ или позитронная эмиссионная томография (выполняется при решении вопроса о хирургическом вмешательстве).
- Бронхоскопия (непосредственное визуальное исследование слизистой и бронхов с помощью бронхофиброскопа или эндоскопа).
- Биопсия (морфологическое исследование под микроскопом фрагмента ткани бронха). Применяется для подтверждения диагноза. Назначают после проведения рентгенографии и КТ.
- Трансторакальная плевральная пункция.
- Анализ крови на содержание специфических онкомаркеров.
- Исследование клеток в смывах после проведения бронхоальвеолярного лаважа. По диагностической ценности приравнивается к биопсии.
Отличия новообразований лёгких от других болезней
Туберкулез и рак
Чем отличается туберкулез от рака и как распознать болезни по внешним признакам?
Туберкулез и рак легких – совершенно разные патологии, хотя внешние проявления этих заболеваний очень похожи. Злокачественное образование возникает по причине клеточных мутаций и не является заразным, а туберкулез вызван микобактерией (палочкой Коха) и крайне заразен.
Симптомы, свойственные обеим патологиям:
- выраженная потеря веса;
- сильная слабость в мышцах, общая утомляемость;
- кашель разной степени интенсивности, одышка;
- присутствие в мокроте кровянистых включений;
- болезненность в грудной клетке;
- нарушение частоты и ритма биения сердца.

Как же отличить туберкулез от легочной онкологии? Имеется определенная разница в симптомах, которую замечает опытный врач.
| Рак лёгких | Туберкулёз |
|---|---|
| повышение температуры происходит время от времени, может давать «свечки» выше 38С, сопровождается сильной слабостью | температура тела повышена постоянно и держится в диапазоне 37.2 – 38C |
| Кашель в начале болезни редкий, далее – постоянный, приступообразный, надсадный, мучительный | сильный кашель с мокротой и выраженными мелкопузырчатыми хрипами; мокрота скудная, бесцветная, без запаха |
| появление крови в мокроте (обычно на 2 – 3 стадии ракового процесса) | кровохарканье по мере прогрессирования болезни |
| боль за грудиной становится интенсивнее с развитием онкологии, не снимается стандартными анальгетиками | боль на стороне поражения, чаще при кашле |
| нет | повышенная потливость, обильный пот ночью |
| появление отеков на лице, в области шеи | нет |
| синева слизистых оболочек, губ, пальцев, ушей, связанная с нехваткой кислорода при нарушении дыхательной функции | увеличение лимфоузлов, хронический насморк, анемия |
Чтобы дифференцировать туберкулез легких и рак, обращают внимание на следующие особенности:
- раковые изменения в клетках при цитологическом исследовании фрагмента ткани очага поражения и лимфоузлов;
- при онкологии наблюдают заметное снижение концентрации лимфоцитов, при туберкулезе, наоборот — увеличенное содержание лимфоцитов;
- при злокачественном процессе существенно снижается количество альбуминов в сыворотке и увеличивается уровень белков-глобулинов;
- диагностика туберкулеза предусматривает также исследование не менее трех проб мокроты под микроскопом по Цилю-Нильсену;
- при туберкулезе проба Манту дает яркую положительную реакцию, при этом отмечается уменьшение фракций альбуминов и увеличение глобулинов; при раке реакция на туберкулин отрицательная или слабоположительная, а изменений в составе белковых фракций не происходит.
Пневмония и рак легких
Специалисты утверждают, что нередко в результате неверно поставленного диагноза – воспаления легких, больному с начальной стадией легочной онкологии назначаются физиопроцедуры с глубоким прогреванием. Подобные роковые ошибки во много раз усиливают агрессию опухоли.
Обычно для уточнения диагноза начинают лечение противобактериальными средствами, меняя антибиотик через 3 – 5 дней. При этом считается, что если за 10 – 14 дней не выявляется значительного улучшения, то есть основания для онкологического диагноза.
По итогам лечения и обследования, пневмонию подтверждают такие факторы, как:
- острое начало;
- выраженные признаки воспалительных явлений (могут присутствовать и при онкологии);
- выслушивание влажных хрипов;
- более высокий уровень лейкоцитов и СОЭ, которые снижаются в процессе лечения пневмонии;
быстрый лечебный эффект на фоне антибактериальной терапии (но в начальной стадии ракового процесса у 25 – 40 пациентов из ста антибиотики также дают ложноположительный результат); - положительные изменения на рентгенограмме спустя 10 – 14 дней на фоне лечения антибиотиками.
Последний фактор имеет в дифференциации онкологической патологии наибольшее диагностическое значение. Признаки рака и воспаления легких при рентгенографии очень схожи, затемнения при обоих диагнозах бывают однородными и неоднородными.
Но при анализе особенностей рентгенограммы, отмечается:
- тени раковой опухоли на первых стадиях имеют четкие очертания, иногда сложную форму;
- тень прикорневого узла заметно выражена;
- при прогрессировании контур затемнения размывается, и вокруг опухоли становится заметным так называемый «венчик», имеющий короткие или длинные «лучистые тени» (шипы, отростки), образование которых обусловлено активным распространением раковых клеток вдоль стенок сосудов и бронхов;
- размеры опухолевого узла не уменьшаются после терапии антибиотиками.
Фиброз и рак
Фиброз легких – аномальный процесс в легких, при котором их стенки спадаются (сжимаются), а вместо нормальной функционирующей ткани формируется соединительная. Чем агрессивнее она разрастается, тем сильнее выражено развитие фиброателектаза – сближение стенок органа, замена спавшейся ткани фиброзной и нарушение дыхательной функции вплоть до удушья, как при астме.
Внешние симптомы онкологии и фиброза легких почти не отличаются, и многие считают, что фиброз легкого это рак, хотя патологии имеют разную природу.
Хотя базовые признаки на первых стадиях обоих заболеваний аналогичны, однако при прогрессировании фиброза легких и масштабных поражениях ткани наблюдается:
- более сильный, чем при онкологии цианоз слизистых;
- увлажненный кашель;
- интенсивное нарастание сердечной недостаточности: пульсация, набухание вен на шее, тахикардия;
- изменения концевых фаланг пальцев по типу «барабанных палочек», а ногтей по типу «часовых стёкол».

Симптомы изменения пальцев по типу «барабанных палочек» и ногтей по типу «часовых стёкол»
Однако эти признаки не специфичны. Бронхоскопия в случае фиброза также не рассматривается, как показательное диагностическое исследование.
Чтобы точно определить, что это фиброз лёгких, а не рак, среди исследований выделяют:
- Рентгенографию, при которой изменения при фиброзе обнаруживаются с обеих сторон, чаще в нижних сегментах.
- Компьютерную томографию (как второй значимый метод).
- Ангиопульмонографию, позволяющую выявить расширение центральных ветвей в легочных сосудах и сужение периферических.
- Биопсию. Этот метод, применяемый для дифференциации рака от фиброза легких, считают самым достоверным.
Источник
анонимно
Здравствуйте, уважаемая Марина Михайловна! Помогите, пожалуйста, в нашей сложной ситуации, надеюсь, Вы снимите все сомнения! Я из Новочеркасска, 30 км от Ростова. У меня заболела мать,53 года, не курит, по натуре эмоциональный человек, работает бухгалтером, давно был поставлен диагноз хронический бронхит, сейчас у неё гормональная перестройка, думаю, Вы понимаете, о чём я, сейчас каждое слово Важно. Большую часть времени летом работала в районе действия сплит- системы. На фоне общего благополучия в начале августа 2012 года она стала кашлять и начало потягивать под лопаткой слева, когда делали массаж обнаружили в том месте болезненный комок, который раздробился. Поставили диагноз бронхит, прокололи цифатоксин, затем в конце августа у неё прострелило левое плечо, при температуре 39, наблюдалась кинжальная боль, сильная одышка, из-за боли плохо спала и принимала Найз по две таблетки в день. Затем кашель, боль и температура ушли, осталась небольшая одышка и мать жаловалась, что дышать слева стала «по-другому», неполной грудью. Потягивало левое плечо и бок, принимала на ночь по одной таблетке Найз. Сделали повторный рентген 06.12.12. Вот описание:
Определяется уплощение левого купола диафрагмы и облитерация латерального синуса плевральным выпотом до 10 ребра по подмышечной линии. Легочный рисунок: усилен в нижне-медиальных отделах обеих легких. Корни легких: структурность снижена, не расширены. Рентген признаки левостороннего экссудативного выпота.
Делали рентген в сентябре, но заключение было «без патологий», хотя при повторном просмотре этих снимков увидели жидкость в левом легком, т.е ошибся тогда рентгенолог. Все это время переносилось на «ногах».
Направили на КТ в Ростов 18.12.12, описание:
Форма грудной клетки обычная. В язычковых сегментах левого легкого парамедиастально визуализируется очаговое образование размером 1,2х1,6см с неровными «лучистыми» контурами. В плевральной полости слева жидкость умеренном количестве до 400 мл, в нижней доле левого легкого увеличенные до 23х15 лимфоузлы. В переднем нижнем средостении слева, прилежа к перикарду на уровне левого желудочка, визуализируется образование мягкотканой плотности размером 52х40х60мм ( другой рентгенолог написал то же самое, но диагностировал это образование как объемный кистоз), которое не отделяется от купола диафрагмы. Бронхи 1-3 порядка проходимы, не деформированы. Сердце расположено обычно, конфигурация не изменена. Мягкие ткани, костные структуры грудной клетки не изменены. Заключение КТ-картина периферического образования с признаками t-r в язычковых сегментах левого легкого, гиперплазия лимфоузлов корня левого легкого, узловое образование в переднем нижнем средостении слева (вероятнее mts). Левосторонний гидроторакс, фиброзные изменения и плевропульмональные спайки в нижней доли левого легкого. Показана консультация онколога.
После этого мы направились к онкологу в Новочеркасск, но она сказала, что мать не похожа на онкобольную при отличном внешнем виде, присутствии аппетита, хорошем весе и т.д, и направила для консультации в Ростов к профессору, заведующему торакальным отделением в Ростове, доктору медицинских наук. Он внимательно выслушал анамнез, осмотрел мать, прочитал заключения, покачал головой, лично посмотрел диск КТ и поставил диагноз плевропневмония и сказал, чтобы мы пролечились 3 недели в стационаре, а потом к нему для контроля. Нашей радости не было предела! Это было как раз перед Новым годом примерно 20-го декабря. После этого мать определил в терапевтическое отделение 24-го декабря. Лечение было чуть прерывистым, то кого-то нет, то антибиотиков, то врача, в общем у всех праздники, она ухаживала за бабульками в палате, лечения конкретного по-моему мнению, не было, хотя меня уверяли, что чередуют мощные противовоспалительные средства и антибиотики.. Кроме капельниц, уколов и таблеток ничего не назначали, отпугивало описание КТ, которое мы показали. Но все равно мать говорила, что ей легче, ушли боли с запястья, но появилось ощущение тяжести в левом подреберье и в левом боку на уровне сердца, иногда говорила, что кажется пульсация в тех местах. Иногда , звонила и говорила, после капельниц особенно, что чувствует себя здоровым человеком и ощущение легкости. Пульс около 80-95, при обычном 70, давление 130-90, 110-85. СОЭ было 40, стало 28. . Так нас и выписали 17-го января 2013. На повторное КТ поехали после выходных 21.01.2013, а затем к профессору . Вот описание КТ.: Слева в S 4-5 верхней доли объемное образование 1,6х1,1 см, вовлекает костальную и переднемедиастальную плевру, по данным КТ- t-r. Просвет трахеи, бронхов свободен, жидкость слева до 400 мл. Внутригрудные лимфоузлы: аортального окна 1,1 см, к переди от дуги аорты до 2,5 см, бронхопульмональные справа 1,1 см, слева не увеличены. Надключичные, аксиллярные, плевра справа и слева не изменены. Печень верхние отделы без очагов, селезенка не изменена В Д11-Д12 ребрах, грудине без деструкции. В переднем нижнем средостении слева, образование 75х80х70, вероятнее mts. Неужели образование ( метостазы) за месяц могли вырасти в 1,5- 2 раза по сравнению с прошлым КТ? . Имею наглость предположить, хоть я не профессор, не имею медицинского образования, но читаю много статей на эту тему, что такой рост образования могла вызвать только жидкость, т.е что это левосторонний выпотной междолевой плеврит, а не образование. Хотя не знаю, насколько в данной ситуации важно мое предположение и играет ли оно сильную роль в постановке диагноза. Просто я надеюсь, что осложнение плеврита вызвала всё-таки затяжная пневмония, возникшая из-за бронхита, а не опухоль.
Профессор посмотрел описание, снимки предыдущие и свежие, правда диск не пересматривал и подробно ничего не расспрашивал. Со словами « и всё-таки это опухоль» написал заключение: периферический рак верхней доли левого легкого с прорастанием медиастенальной плевры, метастазы в л/усредостения, плевру, экссудативный плеврит
ст 4 гр 2, T2N2M1. Хирургическое лечение не показано, химиотерапия по месту жительства.
В течение всего происходящего никаких дополнительной диагностики кроме КТ не выполнялось, т.е пункцию не делали жидкости, бронхоскопию не делали, сказали туда зонт не достанет и т.д. Т.е просто КТ и словесный вывод, отсутствие положительной динамики в течение 3-х недель при сомнительном лечении, неужели такой страшный диагноз можно только по таким параметрам поставить? Сейчас 29-го числа мать ложится на химию. В весе она не теряет, отличный аппетит, но, после 3-х недельной терапии, после прекращения лечения через несколько дней, у неё появилась слабость, потоотделение, вечерами температура набегает до 37,5, иногда нормальная. Пульс и давление без изменений. Но до сих пор на одной таблетки Найза в день. Валентин Львович, пожалуйста, напишите свои выводы по этому поводу, чтобы не возникало сомнений. Может нужно продолжать лечение от пневмонии, ведь мать все переносила на ногах в течение 3-х месяцев, неужели рентгенологически возможна положительная динамика при лечении запущенной плевропневмонии, нет гарантии, что оказанная терапия была адекватной. Если понадобиться, попробую выложить снимки КТ.
С уважением к Вам, Павел.
Источник
РАСПРОСТРАНЕННОСТЬ РАКА ЛЕГКОГО И ФАКТОРЫ РИСКА
Рак легкого — опухоль из эпителия бронхов — одно из самых распространенных онкологических заболеваний в мире. Ежегодно у более чем 10000 тысяч человек в России выявляются злокачественные новообразования органов дыхания, а в мире этот показатель еще выше. Бронхогенные злокачественные опухоли – одна из наиболее частых причин смерти от онкологических болезней и наиболее встречаемый вариант онкопатологии трахеобронхиального дерева.
К факторам риска рака легкого относятся:
1) Проживание в экологически неблагоприятных районах.
2) Работа на производствах, связанных с вдыханием частиц пыли, металлов, паров краски и активных химикатов даже со средствами защиты. Наиболее неблагоприятно вдыхание асбестовой пыли, затем – угольной пыли, а также паров тяжелых металлов, мышьяка, хлорметилового эфира, хрома, иприта.
3) Курение табака – основной предрасполагающий фактор новообразований трахеобронхиального дерева. У активных курильщиков риск развития онкопатологии до 10 раз выше, чем у некурящих, у пассивных – до 2 раз.
4) Специфические заболевания. Существует прямая связь между туберкулезом, асбестозом, силикозами, другими заболеваниями, проявляющимися диффузным либо локальным пневмосклерозом, и злокачественными новообразованиями бронхов.
ПРОЯВЛЕНИЯ РАКА ЛЕГКОГО — КОГДА МОЖНО ЗАПОДОЗРИТЬ БОЛЗЕНЬ?
Чтобы не пропустить первые признаки и симптомы рака легких, обязательно нужно обращать внимание на следующие изменения в самочувствии: появление кашля с мокротой с прожилками крови, резкое снижение веса без видимых на то причин, повышение температуры тела, особенно в виде «пиков», сопровождающихся ознобом, повышенным потоотделением.
Прямым показанием к проведению КТ служит обнаружение при флюорогрофическом исследовании или при рентгенографии четко очаговой тени на снимке. Конечно, рак легких на рентгене выглядит не очень специфично – ведь похожие изменения могут быть обусловлены также туберкулезом, другими доброкачественными опухолями, и даже пневмонией. Все эти состояния могут быть дифференцированы с помощью КТ.
КАК ВЫЯВИТЬ РАК ЛЕГКИХ?
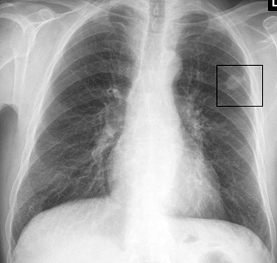
Рентгенография при раке легкого выявляет округлую тень слева. С целью дифференциальной диагностики (отличить рак легкого от туберкуломы, кисты или пневмонии) необходимо выполнять компьютерную томографию — КТ.
Самый эффективный способ диагностики при раке легкого – мультиспиральная компьютерная томография (МСКТ). В большинстве случаев, чтобы увидеть опухоль на компьютерных томограммах, не нужно вводить контраст. Контрастное усиление используется в основном в диагностике центральных опухолей с целью отличить небольшой мягкотканный узел в корне легкого от расположенных вблизи него легочных сосудов. КТ — незаменимый метод при определении размеров опухоли, степени поражения корня легкого, средостения и грудной клетки, оценки поражения лимфатических узлов. Все эти подробности в конечном счете определяют стадию онкологического процесса, поэтому точный анализ результатов компьютерной томографии крайне важен для прогноза.
Другой томографический метод исследования — магнитно-резонансная рентгенография (МРТ) почти не применяется для диагностики легочных новообразований, так как плохо выявляет изменения легочной ткани. Дело в том, что легочная ткань содержит большое количество воздуха, не дающего сигнала на МРТ.
С помощью ультразвукового исследования (УЗИ) также нельзя достоверно диагностировать изменения легочной ткани, однако этот метод может применяться для выявления изменений окружающей плевры.
Рентгенография и рентгеноскопия могут применяться для обнаружения легочных образований, однако изолированное применение этих методов не позволяет достоверно определиться с диагнозом. Бронхография как способ выявить рак легких также ушла в прошлое.
Из инструментальных методов диагностики центральных опухолей очень хороша фибробронхоскопия (ФБС) — эндоскопический метод, благодаря которому можно не только увидеть сужение просвета бронха глазами, но и взять часть объемного образования для гистологического исследования.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ РАКА ЛЕГКОГО И ПРОГНОЗЫ ВЫЖИВАЕМОСТИ
Согласно гистологической классификации бронхогенного рака последнего пересмотра (от 1999 г.) выделяют 6 видов опухолей трахеобронхиального дерева:
1) Аденокарцинома – выявляется приблизительно в 35% всех случаев. Чаще всего это периферическая опухоль, выглядящая как одиночный (солитарный) узел различных размеров с типичными признаками злокачественности, с наличием спикул – лучистых краев, которые образуются за счет прорастания рака по лиматическим сосудам; участков некроза, распада и кровоизлияний в строму опухоли. Аденокарцинома часто и рано метастазирует. Прогноз очень вариабелен, во многом он зависит от того, насколько рано было обнаружено образование.
2) Плоскоклеточный неороговевающий рак – часто встречающийся вариант – до 35% всех случаев образований легких. Характеризуется наилучшим прогнозом, редко метастазирует. Примерно в 65% развивается в одном из центральных бронхов и обуславливает картину ателектаза на КТ и рентгеновских снимках, в 35% развивается в периферических бронхах и выглядит как солидный единичный узел, часто с полостью распада в центре, похожий на абсцесс.
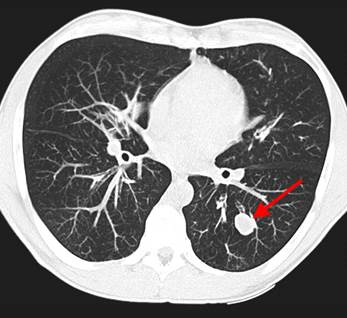
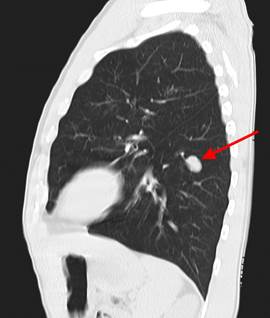
У пациента был выявлен раковый узел в 6 сегменте нижней доли слева. После резекции путем гистологического исследования верифицирован плоскоклеточный рак легкого. Томография в данном случае не дала типичную картину злокачественного новообразования.
3) Мелкоклеточный рак – самый агрессивный и наиболее опасный вид, уже на ранних стадиях может метастазировать в лимфоузлы корней легких и средостения. Продолжительность жизни пациентов с такими новообразованиями варьирует в зависимости от стадии (TNM) и возможности оперативного лечения. Частота встречаемости до 20%. Обычно возникает из эпителия крупных бронхов, обуславливает картину ателектаза. Тесно связан с курением.
4) Крупноклеточный недифференцированный рак – встречается редко, менее чем в 5% случаев. Представлен обычно одним солидным периферическим узлом большого размера. Практически всегда возникает у курильщиков. Рано метастазирует — гематогенно и лимфогенно, прогноз при нем неблагоприятен.
5) Крупноклеточный нейроэндокринный рак (карциноид) – чаще центральный, с характерным признаком – распадом в опухоли, встречается менее чем в 5% случаев, рано метастазирует в лимфоузлы, агрессивен, протекает неблагоприятно.
6) Бронхиоло-альвеолярный рак – до 2%. Является подтипом аденокарциномы. Практически всегда периферический. Проявляется диффузным снижением плотности легочной паренхимы по типу «матового стекла», что симулирует картину пневмонии. Проявляется также изменениями по типу консолидации – диффузным уплотнением легочной паренхимы, может выглядеть как узел. Прогноз при небольших размерах узла обычно благоприятный.
КАК ВЫГЛЯДИТ РАК ЛЕГКОГО ПРИ КОМПЬЮТЕРНОЙ ТОМОГРАФИИ
Существует несколько вариантов роста опухолевого узла (по Розенштрауху):
1) В просвет бронха с одной стороны, суживая его – эндофитный тип.
2) В просвет бронха, циркулярно суживая его – это также эндофитный тип.
3) В просвет бронха и кнаружи от него – смешанный тип роста.
4) По ходу стенки бронха, не суживая его просвет – перибронхиальный тип.
При прорастании опухоли в просвет бронха происходит его сужение, что влечет нарушение вентиляции определенного участка ткани легкого. При КТ при этом можно заметить непосредственно сам опухолевый узел в просвете бронха – он выглядит плотным (белым). Просвет бронха сужен по кругу, пристеночно, либо «обрывается» на границе с новообразованием. Можно увидеть также повышение плотности соответствующей доли (либо сегмента, сегментов), вентилируемого данным бронхом. Повышение плотности может быть обусловлено ателектазом – спадением участка легочной ткани в результате нарушения проходимости бронха, дистелектазом – частичным спадением, а также изменениями, обусловленными пневмонией, чаще всего застойного характера, с абсцедированием, а также пневмофиброзом.
Существует также деление рака легкого на периферический и центральный – классификация последнего приведена выше. Центральный рак клинически протекает более тяжело в связи с тем, что чаще дает осложнения в виде ателектаза, массивных пневмоний, абсцедирования, дыхательной недостаточности.
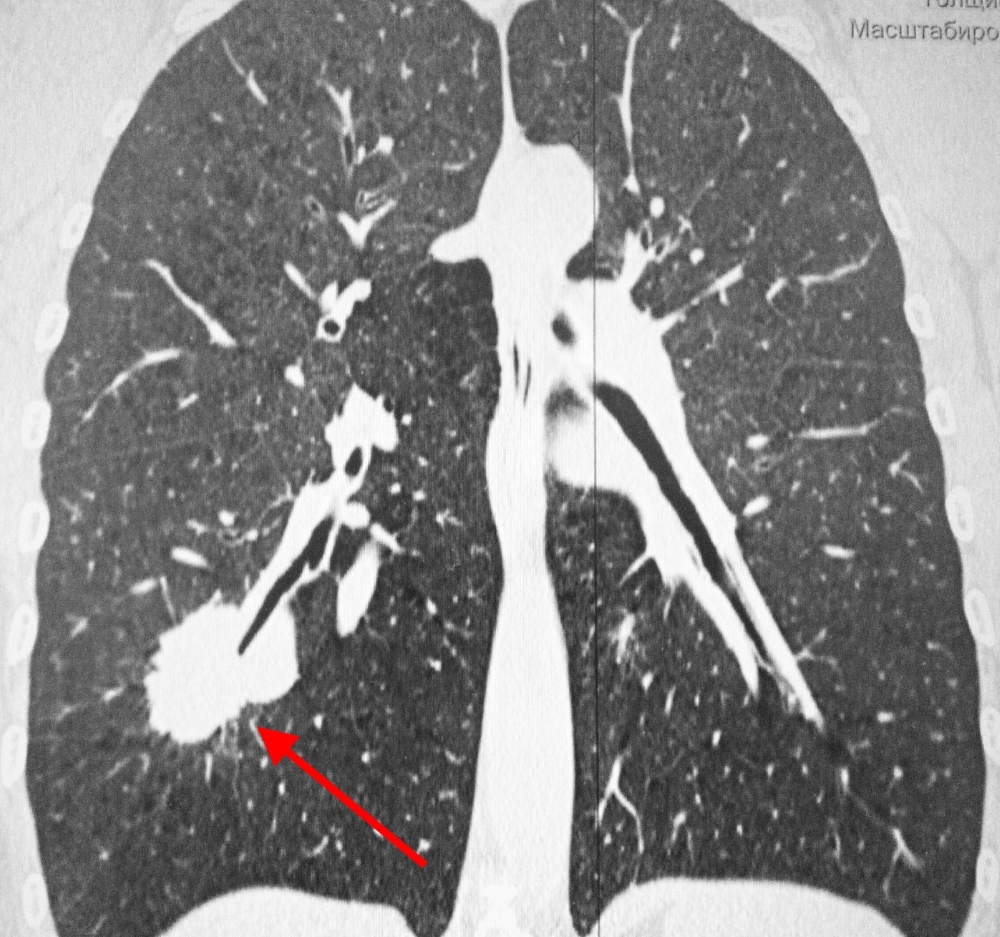

КТ-признаки центрального рака легкого: при компьютерной томографии определяется объемное образование мягкотканной структуры, в котором «обрывается» просвет нижнедолевого бронха. Края образования бугристые, неровные, со спикулами, форма неправильная.
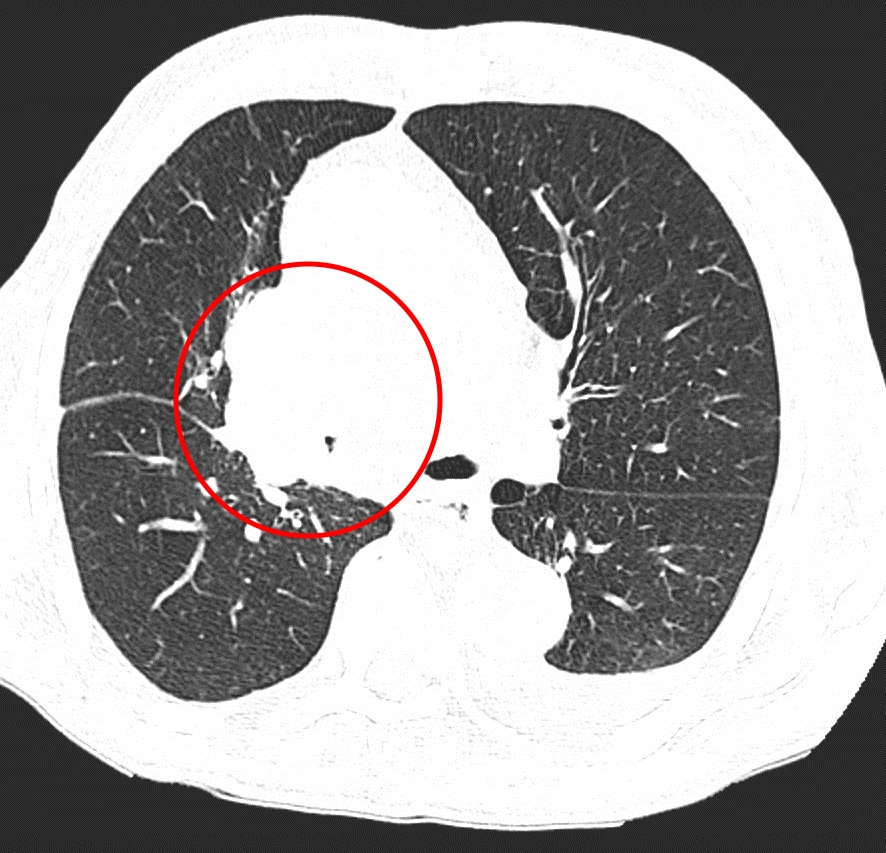
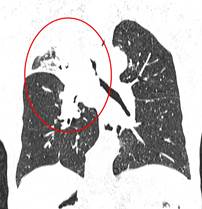
Центральный рак легкого на КТ. Обратите внимание на различия в ширине просвета центральных бронхов справа и слева. Просвет правого верхнедолевого бронха не виден. Виден ателектаз верхней доли. В круге – непосредственно само опухолевое образование, ставшее причиной ателектаза.
Периферический рак легких на КТ выглядит как очаг либо узел, расположенный на периферии органа вдалеке от корня. Обычно он имеет однородную структуру, в некоторых случаях с участками некроза, обызвествлениями и кровоизлияниями в паренхиму. Края типичной раковой опухоли неровные, с множественными «спикулами» за счет лимфангиита. При расположении вблизи плевры образование деформирует ее и подтягивает к себе. Размеры его различны – от очага (3-10 мм) до узла (10-50 мм и больше).
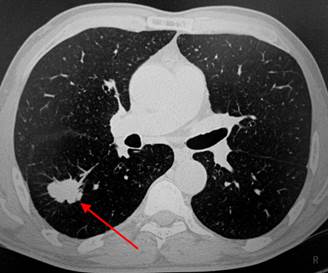
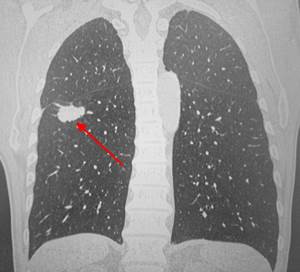
Типичный периферический рак легкого (аденокарцинома) на МСКТ. Справа в 6 сегменте легкого выявлен плотный мягкотканный узел со спикулами, деформирующий и подтягивающий к себе междолевую плевру.
Гораздо реже встречается первично множественный рак, который необходимо дифференцировать с метастазами и другими диффузными и диссеминированными очагами, в том числе туберкулезом. Существуют и диффузные формы опухолей – бронхиоло-альвеолярный рак (БАР), проявляющиеся на КТ в виде тотального либо субтотального снижения пневматизации по типу «матового стекла» – их нужно дифференцировать с пневмонией, отеком легких.
СТАДИИ РАКА ЛЕГВОГО ПО TNM И MOUNTAIN
Стадирование рака легкого необходимо для определения возможности удаления опухоли.
На стадиях T1 и T2 по Mountain операция возможна. T3a стадия означает, что опухоль, возможно, доступна резекции (чаще всего необходима пульмонэктомия), T3b и T4 стадии означают невозможность ее оперативного удаления.
При отсутствии метастазов в регионарные лимфоузлы или при наличии измененных лимфоузлов только на пораженной стороне (соответственно N0 и N1 по TNM) хирургическое лечение возможно и прогноз, скорее всего, благоприятен. На стадии N2 хирургическое лечение возможно после лучевой и (или) химиотерапии, прогноз сомнителен. При N3 хирургическое лечение не показано. Выявление метастазов в отдаленные органы также значительно ухудшает прогноз.
В таблице представлена классификация рака легкого по шкале TNM (UICC, 1999 г).
| Стадия (TNM) | Критерии |
| T1 | Опухолевый узел в паренхиме легкого до 3 см наибольшим размером без признаков прорастания в стенку центральных бронхов. |
| T2 | Внутрилегочная опухоль больше 3 см либо опухоль, инфильтрирующая стенку главного бронха как минимум на 2 см ниже зоны бифуркации либо опухоль, прорастающая висцеральную плевру. Ателектаз доли либо сегмента, но не тотальный. |
| T3 | Опухоль любого размера, инфильтрирующая главный или промежуточный бронх в менее чем 2 см от бифуркации или ограниченно прорастающая в средостенную плевру, средостение, грудную стенку. Может быть выявлен тотальный ателектаз либо пневмония обструкционного характера. |
| T4 | Опухоль любого размера с прорастанием в средостение, перикард, аорту, верхнюю полую вену, брахиоцефальную вену, в кости, грудную стенку. Выпот в грудную полость. Сателлитные очаги (внутрилегочные метстазы). |
| N0 | Нет поражения регионарных лимоузлов. |
| N1 | Поражение лимфоузлов корня, бронхопульмональных лимфоузлов на стороне опухоли. |
| N2 | Поражение бифуркационных, паратрахеальных, параэзофагеальных, парааортальных лимфатических узлов средостения на стороне опухоли. |
| N3 | Поражение лимфоузлов корня, средостения на противоположной опухоли стороне; поражение подмышечных, под- и надключичных, лестничных лимфоузлов. |
| M0 | Нет отдаленных метастазов. |
| M1 | Выявлены отдаленные метастазы (в т. ч. внутрилегочные очаги). |
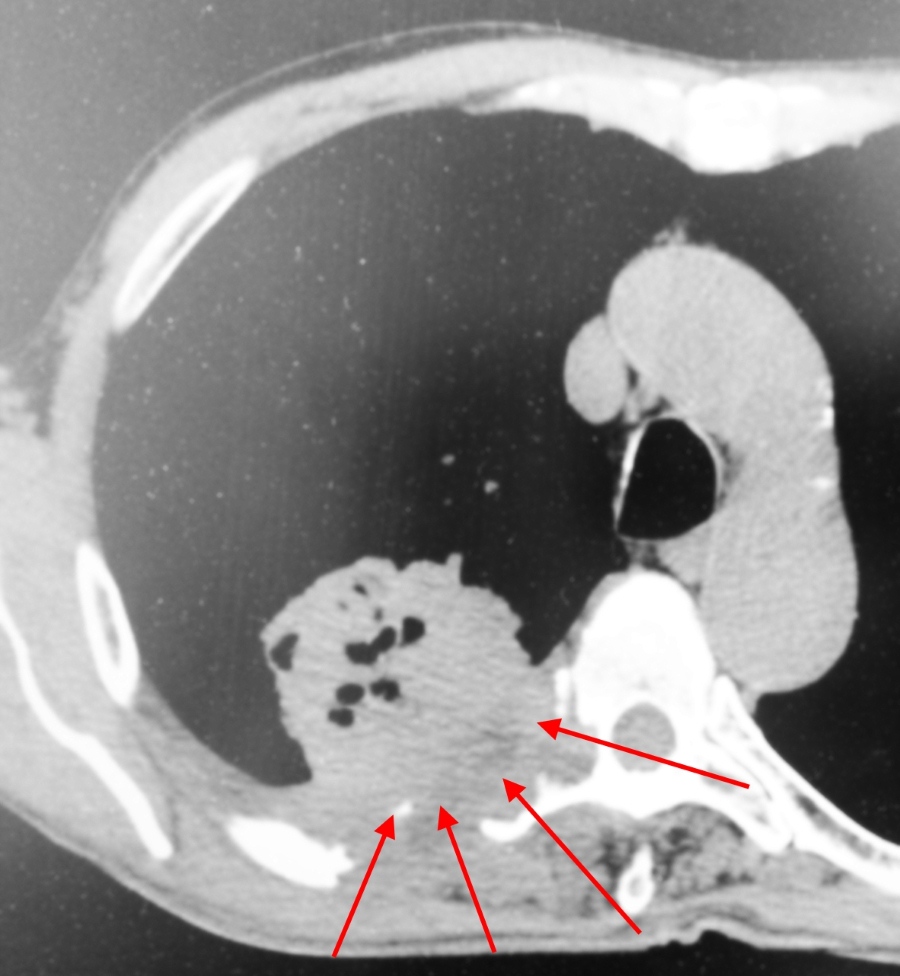
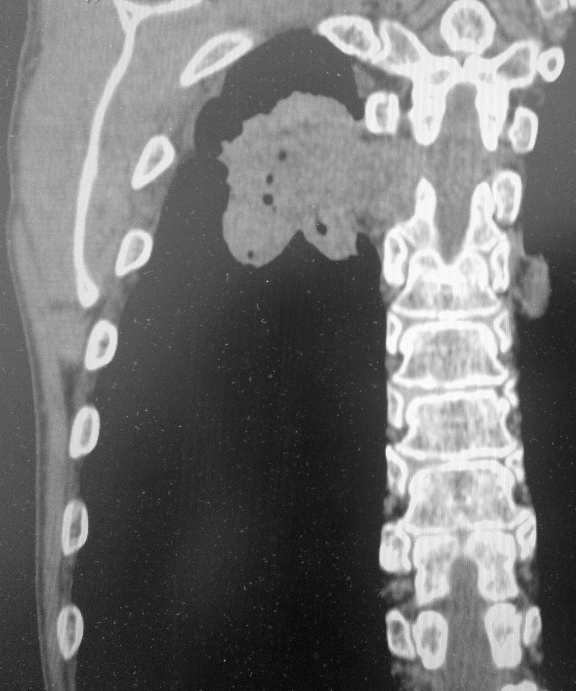
Пример рака легких 4 стадии. Не показано оперативное лечение, только химиотерапия. Имеет место прорастание в ребра и позвоночник, а также в мягкие ткани грудной стенки. В строме опухоли видны множественные гиподенсные (темные) участки, содержащие газ – зоны распада.
ИЗЛЕЧИМ ЛИ РАК ЛЕГКИХ?
Излечим ли рак легких? Да, но только при своевременном выявлении на стадии T1 и T2. К сожалению, чем дальше от крупных бронхов располагается опухоль, тем более длительное время она может оставаться незамеченной, особенно если пациент «забывает» про своевременные флюорографические обследования.
КТ ПРИ РАКЕ ЛЕГКОГО И ВТОРОЕ МНЕНИЕ
Важный этап диагностики легочных онкологических заболеваний — анализ результатов КТ с точным выявлением всех признаков, влияющих на стадирование опухоли и выбор хирургической тактики. Учитывая высокую цену ошибки, такой анализ должен проводиться профессиональным специалистом-рентгенологом, который специализируется на диагностике легочных заболеваний. К сожалению, иногда расшифровка результатов КТ остается не на должном уровне. В таком случае результаты КТ, записанные на CD диск, можно отправить на пересмотр к более опытному специалисту и получить Второе мнение. В нашей стране любой пациент, столкнувшийся с необходимостью пересмотра результатов компьютерной томографии, может обратиться в сервисы Второго мнения, например в Национальную телерадиологическую сеть.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине
Кандидат медицинских наук, член Европейского общества радиологов
Источник
